 板联合正畸正颌治疗对骨性Ⅱ类错
板联合正畸正颌治疗对骨性Ⅱ类错 畸形伴髁突吸收患者的软硬组织及髁突变化的影响
畸形伴髁突吸收患者的软硬组织及髁突变化的影响
 板结合正畸-正颌联合治疗对骨性Ⅱ类错
板结合正畸-正颌联合治疗对骨性Ⅱ类错 畸形患者的疗效。方法 以描述性研究的方法,回顾2020年1月至2023年6月在空军军医大学口腔医院正畸科就诊的骨性Ⅱ类错
畸形患者的疗效。方法 以描述性研究的方法,回顾2020年1月至2023年6月在空军军医大学口腔医院正畸科就诊的骨性Ⅱ类错 伴髁突吸收患者13例,男性3名,女性10名;年龄18~27(21.769±3.032)岁,所有患者接受稳定性
伴髁突吸收患者13例,男性3名,女性10名;年龄18~27(21.769±3.032)岁,所有患者接受稳定性 板联合正畸正颌治疗。比较治疗前后患者的头影测量参数,评价患者面型改善情况;同时比较治疗前后患者髁突高度和骨密度变化,评估患者骨质改建的影响。结果 完成治疗后6个月,患者的各项硬、软组织参数较治疗前1个月趋于正常,除ANS-Me/N-Me和Pg-Pg′外,其余如SNA、SNB、ANB角等各项治疗前后指标差异均有统计学意义(P<0.05)。与治疗前1个月相比,所有患者治疗6个月后的髁突高度无显著变化,髁突最前点、顶点和最后点的骨密度均普遍增加,差异有统计学意义(P < 0.01)。结论 对骨性Ⅱ类错
板联合正畸正颌治疗。比较治疗前后患者的头影测量参数,评价患者面型改善情况;同时比较治疗前后患者髁突高度和骨密度变化,评估患者骨质改建的影响。结果 完成治疗后6个月,患者的各项硬、软组织参数较治疗前1个月趋于正常,除ANS-Me/N-Me和Pg-Pg′外,其余如SNA、SNB、ANB角等各项治疗前后指标差异均有统计学意义(P<0.05)。与治疗前1个月相比,所有患者治疗6个月后的髁突高度无显著变化,髁突最前点、顶点和最后点的骨密度均普遍增加,差异有统计学意义(P < 0.01)。结论 对骨性Ⅱ类错 伴髁突吸收患者采用稳定性
伴髁突吸收患者采用稳定性 板联合正畸正颌治疗,疗效显著且稳定,可以有效缓解关节症状并满足患者对面部美观的要求。
板联合正畸正颌治疗,疗效显著且稳定,可以有效缓解关节症状并满足患者对面部美观的要求。 畸形 髁突 稳定性
畸形 髁突 稳定性 板 正畸 正颌
板 正畸 正颌
骨性Ⅱ类错






纳入于2020年1月至2023年6月在空军军医大学口腔医院医院正畸科就诊的骨性Ⅱ类错
纳入标准:①骨性Ⅱ类错
排除标准:①风湿、类风湿及其他系统性全身性疾病;②颅颌面部及关节外伤、感染、手术史;③未能坚持治疗或随诊资料不完整。
1.3 方法① 稳定性


② 正畸治疗:整平牙列,调整上下牙弓宽度,匹配上下牙列,关闭牙列间隙,去除长期无功能的长牙尖,去除


③ 正颌手术:行上颌Le FortⅠ型截骨切开上颌骨后退术及双侧下颌升支矢状劈开下颌前移术或颏部前移成形术,并行颌骨内固定、双颌结扎及颌间牵引。
④ 术后正畸:术后3~10周后继续进行6个月的正畸矫治,精细调整上下齿咬合,以磨牙达到中性关系,后牙广泛接触,前牙覆
患者的所有治疗由同一组口腔医生按照标准操作完成。
1.4 观察指标 1.4.1 头影测量收集患者治疗前1个月和治疗后6个月的头颅侧位片检查结果,选取反映硬、软组织的21项参数[6],使用头影测量专用软件CASSOS头影测量分析系统定点,每人每张侧位片定点测量3次取平均值进行统计。
选取硬组织标志点:蝶鞍中心点-鼻根点-上牙槽座点角(SNA)、蝶鞍中心点-鼻根点-下牙槽座点角(SNB)、上牙槽座点-鼻根点-下牙槽座点角(ANB)、面平面NP与FH平面相交之后下交角(NP-FH)、NA与PA延长线交角(NA-PA)、MP与FH平面后上交角(MP-FH)、MP与SN所成之交角(MP-SN)、Y轴(S-Gn)与FH平面所成之前下交角(Y axis)、前下面高与前面高的比值(ANS-Me/N-Me)、上中切牙长轴与前颅底平面的后下交角(U1-SN)、上中切牙长轴与NA连线的后下交角(U1-NA)、下中切牙长轴与NB连线的交角(L1-NB)、下中切牙长轴与下颌平面的上内交角(L1-MP)。
选取软组织标志点:软组织面角(FH-N′Pg′)、面突角(G-Sn-Pg′)、鼻唇角(Cm-Sn-UL)、H线与软组织面平面的交角(H)、上唇突距(UL-EP)、下唇突距(LL-EP)、颏唇沟深度(Si-H)、软组织颏部厚度(Pg-Pg′)。
标志点示意图如图 1所示。
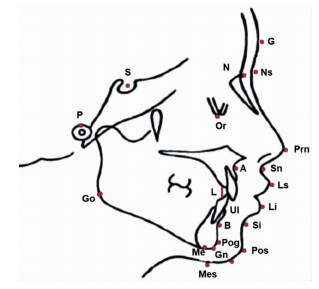
|
| 图 1 头影测量标志点示意图 |
1.4.2 髁突变化
收集患者治疗前1个月和治疗后6个月的CBCT检查结果,对比治疗前后的髁突高度和骨密度变化情况。
① 髁突高度:将DICOM格式的CBCT数据导入Dolphin imaging软件(V11.9,Patterson dental supply.inc,美国)进行三维重建,以S点(蝶鞍点)、N点(鼻根点)、Ba点(颅底点)3点所构成的平面作为正中矢状面,眶耳平面为冠状面,以Ba点为原点并分别垂直于两平面生成的平面为水平面。设定头位并调节同一灰度后进入颞下颌关节区域影像界面。以髁突内外极中点处的正中矢状面为参考平面,分别标记髁顶点(Co)和乙状切迹最低点(R3),分别过两标记点作两水平线,两水平线间的垂直距离为髁突高度H(图 2)。测量患者治疗前后髁突高度,并计算髁突高度变化。
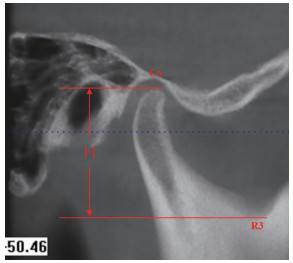
|
| Co:髁顶点;R3:乙状切迹最低点;H:髁突高度 图 2 髁突高度测量示意图 |
② 髁突骨密度:运用软件中Density功能测量髁突骨密度,根据Ka-melchuk法[7]在矢状面上采用2 mm2的圆形,沿髁突骨皮质向内确定髁突最前点A、顶点S和最后点B(图 3),每个髁突取10个连续断层面测量骨密度取平均值,单位为亨斯菲尔德单位(Hounsfield units,HU),以水的密度为0 HU作为参照。
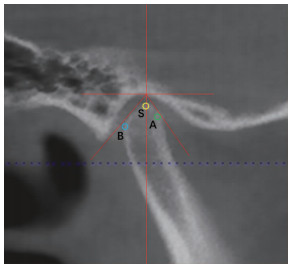
|
| A:最前点;S:顶点;B:最后点 图 3 髁突骨密度测量示意图 |
以上每一测量过程均由同一研究者完成并重复3次取其平均值。
1.5 统计学分析使用SPSS 24.0统计软件进行分析,采用t检验,计量资料以x±s表示。以P<0.05为差异具有统计学意义。
2 结果 2.1 治疗前后头影测量指标比较13例患者治疗时间26.06~34.63(28.60±2.27)个月。对患者治疗前1个月和治疗后6个月的头影测量21项参数进行比较,除ANS-Me/N-Me和Pg-Pg′在治疗前后的差异无统计学意义外,其余19项参数在治疗前后的差异均有统计学意义(P<0.05),见表 1。
| 测量参数 | 治疗前1个月 | 治疗后6个月 | t | P |
| SNA/° | 81.954±3.715 | 77.115±2.827 | 3.715 | 0.001 |
| SNB/° | 72.902±4.202 | 76.506±3.371 | -2.412 | 0.024 |
| ANB/° | 8.182±1.305 | 6.023±1.368 | 4.115 | <0.001 |
| NP-FH/° | 77.194±3.212 | 80.419±2.431 | -2.887 | 0.008 |
| NA-PA/° | 22.750±5.318 | 9.447±3.692 | 7.409 | <0.001 |
| MP-FH/° | 37.380±5.351 | 33.204±3.627 | 0.329 | 0.030 |
| MP-SN/° | 44.628±3.406 | 39.378±3.945 | 3.632 | 0.001 |
| Y axis/° | 70.203±3.292 | 66.458±4.342 | 2.478 | 0.021 |
| ANS-Me/N-Me/% | 58.995±2.073 | 57.852±2.147 | 1.380 | 0.180 |
| U1-SN/° | 107.509±9.449 | 95.386±12.887 | 2.735 | 0.012 |
| U1-NA/° | 23.493±4.185 | 19.584±4.516 | 2.289 | 0.031 |
| L1-NB/° | 40.854±4.750 | 36.290±5.793 | 2.197 | 0.038 |
| L1-MP/° | 101.848±5.621 | 95.727±4.077 | 3.179 | 0.004 |
| FH-N′Pg′/° | 81.392±3.548 | 86.305±5.042 | -2.874 | 0.009 |
| G-Sn-Pg′/° | 23.529±5.111 | 17.845±3.034 | 3.447 | <0.001 |
| Cm-Sn-UL/° | 97.154±7.188 | 106.006±5.576 | -3.509 | 0.002 |
| H/° | 24.492±2.734 | 19.975±2.950 | 4.049 | <0.001 |
| UL-EP/mm | 6.168±0.877 | 1.794±1.231 | 10.437 | <0.001 |
| LL-EP/mm | 8.782±1.762 | 3.336±1.538 | 8.395 | <0.001 |
| Si-H/mm | 1.734±1.299 | 3.671±1.427 | -3.620 | <0.001 |
| Pg-Pg′/mm | 12.508±1.952 | 11.628±1.513 | 1.285 | 0.212 |
2.2 治疗前后髁突变化
由于部分患者髁突吸收仅限于单侧部分或两侧髁突对稳定性
| 检测时间 | 髁突高度(H)/mm | 髁突骨密度/HU | ||
| 髁突最前点(A) | 髁突顶点(S) | 髁突最后点(B) | ||
| 治疗前1个月 | 16.022±0.303 | 342.427 ±12.953 | 318.398 ±11.099 | 298.556±11.042 |
| 治疗后6个月 | 15.957±0.306 | 353.625 ±11.400 | 325.803±5.884 | 308.492±10.568 |
| t | 0.727 | -3.112 | -2.827 | -3.118 |
| P | 0.471 | 0.003 | 0.007 | 0.003 |
2.3 典型病例
患者,女性,21岁。主诉:牙不齐,下颌后缩。既往史:自述下颌随生长发育不断后缩,数年前无明显诱因开始出现双侧颞下颌关节张闭口疼痛,症状间歇性出现,存在打鼾及紧咬牙习惯。全身健康状况良好,否认外伤史。无正畸治疗史,无家族史。
临床检查:正面观面部左右软组织不对称,面下1/3高度偏小,侧面观凸面型,下颌后缩(图 4A、B)。口内检查显示恒牙列,口内未见智齿;前牙深覆盖Ⅲ°;上中线基本正,下中线右偏约1 mm;双侧磨牙及尖牙远中关系;上颌牙列轻度拥挤(3 mm),下颌牙列中度拥挤(5 mm);下颌前牙代偿性唇倾(图 4C)。口内咬合不稳定开口度及开口型基本正常;双侧颞下颌关节及咬肌区轻度压痛、开闭口痛。
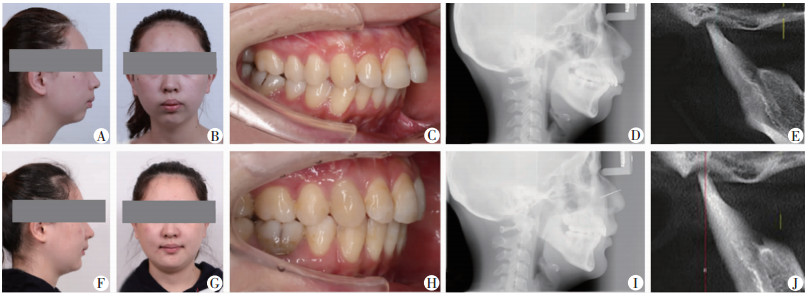
|
| A~E:依次为患者治疗前1个月侧面像、正面像、口内照、头颅侧位片和髁突CBCT图;F~J:依次为患者治疗后6个月侧面像、正面像、口内照、头颅侧位片和髁突CBCT图 图 4 典型病例治疗前1个月和治疗后6个月对比图 |
影像学检查:头颅侧位片头影测量分析显示上颌相对下颌突,下颌及颏部后缩,下中切牙唇倾、突度大(图 4D)。CBCT结果显示双侧髁状突短小扁平,骨皮质毛糙;双侧髁突基本位于关节窝中央(图 4E)。
诊断:骨性Ⅱ类错
治疗:采用稳定性
治疗效果:该患者在佩戴稳定性


| 测量参数 | 治疗前1个月 | 治疗后6个月 |
| SNA/° | 78.762 | 77.269 |
| SNB/° | 68.569 | 72.558 |
| ANB/° | 10.546 | 6.844 |
| NP-FH/° | 76.853 | 79.353 |
| NA-PA/° | 22.960 | 10.429 |
| MP-FH/° | 37.352 | 33.660 |
| MP-SN/° | 44.397 | 38.323 |
| Y axis/° | 70.500 | 66.238 |
| ANS-Me/N-Me/% | 59.273 | 56.261 |
| U1-SN/° | 105.523 | 93.398 |
| U1-NA/° | 22.799 | 21.104 |
| L1-NB/° | 40.251 | 31.038 |
| L1-MP/° | 100.517 | 95.741 |
| FH-N′Pg′/° | 80.558 | 85.869 |
| G-Sn-Pg′/° | 22.750 | 16.835 |
| Cm-Sn-UL/° | 98.011 | 103.737 |
| H/° | 24.329 | 20.041 |
| UL-EP/mm | 5.734 | 1.967 |
| LL-EP/mm | 8.032 | 4.042 |
| Si-H/mm | 1.618 | 3.553 |
| Pg-Pg′/mm | 11.810 | 10.649 |
3 讨论
本研究中的患者多由于下颌后缩影响面部美观而就诊,主诉前牙进行性开


髁突吸收是口腔医生关注的重要疑难疾病之一,其治疗往往涉及多学科的联合治疗,对于伴有髁突吸收尤其是处于髁突进行性吸收期的患者,由于患者的髁突骨皮质处于破坏阶段,承受负荷的能力降低,同时髁突吸收还导致其在关节窝中位置不稳定,术前对其颞下颌关节进行治疗会加重关节负担,导致明显的术后复发[9],因此治疗原则应首先考虑减轻负荷,为髁突创造易于改建的环境[10]。稳定性



本研究中患者在佩戴稳定性



对髁突变化的比较结果显示,患者治疗后髁突高度在治疗前后的差异无统计学意义,但髁突各点面的骨密度相比治疗前1个月均显著增加(P<0.01)。髁突骨密度是评估骨量的重要指标,可间接反映髁突改建的细微差别[15],髁突骨密度增加表明髁突发生进行性改建使骨量增加,进一步证实稳定性
正畸正颌联合治疗近年来在临床广泛应用,两者互相弥补,在患者功能及外貌改善中起到关键作用。本研究对于骨性Ⅱ类错




| [1] |
LONE I M, ZOHUD O, MIDLEJ K, et al. Skeletal class Ⅱ malocclusion: from clinical treatment strategies to the roadmap in identifying the genetic bases of development in humans with the support of the collaborative cross mouse population[J]. J Clin Med, 2023, 12(15): 5148. |
| [2] |
程慧娜, 周青. 下颌骨特发性髁突吸收的研究进展[J]. 口腔医学研究, 2019, 35(5): 427-429. CHENG H N, ZHOU Q. Research progress of idiopathic condylar resorption[J]. J Oral Sci Res, 2019, 35(5): 427-429. |
| [3] |
MITSIMPONAS K, MEHMET S, KENNEDY R, et al. Idiopathic condylar resorption[J]. Br J Oral Maxillofac Surg, 2018, 56(4): 249-255. |
| [4] |
吕政展, 朱柏恺, 郑美里, 等. 55例特发性髁突吸收患者临床特点与颅颌面结构特征分析[J]. 中国口腔颌面外科杂志, 2022, 20(6): 541-547. LYU Z Z, ZHU B K, ZHENG M L, et al. Clinical features and cranio-maxillofacial structure in 55 patients with idiopathic condyle resorption[J]. China J Oral Maxillofac Surg, 2022, 20(6): 541-547. |
| [5] |
河奈玲, 洪越扬, 杨筱, 等. 功能  板影响错 板影响错 伴特发性髁突吸收正颌术后稳定性的初步研究[J]. 中国口腔颌面外科杂志, 2018, 16(4): 338-342. 伴特发性髁突吸收正颌术后稳定性的初步研究[J]. 中国口腔颌面外科杂志, 2018, 16(4): 338-342.HE N L, HONG Y Y, YANG X, et al. The influence of functional splint therapy on post-surgical stability in patients with idiopathic condylar resorption: a pilot study[J]. China J Oral Maxillofac Surg, 2018, 16(4): 338-342. |
| [6] |
于雪菲, 周诺. 骨性Ⅱ类错  畸形患者侧貌相关分析及正畸正颌联合治疗后组织变化[J]. 口腔疾病防治, 2017, 25(4): 211-215. 畸形患者侧貌相关分析及正畸正颌联合治疗后组织变化[J]. 口腔疾病防治, 2017, 25(4): 211-215.YU X F, ZHOU N. Correlation analysis of facial profile in patients with skeletal Class Ⅱ malocclusion and changes of hard and soft tissue after orthodontic treatment combined with orthognathic surgery[J]. J Prev Treat Stomatol Dis, 2017, 25(4): 211-215. |
| [7] |
RAPOSO R, PELETEIRO B, PAÇO M, et al. Orthodontic camouflage versus orthodontic-orthognathic surgical treatment in class Ⅱ malocclusion: a systematic review and meta-analysis[J]. Int J Oral Maxillofac Surg, 2018, 47(4): 445-455. |
| [8] |
GONÇALVES J R, CASSANO D S, WOLFORD L M, et al. Postsurgical stability of counterclockwise maxillomandibular advancement surgery: affect of articular disc repositioning[J]. J Oral Maxillofac Surg, 2008, 66(4): 724-738. |
| [9] |
MERCURI L G, HANDELMAN C S. Idiopathic condylar resorption: what should we do?[J]. Oral Maxillofac Surg Clin North Am, 2020, 32(1): 105-116. |
| [10] |
STOUSTRUP P, KRISTENSEN K D, KVSELER A, et al. Management of temporomandibular joint arthritis-related orofacial symptoms in juvenile idiopathic arthritis by the use of a stabilization splint[J]. Scand J Rheumatol, 2014, 43(2): 137-145. |
| [11] |
OK S M, JEONG S H, AHN Y W, et al. Effect of stabilization splint therapy on glenoid fossa remodeling in temporomandibular joint osteoarthritis[J]. J Prosthodont Res, 2016, 60(4): 301-307. |
| [12] |
MUSA M Z, ZHANG Q Q, AWAD R, et al. Quantitative and qualitative condylar changes following stabilization splint therapy in patients with temporomandibular joint disorders[J]. Clin Oral Investig, 2023, 27(5): 2299-2310. |
| [13] |
ZHOU J L, FU Y J, YU L X, et al. A novel three-dimensional morphological analysis of idiopathic condylar resorption following stabilisation splint treatment[J]. J Oral Rehabil, 2021, 48(5): 560-567. |
| [14] |
祁小菊, 吴文晓, 沈永鹏. 颌间牵引诱导安氏Ⅱ类错(  )畸形的矫治效果及对软硬组织变化的影响[J]. 中国美容医学, 2023, 32(8): 115-118. )畸形的矫治效果及对软硬组织变化的影响[J]. 中国美容医学, 2023, 32(8): 115-118.QI X J, WU W X, SHEN Y P. Effect of intermaxillary traction on class Ⅱ malocclusion and the changes of soft and hard tissues[J]. Chin J Aesthetic Med, 2023, 32(8): 115-118. |
| [15] |
KAMELCHUK L S, GRACE M G A, MAJOR P W. Post-imaging temporomandibular joint space analysis[J]. Cranio, 1996, 14(1): 23-29. |




