颅内压(intracranial pressure,ICP)是颅腔内容物对颅腔壁的压力,是神经内外科临床工作中一个非常重要的指标,很多颅内疾病都与其关联。然而目前尚无确切的儿童ICP、脑灌注压(cerebral perfusion pressure,CPP) 标准,单独根据ICP水平评估病情存在一定障碍[1]。神经外科杂志出版机构(Journal of Neurosurgery Publishing Group, NJSPG)75周年特邀评论文章中指出:儿科脑外伤的ICP、CPP监测和调节方面的高质量研究仍然有限,局限性可能是由于病理学的异质性、患者人群,治疗算法(包括阈值以及结果测量中的敏感性和特异性)所致[2]。单纯硬膜外血肿没有脑损伤且预后好,这部分患者血肿清除术后稳定期的颅内压可能接近于正常儿童的颅内压。因此,为进一步探索儿童年龄特异性正常ICP和CPP阈值,本研究对急性轻中型单纯硬膜外血肿清除术后72 h患儿的颅内压进行了研究,报告如下。
1 资料与方法 1.1 一般资料本研究方案获重庆医科大学附属儿童医院伦理评审委员会批准(2023年伦审第187号),纳入2015年1月至2022年6月重庆医科大学附属儿童医院神经外科收治的急性轻中型单纯硬膜外血肿患儿[格拉斯哥昏迷评分(Glasgow Coma Scale, GCS) 9~15分]207例,其中男性121例,女性86例;年龄:6个月~15岁4个月[(5.8±2.9)岁],< 2岁25例、2~4岁38例、>4~ 6岁44例,>6~8岁48例、>8~10岁34例、>10~16岁18例。病程:2~70 h(中位数24 h);手术距受伤时间3.5~72.0 h(中位数29 h);致伤原因:跌伤110例、高处坠落伤42例、车祸伤34例、击打伤15例,重物砸伤6例;207例血肿均位于幕上;156例合并颅骨线性或凹陷骨折;14例行神经内镜辅助手术;血肿量:25~60 mL[(36.3±8.2)mL];主要出血点:板障75例, 不详70例, 脑膜中动脉及分支50例, 板障+脑膜中动脉及分支8例, 静脉窦出血4例;术后出院时间:6~15 d(中位数9 d);术后ICP监测时间:72~158 h(中位数110 h);出院后6个月随访格拉斯哥预后评分(Glasgow Outcome Scale, GOS)均为5分。清除血肿前测得ICP为(23.1±2.8)mmHg、清除血肿前测得CPP为(50.2±4.5)mmHg。
1.2 纳入与排除标准纳入标准:①有颅脑创伤病史;②年龄小于16岁;③根据2015年《中国颅脑创伤外科手术指南》[3],影像学提示幕上单纯硬膜外血肿,血肿量>25 mL,合并或不合并颅骨骨折;④根据2011年中国颅脑创伤颅内压监测专家共识[4],有创颅内压监测指征为CT检查发现颅内异常的急性轻中型颅脑创伤患者(GCS 9~15分);⑤血肿量达手术指征且家属同意行硬膜外血肿清除及有创颅内压监测探头置入术;⑥术后复查CT示颅内无残留血肿、中线无移位、脑组织无水肿、脑室形态正常、局部脑组织无受压。排除标准:①术后影像学提示脑损伤或术后明确神经功能障碍;②术后ICP高需使用降压药物者(因此标准排除15例);③颅内监测时间<72 h;④合并其他基础疾病;⑤合并其他脏器的损伤。
1.3 治疗方法患儿均于入院后24 h(急诊)内在全麻下行硬脑膜外血肿清除术+脑实质型有创颅内压监测探头置入术,探头型号为82-6631,置入深度皮层下2~3 cm,有创颅内压监测探头置人前在生理盐水中调零并准确记录调零校准参数。使用强生公司生产的Codman ICP EXPRESS颅内压监测仪行颅内压监测。术后处理包括止血、补液、营养支持、镇静镇痛、预防癫痫等治疗。依据第3版《关于婴儿、儿童、青少年重型脑创伤诊疗指南》[5]:所有年龄段儿童颅内压治疗阈值为20 mmHg;CPP阈值为40~50 mmHg。本组患儿术后均未使用降颅压药物,颅内压稳定并持续24 h以上可拔除颅内压监测探头。术后每小时记录1次颅内压及相应的动脉血压,并根据公式计算相应的脑灌注压(脑灌注压=平均动脉压-颅内压、平均动脉压=舒张压+1/3脉压差);记录时保持患儿处于安静放松状态。出院后6个月随访GOS评分。
1.4 统计学分析应用SPSS 27.0统计软件和Medcalc 19.1软件进行分析。符合正态分布的计量资料以表示,采用方差分析或t检验,偏态分布的计量资料以四分位数(Q1/Q2/Q3)表示,采用Wilcoxon或Kruskal-Wallis秩和检验;计数资料采用卡方检验或Fisher精确概率法,P < 0.05为差异有统计学意义。参考值范围的确定:正态分布法或百分位数法(采用Kolmogorov-Smirnov test检验数据是否符合正态分布)。
2 结果 2.1 各年龄组儿童的一般情况不同年龄组儿童在性别、病程、有无颅骨骨折、手术距离受伤的时间、血肿量、术后出院时间、ICP监测时间、清除血肿前ICP和CPP方面,差异均无统计学意义(表 1)。
| 组别 | 例数 | 年龄/岁(x±s) | 男/女(例) | 病程/h(Q1/Q2/Q3) | 骨折[例(%)] | 手术距受伤时间/h(Q1/Q2/Q3) |
| < 2岁 | 25 | 1.2±0.4 | 13/12 | 7.5/24.0/36.0 | 15(60) | 15.5/28.0/43.5 |
| 2~4岁 | 38 | 3.6±0.6 | 22/16 | 8.0/24.0/46.0 | 27(71) | 12.0/38.0/52.5 |
| >4~6岁 | 44 | 4.9±0.5 | 25/19 | 10.0/21.0/42.5 | 33(75) | 17.0/27.5/39.0 |
| >6~8岁 | 48 | 6.6±0.6 | 28/20 | 13.8/24.0/29.0 | 35(73) | 26.0/29.3/49.8 |
| >8~10岁 | 34 | 8.4±0.5 | 22/16 | 4.8/18.0/30.5 | 24(71) | 13.3/29.0/37.4 |
| >10~16岁 | 18 | 12.0±1.4 | 11/7 | 23.0/24.0/39.8 | 14(78) | 28.0/34.5/57.9 |
| F/χ2/H值 | 793.292 | 0.430 | 4.782 | 2.300 | 8.731 | |
| P值 | < 0.001 | 0.995 | 0.437 | 0.806 | 0.120 | |
| 组别 | 血肿量/mL(x±s) | 术后出院时间/h (Q1/Q2/Q3) |
ICP监测时间/h (Q1/Q2/Q3) |
清除血肿前ICP/mmHg (x±s) |
清除血肿前CPP/mmHg (x±s) |
|
| < 2岁 | 33.4±7.4 | 7.5/8.0/12.0 | 97.0/110.0/114.0 | 22.6±2.9 | 49.3±3.7 | |
| 2~4岁 | 33.5±8.0 | 8.0/9.012.0 | 98.0/112.0/118.0 | 23.0±2.6 | 49.7±4.2 | |
| >4~6岁 | 34.0±7.7 | 7.0/8.5/11.0 | 88.0/106.0/116.0 | 22.9±3.2 | 50.4±4.1 | |
| >6~8岁 | 34.2±7.7 | 7.3/8.5/10.0 | 78.0/103.0/124.5 | 23.2±2.8 | 50.9±4.8 | |
| >8~10岁 | 33.8±7.2 | 8.0/8.0/9.3 | 82.0/116.0/126.5 | 23.6±2.9 | 49.4±5.3 | |
| >10~16岁 | 33.9±6.6 | 8.0/9.0/9.5 | 108.0/110.0/129.5 | 23.6±2.7 | 51.9±3.8 | |
| F/χ2/H值 | 0.047 | 8.106 | 10.441 | 0.559 | 1.219 | |
| P值 | 0.999 | 0.135 | 0.063 | 0.731 | 0.301 | |
2.2 各组颅内压及脑灌注压临床特点
术后不同年龄组ICP均经历短暂较低水平, 后迅速升高,并在术后12~24 h达到高峰,72 h逐渐下降至稳定范围,且年龄越大,ICP越高(图 1);组间两两比较,2~4岁组和>4~6岁组间差异无统计学意义(F=2.4,P>0.05);>6~8岁组、>8~10岁组、>10~16岁组间差异无统计学意义(F=1.3,P>0.05,表 2)。术后各组CPP均经历短暂的较高水平,于术后12~24 h下降至低谷,48~72 h趋于稳定,且年龄越大,CPP水平越高(图 2);组间比较, 2~4岁组和>4~6岁组间差异无统计学意义(F=1.3,P>0.05);>6~8岁组、>8~10岁组、>10~16岁组间差异无统计学意义(F=2.2,P>0.05)。
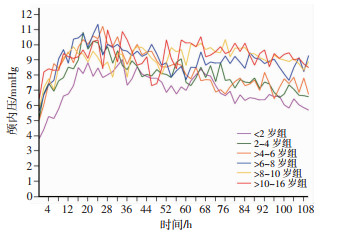
|
| 图 1 不同年龄组硬脑膜外血肿清除术后患儿颅内压-时间曲线 |
| 组别 | ICP | CPP |
| < 2岁 | 7.1±1.1 | 58.4±2.4 |
| 2~4岁 | 8.0±1.1a | 62.8±1.7a |
| >4~6岁 | 8.4±1.3 | 63.2±2.1 |
| >6~8岁 | 9.0±1.0a | 67.7±1.3a |
| >8~10岁 | 9.1±0.8 | 67.6±1.4 |
| >10~16岁 | 9.3±0.9 | 68.0±1.2 |
| a: P < 0.01,与前一年龄组比较 | ||
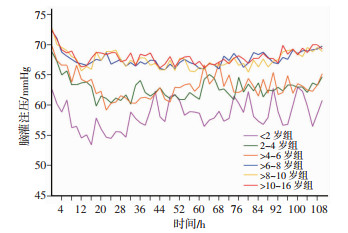
|
| 图 2 不同年龄组硬脑膜外血肿清除术后患儿脑灌注压-时间曲线 |
2.3 各组ICP及CPP参考值
参见表 2数据:①2~4岁组和>4~6岁组间差异无统计学意义;>6~8岁组、>8~10岁组、>10~16岁组间差异无统计学意义,可见按照 < 2岁、2~6岁、>6~16岁的年龄段分组更合理;②ICP及CPP于术后72 h基本稳定。因此,对 < 2岁、2~6岁、>6~16岁组患儿术后72 h后所有ICP及CPP数据进行分析(< 2岁组统计量428个、2~6岁组1 246个,6~16岁组1 824个数据),结果见图 3、4,表 3、4。各组数据均不符合正态分布,采用百分位法可得出各年龄组ICP正常参考值:< 2岁为3.0~8.0 mmHg,2~6岁为5.0~11.0 mmHg,>6岁为6.0~14.0 mmHg;CPP正常参考值:< 2岁为50.9~68.7 mmHg,2~6岁55.0~73.3 mmHg,>6岁为57.3~79.6 mmHg。
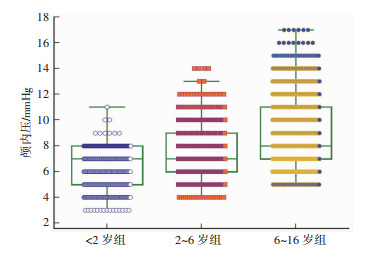
|
| 图 3 术后>72 h患儿颅内压散点图及箱图 |

|
| 图 4 术后>72 h患儿脑灌注压散点图及箱图 |
| 组别 | < 2岁组 | 2~6岁组 | >6岁组 |
| 最低值/mmHg | 3.0 | 4.0 | 5.0 |
| 最高值/mmHg | 11.0 | 14.0 | 17.0 |
| 平均值/mmHg | 6.3 | 7.2 | 8.9 |
| 中位数/mmHg | 7.0 | 7.0 | 8.0 |
| K-S检验a | D=0.197 P < 0.001 |
D=0.190 P < 0.001 |
D=0.186 P < 0.001 |
| P2.5/mmHg | 3.0 | 5.0 | 6.0 |
| P97.5/mmHg | 8.0 | 11.0 | 14.0 |
| a: 数据不符合正态分布 | |||
| 组别 | < 2岁组 | 2~6岁组 | >6岁组 |
| 最低值/mmHg | 47.0 | 52.0 | 51.7 |
| 最高值/mmHg | 71.0 | 77.3 | 89.3 |
| 平均值/mmHg | 59.5 | 62.9 | 68.0 |
| 中位数/mmHg | 59.7 | 62.3 | 68.0 |
| K-S检验a | D=0.055 P=0.022 |
D=0.062 P < 0.001 |
D=0.035 P < 0.001 |
| P2.5/mmHg | 50.9 | 55.0 | 57.3 |
| P97.5/mmHg | 68.7 | 73.3 | 79.6 |
| a: 数据不符合正态分布 | |||
3 讨论
对患者ICP和CPP的有效控制是提高神经重症患者预后的重要手段。本组207例患儿术前均有不同程度的高ICP和低CPP,但通过及时有效的手术治疗使患者获得良好预后。艾登布鲁克斯医院神经外科对25年间脑创伤(traumatic brain injury,TBI)后颅内压监测统计发现,主要参数变化包括CPP上升、ICP下降,关注ICP或CPP的时间增多了,尽管TBI人群年龄在上升,但死亡率明显降低[6]。2007年的成人重型创伤性脑损伤治疗指南推荐颅内高压治疗阈值为20 mmHg (证据等级Ⅱ级)[7],而在儿童研究领域大多数研究者在研究设计时也将颅内高压治疗阈值设定为20 mmHg,并且多项研究均证实ICP持续大于20 mmHg与不良预后相关[8-10]。根据我们的前期研究发现,不同年龄组的颅脑创伤儿童的ICP及CPP的治疗阈值水平不同[11-12]。2020年的研究报道表明:关于ICP、CPP监测和ICP、CPP治疗阈值,尚缺乏儿童正常ICP、CPP范围的证据,建议通过进一步的研究确定婴儿、儿童和青少年的正常ICP、CPP参考值以及针对特定年龄的治疗阈值[13]。
为了进一步探索儿童年龄特异性正常ICP和CCP阈值模型,本研究对单纯创伤性硬膜外血肿患儿ICP、CPP进行监测和控制。创伤性硬膜外血肿(traumatic epidural hematomas,tEDH)中无原发脑损伤或原发脑损伤较轻微的单纯硬膜外血肿约占所有颅脑创伤的13.4%[14],其发病率高。根据2011年中国颅脑创伤颅内压监测专家共识,临床上可以在清除硬膜外血肿的同时置入脑实质型有创颅内压监测,使获得的ICP和CPP监测值无限接近于金标准的脑室外引流的ICP、CPP监测值[4]。
儿童颅脑创伤诊疗指南[5]建议儿童均采用颅内压≥20 mmHg作为治疗阈值。本组病例均未对术后颅内压进行干预,更能准确反映单纯硬膜外血肿清除术后的自然病程。研究结果表明,各年龄段的ICP和CPP随着年龄增大颅内压和灌注压越高。对各年龄段间的比较发现,2~4、>4~6岁年龄段间ICP和CPP差异无统计学意义,>6~8、>8~10、>10~16岁年龄段间ICP和CPP差异无统计学意义。因此,可以将儿童ICP和CPP研究的年龄段分为 < 2、2~6、>6~16岁3个年龄段,这可能与儿童生长发育的特异性有关:2岁前颅缝及囟门闭合,6~7岁脑发育接近成人,12~16岁颅骨停止增长、颅腔容积固定。
本研究中颅内压和脑灌注压随时间的变化是有一定规律的,术后不同年龄组颅内压均经历短暂较低水平后迅速升高,而脑灌注压均经历短暂的较高水平,并且两者在术后12~24 h左右达到高峰和低谷,于术后72 h左右逐渐到达稳定范围。因此72 h后的ICP和CPP监测数值接近不同年龄组的正常ICP和CPP的参考值。
有关儿童ICP及CPP正常值的研究不多,目前暂未形成统一标准,外科学教材神经外科章节中写明儿童ICP为50~100 mmH2O(相当于3.7~7.4 mmHg)[15],中国颅内压监测专家共识中描述为3~6.75 mmHg[4],但均未具体说明年龄差异性。已有研究报道ICP正常值随年龄增长而变化[16],因体位、躁动程度而异[17],新生儿 < 2 mmHg,足月儿为1.5~6 mmHg,儿童为3~7 mmHg,年长儿为7(或10)~15 mmHg[18-19],正常颅内压上限:婴儿为5 mmHg,年龄稍大且颅骨骨缝已闭的儿童为10 mmHg,4~16岁儿童为12.9 mmHg[20]。
正常CPP为70~100 mmHg,也有报道为60~80 mmHg[21],但儿童的正常值尚未明确。2019年儿童脑创伤新指南[5]推荐:为了改善总体预后,建议脑灌注压治疗阈值目标为40~50 mmHg,以保证最低值不低于40 mmHg,婴幼儿阈值为此范围低限,青少年为此范围高限;2006年Chamber研究得出脑灌注压的阈值:2~6、7~10、11~15岁分别为48.0、54.0、58.0 mmHg[22];本团队先前研究儿童脑灌注压的阈值为:< 2岁、≥2岁分别为40.0、55.0 mmHg[11]。ALLEN等[23]在一项包括317名18岁以下儿童在内的2 074名患者的队列研究中,提出CPP阈值为:0~5岁,>40 mmHg;6~17岁,>50 mmHg。这些研究仅仅说明不同年龄儿童疾病状态CPP阈值应>40~58 mmHg,而具体年龄分段范围不合理。
本组研究有着合理的年龄段划分和接近正常儿童ICP和CPP的监测值,发现 < 2岁与≥2岁组ICP及CPP差异较明显,可能与2岁左右囟门闭合有一定关系;>6岁组ICP正常范围6.0~14.0 mmHg,CPP正常范围57.3~79.6 mmHg,与成人相似,可能因为>6岁患儿脑发育基本接近成人,需有待进一步研究。
综上所述,本研究推荐儿童正常ICP参考范围:< 2岁为3.0~8.0 mmHg,2~6岁为5.0~11.0 mmHg,>6岁为6.0~14.0 mmHg;正常CPP参考范围:< 2岁为50.9~68.7 mmHg,2~6岁为55.0~73.3 mmHg,>6岁为57.3~79.6 mmHg。本研究病例数相对较少,研究结果有待于进一步开展多中心前瞻性研究验证。
利益冲突声明 所有作者声明无利益冲突
作者贡献声明 陈小兵负责实施研究、采集数据、分析解释数据、统计分析和论文撰写;梁平对文章的知识性内容作批评性审阅;翟瑄、周建军参与采集数据;程杨、赵雪灵参与数据整理、统计学分析;纪文元负责研究设计、指导研究实施、参与文章撰写并修改
| [1] |
PADAYACHY L C, FIGAJI A A, BULLOCK M R. Intracranial pressure monitoring for traumatic brain injury in the modern era[J]. Childs Nerv Syst, 2010, 26(4): 441-452. |
| [2] |
APPAVU B, FOLDES S T, ADELSON P D. Clinical trials for pediatric traumatic brain injury: definition of insanity?[J]. J Neurosurg Pediatr, 2019, 23(6): 661-669. |
| [3] |
中国医师协会神经外科医师分会, 中国神经创伤专家委员会. 中国颅脑创伤外科手术指南[J]. 中华神经创伤外科电子杂志, 2015, 1(1): 59-60. Neurosurgeons Branch of Chinese Medical Doctor Association, China Neurotrauma Expert Committee. China guidelines for traumatic brain injury surgery[J]. Chin J Neurotrauma Surg Electronic Ed, 2015, 1(1): 59-60. |
| [4] |
中国医师协会神经外科医师分会, 中国神经创伤专家委员会. 中国颅脑创伤颅内压监测专家共识[J]. 中华神经外科杂志, 2011, 27(10): 1073-1074. Neurosurgeons Branch of Chinese Medical Doctor Association, China Neurotrauma Expert Committee. Expert consensus of intracranial pressure monitoring for traumatic brain injury in China[J]. Chin J Neurosurg, 2011, 27(10): 1073-1074. |
| [5] |
KOCHANEK P M, TASKER R C, CARNEY N, et al. Guidelines for the management of pediatric severe traumatic brain injury, Third edition: update of the Brain Trauma Foundation Guidelines, executive summary[J]. Pediatr Crit Care Med, 2019, 20(3): 280-289. |
| [6] |
DONNELLY J, CZOSNYKA M, ADAMS H, et al. Twenty-five years of intracranial pressure monitoring after severe traumatic brain injury: a retrospective, single-center analysis[J]. Neurosurgery, 2019, 85(1): E75-E82. |
| [7] |
HELMY A, VIZCAYCHIPI M, GUPTA A K. Traumatic brain injury: intensive care management[J]. Br J Anaesth, 2007, 99(1): 32-42. |
| [8] |
GUERRA S D, CARVALHO L F A, AFFONSECA C A, et al. Factors associated with intracranial hypertension in children and teenagers who suffered severe head injuries[J]. J Pediatr (Rio J), 2010, 86(1): 73-79. |
| [9] |
SIGURTÀ A, ZANABONI C, CANAVESI K, et al. Intensive care for pediatric traumatic brain injury[J]. Intensive Care Med, 2013, 39(1): 129-136. |
| [10] |
谭泽梁, 杨志勇, 蔡成柱, 等. 国内脑出血颅内压监测值参考标准的初步探索[J]. 中国实用神经疾病杂志, 2017, 20(14): 29-33. TAN Z L, YANG Z Y, CAI C Z, et al. Tentative exploration of domestic reference standards of intracranial pressure in patients with intracerebral hemorrhage[J]. Chin J Pract Nerv Dis, 2017, 20(14): 29-33. |
| [11] |
张雷, 梁平, 翟瑄, 等. 儿童颅脑创伤后颅内压及脑灌注压的临床特点[J]. 中华创伤杂志, 2014, 30(10): 995-999. ZHANG L, LIANG P, ZHAI X, et al. Clinical features of intracranial pressure and cerebral perfusion pressure after craniocerebral trauma in children[J]. Chin J Trauma, 2014, 30(10): 995-999. |
| [12] |
陈小兵, 张雷, 赵雪灵, 等. 儿童重型创伤性脑损伤的颅内压及脑灌注压治疗阈值研究[J]. 第三军医大学学报, 2020, 42(22): 2167-2175. CHEN X B, ZHANG L, ZHAO X L, et al. Intervention thresholds of intracranial pressure and cerebral perfusion pressure in children with severe traumatic brain injury[J]. J Third Mil Med Univ, 2020, 42(22): 2167-2175. |
| [13] |
PEDERSEN S H, LILJA-CYRON A, ASTRAND R, et al. Monitoring and measurement of intracranial pressure in pediatric head trauma[J]. Front Neurol, 2020, 10: 1376. |
| [14] |
BASAMH M, ROBERT A, LAMOUREUX J, et al. Epidural hematoma treated conservatively: when to expect the worst[J]. Can J Neurol Sci, 2016, 43(1): 74-81. |
| [15] |
赵玉沛, 陈孝平, 杨连粤, 等. 外科学[M]. 3版.北京: 人民卫生出版社, 2015: 256. ZHAO Y P, CHEN X P, YANG L Y, et al. Surgery[M]. 3rd ed. Beijing: People's Medical Publishing House, 2015: 256. |
| [16] |
PEDERSEN S, J∅RGENSEN A, ANDRESEN M, et al. Differences in intracranial pressure seen in children and adults could be caused by age differences[J]. Fluids Barriers CNS, 2015, 12(suppl 1): O21. |
| [17] |
LOVETT M E, O'BRIEN N F, LEONARD J R. Children with severe traumatic brain injury, intracranial pressure, cerebral perfusion pressure, what does it mean? A review of the literature[J]. Pediatr Neurol, 2019, 94: 3-20. |
| [18] |
DUNN L T. Raised intracranial pressure[J]. J Neurol Neurosurg Psychiatry, 2002, 73(Suppl 1): i23-i27. |
| [19] |
CARNEY N, TOTTEN A M, O'REILLY C, et al. Guidelines for the management of severe traumatic brain injury, fourth edition[J]. Neurosurgery, 2017, 80(1): 6-15. |
| [20] |
WIEGAND C, RICHARDS P. Measurement of intracranial pressure in children: a critical review of current methods[J]. Dev Med Child Neurol, 2007, 49(12): 935-941. |
| [21] |
MOUNT C A, DAS J M. Cerebral perfusion pressure[M]. Treasure Island: StatPearls Publishing, 2023.
|
| [22] |
CHAMBERS I R. Critical thresholds of intracranial pressure and cerebral perfusion pressure related to age in paediatric head injury[J]. J Neurol Neurosurg Psychiatry, 2006, 77(2): 234-240. |
| [23] |
ALLEN B B, CHIU Y L, GERBER L M, et al. Age-specific cerebral perfusion pressure thresholds and survival in children and adolescents with severe traumatic brain injury[J]. Pediatr Crit Care Med, 2014, 15(1): 62-70. |




