双侧脑桥延髓内侧梗死在临床上非常少见,在磁共振上可呈现出特征性的“心”型病灶,国内外目前仅见少量病例报道[1-4]。缺血性卒中常表现为偏瘫、偏身感觉障碍、言语欠清等神经功能缺损症状,而双侧脑桥延髓内侧梗死患者,早期临床症状常不典型,多呈进展性,易出现呼吸障碍,容易误诊和漏诊。本研究报道2例累及双侧桥延交界区内侧“心”型孤立性梗死患者,复习相关文献并对累及双侧脑桥延髓内侧孤立性梗死患者临床特点和影像学特征进行总结分析,供临床借鉴参考,以期提高对该类疾病的诊疗水平。
1 资料与方法 1.1 研究对象纳入2019年5月至2020年2月广东药科大学附属第一医院神经内科收治的2例累及双侧脑桥、延髓内侧“心”型孤立性梗死患者的临床和影像学资料,进行回顾性分析。1例为男性,60岁;1例为女性,67岁。纳入标准:①符合“2018年中国急性缺血性脑卒中诊治指南”的急性脑梗死诊断标准[5];②脑弥散加权成像(diffusion-weighted imaging, DWI)显示急性梗死病灶(表现为高信号)位于双侧脑桥或延髓内侧,且为本次发病症状及体征相符的责任病灶;③纳入病例均行数字减影血管造影(digital subtraction angiography, DSA)检查,评估病变血管的严重程度。本研究经广东药科大学附属第一医院伦理委员会审查批准(医伦审[2022]第31号)。
病例1,女性,67岁,于2019年5月5日在家里休息时突发头晕,伴恶心呕吐,就诊当地医院,行头颅CT未见明显出血,予止晕、止呕等治疗后症状有改善。5月7日凌晨突发左侧肢体无力,以左上肢明显,伴言语欠清,当地医院给予双联抗血小板、普伐他汀等治疗,5月8日出现右侧肢体无力,后四肢无力逐渐加重并出现不能言语,于5月9日到我院住院治疗。既往有高血压病史、糖尿病史。入院查体:BP 134/68 mmHg,神清,不能言语,能按嘱睁闭眼及点头或摇头示意,双侧眼球向各方向活动正常,双侧鼻唇沟无变浅,不能伸舌,咽反身减弱,双上肢肌力0级,右下肢肌力2级,左下肢肌力1级,四肢肌张力减低,四肢腱反射减弱,双下肢巴氏征阳性。美国国立卫生研究院卒中量表(National Institute of Health stroke scale, NIHSS)评分[6]22分。患者入院后予双联抗血小板、强化他汀、改善侧支循环、抗氧自由基等及对症支持治疗。5月10日出现喘憋,呼吸浅快,血氧饱和度下降,予气管插管,呼吸机支持。经治疗后患者四肢仍严重瘫痪,不能言语,撤离呼吸机后返当地医院继续治疗。
病例2,男性,60岁,于2020年2月1日19:00在家里突然跌倒在地,扶起时不能站立,左侧肢体无力,当时左下肢行走拖步,左手持物费力,伴言语欠清,尚能被人理解,家人扶其在家里休息,未到医院诊治。起病第2天21:00,家人发现患者言语欠清症状加重,让人难以理解,左侧肢体无力进一步加重,并出现右下肢无力,起步困难,不能在搀扶下行走,伴饮水呛咳,吞咽困难,到我院急诊就诊,急查头颅CT未发现明显出血及低密度影。拟“急性脑梗死”收入我科卒中病房。既往无特殊病史。入院查体:BP 180/100 mmHg。言语欠清,双软腭抬举减弱,悬雍垂偏左,右上肢肌力4级,双下肢和左上肢肌力3级,左侧肱二头肌、肱三头肌、膝反射、跟腱反射活跃、左侧踝阵挛阳性,左侧巴氏征阳性。右侧肱二头肌、肱三头肌、膝反射、跟腱反射活跃,右侧巴氏征阴性。NIHSS评分12分。患者入院后予抗血小板、强化他汀、改善侧支循环及对症治疗。起病第3天出现四肢无力、言语障碍进一步加重,伴喘憋,呼吸浅快,窦性心动过速,予气管插管,呼吸机支持,后病情仍进行性加重,治疗无效死亡。
检索Pubmed、Web of Science、中国知网和万方等数据库收录的2011-2022年公开发表的脑桥延髓“心”型(因双侧延髓内侧梗死典型病灶为“心”型、“Y”型或“V”型,“Y”型或“V”型和“心”型形态相似,一并纳入检索研究)孤立性梗死患者的文献数据。病例报告需具有完整的病例及检查资料。无法提供完整资料、质量差、重复报告的文献予以剔除。最后纳入国内文献12篇,国外文献12篇,24篇文献共纳入29例患者。
1.2 方法回顾性分析在我院住院治疗的2例累及双侧脑桥延髓内侧“心”型孤立性梗死患者的病例资料,包含脑血管病危险因素、临床症状、临床评估依据(NIHSS评分;2周内的脑磁共振影像检查,包括T1加权成像、T2加权成像、DWI成像;DSA)。由2位高年资脑血管病专科医师对上述影像指标独立评估并作出判断;如存在分歧,经协商后最终确定。参考《中国脑血管病防治指南规范》[7]进行治疗,有呼吸衰竭者予气管插管、呼吸机支持。
文献报道及本中心共31例病例。归纳总结31例病例的临床表现、影像特征、治疗和转归。
2 结果 2.1 本中心及国内外文献报道患者的临床资料检索国内外文献共获得24篇文献[1-4, 8-27]29例患者的临床资料,结合本中心患者共计31例,男性28例,女性3例,发病年龄32~87(60.3±12.1)岁。“心”型脑桥梗死9例,“心”型延髓梗死22例。患者均为急性起病,出现球麻痹症状29例(29/31,93.55%),感觉障碍23例(23/31,74.19%),四肢瘫痪31例(100%),进展性病程29例(29/31,93.55%),累及呼吸23例(23/31,74.19%)。31例患者有3例行DSA检查,26例行MRA或CTA检查,1例行TCD检查,1例行血管超声检查;血管无明显异常或仅存在粥样硬化7例(7/29,24.14%),椎基底动脉狭窄或发育不良11例(11/29,37.93%),椎基底动脉存在闭塞11例(11/29,37.93%)。1例患者进行了静脉溶栓治疗,30例患者未予动静脉溶栓或机械取栓治疗。预后:治疗后随访0~20个月,预后良好者5例(5/29, 17.24%),预后不良患者有24例(24/29,82.76%),其中卧床或轮椅生活不能自理者18例(18/29, 62.07%),死亡6例(6/29,20.69%),见表 1。
| 作者(年度) | 性别 | 年龄/岁 | 部位 | 病灶形态 | 球麻痹 | 感觉障碍 | 四肢瘫痪 | 累及呼吸 | 进展性 | 病因 | 预后 |
| KRISHNAN(2011)[8] | 男 | 70 | 延髓 | 心型 | + | + | + | + | + | 椎基底动脉粥样硬化狭窄 | 不良 |
| MA(2011)[9] | 男 | 49 | 延髓 | 心型 | + | - | + | + | + | 椎基底动脉大致正常 | 不良 |
| 男 | 48 | 延髓 | 心型 | + | + | + | + | + | 右椎终末段闭塞 | 良好 | |
| TAI(2012)[10] | 男 | 60 | 延髓 | 心型 | + | - | + | + | + | 基底动脉近端狭窄,左椎动脉闭塞 | 死亡 |
| ISHIZAWA(2012)[3] | 男 | 87 | 脑桥 | 心型 | + | - | + | + | + | 椎基底动脉粥样硬化 | 不良 |
| Liu(2013)[11] | 女 | 70 | 延髓 | 心型 | + | + | + | - | + | 右椎动脉末端狭窄 | 良好 |
| JAWAD(2013)[4] | 男 | 32 | 延髓 | 心型 | + | + | + | - | + | 椎基底动脉大致正常 | 良好 |
| ZHANG(2013)[1] | 男 | 75 | 延髓 | Y型 | + | + | + | + | + | 右椎终末段狭窄 | 死亡 |
| 男 | 62 | 延髓 | Y型 | + | + | + | + | + | 椎基底动脉粥样硬化 | 不良 | |
| VENKATESAN(2014)[12] | 男 | 53 | 脑桥 | 心型 | + | + | + | - | - | 椎基底动脉闭塞 | 不良 |
| GUO(2014)[13] | 男 | 52 | 延髓 | Y型 | + | + | + | + | + | 椎基底动脉闭塞 | 不良 |
| SEN(2015)[14] | 男 | 60 | 脑桥 | 心型 | + | - | + | + | + | 基底动脉正常 | 死亡 |
| ZHANG(2015)[15] | 男 | 48 | 延髓 | 心型 | + | + | + | + | + | 非优势椎动脉闭塞 | 良好 |
| MONTALVO(2015)[16] | 男 | 81 | 延髓 | 心型 | + | + | + | + | + | 左椎终末段中度狭窄 | 死亡 |
| CAO(2015)[2] | 男 | 80 | 脑桥 | 心型 | - | - | + | + | + | 椎基底动脉狭窄 | 不良 |
| 女 | 61 | 脑桥 | 心型 | + | + | + | - | + | 椎基底动脉大致正常 | 不良 | |
| TSETSOU(2016)[17] | 男 | 63 | 延髓 | 心型 | + | + | + | + | + | 右椎动脉闭塞 | 不良 |
| TIAN(2016)[18] | 男 | 78 | 延髓 | Y型 | + | + | + | - | - | TCD:双侧椎动脉及基底动脉闭塞 | / |
| CHEN(2017)[19] | 男 | 64 | 脑桥 | 心型 | + | + | + | + | + | 椎基底动脉多发狭窄闭塞 | 死亡 |
| CHEN(2018)[20] | 男 | 51 | 延髓 | 心型 | + | + | + | - | + | 右侧椎动脉V4段闭塞 | 良好 |
| GAO(2018)[21] | 男 | 52 | 延髓 | 心型 | + | + | + | - | + | 双侧椎动脉、基底动脉纤细 | 不良 |
| JIA(2018)[22] | 男 | 61 | 脑桥 | V型 | + | + | + | + | + | 右侧椎动脉颅内段轻度狭窄,左侧椎动脉发育不良 | 不良 |
| 男 | 65 | 脑桥 | 心型 | + | - | + | + | + | 双侧椎动脉颅内段轻度狭窄 | 不良 | |
| 男 | 39 | 延髓 | V型 | + | + | + | + | + | 双侧椎动脉颅内段轻度狭窄 | 不良 | |
| LU(2019)[23] | 男 | 54 | 延髓 | 心型 | + | + | + | + | + | 左侧椎动脉V4纤细及狭窄 | 不良 |
| LIU(2019)[24] | 男 | 53 | 延髓 | V型 | + | + | + | + | + | 右椎动脉终末段狭窄 | 不良 |
| WANG(2020)[25] | 男 | 58 | 延髓 | 心型 | + | - | + | - | + | 右侧椎动脉纤细、闭塞 | / |
| JIANG(2020)[26] | 男 | 51 | 延髓 | 心型 | + | + | + | + | + | 左侧椎动脉终末段轻度狭窄 | 不良 |
| XU(2021)[27] | 男 | 65 | 延髓 | V型 | - | - | + | + | + | 超声:右椎动脉闭塞 | 不良 |
| 本中心病例1 | 女 | 67 | 脑桥 | 心型 | + | + | + | + | + | 椎基底动脉粥样硬化 | 不良 |
| 本中心病例2 | 男 | 60 | 延髓 | 心型 | + | + | + | + | + | 椎基底动脉粥样硬化狭窄闭塞 | 死亡 |
2.2 本中心2例患者的影像学表现
病例1起病4 d后行头部MRI检查。轴面DWI成像示双侧脑桥、桥延交界区及少部分上段延髓腹内侧急性“心”型梗死(图 1A、B)。起病4 d后DSA示双侧椎动脉(颅内段)及基底动脉粥样硬化(图 1D~F)。
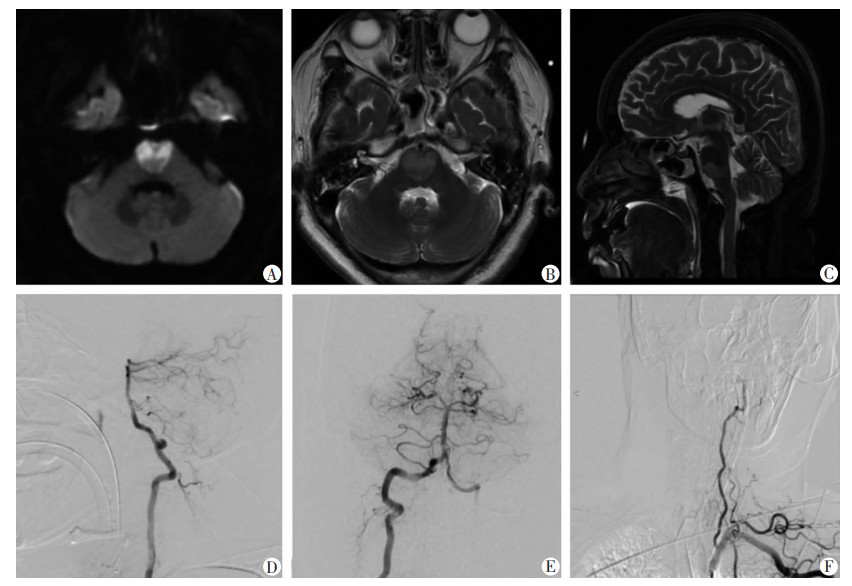
|
| A、B:DWI及T2WI显示急性双侧脑桥内侧梗死,具有特征性的“心”型外观;C:矢状面T2WI呈高信号,病灶累及脑桥与延髓交界处及少部分上段延髓;D~F:DSA显示双侧椎动脉(颅内段)和基底动脉粥样硬化 图 1 “心”型脑桥梗死(病例1)的MRI和DSA表现 |
病例2起病3 d后行头部MRI检查,轴面DWI成像示双侧延髓、桥延交界区及少部分脑桥腹内侧急性“心”型梗死(图 2A、B);起病4 d后DSA示双侧椎动脉V4段至基底动脉弥漫性中至重度狭窄,基底动脉近段闭塞,基底动脉远段由左侧小脑下后动脉通过小脑软脑膜动脉二级侧支循环向基底动脉远段供血区域少量代偿供血,左侧椎动脉起始处重度狭窄(图 2D~F)。
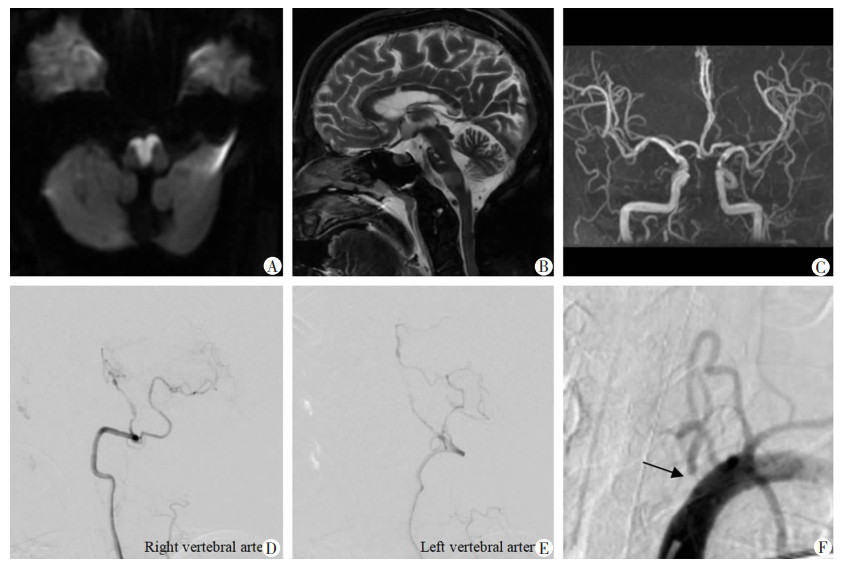
|
| A、B:DWI及T2WI显示急性双侧延髓内侧梗死,具有特征性的“心”型外观;C:MRA提示椎基底动脉闭塞;D~F:DSA显示双侧椎动脉(颅内段)和基底动脉粥样硬化性狭窄或闭塞,仅基底动脉远端有少量次级侧支代偿;箭头示左椎动脉起始处严重狭窄 图 2 “心”型延髓梗死(病例2)的MRI和DSA表现 |
2.3 “心”型梗死区域供血动脉情况
2例患者在磁共振T2WI成像上具有典型的双侧脑桥或延髓内侧“心”型梗死灶(图 3A、B),其责任血管相对典型,结合DSA造影结果及T2WI成像构建还原的梗死区域椎基底动脉及其主要分支血管(图 3C、D)。
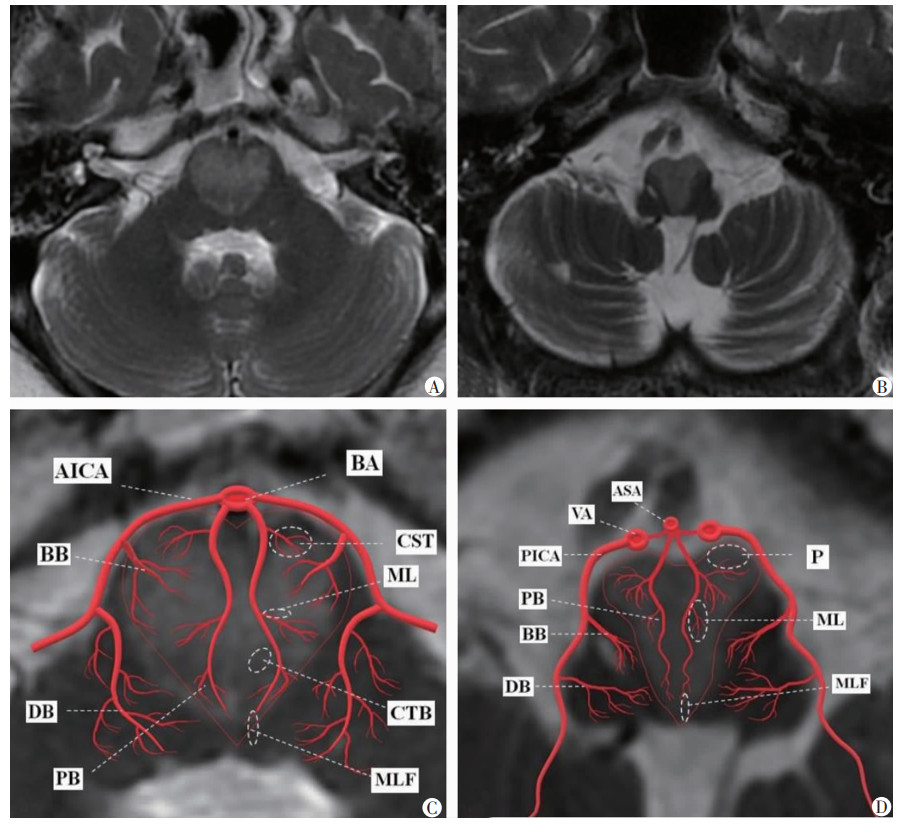
|
|
BA:基底动脉;VA:椎动脉;ASA:脊髓前动脉;PICA:小脑后下动脉;AICA:小脑前下动脉;PB:旁正中支;BB:基底支;DB:背外侧支;CST:皮质脊髓束;CTB:中央被盖束;ML:内侧丘系;MLF:内侧纵束;P:锥体束 A:“心”型脑桥梗死(病例1)MRI表现;B:“心”型延髓梗死(病例2)MRI表现;C:“心”型脑桥梗死区供血动脉示意图;D:“心”型延髓梗死区供血动脉示意图 图 3 T2WI成像“心”型梗死区域供血动脉示意图 |
3 讨论
双侧延髓内侧梗死首次报道于1937年,由DAVISON[28]在1937年经尸体解剖确诊。磁共振DWI序列显示双侧延髓内侧梗死特征性的“心”型病灶由MAEDA等在2004年首次报道[29]。而双侧脑桥旁正中及前外侧区的“心”型梗死病灶则由ISHIZAWA等[3]于2012年首次报道。目前双侧脑桥延髓内侧“心”型梗死都仅见于少量病案报道,其病灶类型特殊,研究此类患者的临床及影像特征具有重要意义。本研究回顾性分析本中心2例双侧脑桥延髓内侧“心”型孤立性梗死病例,同时检索文献分析24篇文献29例病例,共计31例病例,探讨双侧脑桥延髓内侧“心”型孤立性梗死患者的临床特点及影像特征,以提高对该类疾病的认识、评估、诊断及治疗水平。
“心”型梗死病灶是双侧脑桥延髓内侧梗死在磁共振上典型的影像特征。本中心病例1的病灶大部分位于脑桥,呈现出典型宽“心”型改变,病灶累及桥延交界区和少部分上段延髓,在上段延髓出现“V”型改变。例2病灶大部分位于延髓,呈现出窄“心”型表现,病灶累及桥延交界区和少部分下部脑桥。回顾性分析近年来双侧脑桥延髓内侧梗死的文献[1-4, 8-27],双侧脑桥内侧梗死病灶多呈“心”型,而双侧延髓内侧梗死病灶可表现为“心”型、“V”型及“Y”型等病灶。双侧脑桥内侧梗死的“心”型病灶较宽,有时似“苹果”的侧面,有“V”型脑桥梗死病灶的报道,但其病灶主体在桥延接合部[22]。双侧延髓内侧梗死“心”型病灶常位于延髓上部,“心”型窄,面积小,也常表现为“V”型或“Y”型,其病灶形状的差异可能与梗死的部位、责任血管病变严重程度及所支配范围有关[1]。结合文献分析,双侧脑桥内侧与双侧延髓内侧梗死的病灶形态存在差异,脑桥病灶为宽“心”型病灶,延髓病灶可为窄“心”型、“V”型或“Y”型等病灶。
双侧脑桥延髓内侧梗死病灶的形态与其血供有重要关系。脑桥腹侧至背侧可分为前内侧区、前外侧区、外侧区,分别由旁正中动脉、短旋支动脉和长旋支动脉3组穿支血管供应[14]。脑桥“心”型梗死病灶区域属脑桥旁正中和前外侧区,此区域常由双侧脑桥旁正中支和短旋支动脉同时或相继受累所致;而小脑上动脉和小脑前下动脉侧支循环常较丰富,长旋支则不易受累[14]。结合脑桥血供特点和病例1 DSA和MRI结果,考虑病例1责任血管为双侧脑桥旁正中支及短旋支动脉,其受累闭塞导致脑桥双侧前内侧区和双侧前外侧区梗死,出现“心”型脑桥病灶(图 3 C)。根据延髓血供,延髓从腹侧至背侧可分为前内侧区、前外侧区、外侧区及背侧区。双侧延髓内侧梗死病灶主要位于前内侧区及前外侧区,该区域血供主要来源于椎动脉和脊髓前动脉,其中下2/3由双侧脊髓前动脉及其汇合而成的前正中动脉延髓支供血,上1/3由椎动脉旁分支供血[30-31]。结合病例2 DSA和MRI结果,考虑病例2责任血管为椎基底动脉融合段,同时累及脊髓前动脉,其受累闭塞导致延髓双侧前内侧区及双侧前外侧区梗死,出现“心”型延髓病灶(图 3 D)。我们在复习脑桥延髓血供文献[8, 26, 30-31]的基础上,结合本中心2例患者T2WI上典型的双侧脑桥延髓内侧“心”型梗死病灶及DSA检查结果,构建还原梗死区椎基底动脉及其主要分支血管,供临床借鉴参考,这让临床医师能更直观、形象地认识双侧脑桥延髓梗死的血供和影像特征。
脑桥内侧梗死的病因与小血管病变密切相关,有研究表明累及脑桥表面的孤立性脑桥梗死患者仅有16% MRA显示基底动脉狭窄,而60%基底动脉无明显异常,认为基底动脉分支病变多由未引起管腔狭窄的早期粥样斑块所致[32]。而双侧延髓内侧梗死的病因,有文献报道多达57.7%的患者由动脉粥样硬化所致,而38.5%的患者脑MRA未见明显异常[33]。病例1 DSA显示双侧椎动脉颅内段及基底动脉未见明显狭窄、斑块形成,仅存在轻微动脉粥样硬化表现。结合患者脑桥“心”型梗死形态及供血动脉,基底动脉的粥样硬化导致旁正中动脉及短旋支动脉闭塞是此患者梗死的病因。病例2 DSA显示双侧椎动脉与基底动脉融合区的血管均存在明显动脉粥样硬化,局部中至重度狭窄及闭塞。结合患者延髓“心”型梗死形态及供血动脉考虑动脉粥样硬化性血管狭窄闭塞是造成患者延髓“心”型梗死的病因。本中心和文献报道共计31例双侧脑桥延髓内侧“心”型梗死患者,有29例有MRA、CTA或DSA脑血管评估结果,结果表明动脉粥样硬化、狭窄及闭塞是双侧脑桥延髓内侧梗死的主要病因。
脑桥延髓含大量的神经传导纤维及神经核团,不同部位的双侧内侧梗死会导致不同的临床症状,最常见的临床表现是四肢瘫痪、球麻痹、感觉障碍、呼吸衰竭等,四肢瘫痪常呈进行性加重[2, 24]。脑桥延髓交界区有锥体束及内侧丘系等重要结构,首发症状常为双侧肢体无力和感觉障碍,病情进展时病灶范围扩大,此时会累及舌下神经、下橄榄核。例1以头晕、恶心呕吐起病,病例2以肢体无力、构音障碍起病。2例患者病程均为进展性,都出现了四肢瘫痪,球麻痹症状,后又出现呼吸衰竭,需呼吸机支持。2例患者均有呼吸受累且症状重,考虑与其梗死病灶均累及到脑桥延髓交界区,且梗死面积较大、较深,影响到呼吸中枢有关[34]。本中心及文献报道31例患者有高达93.55%的患者病程呈进展性,100%的患者出现四肢瘫痪,74.19%的患者呼吸受累,预后不良的患者达82.76%。检索文献纳入的病例部分随访时间较短,如能延长随访时间,预后不良及死亡的患者可能更多。以上结果表明双侧脑桥延髓内侧“心”型梗死的患者病程多为进展性,四肢瘫痪,易出现呼吸衰竭,病情重且预后不佳。
鉴别诊断方面,病例1以头晕、恶心呕吐起病,继发四肢无力、不能言语,后出现呼吸衰竭,诊断为累及桥延交界区的双侧脑桥内侧梗死,此病需与脑桥中央髓鞘溶解[3]和可逆性后循环脑病[35]等鉴别。脑桥中央髓鞘溶解症是以对称性脑桥脱髓鞘特征的疾病,此病常有血钠快速纠正史,MRI影像上可显示脑桥中央特征性“蝙蝠翼”样异常信号。而可逆性后循环脑病常有血压明显升高史,常伴头痛,而神经系统定位体征常不明显,此病被认为与脑血管自动调节功能障碍和过度灌注有关。病例2诊断为累及桥延交界区的双侧延髓内侧梗死,早期出现四肢瘫痪、感觉减退、二便失禁现象,需注意与吉兰-巴雷综合征[9]鉴别。病例2的表现也符合脊髓病变的临床表现,需与脑干脑炎或高位脊髓病变鉴别。早期动态复查脑MRI,尤期是DWI,对双侧桥延内侧梗死的诊断及鉴别诊断具有重要意义。
缺血性脑卒中的治疗主要包括动静脉溶栓、机械取栓、抗血小板聚集、强化他汀等治疗。本中心2例患者及文献报道的29例患者仅有1例进行静脉溶栓治疗,30例未能进行动静脉溶栓、机械取栓治疗,导致治疗效果欠佳。其可能的原因为双侧脑桥延髓内侧梗死容易漏诊、误诊,同时病程危重,常未能及时完善脑MRI及DSA检查,错过了动静脉溶栓及机械取栓治疗的时间窗。31例患者中男性病例占绝对多数,高达90.32%(28/31),这似乎是一种“钟爱”于男性的梗死类型;此类梗死平均发病年龄相对年轻,临床工作中遇到急性进展性四肢瘫痪、球麻痹及呼吸障碍的患者,尤其是相对年轻的男性患者应考虑双侧脑桥延髓梗死。此类患者的血管病变可轻可重,但病情危重,应尽快行脑MRI及DSA检查,以尽早明确梗死类型及责任血管,争取早期动静脉溶栓及血管内治疗,以改变病程发展方向,改善预后。
综上所述,本研究发现双侧脑桥延髓内侧的特征性“心”型孤立性梗死病例均有特殊的临床及影像特征。此类患者常表现为急性起病、进展性病程、四肢瘫痪,易出现呼吸衰竭,病情重,预后不良。分析其预后不良的主要原因有:①双侧脑桥延髓内侧梗死病灶相对较大,易累及呼吸中枢导致呼吸障碍等临床严重并发症;②后循环脑梗死临床表现种类多,血管病变可为单纯的椎基底动脉粥样硬化,也可为严重的粥样硬化、狭窄及闭塞,易误诊、漏诊。此类患者应尽快行脑MRI检查以早期评估诊断;有条件的医院应尽早行DSA明确病因,以求早期动静脉溶栓及血管内治疗等精准治疗,改善预后。
| [1] |
张秀丽, 张美娇, 刁剑霞, 等. 双侧延髓内侧梗死二例临床和影像学分析[J]. 中华神经科杂志, 2013, 46(11): 748-750. ZHANG X L, ZHANG M J, DIAO J X, et al. Clinical and radiological analysis of two cases with bilateral medial medullary infarction[J]. Chin J Neurol, 2013, 46(11): 748-750. |
| [2] |
曹树刚, 吴倩, 张文婷, 等. 脑桥心型梗死二例临床及MRI特点分析并文献复习[J]. 中华神经科杂志, 2015, 48(12): 1088-1091. CAO S G, WU Q, ZHANG W T, et al. Analysis of clinical and MRI characteristics of two cases of pontine heart infarction and literature review[J]. Chin J Neurol, 2015, 48(12): 1088-1091. |
| [3] |
ISHIZAWA K, NINOMIYA M, NAKAZATO Y, et al. "Heart appearance" infarction of the pons: a case report[J]. Case Rep Radiol, 2012, 2012: 690903. |
| [4] |
JAWAD R A, RANA A I, SULTAN F, et al. Bilateral medial medullary infarction: a case report[J]. J Pak Med Assoc, 2013, 63(3): 387-389. |
| [5] |
彭斌, 刘鸣, 崔丽英. 中国急性缺血性脑卒中诊治指南2018[J]. 中华神经科杂志, 2018, 51(9): 666-682. PENG B, LIU M, CUI L Y. Chinese guidelines for diagnosis and treatment of acute ischemic stroke 2018[J]. Chin J Neurol, 2018, 51(9): 666-682. |
| [6] |
KWAH L K, DIONG J. National institutes of health stroke scale (NIHSS)[J]. J Physiother, 2014, 60(1): 61. |
| [7] |
中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国急性缺血性脑卒中诊治指南2018[J]. 中华神经科杂志, 2018, 51(9): 666-682. Chinese Society of Neurology, Chinese Stroke Society. Chinese guidelines for diagnosis and treatment of acute ischemic stroke 2018[J]. Chin J Neurol, 2018, 51(9): 666-682. |
| [8] |
KRISHNAN M, RAJAN P, KESAVADAS C, et al. The 'heart appearance' sign in MRI in bilateral medial medullary infarction[J]. Postgrad Med J, 2011, 87(1024): 156-157. |
| [9] |
MA L, DENG Y C, WANG J C, et al. Bilateral medial medullary infarction presenting as Guillain-Barré-like syndrome[J]. Clin Neurol Neurosurg, 2011, 113(7): 589-591. |
| [10] |
TAI M L S, KATIMAN E, RAHMAT K, et al. Acute bilateral medial medullary infarct with hypoplastic vertebral artery[J]. Clin Neurol Neurosurg, 2012, 114(10): 1365-1367. |
| [11] |
刘涛, 迟松, 刘敏. 双侧延髓内侧梗死一例[J]. 中华神经科杂志, 2013, 46(2): 140-141. LIU T, CHI S, LIU M. A case of bilateral medial medulla oblongata infarction[J]. Chin J Neurol, 2013, 46(2): 140-141. |
| [12] |
VENKATESAN P, BALAKRISHNAN R, RAMADOSS K, et al. Heart appearance sign in pontine stroke: a result of bilateral infarction due to small vessel disease[J]. Neurol India, 2014, 62(1): 115-116. |
| [13] |
郭阳, 徐锦锦, 吴秀娟, 等. 延髓"Y型"梗死1例报告(附文献复习)[J]. 中风与神经疾病杂志, 2014, 31(12): 1123-1124. GUO Y, XU J J, WU X J, et al. A case report of medulla oblongata "Y-type" infarction (with literature review)[J]. J Apoplexy Nerv Dis, 2014, 31(12): 1123-1124. |
| [14] |
SEN D, ARORA V, ADLAKHA S, et al. The "heart appearance" sign in bilateral pontine infarction[J]. J Stroke Cerebrovasc Dis, 2015, 24(1): e21-e24. |
| [15] |
ZHANG L, ZHANG G L, DU J M, et al. Bilateral medial medullary infarction with nondominant vertebral artery occlusion[J]. J Stroke Cerebrovasc Dis, 2015, 24(9): e241-e244. |
| [16] |
MONTALVO M, ALI R, KHAN M. Bilateral medial medullary infarction presenting as Guillain Barré Syndrome: a diagnostic challenge[J]. J Neurol Sci, 2015, 352(1/2): 135-136. |
| [17] |
TSETSOU S, BEUCHAT I, LAGINHA I, et al. Complete lingual palsy from bilateral Dejerine syndrome (bilateral medial medullary stroke)[J]. Neurology, 2016, 87(5): 550. |
| [18] |
田璐, 秦伟, 王玥, 等. 延髓Y形梗死一例[J]. 中华神经科杂志, 2016, 49(10): 800-801. TIAN L, QIN W, WANG Y, et al. A case of medulla oblongata Y-shaped infarction[J]. Chin J Neurol, 2016, 49(10): 800-801. |
| [19] |
陈林, 胡慧玲, 张桂美, 等. 延髓Y形梗死合并脑桥心形梗死一例[J]. 中国脑血管病杂志, 2017, 14(9): 484-486. CHEN L, HU H L, ZHANG G M, et al. A case of medullary Y-shaped infarction combined with pontine heart infarction[J]. Chin J Cerebrovasc Dis, 2017, 14(9): 484-486. |
| [20] |
陈士帅, 刘训灿, 王欣欣, 等. 典型"心型"影像征的双侧延髓内侧梗死1例报告及文献复习[J]. 中风与神经疾病杂志, 2018, 35(2): 164-165. CHEN S S, LIU X C, WANG X X, et al. A case report and literature review of bilateral medial medullary infarction with typical "heart-shaped" imaging signs[J]. J Apoplexy Nerv Dis, 2018, 35(2): 164-165. |
| [21] |
高丹宇, 陈晟, 赵迎春, 等. 双侧延髓内侧梗死的临床特征(附1例报道及国内文献分析)[J]. 卒中与神经疾病, 2018, 25(1): 43-46. GAO D Y, CHEN S, ZHAO Y C, et al. Clinical features of bilateral medial medulla oblongata infarction (with a report of one case and analysis of domestic literature)[J]. Stroke Nerv Dis, 2018, 25(1): 43-46. |
| [22] |
贾树红, 崔蕾, 张麟伟, 等. 双侧脑桥延髓交界区内侧梗死的临床和影像特点分析[J]. 中国脑血管病杂志, 2018, 15(10): 549-553. JIA S H, CUI L, ZHANG L W, et al. Bilateral medial pontomedullary infarction: an analysis of clinical and imaging features[J]. Chin J Cerebrovasc Dis, 2018, 15(10): 549-553. |
| [23] |
LU J P, WU Y, XIAO F, et al. Bilateral medial medullary infarction with distal Stenosis of hypoplastic vertebral artery[J]. Chin Med J (Engl), 2019, 132(8): 998-999. |
| [24] |
刘扬, 靳玮, 高俊淑, 等. 进展性双侧延髓内侧梗死1例报道[J]. 卒中与神经疾病, 2019, 26(5): 630-631. LIU Y, JIN W, GAO J S, et al. A case report of progressive bilateral medial medullary infarction[J]. Stroke Nerv Dis, 2019, 26(5): 630-631. |
| [25] |
王玉晔, 李蕾, 刘芳, 等. 典型"心形"影像的双侧延髓内侧梗死2例报道并文献复习[J]. 卒中与神经疾病, 2020, 27(2): 236-238. WANG Y Y, LI L, LIU F, et al. Two cases of bilateral medial medulla oblongata infarction with typical "heart-shaped" imaging[J]. Stroke Nerv Dis, 2020, 27(2): 236-238. |
| [26] |
JIANG S, WANG L, YAN Y Y, et al. Fabry disease presenting as bilateral medial medullary infarction with a "heart appearance" sign: a case report[J]. BMC Neurol, 2020, 20: 180. |
| [27] |
XU Y C, LI K, YAO X L, et al. Perioperative bilateral medial medullary infarction with "snake eyes appearance": a case report[J]. Front Med (Lausanne), 2021, 8: 559381. |
| [28] |
DAVISON C. Syndrome of the anterior spinal artery of the medulla oblongata[J]. Arch Neurol Psychiat, 1937, 37(1): 91-107. |
| [29] |
MAEDA M, SHIMONO T, TSUKAHARA H, et al. Acute bilateral medial medullary infarction: a unique 'heart appearance' sign by diffusion-weighted imaging[J]. Eur Neurol, 2004, 51(4): 236-237. |
| [30] |
PALIWAL V K, KALITA J, MISRA U K. Dysphagia in a patient with bilateral medial medullary infarcts[J]. Dysphagia, 2009, 24(3): 349-353. |
| [31] |
GÖKÇAL E, BARAN G, NIFTALIYEV E, et al. Risk factors, etiological classification, topographical location, and outcome in medullary infarctions[J]. Neurologist, 2017, 22(4): 116-119. |
| [32] |
KLEIN I, LAVALLÉE P, MAZIGHI M, et al. Basilar artery atherosclerotic plaques in paramedian and lacunar pontine infarctions: a high-resolution MRI study[J]. Stroke, 2010, 41: 1405-1409. |
| [33] |
PONGMORAGOT J, PARTHASARATHY S, SELCHEN D, et al. Bilateral medial medullary infarction: a systematic review[J]. J Stroke Cerebrovasc Dis, 2013, 22(6): 775-780. |
| [34] |
PLUM F. Breathing is controlled independently by voluntary, emotional, and metabolically related pathways[J]. Arch Neurol, 1992, 49(5): 441. |
| [35] |
曹树刚, 王建, 赵昊, 等. 酷似脑桥心型梗死的可逆性后部脑病综合征一例[J]. 中华神经科杂志, 2017, 50(2): 140-142. CAO S G, WANG J, ZHAO H, et al. A case of reversible posterior encephalopathy syndrome resembling pontine heart infarction[J]. Chin J Neurol, 2017, 50(2): 140-142. |




