2. 400038 重庆,陆军军医大学(第三军医大学)第一附属医院神经内科
2. Department of Neurology, First Affiliated Hospital, Army Medical University, Chongqing, 400038, China
椎管内结核非常少见,可表现为结核性脊膜炎或结核瘤,其中,椎管内结核瘤根据其发生位置又分为脊髓结核瘤、髓外硬膜下结核瘤和硬膜外结核瘤3类。由于起病过程隐匿、临床表现无特异性以及实验室检查灵敏性欠佳,椎管内结核瘤的早期识别和诊断非常困难[1-2]。MRI具有无辐射损伤、多方位成像以及高软组织分辨率等优势,在椎管内病变的诊断中具有不可替代的地位[3-5],目前关于椎管内结核瘤MRI表现的报道较少,且多为个案报道[1, 6-8]。本研究分析22例经手术病理或临床随访证实的儿童椎管内结核瘤的MRI特征,为椎管内结核瘤的早期诊断和治疗提供影像学依据。
1 材料与方法 1.1 临床资料收集2008-2021年在重庆医科大学附属儿童医院住院诊断为椎管内结核瘤并行脊椎MRI检查的患者。纳入标准:①年龄≤18岁;②经手术病理或抗结核治疗及随访证实;③MRI资料完整,包括平扫和增强。排除标准:MRI图像较差影响诊断。本研究为回顾性分析,且不涉及患者隐私,经重庆医科大学附属儿童医院伦理道德委员会批准[批件号:(2022)年伦审(研)第(168)号],并豁免知情同意。
共纳入22例患者,其中男性14例,女性8例;年龄3~18岁,平均11.9岁。按发生部位分为3组:髓内结核瘤5例,髓外硬膜下结核瘤8例,硬膜外结核瘤9例。18例经手术及病理证实,4例经临床、实验室检查及抗结核治疗并随访证实。13例合并肺结核,7例合并结核性脑膜炎,7例有邻近椎体或附件结核,4例合并肝、脾、肠道等其他部位结核。临床主要表现为不同程度的脊髓或脊神经根压迫症状,初发表现均为下肢轻微瘫痪和感觉功能减退,其中5例伴左上肢轻微瘫痪和感觉功能减退,7例伴尿失禁或尿潴留,并呈不断加重趋势。10例脊髓或脊神经根压迫症状出现于抗结核药物治疗后1~9个月,其中1~3个月4例,>3~6个月5例,>6~9个月1例。从出现症状到MRI发现病变的时间1~14 d,中位时间8 d。
18例在MRI发现病灶后行外科手术切除,术后抗结核药物治疗3~9个月;另4例仅行常规抗结核药物治疗。所有患者于术后和/或抗结核治疗后随访3~9个月。
1.2 MRI检查患者均行1.5 T(Signa HD,GE,USA)或3.0 T(Achieva; Philips,Holland)磁共振扫描,采用脊椎线圈行矢状位及轴位自旋回波T1加权成像(T1 weighted imaging,T1WI)、快速自旋回波T2加权成像(T2 weighted imaging,T2WI)和T1WI增强扫描。扫描参数:T1WI: TR 400~450 ms, TE 8~12 ms;T2WI: TR 3000~5000 ms, TE 90~120 ms。层厚3~5 mm,间距2~3 mm,矩阵256×256,激励次数2~4次。增强扫描采用钆喷酸葡胺(Gd-DTPA),常规剂量(0.1 mmol/kg)静脉团注。不配合患者按3~5 mL/kg给予10%水合氯醛口服镇静。
1.3 MRI图像分析患者的MRI图像均由两位主治以上的影像科医生独立评估。需要评估的影像征象包括:病变部位(髓内、髓外硬膜下或硬膜外;颈段、胸段或腰骶段)、病变形态(圆形或类圆形、梭形、条形、斑块状或不规则),T1WI和T2WI信号特点(相对于脊髓,低、等或高信号;均匀或不均匀)以及强化模式(轻度、中度或显著;均匀、不均匀或环形)。不一致的结果经讨论后达成共识。
2 结果 2.1 临床情况4例(4/5)髓内结核瘤伴全身多部位结核,提示血行播散可能;1例(1/8)髓外硬膜下结核瘤伴结核性脑膜炎且有弥漫性脊膜强化征象,考虑脑脊液播散所致;7例(7/9)硬膜外结核瘤伴相邻椎体或附件结核,提示由邻近脊椎活动性结核灶侵袭所致。另10例发生于肺结核或结核性脑膜炎抗结核药物治疗过程中,其中以髓外硬膜下结核瘤最为多见(7/8),显著高于髓内结核瘤(1/5)和硬膜外结核瘤(2/9)。
18例患者经外科手术治疗,术中所见病灶位置和形态等与术前MRI判断基本一致。12例病灶与脊膜粘连明显,其中6例与神经根粘连。对于粘连明显的病灶,术中仅切除病灶大部,以尽量避免神经根损伤。大体病理见病灶组织多呈灰白色外观,质地松软;镜下显示大量“类上皮细胞”聚集,其中7例病灶中央出现不同程度的干酪样坏死。
随访3~9个月,15例肢体运动及感觉功能完全恢复,另7例下肢轻瘫(多为神经根粘连较重的患儿),但较术前均有不同程度改善。15例(15/18)手术患儿术后3~6个月进行了MRI复查,均未发现病灶;2例(2/4)非手术患儿3个月后进行了MRI随访,显示病灶基本消失;另3例手术患儿及2例非手术患儿因症状逐渐减轻并消失而未行MRI复查。
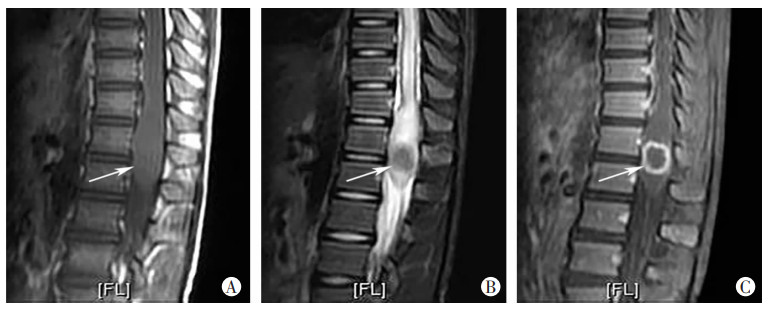
2.2 MRI表现5例髓内结核瘤均单发,位于颈段3例,胸段和腰段各1例;圆形或类圆形,相应节段脊髓无或轻微膨大,相邻脊髓均有不同程度水肿。T1WI呈等或稍高信号,边界模糊;T2WI呈低信号,伴或不伴边缘稍高信号;增强后显著环形强化(图 1、表 1)。
|
|
↑:示脊髓圆锥内见膨大圆形病变 A:T1WI呈等信号;B:T2WI呈低信号,边缘模糊,邻近脊髓肿胀;C:增强后呈均匀环形强化 图 1 髓内结核瘤儿童MRI表现 |
| 组别 | n | T1WI信号 | T2WI信号 | 增强模式 | ||||||||
| 低 | 等 | 高 | 低 | 等 | 高 | 均匀 | 不均匀 | 环形 | ||||
| 髓内结核瘤组 | 5 | 3 | 2 | 5 | 5 | |||||||
| 髓外硬膜下结核瘤组 | 8 | 2 | 6 | 2 | 4 | 2 | 6 | 2 | ||||
| 硬膜外结核瘤组 | 9 | 3 | 6 | 4 | 3 | 2 | 7 | 2 | ||||
| 合计 | 22 | 5 | 15 | 2 | 11 | 7 | 4 | 13 | 2 | 7 | ||
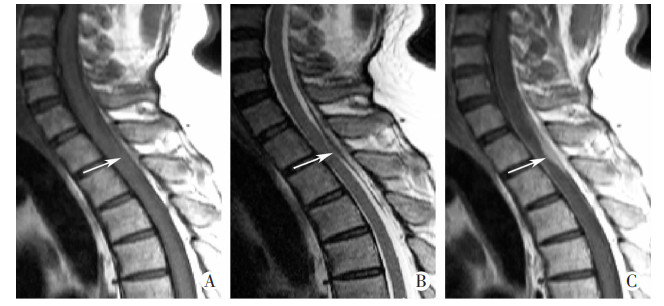
8例髓外硬膜下结核瘤位于颈段1例,胸段4例,腰段1例,颈胸联合1例,胸腰联合1例;病变沿脊髓后外方或后方纵向走行,呈长梭形或斑块状,纵向长度跨越2~4个椎体的5例,5~8个椎体的2例,>8个椎体的1例;相应脊髓节段均有不同程度受压表现,其中1例脊髓局部水肿。结核瘤MRI信号特点:T1WI呈稍低信号或等信号,T2WI为低、等或混杂高信号,增强扫描均明显强化(图 2、表 1)。
|
|
↑:示颈段髓外硬膜下纵向斑块状占位 A:T1WI呈等信号;B:T2WI呈低信号;C:增强后呈明显均匀强化,邻近硬膜囊及脊髓受压改变 图 2 髓外硬膜下结核瘤儿童MRI表现 |
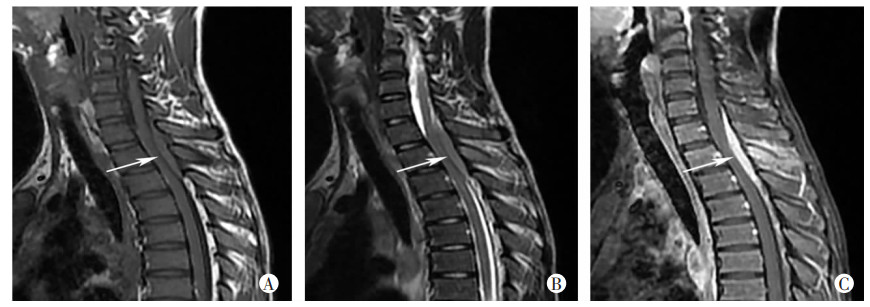
9例硬膜外结核瘤位于颈段3例,胸段2例,腰段1例,颈胸联合1例,胸腰联合2例;沿脊髓后外方或后方纵向走行,呈长梭形或斑块状,纵向长度跨越2~7个椎体不等;相应节段硬膜囊和脊髓均有不同程度受压表现。MRI信号特点:T1WI呈稍低或等信号,T2WI为稍低、等或稍高信号,增强扫描7例呈均匀强化,2例不均匀强化(图 3、表 1)。
|
|
↑:示病变呈纵向长梭形 A:T1WI呈等信号;B:T2WI呈等信号:C:增强后呈均匀明显强化,延伸至邻近脊膜,相邻脊髓受压,伴邻近附件结核 图 3 颈胸交界段硬膜外结核瘤 |
3 讨论
椎管内结核瘤是结核分枝杆菌(mycobacterium tuberculosis,MTB)侵犯脊髓和/或脊膜引起的感染性肉芽肿炎,其发病机制较为复杂,一般认为,MTB来自3个途径:血行播散、脑脊液播散、邻近病灶直接侵犯。本组有4例髓内结核瘤伴有全身多处结核感染,提示血行播散可能;1例髓外硬膜下结核瘤伴有结核性脑膜炎且有弥漫性脊膜强化征象,考虑脑脊液播散所致;7例硬膜外结核瘤伴有邻近椎体或附件结核,且缺乏脑脊液或血行播散的证据,我们判断硬膜外病变可能由邻近脊椎结核侵袭所致;其他10例无法明确播散途径,但值得一提的是,这些病例均发生于抗结核治疗过程中,推测可能与抗结核药物治疗中“矛盾反应”的机制有关。“矛盾反应”是指部分患者经过一段时间的抗结核治疗后病变加重或出现新病变的现象。该现象发生的具体机制尚不明确,但可能由Ⅳ型超敏反应引起。MTB感染时,机体处于免疫抑制状态。而在抗结核治疗后,一方面免疫功能得以恢复,另一方面,MTB被灭活后发生溶解,并作为抗原引发淋巴增殖为主的细胞免疫反应。其结果是原本隐匿于脊髓或脊膜的稳定性病灶发生快速增殖,最终演变为结核瘤[9-12]。本组病例中,继发于抗结核治疗的结核瘤多位于髓外硬膜下,推测可能与该部位血供丰富且直接与脑脊液接触有关。这种解剖及生理特点使MTB在初次感染时更容易经血行或脑脊液播散定植于髓外硬膜下(特别是软脑膜),并形成隐匿性病灶。鉴于部分椎管内结核瘤潜在的“矛盾反应”机制,临床抗结核治疗中,需注意观察患者有无脊髓或神经根压迫症状。一旦出现相应症状,要高度怀疑椎管内结核瘤的可能性,并及时进行MRI检查。
椎管内结核瘤起病隐匿,且缺乏特异性临床表现,早期诊断主要依靠影像学检查。MRI对椎管内结构的显示具有独特优势,不仅能够早期发现病变,还能对病变进行精准的定量及定性评估,对手术治疗具有重要的指导意义[13]。通过本组病例分析,并结合文献[1-2, 6-12, 14],总结椎管内结核瘤的MRI特点如下:①形态学上,髓内结核瘤多呈圆形或类圆形,而髓外结核瘤多呈长梭形或斑块状,沿脊髓纵向分布。髓外硬膜下及硬膜外结核瘤的这种形态特点可能与椎管内髓外空间狭小、脊膜走向以及病变质地松软等特点有关。②椎管内结核瘤MRI信号表现多样,但无论髓内还是髓外病变均以T1WI等信号、T2WI等信号或低信号为主。MRI信号模式主要取决于结核瘤的组织成分。早期结核瘤以新生肉芽组织为主,T2WI常表现为均匀的等信号或稍高信号。进展结核瘤可发生干酪样坏死,多表现为T2WI低信号;若伴有液化坏死,则呈高信号或混杂信号。③椎管内结核瘤强化形式多样。髓外结核瘤多为增生性肉芽肿,血供丰富,常表现为明显均匀强化,而髓内结核瘤易发生干酪样坏死,环形强化是其特点。与平扫相比,增强扫描对病灶的定位和定性更加准确,在椎管内结核瘤的MRI检查中不可或缺。此外,从目前报道的病例来看,儿童椎管内结核瘤的MRI特征与成人相比并无明显区别,但成人椎管内结核瘤似乎更多继发于免疫缺陷[9],其发病机制可能有所不同,由此所引起的临床及MRI等表现是否也存在一定差异,还需要进一步大量病例的总结。
椎管内结核瘤的MRI表现虽有一定的特征,但仍需与其他椎管内占位性病变相鉴别。①椎管内肿瘤:儿童髓内肿瘤以星形细胞瘤和室管膜瘤多见,一般累及节段较长,不具有结核瘤典型的T2WI低信号特点,增强多呈不均匀强化,即使出现环形强化,环壁也多不规则[15]。髓外肿瘤以神经源性肿瘤多见,肿瘤跨椎间孔生长呈“哑铃”状是其特点,MRI信号及增强表现也不同于结核瘤[16]。淋巴瘤也可在椎管内浸润生长,平扫信号可与结核瘤类似,但增强多为轻中度强化,强化程度不及结核瘤,此外,椎管内淋巴瘤多伴有其他部位淋巴瘤表现[17],结合临床及实验室检查不难鉴别。②细菌性肉芽肿或脓肿:可发生于髓内或髓外,形态与结核瘤类似,亦可出现环形强化,但T2WI信号往往较高[18]。③肺吸虫性肉芽肿:多发生于硬膜外,也呈纵向梭形或斑块状占位,但主要为T1WI低信号、T2WI高信号,伴有T1WI高信号出血灶常见,此外,硬膜外病变通过椎间孔与胸膜或肺内病灶相连也是椎管内肺吸虫性肉芽肿的影像特征之一[19]。
本研究存在以下缺陷:首先,由于样本量相对较小,且大部分病例在发现病灶后便及时进行了手术切除而未行MRI随访,因此MRI信号模式较为单一,很难反映结核瘤发生发展过程中的动态变化。其次,本研究为回顾性分析,MRI图像均为常规序列,未进行DWI、MRS、DTI等特殊序列的尝试,这些序列的应用可能有助于提高MRI对椎管内结核瘤诊断的准确性,并充实该病的MRI表现谱。另外,本组病例分析显示,不同部位的椎管内结核瘤其发病机制似乎有所差异,但这种差异还需要更多病例的验证。
总之,MRI可早期发现椎管内结核瘤,并准确判断病变的部位、形态、信号及强化等特点,对该病诊断具有重要价值。椎管内结核瘤的MRI信号表现多样,但多呈T1WI等信号、T2WI等信号或低信号,增强后髓内结核瘤以环形强化常见,而髓外结核瘤多为明显均匀强化。部分椎管内结核瘤,特别是髓外硬膜下结核瘤,多发生于抗结核治疗过程中。这可能是机体对抗结核药物治疗所发生的矛盾反应的结果,因此在抗结核治疗中,应警惕椎管内结核瘤的发生,及时的MRI检查有利于早期发现病变。
| [1] |
KAUR H, MITTAL G K, SINGHDEV J. Intradural extramedullary tuberculoma of the spinal cord in patient of tubercular meningitis — an uncommon scenario[J]. Indian J Tuberc, 2020, 67(3): 426-429. |
| [2] |
ZHENG X D, WU X H. Diagnosis and management of intraspinal tuberculoma with giant paraspinal abscesses[J]. World Neurosurg, 2019, 127: 481-484. |
| [3] |
BORENSTEIN D G, BALAGUÉ F. Low back pain in adolescent and geriatric populations[J]. Rheum Dis Clin N Am, 2021, 47(2): 149-163. |
| [4] |
JAKAB A, PAYETTE K, MAZZONE L, et al. Emerging magnetic resonance imaging techniques in open spina bifida in utero[J]. Eur Radiol Exp, 2021, 5(1): 23. |
| [5] |
SHANECHI A M, KICZEK M, KHAN M, et al. Spine anatomy imaging: an update[J]. Neuroimaging Clin N Am, 2019, 29(4): 461-480. |
| [6] |
ECHT M, HOLLAND R, GELFAND Y, et al. Extradural dumbbell-shaped tuberculoma masquerading as nerve sheath tumor: case report and review of literature[J]. World Neurosurg, 2019, 131: 47-51. |
| [7] |
QUISPE D, ALVARADO M, RIVAS D, et al. Extramedullary intradural tuberculosis: a case report and review of the literature[J]. Rev Neurol, 2018, 66(1): 21-24. |
| [8] |
WANG G C, WU S W. Spinal intramedullary tuberculoma following pulmonary tuberculosis[J]. Medicine, 2017, 96(49): e8673. |
| [9] |
MARAIS S, ROOS I, MITHA A, et al. Spinal tuberculosis: clinicoradiological findings in 274 patients[J]. Clin Infect Dis, 2018, 67(1): 89-98. |
| [10] |
VENKATESH M, SUNEETHA P, KUMAR V A K, et al. Intradural extramedullary tuberculoma masquerading en plaque meningioma[J]. Asian J Neurosurg, 2018, 13(3): 928-930. |
| [11] |
秦勇, 蔡金华, 兰秀夫. 儿童髓外硬膜下结核球的临床特点及其MRI诊断[J]. 中国医学影像技术, 2011, 27(7): 1366-1369. QIN Y, CAI J H, LAN X F. Clinical features and MRI diagnosis of intradural extramedullary tuberculomas in children[J]. Chin J Med Imaging Technol, 2011, 27(7): 1366-1369. |
| [12] |
DOMÍNGUEZ-MORENO R, GARCÍA-GRIMSHAW M, MEDINA-JULIO D, et al. Paradoxical manifestations during tuberculous meningitis treatment among HIV-negative patients: a retrospective descriptive study and literature review[J]. Neurol Sci, 2022, 43(4): 2699-2708. |
| [13] |
LU V M, NIAZI T N. Pediatric spinal cord diseases[J]. Pediatr Rev, 2021, 42(9): 486-499. |
| [14] |
LIU J J, ZHANG H P, HE B R, et al. Intramedullary tuberculoma combined with abscess: case report and literature review[J]. World Neurosurg, 2016, 89: 726. |
| [15] |
MENASHE S J, IYER R S. Pediatric spinal neoplasia: a practical imaging overview of intramedullary, intradural, and osseous tumors[J]. Curr Probl Diagn Radiol, 2013, 42(6): 249-265. |
| [16] |
SAMMAN A M, BARDEESI A M, ALZAHRANI M T. Thoracic cystic schwannoma: case report and review of literature[J]. Spinal Cord Ser Cases, 2021, 7(1): 7. |
| [17] |
WANG J, LI N, FAN Y G, et al. Primary extranodal natural killer/T-cell nasal-type lymphoma of spine: a case report[J]. Medicine, 2019, 98(44): 17661. |
| [18] |
BEVAN R, LEACH P. Infected congenital cervical dermal sinuses leading to spinal cord abscess: two case reports and a review of the literature[J]. Childs Nerv Syst, 2021, 37(1): 225-228. |
| [19] |
QIN Y, CAI J, JI W, et al. Intraspinal paragonimiasis in children: MRI findings and suggestions for pathogenesis[J]. AJNR Am J Neuroradiol, 2019, 40(12): 2166-2171. |




