睡眠对于人类维持生理、心理健康有着重要的作用,是身心健康状况的重要风险预警因素[1]。有研究证实,睡眠质量下降直接影响人际关系的建立与维持[2],损害有效的情绪调节方式[3],降低个体的心理弹性水平[4]。然而,新兵不仅面临着由地方到部队的环境与角色的转变,同时高强度的军事训练极易导致新兵的心理应激与失眠[5]。因此新兵的失眠状况及影响因素应受到高度关注。
压力与失眠有着紧密的联系[6]。压力水平高的个体面临着睡眠质量下降的风险[7],高压力易感性是失眠重要的诱发因素[8]。提示具有高知觉压力的个体更容易发展为失眠。
抑郁与失眠通常共病[9],研究证实,两者共病的主要原因是对压力不适应性的过度反应[10]。多数研究认同抑郁与失眠之间是双向关系。失眠是抑郁症的一个典型症状,又是重度抑郁发作的重要预测因素[11];有些抑郁症在治愈后,失眠还持续存在[12]。因此,需要从更多角度理解两者间的关系。
有研究探索了沉思与睡眠质量之间的关系,发现沉思水平越高,睡眠质量越差[13-14]。近年来,有研究者将沉思分为两个部分,反刍(brooding)和反思(reflection)。反刍主要是采用消极、悲观的态度对比当前的情况与未来的情况,沉浸在负性情绪中而不进行问题解决;反思更倾向于对问题解决的思考,并通过解决问题来缓解负性情绪[15]。因此,采用反刍思维模式的个体则可能有更多的失眠和抑郁情绪[16]。
以往对新兵失眠的研究多集中在发生率及影响因素的调查上[6-8],压力与失眠两者之间是否有其他重要因素的影响则知之甚少,因此,本研究尝试探索反刍和抑郁在知觉压力和失眠关系中的中介作用,为制定科学合理的新兵失眠问题的干预及卫勤保障提供依据。
1 对象与方法 1.1 对象采用方便取样法,于2018年10月整群抽取海南某部新兵共932人进行现场问卷调查,有效问卷928份,有效率为99.6%。年龄16~28(19.2±1.4)岁;独生子女309名(33.3%),非独生子619名(66.7%);文化程度分别为初中学历26名(2.8%),高中或职高419名(45.2%),大专及以上483名(52.0%)。本研究经陆军军医大学医学伦理委员会批准(2020第019-02)。
1.2 方法 1.2.1 实施程序以营为单位现场施测,在4名专业人员的指导下,以统一的指导语告知被试者施测目的和具体方法,知情同意后独立完成问卷,所有问卷当场回收。
1.2.2 测量工具 1.2.2.1 失眠严重程度指数(Insomnia Severity Index, ISI)用于评估最近1周失眠的严重程度[17]。该量表共7个条目,每个条目按0~4等级计分,分别为0:无,1:轻度,2:中度,3:重度,4:极重度。总分28分,分数越高,表明失眠越严重。其中0~7分表示没有临床上显著的失眠,8~14分表示阈下(或轻度)失眠,15~21分表示临床中度失眠,22~28分表示临床重度失眠。本研究中,该量表的内部一致性Cronbach’s α系数为0.913。
1.2.2.2 知觉压力量表(Chinese Perceived Stress Scale, CPSS)运用COHEN等[18]编制,杨廷忠和黄汉腾[19]修订的知觉压力量表,该量表主要用于评估1个月来个体感知到压力的程度。14个条目中,有7个条目为反向计分,每个条目采用Likert 5级评分法,总分越高,表示个体在过去一个月里感知越大的压力。本研究中,该量表的内部一致性Cronbach’s α系数为0.821。
1.2.2.3 沉思反应量表(Ruminative Response Scale, RSS)[15]该量表主要用来评估个人对抑郁心境的沉思,即对抑郁的反应集中在对自我的感觉、对事情原因和结果的自责中。量表共10个条目,采用1~4级评分,由反刍(brooding)和反思(reflection)两个分量表组成。其中,反刍主要评估不适应的强迫性反刍思维方式,反思则反映了个体为解决问题而进行的思考,两个分量表分数越高,表明使用相应的反应风格越多。在本研究中,反刍分量表的内部一致性Cronbach’s α系数为0.79。
1.2.2.4 抑郁自评量表(Self-rating Depression Scale, SDS)该量表由ZUNG研制[20]。主要用于评估个体抑郁情绪的严重程度。采用Likert 4级评分法。20个条目中有10个条目为反向计分。该量表主要以标准分来评估个体的抑郁严重程度,标准分算法为总分乘以1.25,标准分值越高,表明抑郁情绪的程度越严重。本研究中,量表的内部一致性Cronbach’s α系数为0.840。
1.3 统计学分析采用SPSS 22.0对横断面数据进行描述性统计分析、双变量相关分析、回归分析,并采用SPSS的宏文件Process[21]进行链式中介效应分析。检验水准α=0.05。
2 结果 2.1 共同方法偏差检验采用Harman单因子模型检验法检测共同方法偏差[22]。因子分析提取7个因子(特征值>1),其中最重要因子占方差的26.3%,小于40%。表明本研究不存在严重的共同方法偏差。运用多重共线性分析检测预测变量是否相关,并计算方差膨胀因子(variance inflation factor, VIF),若VIF<5,则变量间不存在多重共线性,本研究中,所有预测变量的VIF为1.160~2.064,小于5,因此,本研究不存在多重共线性问题。
2.2 失眠发生率ISI总分≥8分视为失眠筛查阳性,ISI总分在8~14分为轻度失眠,15~21分为中度失眠,22~28分为重度失眠。调查结果显示,某部928名新兵失眠发生率(ISI总分≥8分人数占总人数的比率)为31.6%。其中轻度失眠233(25.1%)人;中度失眠53(5.7%)人;重度失眠7(0.8%)人。
2.3 不同人口学资料新兵失眠的特点928名新兵的失眠严重程度得分为(5.99±4.87)分。在是否独生子女和不同文化程度上,新兵的失眠严重程度差异无统计学意义(t=1.81,P>0.05;F=1.74,P>0.05);在部队适应情况、不同家庭氛围、是否自愿参军方面,新兵的失眠严重程度差异有统计学意义。具体而言,主诉适应部队的新兵失眠严重程度显著低于主诉不适应部队的新兵(t=11.37,P<0.001),家庭氛围和谐的新兵失眠严重程度显著低于家庭氛围一般、不和谐的新兵(F=23.82,P<0.001),自愿参军的新兵失眠严重程度显著低于非自愿参军的新兵(t=-4.77,P<0.001)。见表 1。
| 项目 | 人数 | 失眠严重程度总分 | t/F值 |
| 是否独生子女 | |||
| 是 | 309(33.3) | 6.41±5.12 | 1.81 |
| 否 | 619(66.7) | 5.78±4.73 | |
| 文化程度 | |||
| 初中 | 26(2.8) | 4.92±5.37 | 1.74 |
| 中专/高中 | 419(45.2) | 6.28±4.92 | |
| 大专/本科及以上 | 483(52.0) | 5.80±4.78 | |
| 部队适应情况 | |||
| 适应 | 689(74.2) | 4.85±4.03 | 11.37a |
| 不适应 | 239(25.8) | 9.28±5.55 | |
| 家庭氛围 | |||
| 和谐 | 810(87.3) | 5.58±4.60 | 23.82a |
| 一般 | 110(11.9) | 8.86±5.84 | |
| 不和谐 | 8(0.8) | 8.00±2.83 | |
| 是否自愿参军 | |||
| 是 | 915(98.6) | 5.90±4.80 | -4.77a |
| 否 | 13(1.4) | 12.31±5.85 | |
| a:P<0.001 | |||
2.4 新兵知觉压力、失眠严重程度、抑郁与反刍的描述性统计及相关分析
知觉压力、失眠严重程度、抑郁、反刍两两呈显著正相关,相关系数如表 2所示。
| 变量 | 各变量评分 | 知觉压力 | 失眠严重程度 | 抑郁 | 反刍 |
| 知觉压力 | 21.01±7.73 | 1 | |||
| 失眠严重程度 | 5.99±4.87 | 0.552a | 1 | ||
| 抑郁 | 43.24±10.27 | 0.702a | 0.579a | 1 | |
| 反刍 | 8.98±2.64 | 0.363a | 0.448a | 0.310a | 1 |
| a:P<0.01 | |||||
2.5 知觉压力、反刍、抑郁对失眠严重程度的回归分析
在控制性别、年龄的条件下,进行知觉压力、反刍、抑郁对失眠的回归分析,结果表明,知觉压力对失眠有显著的正向预测作用(β=0.55,P<0.001)。将知觉压力、反刍、抑郁同时纳入回归方程时,知觉压力对失眠的正向预测同样具有显著性(β=0.21,P<0.001);反刍显著正向预测抑郁(β=0.06,P<0.01)与失眠(β=0.26,P<0.001);抑郁显著正向预测失眠(β=0.35,P<0.001),见表 3。
| 回归方程 | 全球拟合系数 | 显著性 | ||||||
| 结果变量 | 预测变量 | R | R2 | F(df) | β | t | ||
| 失眠严重指数 | 0.55 | 0.31 | 406.57 (3) a | |||||
| 性别 | 0.04 | 1.31 | ||||||
| 年龄 | -0.01 | -0.22 | ||||||
| 知觉压力 | 0.55 | 20.16a | ||||||
| 反刍 | 0.36 | 0.13 | 140.25(3) a | |||||
| 性别 | 0.03 | 0.89 | ||||||
| 年龄 | 0.01 | 0.23 | ||||||
| 知觉压力 | 0.36 | 11.84a | ||||||
| 抑郁 | 0.70 | 0.50 | 454.80(4) a | |||||
| 性别 | 0.05 | 1.48 | ||||||
| 年龄 | -0.07 | -2.04c | ||||||
| 知觉压力 | 0.70 | 29.96a | ||||||
| 反刍 | 0.06 | 2.57b | ||||||
| 失眠严重指数 | 0.66 | 0.44 | 238.76(5) a | |||||
| 性别 | 0.04 | 1.31 | ||||||
| 年龄 | -0.01 | -0.22 | ||||||
| 知觉压力 | 0.21 | 6.01a | ||||||
| 反刍 | 0.26 | 9.88a | ||||||
| 抑郁 | 0.35 | 10.00a | ||||||
| a:P<0.001,b: P<0.01, c: P<0.05 | ||||||||
2.6 中介效应检验
采用SPSS插件process对反刍及抑郁在新兵知觉压力对失眠影响的中介效应的95%置信区间进行评估计算,并建立链式中介模型,如图 1。结果显示,知觉压力对失眠严重程度的总效应显著(β=0.55, P<0.001),且能够正向预测失眠严重程度(β=0.21,P<0.001)。知觉压力不仅能够正向预测反刍思维(β=0.36,P<0.001),同样能够正向预测抑郁水平(β=0.70,P<0.001);反刍思维不仅能够正向预测抑郁水平(β=0.06,P<0.001),同样能够正向预测失眠严重程度(β=0.26,P<0.001);此外,抑郁水平能够显著正向预测失眠严重程度(β=0.35,P<0.001)。中介效应分析显示(图 1和表 4),反刍和抑郁中介效应的Bootstrap 95%置信区间都不包含0,表明反刍和抑郁是新兵知觉压力影响失眠严重程度的中介变量,总间接效应值为0.213 7,占总效应的43.70%。反刍和抑郁的中介效应主要是通过以下3条路径实现的:①间接效应1:知觉压力→反刍→失眠严重程度;②间接效应2:知觉压力→抑郁→失眠严重程度;③间接效应3:知觉压力→反刍→抑郁→失眠严重程度。3个间接效应占总效应的百分比分别为31.41%、9.67%、2.62%。
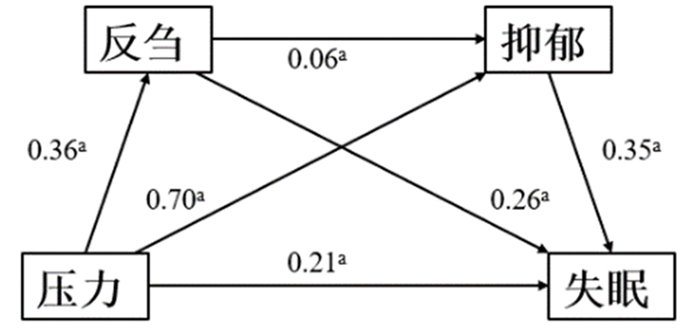
|
| a:P<0.001 图 1 链式中介效应模型图 |
| 项目 | 效应值 | Boot标准误 | Boot CI | 相对中介效应(%) | |
| 上限 | 下限 | ||||
| 总间接效应 | 0.213 7 | 0.019 6 | 0.176 0 | 0.252 4 | 43.7 |
| 间接效应1 | 0.153 6 | 0.017 7 | 0.119 0 | 0.189 3 | 31.41 |
| 间接效应2 | 0.047 3 | 0.009 3 | 0.029 9 | 0.067 1 | 9.67 |
| 间接效应3 | 0.012 8 | 0.005 8 | 0.001 5 | 0.024 9 | 2.62 |
| Contrast 1 | 0.106 4 | 0.020 4 | 0.067 4 | 0.146 6 | |
| Contrast 2 | 0.140 9 | 0.018 4 | 0.104 3 | 0.178 1 | |
| Contrast 3 | 0.034 5 | 0.012 8 | 0.010 1 | 0.061 4 | |
3 讨论
新兵在新环境下面临着环境适应、人际关系磨合以及高强度的军事训练,这使得他们更容易陷入心理应激状态,影响睡眠质量与心理健康。本研究旨在探索新兵知觉压力对失眠产生影响的潜在作用机制,探讨反刍和抑郁在两者之间扮演的角色,为干预新兵反刍思维模式和抑郁情绪进而缓解知觉压力对失眠的影响提供理论支持。
本研究发现海南某部新兵失眠发生率为31.6%,高于普通成年人失眠的发生率10%~15%[23],其中轻度失眠占25.1%,这一结果提示:首先,在新兵这一特殊生涯阶段,由于各种适应问题以及军事训练,新兵的失眠问题较为普遍,其次较为乐观的是大部分有失眠问题的新兵尚处于轻度失眠,这给心理服务带来了可能性,对这一部分新兵的失眠进行及时、有效的心理干预,防止轻度失眠演化为慢性失眠,对维护其心理健康有重要的意义。
新兵的失眠严重程度在是否独生子女和不同学历水平上差异无统计学意义,说明失眠严重程度与两者没有直接关联,但在部队适应情况、不同家庭氛围和是否自愿参军方面,主诉适应部队生活、家庭氛围和谐、自愿参军的新兵其失眠严重程度显著低于不适应部队生活、家庭氛围一般或不和谐、非自愿参军的新兵。提示改善新兵的生活、训练环境,提升其对部队训练的适应力有助于缓解失眠;此外,在征兵阶段,要反复确认是否自愿参军这一问题至关重要;对于家庭氛围,部队应做到早了解,早干预,防止新兵因对家庭的过度挂念和担忧而引发的睡眠和心理健康问题。
研究发现,新兵的知觉压力、失眠严重程度、反刍和抑郁两两呈显著正相关,说明新兵的知觉压力、失眠严重程度、反刍和抑郁有着紧密的联系;进一步回归分析发现,新兵的知觉压力可显著正向预测失眠严重程度,这与以往研究一致[24]。同时,知觉压力能正向预测新兵的反刍和抑郁情绪,提示新兵知觉到的压力越大,越容易采取反刍的思维模式应对生活事件,也越容易产生抑郁情绪,因此制定有效缓解新兵压力的思想教育与心理干预训练,可有效减少反刍思维模式,调节抑郁情绪。中介效应检验发现,反刍在新兵的知觉压力对失眠严重程度的影响上起中介作用,即新兵的知觉压力可通过反刍的思维模式对失眠产生影响,根据反应风格理论(Response Style Theory)[25],在面对压力时,个体更易采用反刍思维方式应对压力性事件或情境,甚至唤起更多的负性记忆[26],严重损害压力情境下的问题解决[27]。抑郁在新兵的知觉压力对失眠严重程度的影响上也扮演着中介的角色,这一结果可用应激-素质模型(Stress-diathesis Model)进行解释:压力可能激活个体抑郁易感性素质,进而导致失眠[28],这可能是抑郁在知觉压力对失眠影响中起作用的重要原因。此外,从神经生物学角度来看,持续的压力情境使个体的下丘脑-垂体-肾上腺轴(HPA)被激活,进而引起过量皮质醇的分泌,导致糖皮质激素受体介导的反馈抑制受损,最终导致抑郁[29],而抑郁又是失眠的重要预测因素之一,因此在应对由压力引起的失眠问题时,可将新兵的抑郁情绪作为干预的靶点,以此有效缓解失眠症状。链式中介检验发现反刍和抑郁在新兵知觉压力和失眠之间存在链式中介效应,对于新兵而言,知觉到的压力越大,越需要调动更多的资源去应对压力,而个体资源在常态下处于稳定状态,当资源不足时,个体容易陷入反刍思维,然而这一思维方式是功能失调的,它会进一步增强消极情绪,损害问题解决的有效策略,进而导致抑郁,一旦抑郁情绪得不到合理的宣泄,就容易导致失眠[24]。
综上所述,本研究探索了新兵知觉压力对失眠的三条中介路径,即反刍和抑郁在两者之间的单独中介作用,知觉压力→反刍→抑郁→失眠的链式中介作用。提示在高知觉压力情境下的新兵,反刍的思维方式和抑郁情绪是失眠的危险性因素,因此引导新兵采取积极认知风格应对压力情境,建构资源趋向的认知,培养有效宣泄抑郁情绪的能力是缓解其失眠的有效途径。可教授新兵跳出反刍思维,摆脱抑郁情绪的正念减压方法[30]。
本研究存在的局限如下:①本研究采用的横断面调查不能了解不同时期新兵知觉压力、反刍、抑郁和失眠的动态特点及关系变化,未来研究应采取纵向追踪调查新兵失眠的特点及影响因素,以更科学地探索变量之间的关系随时间的变化;②本研究主要探讨了知觉压力、反刍和抑郁等失眠的风险性因素,对失眠的其他潜在影响因素尤其是应激性生活事件、情绪的稳定性、失眠的保护性因素等没有涉及,未来研究应从失眠的风险性因素与保护性因素等多方面进行思考,以更好解读变量间的因果关系。
| [1] |
BOLSTAD C J, NADORFF M R. What types of insomnia relate to anxiety and depressive symptoms in late life?[J]. Heliyon, 2020, 6(11): e05315. |
| [2] |
ROBERTS R E, DUONG H T. Depression and insomnia among adolescents: a prospective perspective[J]. J Affect Disord, 2013, 148(1): 66-71. |
| [3] |
KIRWAN M, SVENSON D W, PICKETT S M, et al. Emotion regulation as a mediator between sleep quality and interpersonal aggression[J]. Pers Individ Differ, 2019, 148: 32-37. |
| [4] |
SEELIG A D, JACOBSON I G, DONOHO C J, et al. Sleep and health resilience metrics in a large military cohort[J]. Sleep, 2016, 39(5): 1111-1120. |
| [5] |
余海鹰, 杨春, 赵汉清, 等. 新兵睡眠质量与一般健康状况的相关性[J]. 解放军预防医学杂志, 2015, 33(1): 27-29. YU H Y, YANG C, ZHAO H Q, et al. Relationship between sleep quality and general health status in some recruits[J]. J Prev Med Chin PLA, 2015, 33(1): 27-29. |
| [6] |
LO MARTIRE V, CARUSO D, PALAGINI L, et al. Stress & sleep: a relationship lasting a lifetime[J]. Neurosci Biobehav Rev, 2020, 117: 65-77. |
| [7] |
AZAD M C, FRASER K, RUMANA N, et al. Sleep disturbances among medical students: a global perspective[J]. J Clin Sleep Med, 2015, 11(1): 69-74. |
| [8] |
DRAKE C L, PILLAI V, ROTH T. Stress and sleep reactivity: a prospective investigation of the stress-diathesis model of insomnia[J]. Sleep, 2014, 37(8): 1295-1304. |
| [9] |
VARGAS I, PERLIS M L. Insomnia and depression: clinical associations and possible mechanistic links[J]. Curr Opin Psychol, 2020, 34: 95-99. |
| [10] |
KALMBACH D A, ANDERSON J R, DRAKE C L. The impact of stress on sleep: Pathogenic sleep reactivity as a vulnerability to insomnia and circadian disorders[J]. J Sleep Res, 2018, 27(6): e12710. |
| [11] |
LI L Q, WU C M, GAN Y, et al. Insomnia and the risk of depression: a meta-analysis of prospective cohort studies[J]. BMC Psychiatry, 2016, 16(1): 375. |
| [12] |
YON A, SCOGIN F, DINAPOLI E A, et al. Do manualized treatments for depression reduce insomnia symptoms?[J]. J Clin Psychol, 2014, 70(7): 616-630. |
| [13] |
YE B J, WU D H, IM H, et al. Stressors of COVID-19 and stress consequences: the mediating role of rumination and the moderating role of psychological support[J]. Child Youth Serv Rev, 2020, 118: 105466. |
| [14] |
ARMSTEAD E A, VOTTA C M, DELDIN P J. Examining rumination and sleep: a transdiagnostic approach to depression and social anxiety[J]. Neurol Psychiatry Brain Res, 2019, 32: 99-103. |
| [15] |
TREYNOR W, GONZALEZ R, NOLEN-HOEKSEMA S. Rumination reconsidered: a psychometricanalysis[J]. Cognitive Ther Res, 2003, 27(3): 247-259. |
| [16] |
LACKNER R J, FRESCO D M. Interaction effect of brooding rumination and interoceptive awareness on depression and anxiety symptoms[J]. Behav Res Ther, 2016, 85: 43-52. |
| [17] |
BASTIEN C H, VALLIÈRES A, MORIN C M. Validation of the Insomnia Severity Index as an outcome measure for insomnia research[J]. Sleep Med, 2001, 2(4): 297-307. |
| [18] |
COHEN S, KAMARCK T, MERMELSTEIN R. A global measure of perceived stress[J]. J Heal Soc Behav, 1983, 24(4): 385. |
| [19] |
杨廷忠, 黄汉腾. 社会转型中城市居民心理压力的流行病学研究[J]. 中华流行病学杂志, 2003, 24(9): 473-475. YANG T Z, HUANG H T. An epidemiological study on stress among urban residents in social transition period[J]. Chin J Epidemiol, 2003, 24(9): 473-475. |
| [20] |
ZUNG W W. A self-rating depression scale[J]. Arch Gen Psychiatry, 1965, 12: 63-70. |
| [21] |
HAYES A F. PROCESS: a versatile computational tool for mediation, moderation, and conditional process analysis[M]. New York: Guilford Press, 2012: 1-39.
|
| [22] |
PODSAKOFF P M, MACKENZIE S B, LEE J Y, et al. Common method biases in behavioral research: a critical review of the literature and recommended remedies[J]. J Appl Psychol, 2003, 88(5): 879-903. |
| [23] |
NINA C, KATHERINE E, JANEESE B. Insomnia: sex differences and age of onset in active duty army soldiers[J]. Sleep Health, 2021, 4: 1-4. |
| [24] |
FAZELI S, ZEIDI I M, LIN C Y, et al. Depression, anxiety, and stress mediate the associations between Internet gaming disorder, insomnia, and quality of life during the COVID-19 outbreak[J]. Addict Behav Rep, 2020, 12: 100307. |
| [25] |
NOLEN-HOEKSEMA S, PARKER L E, LARSON J. Ruminative coping with depressed mood following loss[J]. J Pers Soc Psychol, 1994, 67(1): 92-104. |
| [26] |
WANMAKER S, GERAERTS E, FRANKEN I H A. A working memory training to decrease rumination in depressed and anxious individuals: a double-blind randomized controlled trial[J]. J Affect Disord, 2015, 175: 310-319. |
| [27] |
WATKINS E R, ROBERTS H. Reflecting on rumination: Consequences, causes, mechanisms and treatment of rumination[J]. Behav Res Ther, 2020, 127: 103573. |
| [28] |
CHICOINE J, MARCOTTE D, POIRIER M. Bullying perpetration and victimization among adolescents: a diathesis-stress model of depressive symptoms[J]. J Appl Dev Psychol, 2021, 77: 101350. |
| [29] |
NAISBERG Y. Homeostatic disruption and sexual disorders[J]. Med Hypotheses, 1996, 47(3): 243-247. |
| [30] |
VIGNAUD P, DONDE C, SADKI T, et al. Neural effects of mindfulness-based interventions on patients with major depressive disorder: a systematic review[J]. Neurosci Biobehav Rev, 2018, 88: 98-105. |




