2. 830000 乌鲁木齐,新疆军区总医院急诊医学科
2. Department of Emergency Medicine, General Hospital of Xinjiang Military Command, Urumqi, Xinjiang Uygur Autonomous Region, 830000, China
创伤不分时间、空间,广泛存在,是常见、多发的疾病,近年来随着社会经济的迅猛发展,创伤尤其是严重创伤日益多发,常见于交通事故、高处坠落及重物砸伤等,并发症多,致死致残率高[1-2]。据统计,全球每年因创伤死亡约640万,死亡率达到全球因病死亡率的9%,成为危及人类生命健康的主要疾病之一[3]。严重创伤使机体容易发生感染,破坏免疫系统的平衡与稳态,导致免疫抑制,最终可能导致死亡[4]。临床医生若不充分认识和重视,将会延误伤者病情,以致错过最佳的治疗时机,给患者带来无法挽回的后果。因此,该项研究旨在探索影响严重创伤预后的相关独立危险因素并初步建立预测模型,以便帮助临床医师对严重创伤患者进行早期评估与病程干预,为改善严重创伤患者预后提供一定指导。
1 资料与方法 1.1 一般资料对2019年1月至2021年6月陆军军医大学第一附属医院急救创伤病房收治的307例严重创伤住院患者的临床资料进行回顾性分析,按预后分为存活组(n=262)和死亡组(n=45)。纳入标准:①损伤严重程度评分(ISS)≥16分;②年龄≥16岁;③受伤时间为24 h内入住急救创伤监护室,且未在外院接受过治疗;④住院时间为2~28 d的住院患者。排除标准:①孕妇;②中途自动出院或放弃治疗导致资料不全的患者;③入院前已有严重的慢阻肺、冠心病、肝病、肾病、急慢性心力衰竭、糖尿病、血友病、恶性肿瘤、深静脉血栓、肺梗死等;④死亡患者死于基础疾病;⑤受伤机制是电灼伤或烧伤;本研究经本院伦理委员会批准(编号:KY202225),并获得患者或家属的知情同意。
1.2 临床资料收集观测指标:年龄、性别、是否有合并基础疾病、受伤机制、损伤部位数、入院时生命体征,血常规、血生化、凝血项、血气分析、是否行气管插管、急诊手术、使用血管活性药物、格拉斯哥昏迷评分(Glasgow coma score, GCS)、创伤严重度评分(injury severity score, ISS)、新创伤严重度评分(new injury severity score, NISS)、急性生理学与慢性健康状况评分系统Ⅱ评分(acute physiology and chronic health evaluation Ⅱ, APACHE Ⅱ)、序贯器官衰竭评分(sequential organ failure assessment, SOFA)、改良早期预警风险评分(modified early warning score, MEWS)等。
1.3 研究方法按预后分为存活组和死亡组,比较两组患者各项指标的差异,进行单因素分析,有统计学意义的指标纳入多因素Logistic回归分析,筛选出影响严重创伤患者预后的危险因素,根据回归系数β赋值后建立预测模型。
1.4 统计学分析所有数据采用SPSS 20.0进行统计学分析。计数资料以率(%)表示,组间比较用χ2检验;计量资料检验分布情况后,符合正态分布的以x±s表示,组间比较采用t检验,非正态分布的以中位数和四分位间距[M(Q1, Q3)]表示,组间比较采用Mann-Whitney U检验。多因素Logistic回归分析筛选严重创伤的独立危险因素,采用SPSS 20.0统计统计软件绘制受试者工作特征曲线(receiver operating characteristic, ROC),计算曲线下面积(area under the curve, AUC),评价该系统对严重创伤后死亡的预测价值。内部验证采取bootstrap方法。以P < 0.05为差异有统计学意义。
2 结果 2.1 两组患者的资料比较研究共纳入患者307例,男239例,女68例,年龄52.00 (39.00,62.00)岁;其中存活组262例,死亡组45例。严重创伤患者死亡的单因素分析结果(表 1):两组患者的年龄、体温、血钠、血钾、血肌酐、纤维蛋白降解产物(fibrin degradation products, FDP)、活化部分凝血活酶时间(activated partial thrombin time, APTT)、D-二聚体、血糖、乳酸、氧合指数、GCS、ISS、NISS评分、是否合并基础疾病、受伤机制、损伤部位数、入院时是否行气管插管、是否使用血管活性药物等差异有统计学意义(P < 0.05)。
| 存活组 | 死亡组 | P值 | |
| n(%) | 262(85.3) | 45(14.7) | |
| 年龄/岁 | 50.00(37.75,57.00) | 69.00(55.00,78.50) | 0.000 |
| 体温/℃ | 36.80(36.60,37.20) | 36.60(36.20,37.00) | 0.016 |
| 血钠/mmol·L-1 | 138.00(136.68,140.00) | 140.00(139.00,143.00) | 0.000 |
| 血钾/mmol·L-1 | 3.87(3.52,4.08) | 3.66(3.22, 4.46) | 0.047 |
| 血肌酐/mmol·L-1 | 61.64(50.05,73.31) | 77.41(58.05,89.87) | 0.000 |
| FDP/mg·L-1 | 29.00(15.08,69.45) | 65.90(34.10,142.50) | 0.000 |
| APTT/s | 26.60(25.30,28.30) | 25.50(23.30,28.25) | 0.039 |
| D-二聚体/mg·L-1 | 13.76(5.83,26.50) | 17.53(11.39,31.35) | 0.045 |
| 乳酸/mmol·L-1 | 1.30(0.90,2.30) | 2.70(1.50,5.70) | 0.000 |
| 血糖/mmol·L-1 | 7.75(6.60,9.33) | 9.90(8.20,13.40) | 0.000 |
| 氧合指数/mmHg | 375.50(298.50, 455.00) | 291.00(185.50, 387.00) | 0.000 |
| GCS评分/分 | 15.00(13.00,15.00) | 6.00(3.00,8.00) | 0.000 |
| ISS评分/分 | 25.00(20.00,29.00) | 29.00(25.00,35.00) | 0.000 |
| NISS评分/分 | 29.00(26.00,34.00) | 41.00(34.00,43.00) | 0.000 |
| 合并其他疾病(%) | 0.000 | ||
| 无 | 215(82.1) | 21(46.7) | |
| 有 | 47(17.9) | 24(53.3) | |
| 受伤机制(%) | 0.012 | ||
| 交通伤 | 103(39.3) | 16(35.6) | |
| 高坠伤 | 110(42.0) | 12(26.7) | |
| 其他 | 49(18.7) | 17(37.7) | |
| 气管插管(%) | 0.000 | ||
| 未插管 | 226(86.3) | 26(57.8) | |
| 插管 | 36(13.7) | 19(42.2) | |
| 血管活性药物(%) | 0.004 | ||
| 未使用 | 244(93.1) | 36(80.0) | |
| 使用 | 18(6.9) | 9(20.0) | |
| 损伤部位数(%) | 0.023 | ||
| 1个部位 | 14(5.3) | 6(13.3) | |
| 2个部位 | 72(27.5) | 17(37.8) | |
| 3个部位 | 100(38.2) | 19(42.2) | |
| 4个部位 | 61(23.3) | 3(6.7) | |
| 5个部位 | 14(5.3) | 0 | |
| 6个部位 | 1(0.4) | 0 |
2.2 多因素Logistic回归分析筛选独立危险因素并建立危险评分系统
将14个单因素分析(如表 1)有统计学意义的连续变量采用ROC曲线临界值转化为分类变量(阈值:年龄为62.5岁、体温为36.25 ℃、血钠为139.15 mmol/L、血钾为3.45 mmol/L、血肌酐为77.37 mmol/L、FDP为49.55 mg/L、APTT为36.9 sec、D-二聚体为13.42 mg/L、乳酸为1.45 mmol/L、血糖为8.8 mmol/L、氧合指数为253.5 mmHg、GCS为12.5分、ISS为24.5分、NISS为33.5分),加上5个分类变量同时纳入多因素Logistic回归分析,结果显示:年龄、体温、血肌酐、氧合指数、GCS评分5个指标为严重创伤患者死亡的独立危险因素。根据β回归系数,分别赋予具体分值(除以1.351,乘以5取整数):年龄≥62.5岁赋8分、体温≤36.25 ℃赋9分、血肌酐≥77.37 mmol/L赋5分、氧合指数≤253.5 mmHg赋7分、GCS评分≤12.5分赋9分,以上5项指标其余结果赋0分(见表 2)建立预测模型(表 3), 采用ROC曲线结合聚类分析,将严重创伤患者分为三组: 低危组(0~11分)、中危组(12~19分)、高危组(20~38分),三组患者死亡发生率分别为1.8%、24.5%、74.4%(表 4)。
| 危险因素 | OR值 | 95%可信区间 | P值 | β回归系数 | 分值 |
| 年龄 | 8.416 | 2.387~29.674 | 0.001 | 2.130 | 8 |
| 体温 | 0.099 | 0.019~0.507 | 0.005 | -2.310 | 9 |
| 血肌酐 | 3.860 | 1.071~13.911 | 0.039 | 1.351 | 5 |
| GCS评分 | 0.081 | 0.014~0.455 | 0.004 | -2.513 | 9 |
| 氧合指数 | 0.154 | 0.037~0.636 | 0.010 | -1.868 | 7 |
| 分类 | 因素 | 分值 | 记分(分) |
| A | 年龄(岁) | <62.5:0分;≥62.5:8分; | 0/8 |
| B | 体温(℃) | ≤36.25:9分;>36.25:0分; | 0/9 |
| C | 血肌酐(mmol/L) | <77.37:0分;≥77.37:5分; | 0/5 |
| D | 氧合指数(mmHg) | ≤253.5:7分;>253.5:0分; | 0/7 |
| E | GCS评分(分) | ≤12.5:9分;>12.5:0分; | 0/9 |
| 总分: | A+B+C+D+E(记分) |
| 组别 | 总得分 | 各组例数n(占总例数%) | 死亡发生例数n(占各组例数%) |
| 低危组 | 0~11 | 219(71.3) | 4(1.8) |
| 中危组 | 12~19 | 49(16.0) | 12(24.5) |
| 高危组 | 20~38 | 39(12.7) | 29(74.4) |
2.3 ROC曲线分析及模型验证
预测模型预测严重创伤患者死亡的AUC为0.941,明显高于年龄、体温、肌酐、GCS评分、氧合指数预测严重创伤患者死亡的AUC(分别为0.796、0.613、0.681、0.883、0.710) (表 5);也明显高于ISS、NISS、APACHE Ⅱ、SOFA、MEWS评分预测严重创伤患者死亡的AUC(分别为0.694、0.790、0.862、0.868、0.772) (表 5)。当预测模型的截断值为15.5分时,敏感度为86.7%,特异度为89.7%,约登指数(正确指数)为0.764;H-L检验P>0.05,内部验证采取bootstrap方法,重抽样样本量为200,预测概率与观测概率对比(如图 1)所示。
| ACU | 截断值 | 敏感度 (%) |
特异度 (%) |
阴性预测值 (%) |
阳性预测值 (%) |
阴性似然比 | 阳性似然比 | 约登指数 | 渐进95%置信区间 | ||
| 上限 | 下限 | ||||||||||
| 严重创伤预后预警评分系统 | 0.941 | 15.5 | 86.7 | 89.7 | 97.5 | 61.9 | 0.15 | 8.42 | 0.764 | .908 | .973 |
| APACHE Ⅱ | 0.862 | 13 | 77.8 | 86.3 | 95.8 | 49.3 | 0.26 | 5.68 | 0.641 | .810 | .914 |
| SOFA | 0.868 | 5 | 80.0 | 81.7 | 96.0 | 42.9 | 0.24 | 4.37 | 0.617 | .824 | .911 |
| NISS | 0.790 | 34 | 91.1 | 54.6 | 97.3 | 26.1 | 0.16 | 2.01 | 0.457 | .723 | .857 |
| MEWS | 0.772 | 3 | 84.4 | 64.1 | 96.0 | 29.2 | 0.24 | 2.35 | 0.485 | .709 | .834 |
| ISS | 0.694 | 25 | 84.4 | 47.7 | 94.8 | 22.0 | 0.33 | 1.61 | 0.321 | .615 | .774 |
| 年龄 | 0.796 | 62.50 | 68.9 | 84.0 | 94.4 | 43.2 | 0.37 | 4.31 | 0.529 | .713 | .879 |
| 体温 | 0.613 | 36.25 | 26.7 | 95.4 | 88.3 | 50.0 | 0.77 | 5.80 | 0.221 | .515 | .710 |
| 血肌酐 | 0.681 | 77.37 | 51.1 | 82.4 | 90.1 | 33.3 | 0.59 | 2.90 | 0.335 | .594 | .768 |
| GCS | 0.883 | 12.5 | 91.1 | 76.3 | 98.0 | 39.8 | 0.12 | 3.84 | 0.674 | .828 | .937 |
| 氧合指数 | 0.710 | 253.50 | 48.9 | 86.6 | 90.8 | 38.6 | 0.59 | 3.65 | 0.355 | .628 | .792 |
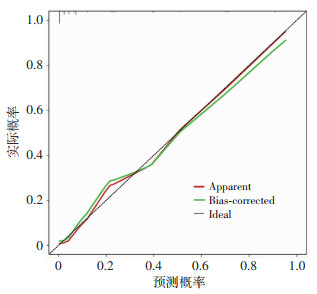
|
| 图 1 预测概率与实际概率对比 |
3 讨论
创伤是临床常见的急危重症之一[5],尤其是严重创伤,病情复杂,伤后易发生休克、感染等并发症,救治难度大,严重威胁着患者的生命安全[6],如何迅速准确地评估伤情、快速采取适宜的干预措施、降低其后遗症的发生率及死亡率,已成为目前医学领域的研究热点[7-8]。
本研究通过分析严重创伤患者死亡的独立危险因素建立预后预警评分系统。研究中多因素Logistic回归分析显示,年龄、体温、血清肌酐、GCS和氧合指数是严重创伤后死亡的独立危险因素,这与临床实践及一些研究结果相符。老年人身体各系统功能衰退[9-10],伤后易发生休克、感染、急性呼吸窘迫综合征(Acute Respiratory Distress Syndrome, ARDS)、多器官功能障碍综合征(Multiple Organ Dysfunction Syndrome, MODS) 等严重并发症[11],加之常常合并慢性支气管炎、肺气肿、糖尿病、高血压等基础疾病,进一步增加了临床救治难度,不少研究[12-14]也指出创伤患者的死亡率随着年龄增长而增加。低体温是创伤死亡三联征之一,创伤及其并发症可引发严重的低血压和低氧血症,导致下丘脑调节功能障碍,机体体温维持能力下降,加之摄氧代谢能力降低,能量产生不足,可使体温进一步降低[15],研究[16]同样提示了创伤后低体温患者的存活率显著低于体温正常者。血清肌酐是肾损伤的标志物,严重创伤可引起一系列代谢和炎症反应,导致肾小球滤过减少,引发急性肾损伤(Acute Kidney Injury, AKI),且身体部位受损越多,发生AKI的可能性越大[17-18],有研究显示,AKI与创伤死亡率的增加独立相关[19],严重的AKI可使死亡风险增加7.5倍[20],本研究提示的血清肌酐是严重创伤患者死亡的独立危险因素,与这些研究的结果不谋而合。GCS对创伤早期伤情评估及预后预测有重要意义[21],CEVIK等[22]的研究表明GCS预测创伤死亡的AUC高达91.5%,与本研究结果近似,提示了其对严重创伤患者有较高的预测价值。本研究还显示,氧合指数也是严重创伤死亡的独立危险因素,临床上,创伤导致的胸部外伤和全身免疫炎症反应、颅脑创伤后神经源性肺水肿、意识障碍通气不足、呕吐误吸、机械通气等均可引发ARDS[23-24],氧合指数便是反映患者肺脏氧交换能力、判断ARDS的重要指标,美国胸科医师学会/危重病医学会提出低灌注和低氧性器官功能损害是严重多发伤患者死亡的主要原因[25],提示了机体氧合能力对创伤预后的重要性,与本研究结果相符。
依托以上独立危险因素,本研究建立了严重创伤预后预警评分系统,并选取MEWS、APACHE Ⅱ、SOFA、ISS和NISS等几个临床常用评分,分析比较了该预警评分系统与其他评分的预警价值。MEWS的指标易于收集,对快速评估患者病情并指导相应处理具有一定应用价值[26-27],研究指出,对急诊ICU创伤患者采用MEWS评估指导工作,患者急救成功率高、死亡率低[28],对预后评价的准确性较差[29],本研究也显示MEWS预测创伤死亡的AUC仅为0.772,价值中等。APACHE Ⅱ在临床及科研中使用广泛[30-32],其优良的病情评估能力在本研究中也得以验证,但该评分内容繁杂,短时间内难以获取所需参数,不利于评估病情、指导急救和治疗。SOFA[33]具有客观、简单、可靠、容易获得等优点[34],主要用于评价器官功能障碍或衰竭的程度,能动态监测病情的变化及治疗效果[35],本研究结果提示其预测严重创伤死亡的AUC为0.868,也展现了其良好的临床应用价值。ISS被认为是评估损伤严重程度的“金标准”,1997年OSLER等[36]在对ISS改进的基础上提出了NISS[37],克服了ISS评分的一些缺点,预测死亡率有所提高,但二者都只反映了解剖学上的损伤严重程度,而没有考虑到创伤造成机体生理功能紊乱对其预后带来的影响,对严重创伤病人的预后评估有一定的局限性[38]。本研究建立的严重创伤预后预警评分系统,AUC高达0.941,对严重创伤患者死亡预测的准确性、特异性及敏感度明显高于其他评分,具有临床意义;H-L检验P>0.05,预测概率与观测概率之间差异无统计学意义,说明了模型校准能力好;同时,该模型的整体性能良好,内部验证证实模型不存在过度乐观。
综上,本研究建立的严重创伤预后预警评分系统,利用相对简单且能快速获得的指标组成,能够早期获得患者适当的死亡风险预警分级,实用性强,有利于早期筛选高危患者,进而实施早期干预,改善预后。需要注意的是,该评分尽管可以辅助临床医生预测患者预后,但不能过度依赖,应根据患者具体情况作出判断与治疗。本研究也存在一些不足之处:①研究为回顾性、单中心研究,样本量相对较少(事件数仅45例),研究对象大多来自中国西南地区,可能存在地域局限性,模型适用对象可能无法扩大到全国范围;②研究纳入的预测变量种类有限,真实世界中创伤患者情况复杂,仍存在较多预测因子没有考虑到模型当中,因此有必要进行多中心、前瞻性或真实世界研究以获得更多样本和临床数据,并结合其他机器学习算法以提高模型预测性能,进一步开发预测软件便于推广;③研究整体观察时间较短,没有使用Cox模型,可以考虑进一步包含时间维度信息改善模型;④本研究仅进行了内部验证,后期尚需要收集更多病例完成外部验证,以进一步验证其准确性。
| [1] |
BREUIL V, ROUX C H, CARLE G F. Pelvic fractures: epidemiology, consequences, and medical management[J]. Curr Opin Rheumatol, 2016, 28(4): 442-447. |
| [2] |
COSTANTINI T W, COIMBRA R, HOLCOMB J B, et al. Current management of hemorrhage from severe pelvic fractures: results of an American Association for the Surgery of Trauma multi-institutional trial[J]. J Trauma Acute Care Surg, 2016, 80(5): 717-723;discussion723-5. |
| [3] |
姜保国. 我国创伤救治面临的挑战[J]. 中华外科杂志, 2015, 53(6): 401-404. JIANG B G, et al. The challenges faced in the field of trauma care in China[J]. Chin J Surg, 2015, 53(6): 401-404. |
| [4] |
阿米娜·阿不列孜, 阿合买提江·帕哈丁, 黄扬眉, 等. 生物标志物联合创伤评分对创伤后脓毒症的诊断价值[J]. 创伤外科杂志, 2021, 23(5): 384-390. AMINA ABULIEZI, AHEMAITIJIANG PAHADING, HUANG YANGMEI, et al. The diagnostic value of biomarkers combined with injury severity score in post-traumatic Sepsis[J]. J Trauma Surg, 2021, 23(5): 384-390. |
| [5] |
DOMINGUES C, NOGUEIRA L, SETTERVALL C H C, et al. Performance of trauma and injury severity score(TRISS) adjustments: an integrative review[J]. Rev Esc Enferm USP, 2015, 49 Spec No: 138-146. |
| [6] |
LENTSCK M H, OLIVEIRA R R, CORONA L P, et al. Risk factors for death of trauma patients admitted to an Intensive Care Unit[J]. Rev Lat Am Enfermagem, 2020, 28: e3236. |
| [7] |
刘红升, 赵晓东. 严重创伤与急诊重症监护[J]. 中华急诊医学杂志, 2017, 26(7): 731-734. LIU H S, ZHAO X D. Serious Trauma and Emergency Intensive Care[J]. Chin J Emerg Med, 2017, 26(7): 731-734. |
| [8] |
祝各亮, 李琴. 重症监护室内严重创伤患者预后相关因素分析[J]. 中华急诊医学杂志, 2018, 27(2): 194-199. ZHU G L, LI Q. Prognosis-related factors of severe trauma in intensive care unit[J]. Chin J Emerg Med, 2018, 27(2): 194-199. |
| [9] |
吴浩, 赵占江, 梁冰伟. 一体化创伤急救模式在老年严重创伤患者急救中的应用效果[J]. 中国老年学杂志, 2015, 35(10): 2760-2761. WU H, ZHAO Z J, LIANG B W. Application effect of integrated trauma first aid model in first aid of elderly patients with severe trauma[J]. Chin J Gerontol, 2015, 35(10): 2760-2761. |
| [10] |
高扬, 孙天胜. 创伤对老年机体免疫功能的影响[J]. 医学综述, 2013, 19(19): 3500-3503. GAO Y, SUN T S. The effect of trauma on immune function of the elderly patients[J]. Med Recapitul, 2013, 19(19): 3500-3503. |
| [11] |
唐庭轩, 张聪, 李松波, 等. 多发伤并发持续炎症-免疫抑制-分解代谢综合征患者的临床特征及预后分析[J]. 中华急诊医学杂志, 2021, 30(7): 862-865. TANG T X, ZHANG C, LI S B, et al. A prospective study of clinical characteristics and prognosis in patients with persistent inflammation, immunosuppression and catabolism syndrome after polytrauma[J]. Chin J Emerg Med, 2021, 30(7): 862-865. |
| [12] |
FRÖHLICH M, CASPERS M, LEFERING R, et al. Do elderly trauma patients receive the required treatment? Epidemiology and outcome of geriatric trauma patients treated at different levels of trauma care[J]. Eur J Trauma Emerg Surg, 2020, 46(6): 1463-1469. |
| [13] |
KIRSHENBOM D, BEN-ZAKEN Z, ALBILYA N, et al. Older age, comorbid illnesses, and injury severity affect immediate outcome in elderly trauma patients[J]. J Emerg Trauma Shock, 2017, 10(3): 146-150. |
| [14] |
敬慧丹, 李洪超, 艾山木, 等. 非急诊老年创伤重症患者受伤至手术的间隔时间与预后的关系[J]. 解放军医药杂志, 2019, 31(7): 64-67. JING H D, LI H C, (AI/YI) S M, et al. Relationship between interval time from trauma to surgery with prognosis in non-emergency elderly patients with severe trauma[J]. Med Pharm J Chin PLA, 2019, 31(7): 64-67. |
| [15] |
王好, 郑凌, 吕桂兰. 连续性血液净化治疗中低体温发生的临床护理进展[J]. 医学研究生学报, 2015, 28(12): 1333-1336. WANG H, ZHENG L, LYU G L. Clinical nursing progress of continuous blood purification related hypothermia[J]. J Med Postgrad, 2015, 28(12): 1333-1336. |
| [16] |
FORRISTAL C, VAN AARSEN K, COLUMBUS M, et al. Predictors of hypothermia upon trauma center arrival in severe trauma patients transported to hospital via EMS[J]. Prehospital Emerg Care, 2020, 24(1): 15-22. |
| [17] |
RAJASEKHAR A, GOWING R, ZARYCHANSKI R, et al. Survival of trauma patients after massive red blood cell transfusion using a high or low red blood cell to plasma transfusion ratio[J]. Crit Care Med, 2011, 39(6): 1507-1513. |
| [18] |
李楠, 刘思秀, 赵敏, 等. 多发伤后急性肾损伤导致慢性肾功能不全的临床分析[J]. 创伤外科杂志, 2022, 24(3): 214-217. LI N, LIU S X, ZHAO M, et al. Clinical analysis of chronic kidney disease progression from acute kidney injury caused by multiple injuries[J]. J Trauma Surg, 2022, 24(3): 214-217. |
| [19] |
MD F Z, MD G S, MD G A, et al. Early acute kidney injury based on serum creatinine or cystatin C in intensive care unit after major trauma[J]. Iran J Med Sci, 2015, 40(6): 485-492. |
| [20] |
BARTAL C, ZELLER L, MISKIN I, et al. Crush syndrome: saving more lives in disasters: lessons learned from the early-response phase in Haiti[J]. Arch Intern Med, 2011, 171(7): 694-696. |
| [21] |
REITH F C M, VAN DEN BRANDE R, SYNNOT A, et al. The reliability of the Glasgow Coma Scale: a systematic review[J]. Intens Care Med, 2016, 42(1): 3-15. |
| [22] |
CEVIK A A, ABU-ZIDAN F M. Searching for mortality predictors in trauma patients: a challenging task[J]. Eur J Trauma Emerg Surg, 2018, 44(4): 561-565. |
| [23] |
DOLINAY T, KIM Y S, HOWRYLAK J, et al. Inflammasome-regulated cytokines are critical mediators of acute lung injury[J]. Am J Respir Crit Care Med, 2012, 185(11): 1225-1234. |
| [24] |
BERCAULT N, WOLF M, RUNGE I, et al. Intrahospital transport of critically ill ventilated patients: a risk factor for ventilator-associated pneumonia: a matched cohort study[J]. Crit Care Med, 2005, 33(11): 2471-2478. |
| [25] |
KHILNANI P, DEOPUJARI S, CARCILLO J. Recent advances in Sepsis and septic shock[J]. Indian J Pediatr, 2008, 75(8): 821-830. |
| [26] |
卢生芳, 郭玉刚, 李长风, 等. 改良早期预警评分和生理评分系统及危险患者评分对急诊科抢救室患者预后评估的应用价值研究[J]. 中国全科医学, 2016, 19(12): 1414-1419. LU S F, GUO Y G, LI C F, et al. Application value of MEWS, PSS, PARS in the prognosis evaluation of patients in rescue room of emergency department[J]. Chin Gen Pract, 2016, 19(12): 1414-1419. |
| [27] |
余元霞, 陈志明, 李俊丽, 等. PCT联合NEWS预警评分在诊断多发伤后MODS中的应用[J]. 中国现代医生, 2021, 59(25): 102-105, 109. YU Y X, CHEN Z M, LI J L, et al. Application of procalcitonin combined with National Early Warning Score in the diagnosis of multiple organ dysfunction syndrome after multiple trauma[J]. China Mod Dr, 2021, 59(25): 102-105, 109. |
| [28] |
USUL E, KORKUT S, KAYIPMAZ A E, et al. The role of the quick sequential organ failure assessment score (qSOFA) and modified early warning score (MEWS) in the pre-hospitalization prediction of Sepsis prognosis[J]. Am J Emerg Med, 2021, 41: 158-162. |
| [29] |
文军, 乐冬友, 张永军, 等. 改良早期预警评分、改良创伤评分对急诊ICU重症创伤患者临床疗效及预后的评价[J]. 中国医学工程, 2019, 27(5): 52-55. WEN J, (YUE/LE) D Y, ZHANG Y J, et al. Evaluation of clinical efficacy and prognosis of modified early warning score(MEWS) and revised trauma score(RTS) in emergency ICU patients with severe trauma[J]. China Med Eng, 2019, 27(5): 52-55. |
| [30] |
KADZIOŁKA I, SWISTEK R, BOROWSKA K, et al. Validation of Apache ii and saps ii scales at the intensive care unit along with assessment of sofa scale at the admission as an isolated risk of death predictor[J]. Anaesthesiol Intensi Ther, 2019, 51(2): 107-111. |
| [31] |
肖红丽, 孙芳芳, 齐海宇, 等. 早期预警评分及其临床应用进展[J]. 中国危重病急救医学, 2009, 21(11): 697-699. XIAO H L, SUN F F, QI H Y, et al. Advances in early warning score and its clinical application[J]. Chin Crit Care Med, 2009, 21(11): 697-699. |
| [32] |
吉春玲, 周厚荣, 彭春红, 等. GRACE、APACHEⅡ及REMS 3种评分对急性心肌梗死患者近期死亡风险预测价值的比较研究[J]. 中华危重病急救医学, 2013(11): 660-663. JI C L, ZHOU H R, PENG C H, et al. Comparison of value of GRACE, APACHE Ⅱ and REMS for early prognosis of death in patients with acute myocardial infarction[J]. Chin Crit Care Med, 2013(11): 660-663. |
| [33] |
FERREIRA F L, BOTA D P, BROSS A, et al. Serial evaluation of the SOFA score to predict outcome in critically ill patients[J]. JAMA, 2001, 286(14): 1754-1758. |
| [34] |
ASAI N, OHASHI W, SAKANASHI D, et al. Combination of Sequential Organ Failure Assessment (SOFA) score and Charlson Comorbidity Index (CCI) could predict the severity and prognosis of candidemia more accurately than the Acute Physiology, Age, Chronic Health Evaluation Ⅱ (APACHE Ⅱ) score[J]. BMC Infect Dis, 2021, 21(1): 77. |
| [35] |
程黎, 马渝, 杨平, 等. 应用SOFA评分评估血液灌流治疗百草枯中毒的临床疗效[J]. 临床急诊杂志, 2013, 14(5): 197-199. CHENG L, MA Y, YANG P, et al. Evaluation of the therapeutic effect of hemoperfusion in paraquat poisoning by Sepsis-related organ failure assessment score[J]. J Clin Emerg, 2013, 14(5): 197-199. |
| [36] |
OSLER T, BAKER S P, LONG W. A modification of the injury severity score that both improves accuracy and simplifies scoring[J]. J Trauma, 1997, 43(6): 922-925. |
| [37] |
HÖKE M H, USUL E, ÖZKAN S. Comparison of trauma severity scores (ISS, NISS, RTS, BIG score, and TRISS) in multiple trauma patients[J]. J Trauma Nurs, 2021, 28(2): 100-106. |
| [38] |
高劲谋. 多发伤和创伤评分[J]. 中华创伤杂志, 2007, 23(3): 161-163. GAO J M. Multiple injuries and trauma score[J]. Chin J Traumatol, 2007, 23(3): 161-163. |




