睡眠质量与生理和心理健康密切相关, 是衡量健康水平的重要指标。军人作为特殊的职业群体,在执行任务期间其生理和心理方面均承受较重的负荷,先前多项国内研究显示睡眠问题在军人群体中普遍存在[1-3]。此外,军人在参与高强度的军事任务中通常经历或目睹各种危及生命的创伤事件,患上应激相关障碍的风险特别高[4-6]。创伤后应激障碍(posttraumatic stress disorder,PTSD) 是个体亲身经历或目睹重大创伤性事件后最容易出现的心理障碍。根据《精神障碍诊断与统计手册》第5版,PTSD患者会有侵入性体验、持续回避、认知和情绪的消极改变,以及与创伤事件相关的觉醒和反应的显著改变等主要症状[7-8]。这种严重、慢性、使人衰弱的精神和行为障碍,给个人、家庭和军队带来沉重的负担[9-12]。
2020年7月17日,湖北恩施水位站流量超过3 800 m2/s,水位超过418.9 m,地方政府将防洪应急响应提升至Ⅰ级以应对此次特大洪涝灾害,青年官兵等各方面力量迅速投入到抗洪抢险中。为尽快让受灾人员得到迅速的转移,大部分青年官兵长时间高强度工作,处于高度紧张的压力下,极易对其心理健康造成消极影响。然而,目前关于抗洪抢险任务对青年官兵的心理状态,如睡眠质量以及PTSD水平的影响尚不明晰。此外,睡眠障碍是创伤后应激障碍的核心特征,在创伤后应激障碍患者中非常普遍[13-14]。研究者发现睡眠质量是PTSD发展的重要预测因素,治疗PTSD患者的各种睡眠问题能有效缓解其PTSD症状[15-16]。但目前大部分探讨睡眠质量影响PTSD的研究关注的对象为普通人群,对于抗洪抢险任务期官兵的睡眠质量在多大程度上影响PTSD仍需进一步探究。
基于此,本研究以参加抗洪抢险的任务期官兵为研究对象,评估任务期官兵的心理状态,包括睡眠质量和PTSD水平,探讨影响任务期官兵心理状态的影响因素,探究抗洪抢险任务期官兵的睡眠质量对PTSD的影响,旨在为未来有针对性开展相应的心理健康服务,提高任务期官兵的心理素质,高质量完成军事任务提供理论支持。
1 资料与方法 1.1 研究对象2020年8月采用分层整群抽样法抽取2020年7月参加抗洪抢险的任务期官兵1 593名自愿参加调查研究。纳入标准:①年龄>16岁;②能正确阅读或语言交流且无明显认知障碍,能使用电脑、手机或在别人帮助下完成线上问卷填写;③参与2020年7月的抗洪抢险。剔除无效问卷29份,有效问卷为1 564份,回收率为98.18%。该课题已获中国人民解放军海军军医大学医学研究伦理委员会批准(2020年3月)。
1.2 研究工具一般人口学资料调查表:包括年龄、性别、文化程度和婚姻状况。睡眠质量通过匹兹堡睡眠指数(Pittsburgh Sleep Quality Index, PSQI)[17]进行测量,包括睡眠质量、入睡时间、睡眠时间、睡眠障碍、睡眠效率、催眠药物以及日间功能障碍7个子维度,以10分为cut-off判断是否存在睡眠障碍[18-19]。创伤后应激障碍自评量表(PTSD checklist for DSM-5,PCL-5)用于评估患者创伤后应激症状[20],包括侵入症状(症状B)、回避症状(症状C)、认知和情绪负性改变症状(症状D)、过度唤醒症状(症状E)4个维度,PCL-5的cut-off为33分[21-22]。本研究中PSQI的7个维度总分的Cronbach α=0.70,PCL-5的Cronbach α=0.94,表明具有较好的内部一致性。
1.3 统计学分析采用SPSS 23.0统计软件。人口学信息的计数资料以例数和百分数表示,计量数据以x±s表示; 任务期官兵的睡眠质量和PTSD水平在人口学变量上的差异比较采用F检验,事后两两比较的P值经过Bonferroni校正;采用皮尔逊相关分析探究睡眠质量与PTSD水平之间的关系;采用多元线性回归分析,在控制人口学变量后,探究睡眠质量对创伤后应激障碍总变异的解释量,回归模型以PTSD水平(PCL-5总分)为因变量,人口学变量以及PSQI总分为自变量。P < 0.05被认为差异有统计学意义。
2 结果 2.1 一般人口学资料共1 564人的数据最终进入分析,年龄为(24.75± 4.48)岁,其中男性1 492例(95.4%),女性72例(4.6%)。文化程度在高中及以下有627人(40.1%),专科或者本科930人(59.5%),硕士或者更高学历有7人(0.5%);1 215人未婚(77.7%),349人已婚(22.3%)。
2.2 睡眠质量和PTSD总体水平任务期官兵PSQI的总分为(4.18±2.89),睡眠障碍检出率为2.75%(cut-off=10),7个子量表的得分分别为睡眠质量(0.86±0.69)、入睡时间(1.00±1.02)、睡眠时间(0.65±0.75)、睡眠障碍(0.83±0.58)、睡眠效率(0.36±0.75)、催眠药物(0.02±0.23)以及日间功能障碍(0.46±0.60)。
任务期官兵的PCL-5总分为(7.62±9.89),PTSD检出率3.71%(cut-off=33),4个子量表的得分分别为症状B(2.14±3.00)、症状C(1.05±1.69)、症状D(2.47±3.59)、症状E(1.97±2.97)。
2.3 睡眠质量的影响因素睡眠障碍和日间功能障碍在年龄因素上有显著差异,表现为年龄≥25岁的官兵睡眠障碍的得分显著高于年龄 < 25岁的官兵(F=11.72,P < 0.01),而日间功能障碍的得分显著低于年龄 < 25岁的官兵(F=8.01,P < 0.01)。已婚的官兵睡眠障碍得分显著高于未婚的官兵(F=12.41,P < 0.01),而日间功能障碍得分显著低于未婚的官兵(F=5.53,P < 0.05)。女性的日间功能障碍得分显著高于男性(F=8.01,P < 0.05)。其余人口学变量在PSQI的得分上经单因素方差分析,差异无统计学意义(表 1)。
| 变量 | PSQI总分 | 睡眠质量 | 入睡时间 | 睡眠时间 | 睡眠障碍 | 睡眠效率 | 催眠药物 | 日间功能障碍 |
| 年龄/岁 | ||||||||
| <25 | 4.15±2.79 | 0.87±0.66 | 0.99±1.01 | 0.65±0.76 | 0.79±0.58 | 0.33±0.71 | 0.03±0.25 | 0.49±0.61 |
| ≥25 | 4.21±3.03 | 0.85±0.73 | 1.01±1.03 | 0.64±0.75 | 0.89±0.57 | 0.39±0.80 | 0.02±0.20 | 0.41±0.57 |
| F | 0.13 | 0.38 | 0.16 | 0.11 | 11.72b | 2.55 | 0.52 | 8.01b |
| 性别 | ||||||||
| 男 | 4.15±2.88 | 0.85±0.70 | 0.99±1.02 | 0.64±0.75 | 0.83±0.58 | 0.36±0.75 | 0.02±0.23 | 0.45±0.59 |
| 女 | 4.75±3.14 | 0.97±0.65 | 1.15±0.97 | 0.79±0.80 | 0.81±0.58 | 0.39±0.78 | 0.03±0.24 | 0.61±0.70 |
| F | 2.98 | 2.02 | 1.71 | 2.79 | 0.13 | 0.12 | 0.01 | 5.11a |
| 教育程度 | ||||||||
| 高中及以下 | 4.02±2.86 | 0.84±0.71 | 0.99±1.00 | 0.60±0.74 | 0.80±0.60 | 0.36±0.75 | 0.02±0.20 | 0.41±0.58 |
| 本科 | 4.28±2.91 | 0.88±0.68 | 1.00±1.03 | 0.68±0.76 | 0.85±0.56 | 0.36±0.75 | 0.03±0.24 | 0.48±0.61 |
| 研究生及以上 | 3.86±3.02 | 0.71±0.49 | 1.14±0.90 | 0.86±0.90 | 0.57±0.53 | 0.14±0.38 | 0.00±0.00 | 0.43±0.53 |
| F | 1.51 | 0.76 | 0.09 | 2.28 | 2.02 | 0.30 | 0.20 | 2.52 |
| 婚姻情况 | ||||||||
| 未婚 | 4.15±2.81 | 0.87±0.68 | 0.97±1.01 | 0.65±0.75 | 0.80±0.57 | 0.35±0.73 | 0.03±0.24 | 0.47±0.61 |
| 已婚 | 4.28±3.16 | 0.81±0.73 | 1.09±1.05 | 0.65±0.76 | 0.93±0.60 | 0.40±0.82 | 0.02±0.18 | 0.39±0.56 |
| F | 0.57 | 2.14 | 3.44 | 0.00 | 12.41b | 1.09 | 0.21 | 5.53a |
| a:P<0.05; b:P<0.01 | ||||||||
2.4 PTSD的影响因素
女性PTSD水平显著高于男性(F=27.08,P < 0.01),且女性在该量表的4个子维度上的得分均显著高于男性(Fs≥15.77,Ps < 0.01)。不同教育程度的任务期官兵PTSD水平及其D症状子量表上的得分差异也无统计学意义(Fs≥3.36,Ps < 0.05),事后两两比较发现具有大学本科学历的任务期官兵PTSD水平及其D症状子量表上得分显著高于高中及以下学历的官兵(Ps < 0.05)。其余人口学变量在PTSD水平的单因素方差分析结果显示差异无统计学意义(表 2)。
| 变量 | PTSD水平 | B症状 | C症状 | D症状 | E症状 |
| 年龄 | |||||
| <25岁 | 7.92±10.48 | 2.28±3.21 | 1.10±1.74 | 2.56±3.79 | 1.97±3.05 |
| ≥25岁 | 7.21±8.98 | 1.94±2.67 | 0.97±1.63 | 2.34±3.30 | 1.96±2.86 |
| F | 1.94 | 4.93a | 2.44 | 1.45 | 0.002 |
| 性别 | |||||
| 男 | 7.34±9.65 | 2.06±2.94 | 1.01±1.67 | 2.37±3.49 | 1.90±2.89 |
| 女 | 13.50±12.70 | 3.74±3.75 | 1.82±1.96 | 4.58±4.82 | 3.36±4.14 |
| F | 27.08b | 21.69b | 15.77b | 26.47b | 16.79b |
| 教育程度 | |||||
| 高中及以下 | 6.84±9.23 | 1.98±2.86 | 0.94±1.61 | 2.10±3.32 | 1.83±2.78 |
| 大学本科 | 8.16±10.30 | 2.25±3.09 | 1.13±1.75 | 2.72±3.75 | 2.06±3.10 |
| 研究生及以上 | 6.57±7.79 | 1.71±2.21 | 0.57±0.98 | 2.71±3.09 | 1.57±2.23 |
| F | 3.36a | 1.64 | 2.68 | 5.72b | 1.11 |
| 婚姻情况 | |||||
| 未婚 | 7.61±10.12 | 2.15±3.08 | 1.07±1.71 | 2.49±3.69 | 1.91±2.98 |
| 已婚 | 7.66±9.07 | 2.10±2.73 | 0.99±1.65 | 2.41±3.23 | 2.16±2.93 |
| F | 0.01 | 0.07 | 0.51 | 0.15 | 1.93 |
| a:P<0.05; b:P<0.01 | |||||
2.5 睡眠质量与PTSD水平之间的相关性
皮尔逊相关分析结果显示,参与抗洪抢险任务期官兵的睡眠质量与PTSD水平呈显著正相关(r=0.44,P < 0.01),相关散点图见图 1。PSQI子量表与PTSD子量表之间的相关性见表 3。
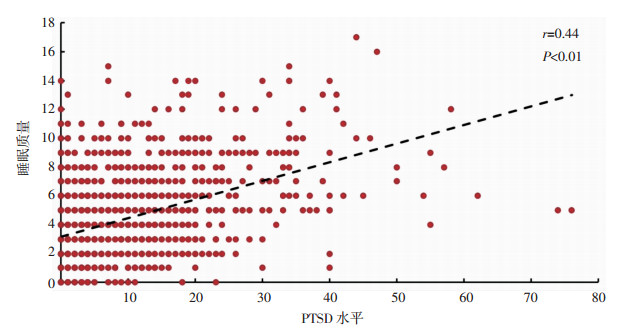
|
| 图 1 任务期官兵睡眠质量与PTSD水平的相关散点图(n=1 564) |
| 量表总分及子量表得分 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 |
| PCL-5总分 | 1.00 | ||||||||||||
| 症状B | 0.88b | 1.00 | |||||||||||
| 症状C | 0.77b | 0.67b | 1.00 | ||||||||||
| 症状D | 0.92b | 0.70b | 0.64b | 1.00 | |||||||||
| 症状E | 0.89b | 0.68b | 0.54b | 0.79b | 1.00 | ||||||||
| PSQI总分 | 0.44b | 0.41b | 0.29b | 0.37b | 0.45b | 1.00 | |||||||
| 睡眠质量 | 0.33b | 0.32b | 0.21b | 0.27b | 0.34b | 0.75b | 1.00 | ||||||
| 入睡时间 | 0.32b | 0.30b | 0.23b | 0.24b | 0.34b | 0.70b | 0.46b | 1.00 | |||||
| 睡眠时间 | 0.20b | 0.19b | 0.12b | 0.16b | 0.20b | 0.68b | 0.42b | 0.22b | 1.00 | ||||
| 睡眠障碍 | 0.33b | 0.31b | 0.24b | 0.27b | 0.33b | 0.55b | 0.37b | 0.36b | 0.15b | 1.00 | |||
| 睡眠效率 | 0.09b | 0.08a | 0.03 | 0.07a | 0.10b | 0.56b | 0.25b | 0.15b | 0.59b | 0.05 | 1.00 | ||
| 催眠药物 | 0.12b | 0.13b | 0.05 | 0.09b | 0.12b | 0.24b | 0.14b | 0.09b | 0.11b | 0.11b | 0.05 | 1.00 | |
| 日间功能障碍 | 0.49b | 0.42b | 0.31b | 0.46b | 0.47b | 0.60b | 0.44b | 0.30b | 0.27b | 0.36b | 0.12b | 0.16b | 1.00 |
| 表中的相关矩阵,纵标题的13个变量名称依次在横标题中用1~13数字表示;a:P<0.05; b:P<0.01 | |||||||||||||
2.6 任务期官兵的PTSD影响因素的多元线性回归分析
为进一步探讨参加抗洪抢险的任务期官兵的人口学变量以及睡眠质量对PTSD水平的解释量,以任务期官兵的人口学变量以及PSQI总分为自变量,PTSD水平为因变量,进行多元回归分析。结果发现: 在放入人口学变量的模型1中,只有性别因素对任务期官兵的PTSD水平有显著影响(β=0.12, t=4.87, P < 0.01)。在模型2中进一步加入PSQI的总分,发现在控制其他人口学变量之后,任务期官兵的睡眠质量与PTSD水平存在显著的正相关(β=0.44, t=19.35, P < 0.01)。在此模型中,性别因素仍然对任务期官兵的PTSD水平有显著影响(β=0.11, t=4.64, P < 0.01)。模型2的ΔR2=0.19,说明睡眠因素可解释参加抗洪抢险的任务期官兵PTSD总变异的19%(表 4)。
| 模型 | 变量 | Betaa | SE | βb | t | R2 | Adjusted R2 | ΔR2 | ΔF |
| 1 | 常数 | 1.50 | 1.98 | 0.76 | 0.02 | 0.02 | 0.02 | 7.93c | |
| 性别 | 5.83 | 1.20 | 0.12 | 4.87c | |||||
| 年龄 | -0.10 | 0.09 | -0.05 | -1.21 | |||||
| 婚姻状态 | 0.85 | 0.92 | 0.04 | 0.93 | |||||
| 教育程度 | 0.98 | 0.51 | 0.05 | 1.92 | |||||
| 2 | 常数 | -3.16 | 1.80 | -1.76 | 0.21 | 0.21 | 0.19 | 374.58c | |
| 性别 | 5.00 | 1.08 | 0.11 | 4.64c | |||||
| 年龄 | -0.11 | 0.08 | -0.05 | -1.41 | |||||
| 婚姻状态 | 0.73 | 0.83 | 0.03 | 0.88 | |||||
| 教育程度 | 0.72 | 0.46 | 0.04 | 1.57 | |||||
| PSQI总分 | 1.49 | 0.08 | 0.44 | 19.35c | |||||
| a: Вeta为非标准化的Beta值;b: β为标准化的Beta值;c:P<0.01 | |||||||||
3 讨论
抗洪抢险官兵需要在短时间内高标准、高质量完成任务,还要与恶劣的洪水灾害作斗争,在此双重挑战之下,官兵的身心负担加重,在执行此类任务后应该提高对官兵心理状态关注以防止对军队战斗力产生不利影响。以往研究表明,基层官兵容易罹患多种睡眠障碍,尤其在参与军事任务的军人群体中很常见,研究表明军人睡眠障碍的检出率较高[23-24],高原军人7.14分[23], 如海军潜艇艇员6.24分[25],驻戈壁沙漠、汽车兵4.89分[26]。此外,创伤后应激障碍是部署在战区的军事人员最常见的精神障碍。国内一项研究调查显示,637名参加军事演习的官兵3个月后PTSD的患病率为5.02%[27]。另一项调查显示,1 056名抗震救灾一线救援军人在任务完成6个月后PTSD的患病率为6.53%[28]。然而,关于抗洪抢险对青年官兵心理状态的影响尚不明晰,且缺乏进一步探究抗洪抢险任务期青年官兵睡眠质量对PTSD水平影响的研究。
本研究对1 564名参加抗洪抢险的任务期官兵的睡眠质量和PTSD水平及其可能的影响因素进行了调查。匹兹堡睡眠量表结果表明,参加抗洪抢险任务期官兵的PSQI总分为(4.18±2.89),睡眠障碍检出率为2.75%(cut-off为10分),低于全国常模6.4分[17],且低于前人研究中任务期官兵PSQI量表得分。这说明参加抗洪抢险的任务期官兵睡眠质量总体良好,有睡眠问题的官兵主要集中表现在睡眠质量、入睡时间、睡眠时间和睡眠障碍方面。此外,任务期官兵PCL-5的总分为(7.62±9.89),PTSD检出率3.71%(cut-off为33分),PTSD水平总体低于以往文献中报告的参加抗震救灾、军事演习等任务期官兵。因此,本研究结果表明抗洪抢险任务期官兵的心理健康状态整体良好。
抗洪抢险任务对青年官兵心理健康的影响存在显著的性别差异。首先,女性任务期官兵的日间功能障碍得分显著高于男性官兵。这与张斌等[29]采用元分析结果一致,女性失眠易感性高,更易产生睡眠问题。此外,与男性任务期官兵相比,女性任务期官兵报告的PTSD症状更严重,并且在PCL-5的4个子量表上,即侵入症状、回避症状、认知和情绪负性改变症状、过度唤醒症状,女性的得分均高于男性。这与已有研究[30-33]结果一致, 在遭遇创伤事件后,女性相比于男性更容易发展成创伤后应激障碍。这些结果提示军医应更加关注女性官兵在参与抗洪抢险等任务时的睡眠情况,以及适当减少女性暴露于创伤环境的时间或频率,对该易感性人群应采取保护性措施,如注意轮班休息等。
进一步采用相关分析和回归分析的结果表明,参加抗洪抢险的任务期官兵中,睡眠质量和PTSD症状水平之间存在显著正相关。回归分析在控制各人口学变量后,睡眠质量与PTSD之间显著正相关依然稳定存在,表现为睡眠质量越差,PTSD症状越严重,且其睡眠质量能解释抗洪抢险任务期官兵PTSD症状总变异的19%。研究表明,PTSD患者容易有睡眠问题[34],睡眠质量是PTSD发展的重要预测因素[35]。
睡眠是人体自然节律性生理活动,睡眠剥夺或睡眠障碍会严重威胁个体身心健康。一方面睡眠质量直接影响个体机体运转所需的精力、体力等生理状态。另一方面,睡眠对于拥有健康心理状态来说也是必不可少的。良好的睡眠使得个体身心得到休息,帮助执行任务期间有创伤经历的青年官兵修复心理创伤,而相反睡眠障碍则会使官兵精力不济、加重身心负担,阻碍正常的心理创伤的恢复过程。本研究的结果提示,首先,应该对执行任务官兵的睡眠障碍引起重视,保障其睡眠质量,如采用轮班轮休制度。其次,应及时了解参加任务的官兵的睡眠治疗情况,通过对存在睡眠障碍症状的官兵进行干预治疗,如冥想、音乐疗法等方式进行调节,对于情况严重的官兵应帮助就医并酌情给予药物治疗,通过增加官兵睡眠质量以促进其创伤暴露后PTSD症状的康复进程。此外,该结果也提示应注意对创伤性睡眠问题的筛查工作,与创伤后应激障碍相比,睡眠障碍更容易被临床医师发现,及时发现与早期干预治疗有利于预防官兵长期发展为PTSD。
本研究尚存在以下不足:①本研究是基于横断面研究探讨睡眠质量与PTSD的关系,后续仍然需要纵向研究进一步探讨睡眠质量对PTSD的影响;②由于取样存在一定困难,相比于整个参与抗洪救灾的人数,本研究样本量较小。
综上所述,任务期官兵的睡眠质量良好,PTSD症状较轻;女性官兵的日间功能障碍以及PTSD水平均高于男性官兵;睡眠质量能显著正向预测其PTSD水平,提示保障任务期官兵的睡眠质量是预防其发展为PTSD的重要手段。因此,建议提高对有易感因素的任务期官兵的心理健康的关注,实行短期换岗轮休制度,保障官兵的睡眠时间,有利于维护官兵身心健康,预防其发展为PTSD,进而提升军队战斗力。
| [1] |
黄静, 慈书平, 郭东升, 等. 军队基层官兵睡眠疾病调查[J]. 武警医学, 2018, 29(7): 670-673. HUANG J, CI S P, GUO D S, et al. Epidemiologic investigation of sleep disorders in grass-roots officers and soldiers[J]. Med J Chin PAPF, 2018, 29(7): 670-673. |
| [2] |
曾文峰, 严雯婕, 宋伟, 等. 海军某舰艇部队官兵睡眠质量和生存质量的调查研究[J]. 第二军医大学学报, 2018, 39(2): 203-206. ZENG W F, YAN W J, SONG W, et al. Investigation of sleep quality and life quality of soldiers in a navy warship troop[J]. Acad J Second Mil Med Univ, 2018, 39(2): 203-206. |
| [3] |
王坤, 秦晓愚, 冯宇超, 等. 海军驻某岛礁官兵的睡眠质量与生存质量状况调查[J]. 第二军医大学学报, 2020, 41(2): 211-215. WANG K, QIN X Y, FENG Y C, et al. Survey on sleep quality and life quality of navy servicemen stationed on an island[J]. Acad J Second Mil Med Univ, 2020, 41(2): 211-215. |
| [4] |
STEENKAMP M M, LITZ B T, HOGE C W, et al. Psychotherapy for military-related PTSD: a review of randomized clinical trials[J]. JAMA, 2015, 314(5): 489-500. |
| [5] |
MARMAR C R, SCHLENGER W, HENN-HAASE C, et al. Course of posttraumatic stress disorder 40 years after the Vietnam war: findings from the national Vietnam veterans longitudinal study[J]. JAMA Psychiatry, 2015, 72(9): 875-881. |
| [6] |
FULTON J J, CALHOUN P S, WAGNER H R, et al. The prevalence of posttraumatic stress disorder in Operation Enduring Freedom/Operation Iraqi Freedom (OEF/OIF) Veterans: a meta-analysis[J]. J Anxiety Disord, 2015, 31: 98-107. |
| [7] |
American Psychiatric Association. Diagnostic and statistical manual of mental disorders (DSM-IV-TR)[M]. Washington, DC: American Psychiatric Publishing, 2013: 271-280.
|
| [8] |
ZHOU Y G, SHANG Z L, ZHANG F, et al. PTSD: Past, present and future implications for China[J]. Chin J Traumatol, 2021, 24(4): 187-208. |
| [9] |
HOGE C W, TERHAKOPIAN A, CASTRO C A, et al. Association of posttraumatic stress disorder with somatic symptoms, health care visits, and absenteeism among Iraq war veterans[J]. Am J Psychiatry, 2007, 164(1): 150-153. |
| [10] |
KANG H K, NATELSON B H, MAHAN C M, et al. Post-traumatic stress disorder and chronic fatigue syndrome-like illness among Gulf War veterans: a population-based survey of 30, 000 veterans[J]. Am J Epidemiol, 2003, 157(2): 141-148. |
| [11] |
BOSCARINO J A. Posttraumatic stress disorder and mortality among US Army veterans 30 years after military service[J]. Ann Epidemiol, 2006, 16(4): 248-256. |
| [12] |
FEAR N T, JONES M, MURPHY D, et al. What are the consequences of deployment to Iraq and Afghanistan on the mental health of the UK armed forces? A cohort study[J]. Lancet, 2010, 375(9728): 1783-1797. |
| [13] |
SPOORMAKER V I, MONTGOMERY P. Disturbed sleep in post-traumatic stress disorder: secondary symptom or core feature?[J]. Sleep Med Rev, 2008, 12(3): 169-184. |
| [14] |
MANTUA J, HELMS S M, WEYMANN K B, et al. Sleep quality and emotion regulation interact to predict anxiety in veterans with PTSD[J]. Behav Neurol, 2018, 2018: 7940832. |
| [15] |
KRAKOW B, HOLLIFIELD M, JOHNSTON L, et al. Imagery rehearsal therapy for chronic nightmares in sexual assault survivors with posttraumatic stress disorder: a randomized controlled trial[J]. JAMA, 2001, 286(5): 537-545. |
| [16] |
SWANSON L M, FAVORITE T K, HORIN E, et al. A combined group treatment for nightmares and insomnia in combat veterans: a pilot study[J]. J Trauma Stress, 2009, 22(6): 639-642. |
| [17] |
BUYSSE D J, REYNOLDS C F 3rd, MONK T H, et al. The Pittsburgh Sleep Quality Index: a new instrument for psychiatric practice and research[J]. Psychiatry Res, 1989, 28(2): 193-213. |
| [18] |
刘贤臣, 唐茂芹, 胡蕾, 等. 匹兹堡睡眠质量指数的信度和效度研究[J]. 中华精神科杂志, 1996, 29(2): 103-107. LIU X C, TANG M Q, HU L, et al. Reliability and validity of the Pittsburgh sleep quality index[J]. Chin J Psychiatry, 1996, 29(2): 103-107. |
| [19] |
INSANA S P, HALL M, BUYSSE D J, et al. Validation of the Pittsburgh Sleep Quality Index Addendum for posttraumatic stress disorder (PSQI-A) in US male military veterans[J]. J Trauma Stress, 2013, 26(2): 192-200. |
| [20] |
WEATHERS F W, LITZ B T, KEANE T M, et al. PTSD checklist for DSM-5 (PCL-5)[EB/OL]. [2021-06-25]. http://www.ptsd.va.gov/professional/assessment/adult-sr/ptsd-checklist.asp.
|
| [21] |
FUNG H W, CHAN C, LEE C Y, et al. Using the post-traumatic stress disorder (PTSD) checklist for DSM-5 to screen for PTSD in the Chinese context: a pilot study in a psychiatric sample[J]. J Evid Based Soc Work, 2019, 16(6): 643-651. |
| [22] |
LIU P, WANG L, CAO C Q, et al. The underlying dimensions of DSM-5 posttraumatic stress disorder symptoms in an epidemiological sample of Chinese earthquake survivors[J]. J Anxiety Disord, 2014, 28(4): 345-351. |
| [23] |
赵静波, 许军, 解亚宁, 等. 高原军人的睡眠质量及其与健康状况的相关性研究[J]. 中国健康心理学杂志, 2005, 13(6): 401-403. ZHAO J B, XU J, XIE Y N, et al. Sleep quality and self-survey health in military personnel in high altitude area[J]. Heath Psychol J, 2005, 13(6): 401-403. |
| [24] |
王红, 于纪泽, 王瑛. 军人睡眠障碍的检出率及相关因素[J]. 军事医学, 2015, 39(3): 234-236. WANG H, YU J Z, WANG Y. The prevalence rate and related factors of sleep disorder in soldiers[J]. Mil Med Sci, 2015, 39(3): 234-236. |
| [25] |
胡东洋, 彭丽君, 毛琳玲, 等. 潜艇艇员长航任务中心理与睡眠状况调查及其相关性分析[J]. 海军医学杂志, 2019, 40(3): 213-217, 240. HU D Y, PENG L J, MAO L L, et al. Investigation and correlation analysis of mental and sleep status of submariners during prolonged deployment at sea[J]. J Navy Med, 2019, 40(3): 213-217, 240. |
| [26] |
张慜, 马孝俊, 张晓馨, 等. 驻戈壁沙漠汽车兵睡眠质量相关因素的研究[J]. 临床军医杂志, 2009, 37(2): 255-257. ZHANG M, MA X J, ZHANG X X, et al. Study of related factors on sleep quality among army truck drivers on the Gobi desert[J]. Clin J Med Off, 2009, 37(2): 255-257. |
| [27] |
卢家春, 王文春, 陈喆思, 等. 军人军事行动创伤后应激障碍的流行病学调查[J]. 西南军医, 2016, 18(3): 204-208. LU J C, WANG W C, CHEN Z S, et al. Epidemiological investigation of post-traumatic stress disorder in military personnel after military operation[J]. J Mil Surg Southwest China, 2016, 18(3): 204-208. |
| [28] |
王焕林, 过伟, HUA J, 等. 中国汶川地震现场救援军人创伤后应激障碍及相关因素的调查[J]. 中华精神科杂志, 2010, 43(2): 97-101. WANG H L, GUO W, HUA J, et al. The prevalence of post traumatic stress disorder and impact factors in military first responders 6 months after Wenchuan earthquake in China[J]. Chin J Psychiatry, 2010, 43(2): 97-101. |
| [29] |
张斌, 荣润国. 失眠性别差异的荟萃分析[J]. 中国心理卫生杂志, 2007, 21(10): 731-736. ZHANG B, RONG R G. Meta-analysis of sex difference in insomnia[J]. Chin Ment Heal J, 2007, 21(10): 731-736. |
| [30] |
SUN L N, SUN Z E, WU L L, et al. Prevalence and risk factors for acute posttraumatic stress disorder during the COVID-19 outbreak[J]. J Affect Disord, 2021, 283: 123-129. |
| [31] |
LIU N Q, ZHANG F, WEI C, et al. Prevalence and predictors of PTSS during COVID-19 outbreak in China hardest-hit areas: gender differences matter[J]. Psychiatry Res, 2020, 287: 112921. |
| [32] |
CHRISTIANSEN D M, ELKLIT A. Sex differences in PTSD[M]//LAZINICA A, OVUGA E. Posttraumatic stress disorder in a global context. Rijeka: InTech, 2012: 113-142.
|
| [33] |
KESSLER R C, SONNEGA A, BROMET E, et al. Posttraumatic stress disorder in the National Comorbidity Survey[J]. Arch Gen Psychiatry, 1995, 52(12): 1048-1060. |
| [34] |
SHORT N A, ALLAN N P, STENTZ L, et al. Predictors of insomnia symptoms and nightmares among individuals with post-traumatic stress disorder: an ecological momentary assessment study[J]. J Sleep Res, 2018, 27(1): 64-72. |
| [35] |
LANG K P, VEAZEY-MORRIS K, ANDRASIK F. Exploring the role of insomnia in the relation between PTSD and pain in veterans with polytrauma injuries[J]. J Head Trauma Rehabil, 2014, 29(1): 44-53. |




