胸、腰椎是儿童脊柱结核常见发病部位,起病隐匿发展迅速,骨质破坏严重,易导致脊柱失稳,直至发生畸形,常合并神经功能障碍甚至瘫痪[1-3]。由于儿童脊柱结核大多集中于前中柱,即使病灶得到有效清除,清除后的椎体前中后柱由于生长潜能不一,术后可逐渐出现进行性后凸畸形[4-6],故儿童胸腰椎结核的治疗相比成人更需要关注术后脊柱失衡[7-9]。目前脊柱结核主流手术方式分为3类:单纯前路手术、单纯后路手术与前后路联合手术。前路手术利于病灶暴露和清创,一度是治疗脊柱结核的金标准,但对脊柱畸形的矫形能力差,且单纯的前路内固定稳定性不如后路内固定系统,术后后凸畸形发生率高[10-12];因此既往较多研究提倡前后路联合手术以实现彻底清创和畸形预防双重目的[13-14]。但是胸、腰椎结核的患儿往往营养状态不佳,难以承受联合手术带来的创伤。
脊柱结核的治疗理念随着我们对结核疾病的认识以及抗结核治疗的不断完善和规范而不断发展。早期的儿童脊柱结核治疗“重”对病灶的彻底清除,“轻”对脊柱术后稳定性的关注和后凸畸形的预防。近年来,越来越多的学者开始把脊柱稳定性的重建和术后后凸畸形的预防作为手术重点,并不追求病灶清除的“绝对彻底”,而是重视有限清创与畸形纠正预防双重目的的实现[15]。因此,一期单纯后路手术逐渐得到认可。后路手术结构简单,手术风险较低,强大的直接矫形优势有利于即刻重建脊柱稳定;此外,通过部分破坏后柱结构,客观上一定程度解决了前后柱生长潜能不一的矛盾,有效避免了手术后后凸畸形发生的解剖学基础[15-16]。本研究以2013年1月至2021年6月我科收治的9例行单纯后路开放手术的胸、腰椎结核患儿为研究对象,通过2年以上的随访,分析并探讨一期后路手术治疗儿童胸、腰椎结核的手术治疗效果、并发症以及后凸畸形的纠正预防情况。
1 资料与方法 1.1 一般资料本研究获得陆军军医大学第一附属医院伦理审查委员会审核批准[批件号:(B)KY202292]。
9例患儿中男性5例、女性4例,年龄2~11(6.4±3.3)岁。其中胸椎4例,胸腰段2例,腰椎3例。病灶局限在1个椎体5例,2个椎体3例,3个椎体1例。合并后凸畸形7例,术前平均Cobb角(46.2±23.8)°,合并神经功能障碍5例,其中Frankel分级C级2例(胸椎1例,腰椎1例),D级3例(胸椎、胸腰椎、腰椎各1例),E级4例(胸椎2例,胸腰椎1例,腰椎1例)。
1.2 治疗方法 1.2.1 术前准备所有患儿术前行四联抗结核药物治疗(异烟肼/利福平/乙胺丁醇/吡嗪酰胺)2周以上,营养状态良好。
1.2.2 手术方式采用单纯后路病灶清除(必要时截骨矫形)+植骨融合内固定术。术中患儿置俯卧位并固定,在C臂定位手术节段后行正中切口,自棘突向下暴露椎板、关节突,并向两侧暴露至横突。沿双侧椎弓根向前继续暴露至前中柱病灶区域,咬骨钳和刮匙交替清理包括死骨、坏死间盘、脓液等病灶并留取标本送检药敏试验(对于后凸畸形者行适度截骨矫形)。大量生理盐水、双氧水反复冲洗。充分处理软骨终板准备植骨床,取浸泡过利福平的异体骨cage或者钛网适度撑开填入,颗粒骨压实,上下椎体植入椎弓根螺钉(病灶阶段上下各延伸2个阶段以上,直径4.5~6.0 mm,长度30~45 mm),C臂检查内固定和置入物位置无误后同时关闭切口。
1.3 术后处理和随访术后留置引流1周左右,至引流量 < 5 mL/d可拔出。术中标本留取送抗结核药物药敏试验,同时给予四联抗结核+至少一种二线抗结核药物组成五联强化抗结核方案。待药敏试验结果再进行调整用药,至少持续一年。随访期间观察手术效果、并发症、椎间融合情况等。
2 结果 2.1 一般情况9例患儿手术时间为(398.2±203.7)min,出血量为(550.0±355.3)mL,住院时间为(20.0±8.4)d,具体见表 1。
| 序号 | 性别 | 年龄/岁 | 随访/月 | 病椎数量/个 | 手术时间/min | 出血量/mL | 住院时间/d | 复发 |
| 病例1 | 女 | 11 | 24 | 4 | 759 | 1 100 | 29 | 否 |
| 病例2 | 男 | 4 | 28 | 1 | 197 | 500 | 26 | 否 |
| 病例3 | 男 | 4 | 15 | 1 | 505 | 800 | 28 | 否 |
| 病例4 | 女 | 8 | 36 | 3 | 202 | 600 | 10 | 否 |
| 病例5 | 男 | 2 | 39 | 1 | 300 | 250 | 25 | 否 |
| 病例6 | 男 | 4 | 22 | 2 | 277 | 200 | 23 | 否 |
| 病例7 | 男 | 5 | 37 | 1 | 445 | 100 | 8 | 否 |
| 病例8 | 女 | 10 | 38 | 1 | 250 | 400 | 10 | 否 |
| 病例9 | 女 | 10 | 24 | 2 | 649 | 1 000 | 21 | 是 |
2.2 临床随访
9例患儿随访(29.2±8.6)个月,行单纯后路手术后无神经功能损害加重,神经功能显著改善(Frankel等级提高1级以上);ODI评分从术前(31.3±21.3)分降至末次随访(13.7±8.7)分;VAS评分从术前(3.2±2.0)分降至末次随访的(1.0±0.5)分,较术前明显改善(表 2)。其中结核复发1例(术后抗结核治疗不规范,疗程过短)并行二次手术并更换内固定。
| 序号 | Cobb角度(°) | ODI评分/分 | Frankel分级 | VAS评分/分 | |||||||
| 术前 | 末次随访 | 术前 | 末次随访 | 术前 | 末次随访 | 术前 | 末次随访 | ||||
| 病例1 | 86.2 | 12.9 | 50 | 21 | D | E | 6 | 1 | |||
| 病例2 | 50.3 | 25.2 | 68 | 32 | C | D | 6 | 2 | |||
| 病例3 | 41.5 | 10.1 | 12 | 6 | E | E | 1 | 0 | |||
| 病例4 | 54.6 | 16.0 | 8 | 6 | E | E | 1 | 1 | |||
| 病例5 | 72.3 | 56.7 | 6 | 5 | E | E | 2 | 1 | |||
| 病例6 | 40.7 | 14.9 | 28 | 12 | E | E | 2 | 1 | |||
| 病例7 | 19.2 | 23.9 | 38 | 12 | D | E | 2 | 1 | |||
| 病例8 | 41.8 | 41.4 | 24 | 10 | D | E | 5 | 1 | |||
| 病例9 | 9.5 | 2.3 | 48 | 15 | C | D | 4 | 1 | |||
2.3 影像学随访
随访期间,无1例出现内固定松动、断裂;术后末次随访9例均达到骨性融合;所有患儿后凸畸形纠正效果明显,脊柱后凸Cobb角从术前(46.2±23.8)°降至术后(22.6±16.9)°(表 2)。直至末次随访未出现新的后凸畸形。
2.4 典型病例描述患儿女性,11岁,术前后凸畸形明显(Cobb角度86.2°),见图 1A~C。神经功能受损(Frankel分级D级),腰背部疼痛明显(VAS评分6分)。术前规律四联抗结核治疗后行单纯后路清除结核病灶+后凸畸形矫形+植骨融合内固定术,术后2年随访见后凸畸形纠正(Cobb角度12.9°),见图 1D~E。神经功能改善(Frankel分级E级),疼痛基本消失(VAS评分1分)。
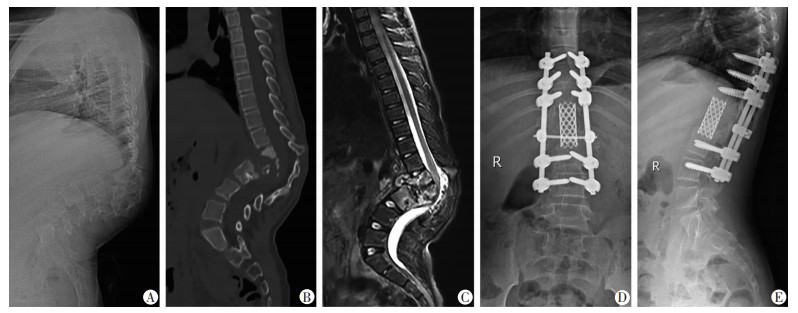
|
| A:术前X线侧位片(Cobb角约86.2°);B:术前CT侧位片(见病椎破坏严重);C:术前MRI(见硬膜囊压迫严重);D:术后X线正位片;E:术后X线侧位片(T10~L3之间钛网植入,T8~10、L3~4椎弓根螺钉植入固定,Cobb角12.9°) 图 1 胸腰椎结核伴不全瘫典型病例行单纯后路开放手术前后影像学诊断结果(患儿女性,11岁) |
3 讨论 3.1 儿童胸、腰椎结核治疗的难点
中国是全球结核病的高发地区,骨结核占全部结核病大约1%~2%,其中脊柱结核占据全部骨结核近50%[16]。儿童属于脊柱结核的易感人群,胸、腰椎结核是儿童脊柱结核的主要发病部位,发生率较高[17]。从症状方面看,儿童胸、腰椎结核发病隐匿,临床症状不典型,儿童自我描述不准确,漏诊和误诊的可能性较高;从解剖方面看,儿童的胸、腰椎脊柱尚处于发育期,相较于成人有着更加丰富的血管和淋巴管,一旦出现结核菌定植,更容易发生扩散,另外,较为疏散的椎体和前方筋膜的连接也使得感染病灶更容易向上下椎体扩散[18],故临床上儿童胸、腰椎结核往往累计更多的节段,发展到后期症状更加严重,更容易造成脊髓和神经受压,甚至瘫痪。
3.2 由“绝对清创”向“适度清创+后凸畸形预防”转变全身抗结核治疗是儿童脊柱结核治疗的基础,当药物治疗效果不佳就需要积极考虑手术治疗。手术治疗的目的在于清除病灶,及时的神经和脊髓减压,纠正并预防脊柱畸形的发生[19]。由于儿童胸、腰椎结核病灶更常见于椎体的前、中柱,前路手术能够更直接的暴露病灶,有利于病灶的清除,因此早期单纯前路手术一度是治疗儿童胸、腰椎结核的经典术式[20]。但是早期手术过分强调结核病灶的彻底清除,不仅要求病灶清除的彻底完全,甚至要求病灶周围的亚健康骨组织一并清除,以避免结核的复发。该类手术未考虑儿童脊柱椎体和附件结构的生发中心尚未发育完全,前中柱的病灶处理不可避免会破坏生发中心,过多的破坏病灶周围骨组织将导致脊柱前后柱生长潜能的不均一,最终可导致脊柱后凸畸形的发生和发展[21]。严重的后凸畸形影响患儿生活,甚至需要再次入院矫形,为家庭和社会带了巨大的经济负担。
为了有效纠正并预防后凸畸形的发生,有研究提出前后路联合手术以弥补以上缺点,即前路病灶清除+后路减压植骨融合内固定[20]。但是联合手术带来的手术时间延长,手术创伤增大等问题使得该术式并不一定适合所有患儿,尤其是体质条件较差,合并有其他基础性疾病的患儿无法耐受。随着脊柱结核治疗理念的逐渐发展和更新,越来越多的学者开始主张“彻底清创”向“适度清创”转变[22-23],由过去的尽可能地完全清除病灶,向尽可能保留病灶周围健康甚至亚健康组织转变,不再刻意强调清除的彻底性,而着重强调对术后脊柱畸形的预防。因此尽可能保留残余骨组织,并通过后路实现充分后凸矫形与预防成为了手术的核心理念。基于这样的理念,一期后路手术逐渐被学者接受并认可[5, 25]。一期后路手术的优势在于:后凸畸形矫形效果显著,强大的后路内固定可以实现后凸畸形的即刻矫正;后凸畸形的预防效果明显:通过对后柱结构的主动破坏,破坏了术后后凸畸形发生的解剖学基础。对于后路手术无法清除彻底的残余病灶,辅以术后规律抗结核治疗以及经皮前路穿刺引流药物冲洗,可以实现有效的治愈。在本研究的9例患儿中,所有患儿实现了有效的后凸畸形纠正,且在2年以上的随访只有1例患儿因为术后结核复发行二次手术并更换内固定,详细询问病史发现该例患儿存在术后用药不连续,用药疗程较短等因素,再次手术后规律服用抗结核药物术后随访良好,其余患儿手术后脊柱矫形满意,并且末次随访未发现明显的后凸加重,植骨融合良好,症状改善显著,提示在规律全程的抗结核治疗基础上,后路病灶清除植骨融合内固定手术是治疗儿童胸、腰椎结核的有效方式,并可以有效避免术后后凸畸形发生。
本研究的不足之处在于研究例数还较少,随访周期还较短,需要更长的随访以明确远期预后,包括复发率以及后凸畸形的发生率。
| [1] |
SALEH E S, VASILEFF C C, OMARI A M, et al. The diagnosis and management of pediatric spine infections[J]. Cureus, 2021, 13(7): e16748. |
| [2] |
LUAN H P, DENG Q, SHENG W B, et al. Analysis of the therapeutic effects of staged posterior-anterior combined surgery for cervicothoracic segmental tuberculosis with kyphosis in pediatric patients[J]. Int J Gen Med, 2021, 14: 4847-4855. |
| [3] |
PINTO D, DHAWALE A, SHAH I, et al. Tuberculosis of the spine in children-does drug resistance affect surgical outcomes?[J]. Spine J, 2021, 21(12): 1973-1984. |
| [4] |
ABDALLAH A. Pediatric spinal subdural abscesses: a report of three consecutive patients[J]. Pediatr Neurosurg, 2021, 56(1): 17-34. |
| [5] |
LIANG W D, ZHANG J, REN Z L, et al. Comparison of the clinical efficacy of 3 surgical methods for treating spinal tuberculosis in children[J]. Med Sci Monit, 2020, 26: e926142. |
| [6] |
BOUSSETTA R, ZAIRI M, SAMI S B, et al. Torticollis as a sign of spinal tuberculosis[J]. Pan Afr Med J, 2020, 36: 277. |
| [7] |
WANG M S, HAN C, WANG J L, et al. The prevalence, diagnosis and surgical risk factors of spinal tuberculosis in children[J]. Trop Med Int Health, 2020, 25(7): 834-838. |
| [8] |
AROCKIARAJ J, ROBERT M, ROSE W, et al. Early detection and analysis of children with multidrug-resistant tuberculosis of the spine[J]. Asian Spine J, 2019, 13(1): 77-85. |
| [9] |
MOON M S, KIM S J, KIM M S, et al. Most reliable time in predicting residual kyphosis and stability: pediatric spinal tuberculosis[J]. Asian Spine J, 2018, 12(6): 1069-1077. |
| [10] |
BIANCHINI S, ESPOSITO A, PRINCIPI N, et al. Spondylodiscitis in paediatric patients: the importance of early diagnosis and prolonged therapy[J]. Int J Environ Res Public Health, 2018, 15(6): 1195. |
| [11] |
CAVUS G, GEZERCAN Y, ÖKTEN A I, et al. Surgical approaches to upper thoracic Pott's disease with spinal instability during childhood: two cases[J]. Childs Nerv Syst, 2018, 34(6): 1221-1227. |
| [12] |
MANDAL N, ANAND P K, GAUTAM S, et al. Diagnosis and treatment of paediatric tuberculosis: an insight review[J]. Crit Rev Microbiol, 2017, 43(4): 466-480. |
| [13] |
TAN T, DONOHOE T J, HUANG M S J, et al. Does combined anterior-posterior approach improve outcomes compared with posterioronly approach in traumatic thoracolumbar burst fractures?: a systematic review[J]. Asian Spine J, 2020, 14(3): 388-398. |
| [14] |
ZHONG Y C, YANG K H, YE Y J, et al. Single posterior approach versus combined anterior and posterior approach in the treatment of spinal tuberculosis: a meta-analysis[J]. World Neurosurg, 2021, 147: 115-124. |
| [15] |
HUANG Z G, LIU J, MA K. Posterior versus anterior approach surgery for thoracolumbar spinal tuberculosis[J]. J Coll Physicians Surg Pak, 2019, 29(2): 187-188. |
| [16] |
ZHAO C, LUO L, LIU L H, et al. Surgical management of consecutive multisegment thoracic and lumbar tuberculosis: anterior-only approach vs. posterior-only approach[J]. J Orthop Surg Res, 2020, 15(1): 343. |
| [17] |
KILBORN T, VAN RENSBURG P J, CANDY S. Pediatric and adult spinal tuberculosis: imaging and pathophysiology[J]. Neuroimaging Clin N Am, 2015, 25(2): 209-231. |
| [18] |
YIN X H, ZHANG H Q, HU X K, et al. Treatment of pediatric spinal tuberculosis abscess with percutaneous drainage and low-dose local antituberculous therapy: a preliminary report[J]. Childs Nerv Syst, 2015, 31(7): 1149-1155. |
| [19] |
GARG R K, SOMVANSHI D S. Spinal tuberculosis: a review[J]. J Spinal Cord Med, 2011, 34(5): 440-454. |
| [20] |
DUNN R N, BEN HUSIEN M. Spinal tuberculosis: review of current management[J]. Bone Joint J, 2018, 100-B(4): 425-431. |
| [21] |
ZHANG H Q, CHEN Y, HUANG J, et al. Modified pedicle subtraction osteotomies (mPSO) for thoracolumbar post-tubercular kyphosis in pediatric patients: retrospective clinical cases and review of the literature[J]. Childs Nerv Syst, 2015, 31(8): 1347-1354. |
| [22] |
NARAYAN V, MOHAMMED N, SAVARDEKAR A R, et al. Tuberculous spondylolisthesis: a reappraisal of the clinicoradiologic spectrum and surgical treatment paradigm[J]. World Neurosurg, 2018, 114: 361-367. |
| [23] |
UPADHYAYA G K, SAMI A, PATRALEKH M K, et al. Surgical management of paediatric thoracolumbar tuberculosis by a combination of anterior and posterior versus posterior only approach: a systematic review and meta-analysis[J]. Glob Spine J, 2022, 219256822210904. |
| [24] |
ZHANG H Q, GUO Q, LIU S H, et al. Comparison of mid-term outcomes of posterior or postero-anterior approach using different bone grafting in children with lumbar tuberculosis[J]. Medicine, 2019, 98(10): e14760. |




