继发性正常压力脑积水常继发于有明确病因的颅脑创伤、蛛网膜下腔出血、颅内感染等疾病[1-2]。目前,临床上普遍行脑室腹腔分流术来治疗继发性正常压力性脑积水[3-4],但是仍有一部分患者术后症状改善不理想[5]。弥散张量成像(diffusion tensor imaging,DTI)及纤维束成像(diffusion tensor imaging tracking,DTT)是目前能有效观察和追踪脑白质纤维束的非侵入性检查方法,已应用于颅脑损伤、脑卒中的预后评估,但对于继发性正常压力性脑积水患者术后DTI、DTT的影像学改变目前国内外鲜有明确报道。为进一步探讨继发性正常压力性脑积水患者脑室腹腔分流术后的DTI及DTT相关影像学指标的变化,我们对2018年1月至2020年1月收治的22例继发性正常压力性脑积水患者进行分析,统计其手术前后DTI及DTT相关指标的变化情况,分析DTI及DTT技术在评估脑室腹腔分流术效果中的作用。
1 资料与方法 1.1 研究对象收集2018年1月至2020年1月第九八八医院神经外科收治的继发性脑积水患者22例,其中男性14例,女性8例,年龄28~60(41.6±5.2)岁。纳入标准:①MRI示侧脑室及三脑室扩大,尤其三脑室变圆,伴脑室周围渗出性改变;②Evans指数(Evans index,EI) 即侧脑室额角最大距离与同一层面最大颅内横径比值≥0.3[6];③所有患者被告知检查目的,并签署知情同意书及行脑室腹腔分流术手术同意书;④患者出现进行性意识障碍伴有共济失调、尿失禁、记忆力下降等临床表现;⑤对上述可疑患者行腰椎穿刺及脑脊液释放试验,提示脑脊液压力正常。排除标准:①脑肿瘤、脑外伤、脑出血、脑寄生虫病等引起梗阻性脑积水的患者;②有明显占位效应或者脑室形态明显破坏的颅内疾病,包括颅内血肿、肿瘤等;③脑萎缩造成脑室扩大的患者;④有严重出血性疾病、凝血功能严重障碍的患者;⑤有严重并发症,如肺部感染等的患者。本研究经第九八八医院医学伦理委员会批准通过(2018年12月15日)。
1.2 研究方法 1.2.1 MRI扫描所有患者于脑室腹腔分流术前3 d及术后1个月行3.0T常规头颅MRI检查,同期行DTI及DTT成像,采用SIEMENS Trio 3.0T超导磁共振扫描仪,标准正交头颅线圈进行数据采集。层数36,厚度3.0 mm,层间距0,视野230 mm×230 mm,TR 6 000 ms,TE 103 ms,矩阵154×192,相应部位傅里叶转换6/8,方向数12,b值取0和1 500 s/mm2,全脑数据扫描层面。
1.2.2 影像数据处理通过DTI扫描得到原始图像,所有数据由DICOM格式转换为NIFTI格式,通过配准技术去除运动和形变所产生的偏差,使用软件FMRIB Software Library(FSL6.0.3)及其子工具TBSS对各项异性分数(fractional anisotropy,FA)值、DTI数据进行离线后处理。通过线形配准将原始扩散加权数据对齐,尽可能减少头动及涡流效应产生的数据偏差。将数据导入神经导航系统(iPlan Cranial 3.0),术前、术后由固定的2名影像科医师选择脑室旁内囊区域作为感兴趣区,检测感兴趣区的FA值、平均弥散率(mean diffusivity,MD)值,并设置需要追踪的纤维束长度,三维重建纤维束形态,通过软件分析感兴趣区域的纤维束数量,称为可观测纤维束数量。对比22例患者术前、术后1个月脑室周围FA值、MD值、纤维束数量及受压情况的变化,将手术前后FA值、MD值的变化分别记为dFA、dMD,纤维束改变情况称为纤维束增量。为方便统计,手术前后脑室旁纤维束形态追踪及数量计算选择相同侧。
1.2.3 治疗方案所有病例按照脑积水治疗规范进行治疗,我科常规行术前准备,择期行脑室腹腔分流术:气管插管全麻,选择侧脑室额角穿刺置入分流管脑室端,右侧乳突后上方作切口放置分流阀,剑突下或腹部右侧切口放置分流管腹腔端,常规应用抗生素预防感染。
1.3 临床量表所有患者于术前及术后6个月进行评估,日常生活能力评定采用Barthel指数(Barthel index, BI)评价量表[7],认知功能评定采用Loewenstein认知评定量表(LOTCA)。BI评分分级:0级为BI评分100分,完全生活自理,4分;Ⅰ级为BI评分61~95分,轻度功能障碍,3分;Ⅱ级为BI评分41~60分,中度功能障碍,2分;Ⅲ级为BI评分21~40分,重度功能障碍,1分;Ⅳ级为BI评分0~20分,0分。LOTCA评分分级:以术后总分-术前总分的差值进行判断,0级为差值5分以下,0分;Ⅰ级为差值5~9分,1分;Ⅱ级为差值10~14分,2分;Ⅲ级为差值15分以上,3分[8]。手术前后BI评分分级+LOTCA评分分级总分提高3分及以上者纳入恢复良好组,3分以下纳入恢复不良组。
1.4 统计学分析采用SPSS 21.0统计软件分析,计量资料以x±s表示,治疗前后DTI参数变化及纤维束数量采用t检验;治疗前后纤维束形态变化率采用Fisher确切概率法检验,以P<0.05为差异有统计学意义。
2 结果 2.1 患者脑室腹腔分流术后DTI参数变化22例患者均于脑室腹腔分流手术前及术后1个月行头部DTI成像。根据DTI成像结果,记录所有患者脑室旁FA值、MD值、纤维束数量及纤维束受压情况。术后患者FA值、MD值较术前均下降明显(P<0.01)。见表 1。
| 观察时间 | FA值 | MD值 |
| 术前 | 0.688±0.268 | 7.606±0.674 |
| 术后1个月 | 0.598±0.205 | 6.966±0.530 |
| t值 | 4.257 | 9.047 |
| P值 | <0.001 | <0.001 |
2.2 患者脑室腹腔分流术后DTT参数变化
根据患者脑室腹腔分流手术前后的DTT成像数据,记录患者脑室旁神经纤维束数量及纤维束受压情况。其中,术前脑室旁纤维束有明显受压的患者为18例,占比81.8%,术后纤维束明显受压的患者仅为7例,占比31.8%,术后纤维束明显受压率降低(P<0.01)。术后纤维束数量较术前明显增多(P<0.01,表 2,图 1)。
| 观察时间 | 纤维束形态 | 数量 | |
| 明显受压 | 受压不明显 | ||
| 术前 | 18(81.8) | 4(18.2) | 3 392±339 |
| 术后1个月 | 7(31.8) | 15(68.2) | 4 775±579 |
| P值 | 0.001 | <0.001 | |
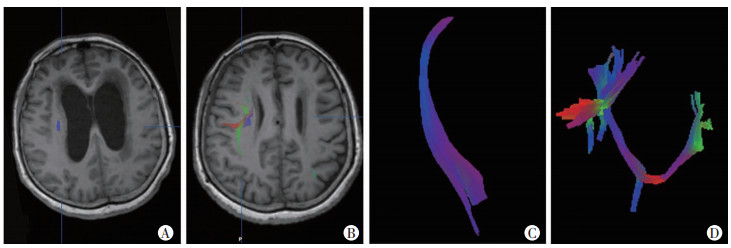
|
| A:术前头颅MRI影像和脑室旁纤维;B:术后头颅MRI影像和脑室旁纤维;C:术前DTT成像;D:术后1个月DTT成像纤维束数量和形态明显优于术前 图 1 手术前后患者MRI表现和DTT的变化 |
2.3 术后患者恢复情况
恢复良好组和恢复不良组患者术后的BI评分较术前均有显著提高(P<0.01),且术后恢复良好组的患者LOTCA评分提高更明显(P<0.05), 见表 3。
| 组别 | n | BI评分 | LOTCA评分(术后-术前) | |
| 术前 | 术后6个月 | |||
| 恢复良好组 | 15 | 44.67±12.58 | 67.67±11.09a | 13.13±3.46b |
| 恢复不良组 | 7 | 46.40±10.60 | 60.71±10.15a | 9.57±1.99 |
| a:P<0.01, 与术前比较;b: P<0.05, 与恢复不良组比较 | ||||
两组患者术后FA值和MD值较术前均有明显下降(P<0.01,表 4)。术后恢复良好组患者的纤维束明显受压率显著下降,而恢复不良组患者的纤维束明显受压率无显著改变,但两组患者的纤维束数量在术后均有较大提升(P<0.01,表 5)。
| 组别 | n | 术前 | 术后1个月 | t值 | P值 | |
| 恢复良好组 | 15 | FA值 | 0.784±0.233 | 0.656±0.174 | 5.086 | <0.001 |
| MD值 | 7.750±0.726 | 7.067±0.552 | 7.259 | <0.001 | ||
| 恢复不良组 | 7 | FA值 | 0.482±0.216 | 0.475±0.213 | 3.768 | 0.009 |
| MD值 | 7.298±0.397 | 6.750±0.400 | 5.869 | 0.001 |
| 组别 | n | 纤维束 | 术前 | 术后1个月 | t值 | P值 |
| 恢复良好组 | 15 | 明显受压 | 9(60.0) | 3(20.0) | 0.030 | |
| 受压不明显 | 6(40.0) | 12(80.0) | ||||
| 数量 | 3 377±322 | 4 875±610 | -10.196 | <0.001 | ||
| 恢复不良组 | 7 | 明显受压 | 3(42.9) | 2(28.6) | 0.500 | |
| 受压不明显 | 4(57.1) | 5(71.4) | ||||
| 数量 | 3 424±371 | 4 559±432 | -6.470 | 0.001 |
2.4 dFA值、dMD值及纤维束增量与术后恢复效果
将术前FA值-术后1个月FA值记作dFA,术前MD值-术后1个月MD值记作dMD,术后1个月纤维束数量-术前纤维束数量记作纤维束增量。恢复良好组的dFA显著高于恢复不良组(P<0.01),而dMD和纤维束增量虽高于恢复不良组,但差异无统计学意义(表 6)。
| 组别 | n | dFA | dMD | 纤维束增量 |
| 恢复良好组 | 15 | 0.129±0.095 | 0.683±0.352 | 1 499±550 |
| 恢复不良组 | 7 | 0.007±0.004 | 0.548±0.229 | 1 135±430 |
| F值 | 8.379 | 1.002 | 0.266 | |
| P值 | 0.009 | 0.329 | 0.612 |
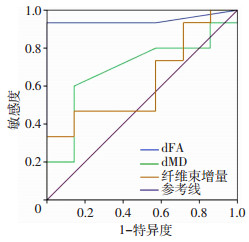
绘制ROC曲线显示:dFA曲线下面积为0.948,最佳截断值为0.933,敏感度为93.3%,特异度为100.0%,P=0.001;dMD曲线下面积为0.690,最佳截断值为0.457,敏感度为60.0%,特异度为85.7%,P=0.159;纤维束增量曲线下面积为0.629,最佳截断值为0.333,敏感度为33.3%,特异度为100.0%,P=0.341(图 2)。
|
| 图 2 dFA、dMD以及纤维束增量的ROC曲线分析 |
3 讨论
正常压力性脑积水是一种以脑室扩大并伴随步态障碍、认知障碍和尿失禁为三联征表现的脑积水综合征,脑脊液压力70~200 mmH2O,分为特发及继发性正常压力性脑积水,继发性正常压力性脑积水常继发于有明确病因的颅脑创伤、蛛网膜下腔出血、颅内感染等疾病[9-10]。临床上对于正常压力性脑积水的诊断需要CT、MRI检查结果,并结合腰椎穿刺及临床症状[11]。治疗多行脑室腹腔分流术,仍有部分患者临床症状改善较其他类型脑积水相对缓慢。目前多国专家采用多个量表进行评估,但特异性和敏感性不够明显,患者术后即使脑室形态逐渐恢复,功能障碍的恢复判定不够严谨,仍缺少量化的影像学依据[12-13]。
临床广泛使用MRI作为评估脑积水的方法[14]。脑室扩大被认为是神经退行性变的早期征象,当出现上述三联征中的一种表现时,首先查头颅MRI了解有无脑室扩大,表现为幕上脑室扩张(Evans指数>0.3)[15]、三脑室扩大。表观扩散系数(apparent diffusion coefficient, ADC)值变化方面,脑积水患者脑室旁、胼胝体压部ADC值与正常人无明显异常,但胼胝体膝部ADC值明显低于正常人[16-17]。这些影像学证据对于脑积水诊断具有重要意义,但对于脑室腹腔分流手术效果的评定意义不足,需要进一步量化的影像学分析。
DTI可以无创伤显示活体内脑白质纤维束走形。对于脑积水患者来说,脑室扩大挤压脑室周围白质,使脑室周围FA值增加[18],当白质纤维受压解除或白质崩解,FA值则降低。脑积水时脑室扩大,室管膜间隙扩大,水分子能够扩散到脑室周围白质间隙,引起间质性水肿,导致脑室周围白质MD值高[19]。目前研究表明,脑积水患者脑室周围FA值与正常人存在显著差异,以内囊前肢最为突出,与本研究结果一致。存在差异的纤维束早期为高FA值,考虑为侧脑室额角扩大对内囊前肢产生明显的机械压迫;但长时间的机械压迫如未得到解除,可引起白质纤维崩解、并继发间质性水肿,使得FA值减少、MD值增加。本研究中,大部分脑室腹腔分流术后患者的脑室周围FA值较术前有明显下降,MD值较术前下降,纤维束数量较术前增多。说明分流手术能够有效解除脑室扩大对周围脑白质的机械性压迫,减轻间质性水肿,修复器质性损伤,虽然仍有部分患者术后1个月临床症状、脑室周围FA值、MD值均无改善,但是纤维束数量仍明显增高,为以后症状改善建立了物质基础,这些短期内没能改善的症状有希望继续改善。
DTT可以重建纤维束形态,通过观察DTT图像可了解手术治疗效果[20]。利用神经导航系统可以追踪了解感兴趣区的可观测纤维束数量,以及脑积水后脑室周围纤维束受压的情况,可为脑室腹腔分流术的治疗效果提供更精确的评估。本研究发现,术后脑白质纤维束明显受压率显著下降,一部分患者术后脑室周围重建的纤维束形态较术前丰满,更接近正常形态,术后纤维束数量显著增加。另外一部分形态虽没有改善,但纤维束数量也有显著增加,影像学上仍有改善。
本研究对比了术后恢复良好组和恢复不良组DTI和DTT变化的差异。术后恢复良好组的dFA、dMD、纤维束增量均高于恢复不良组,且dFA值有显著性差异。说明患者手术后的恢复效果,能够体现在手术前后FA值、MD值和纤维束数量的改变上,也为恢复不良的原因提供了影像学证据。本研究中dFA显示出对脑积水分流术效果良好的预测价值。因为选择的感兴趣区为内囊,脑积水导致的脑室扩大以额角扩大最为显著,对周围白质的挤压,尤其是对内囊前肢的挤压效应最突出,导致术前该区域FA值增高。有效的分流手术后,脑室额角对周围白质纤维的挤压减轻,FA值有明显下降,但间质水肿和神经纤维数量的恢复是一个持续的缓慢过程。因此,MD值和纤维束数量不如FA值变化显著。手术前后FA值的变化,能够作为评估脑积水患者预后的重要指标。
本研究利用DTI及DTT技术,结合神经导航技术,对继发性正常压力性脑积水患者行脑室腹腔分流术前后脑室周围的FA值、MD值、纤维束形态、纤维束数量进行对比,结果显示:DTI及DTT可以作为评估脑室腹腔分流术对继发性正常压力性脑积水患者疗效的有效技术手段。由于DTI检查的费用较高,想要将此项目推广普及且获取患者手术前后完整的DTI数据尚有一定难度,故本研究中样本量受限,后续将继续补充样本量和DTI数据,提高其对手术效果预测的精确性。
| [1] |
刘佰运. 复杂脑积水的鉴别与治疗[J]. 中华神经创伤外科电子杂志, 2019, 5(6): 321-324. LIU B Y. Differentiation and treatment of complex hydrocephalus[J]. Chin J Neurotraum Surg Electron Ed, 2019, 5(6): 321-324. |
| [2] |
DAOU B, KLINGE P, TJOUMAKARIS S, et al. Revisiting secondary normal pressure hydrocephalus: does it exist? A review[J]. Neurosurg Focus, 2016, 41(3): E6. |
| [3] |
FATTAHIAN R, BAGHERI S R, SADEGHI M. Development of posttraumatic hydrocephalus requiring ventriculoperitoneal shunt after decompressive craniectomy for traumatic brain injury: a systematic review and meta-analysis of retrospective studies[J]. Med Arch, 2018, 72(3): 214-219. |
| [4] |
CHIARAVALLOTI A, FILIPPI L, BAGNI O, et al. Cortical metabolic changes and clinical outcome in normal pressure hydrocephalus after ventriculoperitoneal shunt: our preliminary results[J]. Rev Esp Med Nucl Imagen Mol (Engl Ed), 2020, 39(6): 367-374. |
| [5] |
HARISCHANDRA L S, SHARMA A, CHATTERJEE S. Shunt migration in ventriculoperitoneal shunting: a comprehensive review of literature[J]. Neurol India, 2019, 67(1): 85-99. |
| [6] |
BRIX M K, WESTMAN E, SIMMONS A, et al. The Evans' Index revisited: new cut-off levels for use in radiological assessment of ventricular enlargement in the elderly[J]. Eur J Radiol, 2017, 95: 28-32. |
| [7] |
COLLIN C, WADE D T, DAVIES S, et al. The Barthel ADL Index: a reliability study[J]. Int Disabil Stud, 1988, 10(2): 61-63. |
| [8] |
左常阳, 刘晓东, 赵洪卫, 等. 改良的脑脊液放液试验在特发性正常压力性脑积水分流手术效果预测中的应用[J]. 中华临床医师杂志(电子版), 2013, 7(18): 8487-8489. ZUO C Y, LIU X D, ZHAO H W, et al. Application of modified cerebrospinal fluid drainage test in predicting the effect of shunt operation for idiopathic normal pressure hydrocephalus[J]. Chin J Clin Electron Ed, 2013, 7(18): 8487-8489. |
| [9] |
SKALICKÝ P, MLÁDEK A, VLASÁK A, et al. Normal pressure hydrocephalus—an overview of pathophysiological mechanisms and diagnostic procedures[J]. Neurosurg Rev, 2020, 43(6): 1451-1464. |
| [10] |
LU V M, KEREZOUDIS P, PATEL N P, et al. Our efforts in understanding normal pressure hydrocephalus: learning from the 100 most cited articles by bibliometric analysis[J]. World Neurosurg, 2020, 137: 429-434.e13. |
| [11] |
WILLIAMS M A, MALM J. Diagnosis and treatment of idiopathic normal pressure hydrocephalus[J]. Continuum (Minneap Minn), 2016, 22(2 Dementia): 579-599. |
| [12] |
BÅDAGÅRD H, BRAUN M, NILSSON D, et al. Negative predictors of shunt surgery outcome in normal pressure hydrocephalus[J]. Acta Neurol Scand, 2020, 141(3): 219-225. |
| [13] |
ATASOY B, ARALASMAK A, CETINKAYA E, et al. Normal pressure hydrocephalus: clinical symptoms, cerebrospinal fluid flow metrics and white matter changes[J]. J Comput Assist Tomogr, 2020, 44(1): 59-64. |
| [14] |
YIN R, WEN J X, WEI J J. Progression in neuroimaging of normal pressure hydrocephalus[J]. Front Neurol, 2021, 12: 700269. |
| [15] |
MISKIN N, PATEL H, FRANCESCHI A M, et al. Diagnosis of normal-pressure hydrocephalus: use of traditional measures in the era of volumetric MR imaging[J]. Radiology, 2017, 285(1): 197-205. |
| [16] |
MANSOUR T R, ALNEMARI A, ASHOUR O, et al. Efficacy of difusion tensor imaging in the perioperative evaluation of corticospinal tracts and gait improvement in normal pressure hydrocephalus[J]. J Neurosurg Sci, 2019, 63(6): 744-746. |
| [17] |
高鑫. 弥散加权成像与弥散张量成像在儿童脑积水中的应用价值[D]. 济南: 山东大学, 2013. GAO X. Diagnostic value of diffusion weight imaging and diffusion-tensor imaging in hydrocephalus of child[D]. Jinan: Shandong University, 2013. |
| [18] |
OSUKA S, MATSUSHITA A, YAMAMOTO T, et al. Evaluation of ventriculomegaly using diffusion tensor imaging: correlations with chronic hydrocephalus and atrophy[J]. J Neurosurg, 2010, 112(4): 832-839. |
| [19] |
邱秀玲, 郭洪霞, 史浩. 梗阻性脑积水的弥散加权成像及弥散张量成像研究[J]. 医学影像学杂志, 2013, 23(9): 1362-1365. QIU X L, GUO H X, SHI H. Diagnostic value of diffusion weighted imaging and diffusion tensor imaging in hydrocephalus[J]. Chin J Med Imaging, 2013, 23(9): 1362-1365. |
| [20] |
蒋永祥, 马颖, 程远, 等. 利用弥散张量成像评估中小量基底节区高血压脑出血微创手术的治疗效果[J]. 第三军医大学学报, 2012, 34(7): 666-670. JIANG Y X, MA Y, CHENG Y, et al. Therapeutic efficiency of minimally invasive techniques for evacuating small to medium hematoma in hypertensive intracerebral hemorrhage in basal ganglia: an evaluation by diffusion tensor imaging[J]. J Third Mil Med Univ, 2012, 34(7): 666-670. |




