2. 610083 成都,西部战区陆军航空兵旅场站;
3. 400038 重庆,陆军军医大学(第三军医大学)第一附属医院:神经外科;
4. 400038 重庆,陆军军医大学(第三军医大学)第一附属医院:陆军航空医学教研室
2. Army Aviation Brigade Station of Western Theater, Chengdu, Sichuan Province, 610083, China;
3. Department of Neurosurgery, First Affiliated Hospital, Army Medical University (Third Military Medical University), Chongqing, 400038;
4. Department of Army Aviation Medicine, First Affiliated Hospital, Army Medical University (Third Military Medical University), Chongqing, 400038
睡眠不佳、疲劳和脑力负荷过重是军事飞行员常见的问题。我军飞行员的睡眠障碍发生率高达19.4%[1]。美国空军发现睡眠障碍在所有类型的飞行员群体中很常见[2]。飞行疲劳是飞行员常见的问题,也是引发各种航空事故的重要因素。有近40%的美国陆航飞行员认为疲劳是整个航空界普遍存在的问题[3]。脑力负荷是评估脑力负荷是评估飞行员在航空作业过程中,为达到某一绩效水平付出的注意资源大小[4],60%~90%的航空飞行事故与高强度脑力负荷相关[5]。
睡眠不佳、疲劳和较高的脑力负荷水平影响军事飞行员的身心健康和作战水平,威胁国家和人民安全[6-7]。国内外研究表明,睡眠障碍可加重日间困倦感、增加负面情绪、降低抗压能力、导致肠道菌群紊乱等[8-10];疲劳可降低飞行员警觉性、发现问题的敏锐性[11];高水平的脑力负荷同样可以降低飞行员的飞行表现能力[12]。飞行员的睡眠、疲劳和脑力负荷是航空医学的关注重点。然而很少有研究表明他们三者之间的关系。
典型相关分析[13] (canonical correlation analysis, CCA)是一种统计分析方法,研究两组变量之间整体的线性相关关系。其原理是借助主成分分析的思想,对每一组变量分别寻找线性组合,使生成新的变量能代表原始变量大部分的信息;同时,与由另一组变量生成的新的综合变量的相关程度最大,这样一组新的综合变量成为第一对典型相关变量,同样的方法可以找到第二对,第三对……,典型相关变量之间的相关系数称为典型相关系数,CCA就是用典型相关系数衡量两组变量之间的相关性。因此,本研究旨在了解直升机飞行员作训期间的睡眠、疲劳和脑力负荷现况,运用CCA探索三者之间的关系,为进一步的干预研究提供参考依据。
1 材料与方法 1.1 研究对象采用整群抽样方法,随机抽取某直升机部队飞行员作为研究对象,进行问卷调查。
纳入标准:1)2021年9月12日至10月12日有航空作业的飞行员;2)自愿参加本次研究并签署知情同意书。排除标准:上述时间内疗养的飞行员。
本研究获得中国人民解放军陆军军医大学第一附属医院伦理委员会批准[(A)KY2021047]。
1.2 评估方法与指标 1.2.1 一般资料包括年龄、身高、体质量、驾龄、机型、婚姻状况、平均每次飞行时长等(表 1)。
| 项目 | x±s或n(%) |
| 机型 | |
| 运输机 | 44(39.3) |
| 武装机 | 68(60.7) |
| 驾龄/年 | |
| < 5 | 60(53.6) |
| 5~10 | 24(21.4) |
| > 10 | 28(25) |
| 婚姻状况 | |
| 未婚 | 75(67) |
| 已婚 | 37(33) |
| 每次飞行时长/h | |
| < 6 | 89(79.5) |
| 6~12 | 18(16.1) |
| > 12 | 5(4.5) |
| 年龄/岁 | 28.97±5.22 |
| 身高/m | 1.73±0.04 |
| 体质量/kg | 70.09±6.15 |
| BMI/kg·m-2 | 23.37±1.78 |
1.2.2 脑力负荷评估量表(NASA Task Load Index, NASA-TLX)
该量表是美国航天局1988年开发的一个多维度的脑力负荷评价量表[14],共有6个维度:脑力需求、体力需求、时间需求、努力程度、绩效水平、受挫程度。使用方法分为3步:第一步确定因素权重,采用两两比较法,对每个因素在脑力负荷形成过程中的相对重要性进行评定;第二步对6个因素进行量化评定;第三步对确定的因素权重和评估值,进行加权平均求出最终脑力负荷值。该量表已成熟地运用于飞行员地脑力负荷测量[12, 15]。本研究对脑力负荷(mental workload, MWL)总分及其各维度得分使用加权平均算法。
1.2.3 匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index, PSQI)该量表由美国匹兹堡大学BUYSSE等[16]编制,用于评定被试最近一个月的睡眠质量,总分21分。该量表一共7个维度,包括主观睡眠质量、入睡潜伏期、睡眠时长、睡眠效率、睡眠障碍、催眠药物和日间功能障碍。本研究采用刘贤臣等[17]汉化版,PSQI总分>7分为睡眠障碍,得分越高,睡眠质量越差。
1.2.4 多维疲劳量表(multidimensional fatigue inventory, MFI-20)该量表由荷兰的SMETS等[18]于1995年设计,由20个条目构成,共有5个维度:综合性疲劳、体力疲劳、活动减少、体力下降和脑力疲劳。得分越高,越疲劳。2008年由苗雨等人汉化后用于军队基层医护人员的疲劳评估[19],2016年阮琳等人在飞行员群体中进行了信效度检验[20]。
1.3 研究工具本研究采用自主研发的“飞行员睡眠-疲劳-脑力负荷测量”APP进行调查。该工具共分为4个模块:注册资料(一般资料)、睡眠质量评估(包括睡眠日志和匹PSQI)、疲劳测试(包括警觉性反应测试和MFI-20)和脑力负荷测量(包括三种不同难度的大脑反应速度测试和NASA-TXL)。本研究仅使用了APP中的一般资料三个量表:PSQI、MFI-20和NASA-TLX。
1.4 统计学方法采用SPSS 26对数据进行统计分析,借助Microsoft PowerPoint和PS统计作图。符合正态分布的连续变量资料采用描述性统计,结果以x±s表示,计量资料采用频数分析,结果以百分数表示。
运用CCA探索脑力负荷、睡眠质量、疲劳之间整体相关关系。结果以P < 0.05为差异有统计学意义。本研究将NASA-TLX的6个维度:脑力需求(M1)、体力需求(M2)、时间需求(M3)、自我表现(M4)、努力程度(M5)和受挫程度(M6)组合成一个变量集,命名为脑力负荷(MWL);MFI-20的5个维度:综合性疲劳(F1)、体力疲劳(F2)、活动减少(F3)、体力下降(F4)和脑力疲劳(F5)组合成一个变量集,命名为疲劳(MFI);PSQI的7个维度:主观睡眠质量(S1)、入睡潜伏期(S2)、睡眠时长(S3)、睡眠效率(S4)、睡眠障碍(S5)、催眠药物(S6)和日间功能障碍(S7)组成一个变量集,命名为睡眠质量(PSQI)。
2 结果 2.1 飞行员MWL、PSQI和MFI得分及其各维度得分(表 2)| 项目 | 得分(x±s) | 范围(最小值~最大值) | 95% CI |
| PSQI总分 | 5.04±2.66 | 0~13 | 4.54~5.53 |
| 主观睡眠质量 | 0.88±0.63 | 0~3 | 0.77~1.00 |
| 入睡潜伏期 | 0.81±0.74 | 0~3 | 0.67~0.95 |
| 睡眠时长 | 0.61±0.56 | 0~3 | 0.50~0.71 |
| 睡眠效率 | 0.67±1.07 | 0~3 | 0.47~0.87 |
| 睡眠障碍 | 0.92±0.63 | 0~3 | 0.80~1 |
| 催眠药物 | 0.02±0.13 | 0~1 | -0.01~0.04 |
| 日间功能障碍 | 1.13±0.78 | 0~3 | 0.98~1.27 |
| MFI总分 | 55.13±19.27 | 20~96 | 51.52~58.73 |
| 综合性疲劳 | 11.30±3.68 | 4~19 | 10.61~11.99 |
| 体力疲劳 | 10.69±4.65 | 4~20 | 9.82~11.56 |
| 活动减少 | 11.46±4.20 | 4~20 | 10.67~12.25 |
| 体力下降 | 10.61±3.77 | 4~19 | 9.91~11.32 |
| 脑力疲劳 | 11.06±4.75 | 4~23 | 10.17~11.95 |
| MWL总分 | 36.69±17.09 | 5~81.07 | 33.49~39.89 |
| 脑力需求 | 5.93±5.34 | 0~23.33 | 4.93~6.93 |
| 体力需求 | 4.95±5.89 | 0~30 | 3.84~6.05 |
| 时间需求 | 5.80±5.44 | 0~27 | 4.78~6.81 |
| 自我表现 | 6.83±4.80 | 0~20 | 5.93~7.73 |
| 努力程度 | 10.41±6.80 | 0~30 | 9.13~11.68 |
| 受挫程度 | 2.77±3.79 | 0~21.33 | 2.06~3.68 |
飞行员PSQI均分5.04±2.66,最低0分,最高13分。以PSQI>7分为判断睡眠问题的标准,17.9%(20/112)发生了失眠,轻度和中度失眠分别占14.3%和3.6%。
MFI均分(55.13±19.27),最低20分,最高96分。以MFI≥20分为判断疲劳的标准,疲劳检出率为100%,轻、中、重和极重度疲劳分别占比为24.1%、36.6%、24.1%和15.2%。
MWL加权平均分(36.69±17.09),最低0分,最高33.33分。MWL各维度得分从高到低依次为:努力程度、自我表现、脑力需求、时间需求、体力需求和受挫程度。
2.2 MWL、PSQI和MFI典型相关分析(表 3)| 项目 | 典型变量 | 典型相关系数 | 威尔克统计 | F值 | 自由度 | P值 |
| MWL & MFI | 1 | 0.50 | 0.56 | 2.11 | 30 | < 0.01 |
| MWL & PSQI | 1 | 0.59 | 0.38 | 2.53 | 42 | < 0.01 |
| 2 | 0.51 | 0.58 | 1.93 | 30 | < 0.01 | |
| PSQI & MFI | 1 | 0.58 | 0.50 | 2.18 | 35 | < 0.01 |
2.2.1 MWL和MFI典型相关分析
根据标准化典型相关系数可以得到一组典型变量组内线性组合:
MWL= -0.23×M1+0.86×M2-0.48×M3+0.27×M4+ 0.39×M5-0.11×M6
MFI=-0.82×F1+0.22×F2+0.64×F3+0.32×F4+0.47×F5
由典型载荷系数得知:MWL主要由M2和M5决定,MFI主要由F2、F3、F4、F5共同决定,说明脑力负荷中的体力需求和努力程度与疲劳中的体力疲劳、活动减少、体力下降和脑力疲劳呈正中等强度的相关,且MWL和MFI的相关系数为0.50(图 1A)。
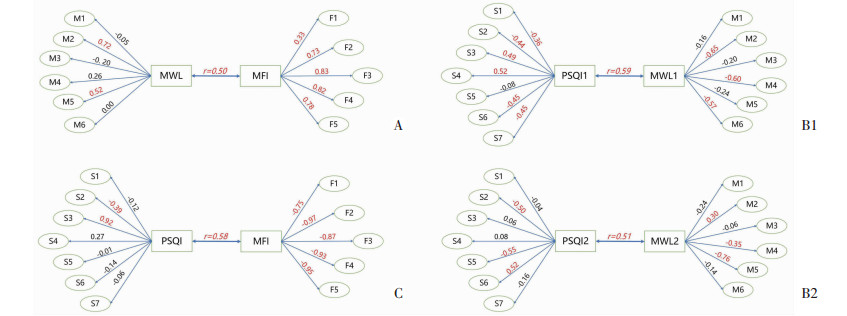
|
| A:脑力负荷与疲劳的典型载荷;B1:睡眠质量和脑力负荷的第一对典型载荷;B2:睡眠质量和脑力负荷的第二对典型载荷;C:睡眠质量和疲劳的典型载荷 图 1 直升机飞行员睡眠质量、疲劳和脑力负荷的典型相关载荷分析(n=112) |
2.2.2 MWL和PSQI典型相关分析
根据标准化典型相关系数可以得到两组典型变量组内线性组合:
第一组:MWL1=-0.06×M1-0.69×M2+0.10×M3- 0.53×M4+0.70×M5-0.47×M6
PSQI1=-0.30×S1-0.23×S2+0.37×S3+0.47×S4+0.13×S5-0.33×S6-0.48×S7
第二组:MWL2=-0.45×M1+0.62×M2+0.03×M3- 0.23×M4-0.84×M5+0.01×M6
PSQI2=0.38×S1-0.42×S2-0.06×S3+0.34×S4-0.73×S5+0.65×S6-0.07×S7
由第一组载荷系数可以得知:MWL1主要由M2、M4和M6决定,PSQI1主要由S4决定,说明脑力负荷的体力需求对结果的期望和挫败感与睡眠质量的睡眠效率呈正相关,且MWL1和PSQI1的相关系数为0.59(图 1B1)。由第二组载荷系数可以得知:MWL2主要由M5决定,PSQI2主要由S2、S5和S6决定,说明脑力负荷的努力程度与睡眠质量的入睡时间、睡眠障碍和催眠药物呈正中等强度的相关,且MWL2和PSQI2的相关系数为0.51(图 1B2)。
2.2.3 PSQI和MFI典型相关分析根据标准化典型相关系数可以得到一组典型变量组内线性组合:
PSQI=-0.22×S1-0.23×S2+0.96×S3-0.09×S4+0.06×S5-0.12×S6-0.05×S7
MFI=0.07×F1-0.49×F2-0.04×F3-0.27×F4-0.32×F5
由载荷系数可以得知:PSQI主要由S3决定,MFI主要由F1、F2、F3、F4和F5共同决定,说明睡眠质量的睡眠时长与疲劳的所有维度呈正中等强度的相关,且PSQI和MFI的相关系数为0.58(图 1C)。
3 讨论 3.1 直升机飞行员睡眠质量、疲劳和脑力负荷现况脑力负荷:本研究发现直升机飞行员的脑力负荷得分(36.69±17.09)高于国内常模(30.85±13.97)[15],以努力程度、自我表现和脑力需求为主。说明在评估期内,研究对象的航空作业难度较大,才会出现更大程度的努力、更低的期望和更大的脑力需求[21]。同时,本次调研对象的平均年龄不足30岁,呈年轻化分布特征。因此在完成航空作业时,表现出更多的努力(P < 0.001, 95%CI: 16.93~20.21)、不自信的自我表现(P < 0.001, 95%CI: 20.73~23.56)和更高的脑力需求(P < 0.001, 95%CI: 21.69~24.39)。
睡眠质量:以PSQI总分>7分为失眠的标准,飞行员总体睡眠质量良好,失眠检出率为17.9%,以日间功能障碍为主,其次是睡眠维持困难、主观睡眠质量差和入睡潜伏期长。同样是对直升机飞行员的睡眠质量调查,于洮等[1]发现陆航飞行员的PSQI总分为5.03±2.48(与我们的发现相似:PSQI总分为5.04±2.66),董燕等[22]发现歼击机飞行员的失眠检出率为19.4%。分析存在这种差异的原因,可能跟研究对象的机型有关,武装机飞行员因面临的作训任务比其他机型更严峻、机舱环境更艰苦,更易出现焦虑、烦躁,继而睡眠质量下降;然而本次的调查对象包括了武装机和运输机飞行员,其睡眠质量反应的是整体的状态,因此与于洮的报道更接近。另外,直升机飞行员长期暴露于噪音、振动、辐射等不良飞行环境中,昼夜交叉飞行等,入睡潜伏期延长、夜间睡眠受到干扰,造成睡眠维持困难,从而加重日间困倦感,随之主观睡眠质量降低。
疲劳:以MFI总分≥20为疲劳的标准,直升机飞行员的疲劳检出率为100%,高于前期的报道[1, 18],疲劳严重。究其疲劳严重的原因,可能与调研时间有关,本次调研的时间为航空作业期间的疲劳现况。航空作业的时长、作业强度、作业性质及其难易程度,都可能造成不同程度、不同表现的疲劳。
3.2 直升机飞行员脑力负荷、睡眠质量与疲劳的相互关系直升机飞行员的脑力负荷与疲劳存在相关性,ARSINTESCU[23]在民航飞行员中也发现了这样的关系,然而在军事飞行中鲜见类似的报道。通过CCA矩阵分析,我们发现飞行员脑力负荷中的“体力需求”和“努力程度”与疲劳中的“体力疲劳”、“体力下降”和“脑力疲劳”呈正相关(典型相关系数为0.50,P < 0.05),说明降低脑力负荷水平,可能有助于疲劳的缓解。特别是降低体力需求和努力程度,可能是干预体力疲劳和脑力疲劳的一个突破口。
直升机飞行员的脑力负荷和睡眠指数呈正相关,表现为脑力负荷水平越高,睡眠质量越差。HROZANOVA[24]和JANSEN[25]在对运动员和大学生的调研中也发现了这一关系。通过CCA矩阵分析,第一对典型相关因素为:脑力负荷的体力需求、努力程度和受挫程度与睡眠质量的睡眠效率高度相关,意味着提高睡眠效率,可能会有效减轻脑力负荷水平,特别是降低体力需求、努力程度和受挫水平[26];第二队典型相关因素中,脑力负荷的自我表现与睡眠质量的入睡潜伏期、睡眠障碍、催眠药物高度相关,分析其原因,可能是睡眠不佳易产生焦虑抑郁的情绪[27-28],从而降低自信心[29],不满意于自己的航空作业成绩。
直升机飞行员睡眠质量与疲劳有相关性,主要表现为疲劳程度与越短的睡眠时间呈正相关[3, 30-31]。睡眠是缓解疲劳的最有效最直接的方法[32],足够的睡眠时间是提高睡眠质量的基本措施;ISCD-3(international classification of sleep disorder, the third edition)建议,机体最好保证每天7~9小时的睡眠时长[33]。因此缓解飞行员的疲劳,保证足够的睡眠时间是关键。
3.3 不足与展望本研究存在几点不足。第一,研究设计属于横断面研究,因此实验结果不能提供因果关系,只有相关性。至于脑力负荷、睡眠质量和疲劳,何为因,何为果,需要更加严谨的研究设计来证明。第二,由于人群特殊性,未能做到严谨的抽样。第三,本研究采用的评估方法为量表,具有主观性,因此未来的研究应采用主、客观相结合的方式,全面评估,使结果更客观。
虽然飞行员睡眠质量、疲劳的报道甚多,但国内关于直升机飞行员的脑力负荷的报道较少,鲜见其与睡眠质量、疲劳的相关性分析报道。且本研究发现脑力负荷水平、睡眠不佳和疲劳高度相关,对未来提高直升机飞行员航空作业水平的实践研究有重要意义,对航空医学保障也有借鉴作用。
直升机飞行员脑力负荷水平高于国内常模;总体睡眠质量良好,部分有睡眠问题;疲劳严重。脑力负荷水平、疲劳程度和睡眠障碍程度,每两两之间相互关联,呈互相促进关系。因此,应综合考虑其睡眠质量、疲劳和脑力负荷水平,以便制定更科学的航空作业计划;鉴于三者的不同因素之间的相互促进关系,对降低脑力负荷和疲劳水平以及改善睡眠质量,进行精准干预。
| [1] |
于洮, 刘德宝, 孙梦婷, 等. 陆军航空兵飞行员睡眠状况与疲劳程度的相关性分析[J]. 华南国防医学杂志, 2018, 32(9): 639-641, 653. YU T, LIU D B, SUN M T, et al. Correlation analysis between sleep condition and fatigue degree of army aviation pilots[J]. Mil Med J South China, 2018, 32(9): 639-641, 653. |
| [2] |
KIEFFER J W, STAHLMAN S. Mental health disorders, behavioral health problems, fatigue and sleep outcomes in remotely piloted aircraft/manned aircraft pilots, and remotely piloted aircraft crew, US Air Force, 1 October 2003-30 June 2019[J]. MSMR, 2021, 28(8): 14-21. |
| [3] |
KELLEY A M, FELTMAN K A, CURRY I P. A survey of fatigue in army aviators[J]. Aerosp Med Hum Perform, 2018, 89(5): 464-468. |
| [4] |
YOUNG M S, STANTON N A. Malleable attentional resources theory: a new explanation for the effects of mental underload on performance[J]. Hum Factors, 2002, 44(3): 365-375. |
| [5] |
WEI Z M, ZHUANG D M, WANYAN X R, et al. A model for discrimination and prediction of mental workload of aircraft cockpit display interface[J]. Chin J Aeronaut, 2014, 27(5): 1070-1077. |
| [6] |
CLEMENTE FUENTES R W, CHUNG C. Military, Civil and international regulations to decrease human factor errors in aviation[M]. Treasure Island: StatPearls Publishing, 2021.
|
| [7] |
ZICKO C J M, SCHROEDER L R A, BYERS C W S, et al. Behavioral emergency response team: implementation improves patient safety, staff safety, and staff collaboration[J]. Worldviews Evid Based Nurs, 2017, 14(5): 377-384. |
| [8] |
IANIRO G, MULLISH B H, KELLY C R, et al. Reorganisation of faecal microbiota transplant services during the COVID-19 pandemic[J]. Gut, 2020, 69(9): 1555-1563. |
| [9] |
FAN M Y, SUN D, ZHOU T, et al. Sleep patterns, genetic susceptibility, and incident cardiovascular disease: a prospective study of 385 292 UK biobank participants[J]. Eur Heart J, 2020, 41(11): 1182-1189. |
| [10] |
SHEN Y C, KUNG S C, CHANG E T, et al. The impact of obesity in cognitive and memory dysfunction in obstructive sleep apnea syndrome[J]. Int J Obes (Lond), 2019, 43(2): 355-361. |
| [11] |
FLYNN-EVANS E E, AHMED O, BERNEKING M, et al. Industrial regulation of fatigue: lessons learned from aviation[J]. J Clin Sleep Med, 2019, 15(4): 537-538. |
| [12] |
RAINIERI G, FRABONI F, RUSSO G, et al. Visual scanning techniques and mental workload of helicopter pilots during simulated flight[J]. Aerosp Med Hum Perform, 2021, 92(1): 11-19. |
| [13] |
李有梅, 梁珣. 典型相关分析综述[J]. 中国计量大学学报, 2017, 28(1): 113-118. LI Y M, LIANG X. Survey on canonical correlation analysis[J]. J China Univ Metrol, 2017, 28(1): 113-118. |
| [14] |
HART S G, STAVELAND L E. Development of NASA-TLX (task load index): results of empirical and theoretical research[J]. Adv Psychol, 1988, 52: 139-183. |
| [15] |
黄杨森, 程耀萍, 王艳微, 等. 应用NASA-TLX量表与心率变异性指标评价女飞行学员脑力负荷的研究[J]. 中华航空航天医学杂志, 2018, 29(1): 14-21. HUANG Y S, CHENG Y P, WANG Y W, et al. Evaluating female pilot cadets & #39;mental workload by National Aeronautics and Space Administration-task load index and heart rate variability index[J]. Chin J Aerosp Med, 2018, 29(1): 14-21. |
| [16] |
BUYSSE D J, REYNOLDS C F 3rd, MONK T H, et al. The Pittsburgh Sleep Quality Index: a new instrument for psychiatric practice and research[J]. Psychiatry Res, 1989, 28(2): 193-213. |
| [17] |
刘贤臣, 唐茂芹, 胡蕾, 等. 匹兹堡睡眠质量指数的信度和效度研究[J]. 中华精神科杂志, 1996, 29(2): 103-107. LIU X C, TANG M Q, HU L, et al. Reliability and validity of the Pittsburgh sleep quality index[J]. Chin J Psychiatry, 1996, 29(2): 103-107. |
| [18] |
SMETS E M, GARSSEN B, BONKE B, et al. The Multidimensional Fatigue Inventory (MFI) psychometric qualities of an instrument to assess fatigue[J]. J Psychosom Res, 1995, 39(3): 315-325. |
| [19] |
苗雨. 多维疲劳量表中文版的修订及在军队基层医护人员中的应用研究[D]. 上海: 第二军医大学, 2008. MIAO Y. Revision of the Chinese version of the multidimensional fatigue inventory-20 and its application in medical members of military basic level[D]. Shanghai: Second Military Medical University, 2008. |
| [20] |
阮琳, 常雁, 贾锐. 多维疲劳量表中文版应用于飞行员的信度和效度验证[J]. 中国疗养医学, 2016, 25(3): 332-334. RUAN L, CHANG Y, JIA R. The reliability and validity of the Chinese version of the Multidimensional Fatigue Scale for pilots[J]. Chin J Conval Med, 2016, 25(3): 332-334. |
| [21] |
张裕婕. 模拟飞行任务中的飞行学员眼动特征分析[D]. 天津: 中国民航大学, 2018. ZHANG Y J. Analysis of eye-movement characteristic for student pilots during simulated flight tasks[D]. Tianjin: Civil Aviation University of China, 2018. |
| [22] |
董燕, 方玉婷, 陈虹汝, 等. 歼击机飞行员睡眠质量危险因素分析[J]. 中华航空航天医学杂志, 2016, 27(3): 174-179. DONG Y, FANG Y T, CHEN H R, et al. Analysis on risk factors of sleep quality in fighter pilots[J]. Chin J Aerosp Med, 2016, 27(3): 174-179. |
| [23] |
ARSINTESCU L, CHACHAD R, GREGORY K B, et al. The relationship between workload, performance and fatigue in a short-haul airline[J]. Chronobiol Int, 2020, 37(9/10): 1492-1494. |
| [24] |
HROZANOVA M, KLÖCKNER C A, SANDBAKK Ø, et al. Reciprocal associations between sleep, mental strain, and training load in junior endurance Athletes and the role of poor subjective sleep quality[J]. Front Psychol, 2020, 11: 545581. |
| [25] |
JANSEN E C, PETERSON K E, O'BRIEN L, et al. Associations between mental workload and sleep quality in a sample of young adults recruited from a US college town[J]. Behav Sleep Med, 2020, 18(4): 513-522. |
| [26] |
KRATZKE I M, CAMPBELL A, YEFIMOV M N, et al. Pilot study using neurofeedback as a tool to reduce surgical resident burnout[J]. J Am Coll Surg, 2021, 232(1): 74-80. |
| [27] |
WU T C, JIA X Q, SHI H F, et al. Prevalence of mental health problems during the COVID-19 pandemic: a systematic review and meta-analysis[J]. J Affect Disord, 2021, 281: 91-98. |
| [28] |
GUPTA B, SHARMA V, KUMAR N, et al. Anxiety and sleep disturbances among health care workers during the COVID-19 pandemic in India: cross-sectional online survey[J]. JMIR Public Health Surveill, 2020, 6(4): e24206. |
| [29] |
MYSLIWIEC V, MARTIN J L, ULMER C S, et al. The management of chronic insomnia disorder and obstructive sleep apnea: synopsis of the 2019 US department of veterans affairs and US department of defense clinical practice guidelines[J]. Ann Intern Med, 2020, 172(5): 325-336. |
| [30] |
WINGELAAR-JAGT Y Q, WINGELAAR T T, RIEDEL W J, et al. Fatigue in aviation: safety risks, preventive strategies and pharmacological interventions[J]. Front Physiol, 2021, 12: 712628. |
| [31] |
孙瑞山, 陈汇宇, 皇甫光霞. 货航飞行员睡眠质量与疲劳状况调查研究[J]. 安全与环境学报, 1-8. SUN R S, CHEN H Y, HUANGFU G X. Investigation on Sleep Quality and Fatigue of Cargo Pilots[J]. J Safety Environ, 1-8. |
| [32] |
ZASLONA J L, O'KEEFFE K M, SIGNAL T L, et al. Shared responsibility for managing fatigue: hearing the pilots[J]. PLoS One, 2018, 13(5): e0195530. |
| [33] |
SATEIA M J. International classification of sleep disorders-third edition: highlights and modifications[J]. Chest, 2014, 146(5): 1387-1394. |




