2. 400014 重庆, 重庆市急救医疗中心神经外科
2. Department of Neurosurgery, Chongqing Emergency Medical Center, Chongqing, 400014, China
创伤性脑损伤(traumatic brain injury,TBI)是指在外力作用下引起的脑组织器质性损伤[1]。据统计,全球每年约有6 900万例TBI患者,低收入和中等收入国家TBI发病率和死亡率则更高[2]。为改善患者预后,临床TBI一线治疗方法为镇痛镇静、脱水、中和低碳酸血症等,当一级干预无反应或难治性颅高压时,则启动二线治疗如使用巴比妥类药物、过度通气、低温治疗和去骨瓣减压术[3]。去骨瓣减压术作为治疗TBI伴严重脑肿胀的常用术式,其降压效果确切、操作相对简单,已广泛应用于治疗TBI伤后颅内压(intracranial pressure,ICP)增高[4]。但仍有部分患者在去骨瓣减压术后发生继发性脑损伤出现进行性颅内压增高,治疗难度大[5]。经多个临床试验证实,低温治疗具有降低颅内压、增加脑灌注压、减少脑耗氧量、降低兴奋性和炎症介质的神经递质浓度等优势,此外还能维持血脑屏障完整性[6-7]。低温治疗是否可降低标准大骨瓣减压术后难以控制的颅高压,目前仍不明确。因此,本研究将血管内低温治疗应用于重型颅脑损伤(severe traumatic brain injury,sTBI)标准大骨瓣减压术后颅内高压患者,旨在探究血管内低温治疗对sTBI去骨瓣减压术后颅内高压患者颅内压及脑血流动力学的影响及其有效性和安全性。
1 资料与方法 1.1 一般资料2019年1月至2021年3月重庆市急救医疗中心收治TBI患者327例,均符合美国重型颅脑损伤救治指南(2017)[8],并经CT或MRI检查证实[9]。纳入标准:①年龄18~65岁;②伤后12 h内入院;③有明确的头部外伤史;④原发性闭合性颅脑损伤;⑤ICP>20 mmHg;⑥入院时格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)3~8分;⑦伤后昏迷>6 h或伤后24 h内意识情况恶化再次昏迷6 h以上;⑧无脑死亡的证据。
排除标准:①严重低血压(收缩压≤90 mmHg);②体温≤35 ℃;③有出血倾向;④严重心血管功能障碍;⑤肝肾功能不全;⑥伴发其他脏器损伤或功能障碍;⑦生存时间<1年者;⑧疾病终末期。
符合纳入和排除标准共82例。术后实施血管内低温治疗38例作为实验组,术后常规体温管理44例作为对照组。两组患者入院时临床一般资料比较无统计学差异(P>0.05),见表 1。本研究经重庆市急救医疗中心伦理委员会批准[2021年伦审第(60)号]。
| 组别 | n | 性别(男/女,n) | 年龄/岁 | 受伤原因(n) | 损伤类型(n) | |||||||
| 交通事故 | 高处坠落 | 暴力袭击 | 跌倒 | 硬膜下血肿 | 脑挫裂伤 | 硬膜外血肿 | 弥漫性轴索损伤 | |||||
| 对照组 | 44 | 33/11 | 52.01±4.63 | 17 | 13 | 9 | 5 | 16 | 13 | 10 | 5 | |
| 实验组 | 38 | 27/11 | 48.36±7.25 | 14 | 13 | 8 | 3 | 19 | 10 | 6 | 3 | |
| χ2/t值 | 6.232 | -3.652 | -6.232 | 13.687 | ||||||||
| P值 | 1.135 | 0.936 | 2.348 | 3.053 | ||||||||
| 组别 | GCS评分/分 | 伤后入院时间/h | ISS评分 | 多发伤(n) | 手术时间/h | 低温治疗持续时间/h | 伤后低温治疗启动时间/h | |||||
| 对照组 | 6.83±0.31 | 4.98±1.09 | 17.36±2.17 | 9 | 2.20±0.91 | 46.25±5.27 | 21.36±4.32 | |||||
| 实验组 | 6.33±0.69 | 5.12±0.37 | 17.81±1.99 | 7 | 2.38±0.62 | 80.13±2.39 | 16.21±3.19 | |||||
| χ2/t值 | 5.526 | 6.635 | 3.521 | 2.715 | 3.509 | 11.361 | 5.032 | |||||
| P值 | 0.972 | 2.042 | 0.682 | 0.331 | 1.375 | 8.069 | 3.226 | |||||
| GCS: 格拉斯哥昏迷评分;ISS: 创伤严重程度评分 | ||||||||||||
1.2 治疗方法
82例sTBI患者均接受标准大骨瓣减压术,两组患者术后均采用Codman颅内压监测系统(美国强生公司)持续ICP监测,每小时记录ICP值,根据美国重型颅脑损伤救治指南(2017)[8]处理术后颅内高压。
实验组30 min内ICP持续>20 mmHg,启动血管内低温治疗,血管内低温治疗选择8.5 F热交换导管(美国ALSIUS公司),经右股静脉,置于下腔静脉,与CoolLine冷凝导管连接;测温尿管探头与温度传感线连接;启动CoolGard 3000血管内温度控制系统(美国ALSIUS公司),设置目标温度33.0~35.0 ℃,4~8 h内将患者肛温降至目标温度,持续72~120 h后,每4 h复温1 ℃,12~24 h内将肛温恢复至36.0~37.0 ℃。寒战时,丁螺环酮30 mg胃管注入,15 mg/8 h维持;静脉滴注哌替啶,首量50~75 mg,25~45 mg/h维持。患者出现下列情况终止复温:①血流动力学不稳定;②心律失常;③平均动脉压<60 mmHg;④严重出血。
对照组采用常规体温管理方法,体温维持在正常范围内(36~37 ℃)。体温<38.5 ℃,予以贴敷、擦浴物理降温;体温≥38.5 ℃,遵医嘱予以药物降温。按照美国重型颅脑损伤救治指南(2017)[8]对两组患者实施神经重症治疗护理,包括脱水降颅压、利尿消肿和促进神经功能恢复等。密切监测患者意识、瞳孔、生命体征,在低温治疗前、达目标温度时、治疗和复温结束时监测患者血常规、凝血功能、肾功能、电解质、脂肪酶、淀粉酶、血气指标、心电图。了解有无心律失常、血小板减少、凝血功能异常、胰腺炎、肺炎以及电解质失衡等并发症,及时进行治疗干预。
1.3 观察指标 1.3.1 颅内压监测与记录每小时记录ICP,比较2组术前术后ICP情况。
1.3.2 脑血流动力学通过经颅多普勒超声监测术前及术后1周脑血流动力学参数:大脑中动脉收缩期峰值血流速度(peak systolic velocity,PSV)、平均血流速度(mean flow velocity,Vm)和搏动指数(pulsatile index,PI)。
1.3.3 脑损伤标志物含量术前及术后1周采集外周静脉血样5 mL, 离心分离血清于-20 ℃保存待测,检测严格按照试剂盒(上海酶联科技生物有限公司)说明书操作。采用酶联免疫吸附法(ELISA)检测外周血血清中脑损伤标志物含量:角质纤维酸性蛋白(glial fibrillary acidic protein,GFAP)、S-100β蛋白(S100 calcium-binding proteinβ,S-100β)、神经元特异性烯醇化酶(serum neuron-specific enolase,NSE)。
1.3.4 预后术后6个月采用格拉斯哥预后评分(Glasgow outcome scale,GOS)评定患者预后。GOS总分5分,GOS≥4分表示预后良好,<4分表示预后不良[10]。
1.4 统计学分析采用SPSS 24.0统计软件进行数据分析。计量资料以x±s表示,组间比较采用独立样本t检验,计数资料以频数表示,组间比较采用χ2检验或Fisher精确概率法,P<0.05为差异有统计学意义。
2 结果 2.1 两组患者术后ICP情况实验组实施低温治疗后ICP开始下降,于12 h后降至20 mmHg以下;对照组术后ICP波动幅度大,于18 h后降至20 mmHg以下。术后22、24 h,实验组ICP较对照组降低更明显,差异有统计学意义(P<0.05),见图 1。
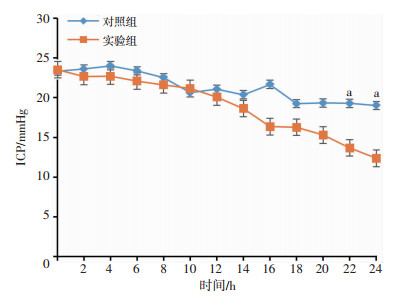
|
| a:P<0.05,与实验组比较 图 1 术后两组ICP比较(x±s) |
2.2 两组患者术后脑血流动力学比较
术后1周,两组PSV、Vm均较术前上升,实验组较对照组上升更明显(P<0.05);术后1周,两组PI均较术前降低,实验组较对照组降低更明显(P<0.05),见表 2。
| 组别 | n | PSV/cm·s-1 | Vm/cm·s-1 | PI | |||||||||||
| 术前 | 术后1周 | t | P | 术前 | 术后1周 | t | P | 术前 | 术后1周 | t | P | ||||
| 对照组 | 44 | 73.55±5.63 | 81.69±1.53 | 2.735 | 0.008 | 11.37±1.01 | 16.51±0.31 | 3.617 | 0.013 | 0.83±0.05 | 0.61±0.08 | 3.529 | 0.002 | ||
| 实验组 | 38 | 73.35±6.31 | 93.32±2.39 | 3.631 | 0.001 | 11.23±0.39 | 22.37±3.27 | 2.397 | 0.000 | 0.86±0.03 | 0.31±0.03 | 5.217 | 0.000 | ||
| t | 0.138 | 3.156 | 0.327 | 3.072 | 1.362 | 1.287 | |||||||||
| P | 0.251 | 0.029 | 0.137 | 0.031 | 0.366 | 0.043 | |||||||||
| PSV:大脑中动脉收缩期峰值血流速度;Vm:平均血流速度;PI:搏动指数 | |||||||||||||||
2.3 两组患者术后脑损伤标志物含量比较
术后1周,两组GFAP、S-100β、NSE含量均较术前降低,且实验组降低更明显(P<0.05),见表 3。
| 组别 | n | GFAP/ng·L-1 | S-100β/μg·L-1 | NSE/μg·L-1 | |||||||||||
| 术前 | 术后1周 | t | P | 术前 | 术后1周 | t | P | 术前 | 术后1周 | t | P | ||||
| 对照组 | 44 | 6.28±0.51 | 5.66±0.67 | 3.235 | 0.038 | 0.55±0.19 | 0.42±0.16 | 5.249 | 0.001 | 41.36±2.67 | 35.71±1.02 | 6.312 | 0.000 | ||
| 实验组 | 38 | 6.31±0.32 | 3.25±0.53 | 1.256 | 0.028 | 0.58±0.21 | 0.31±0.11 | 2.397 | 0.000 | 42.79±1.32 | 28.36±2.91 | 5.007 | 0.000 | ||
| t | 0.837 | 1.325 | 3.614 | 5.113 | 4.362 | 6.107 | |||||||||
| P | 0.621 | 0.042 | 0.687 | 0.031 | 0.622 | 0.017 | |||||||||
| GFAP:角质纤维酸性蛋白;NSE:神经元特异性烯醇化酶 | |||||||||||||||
2.4 预后
术后门诊随访6个月,实验组预后良好(GOS评分≥4分)22例(57.90%),对照组预后良好15例(34.09%),两组比较差异有统计学意义(P<0.05),实验组死亡率为13.16%,对照组为18.18%,差异无统计学意义,见图 2。
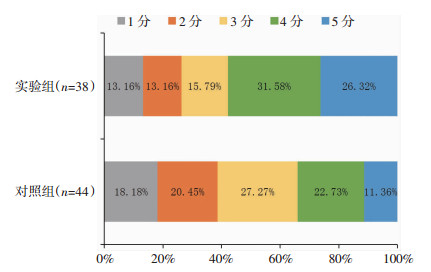
|
| 图 2 术后6个月两组GOS分布 |
3 讨论
TBI是创伤患者死亡和残疾的主要原因,伤后ICP升高导致灌注压降低,甚至诱发脑疝。标准大骨瓣减压术是目前控制ICP升高的主要术式之一,通过切除部分颅骨,扩大颅内空间,控制ICP升高,避免脑疝形成[11]。标准大骨瓣减压术后第1个24 h内ICP趋势与患者预后、死亡率呈正相关[12]。维持正常ICP和脑灌注压,预防继发性脑损伤是sTBI患者术后治疗的重点。标准大骨瓣减压术后出现脑继发性损害、脑水肿和难以控制的颅高压[13],使病情恶化,发生脑疝,甚至死亡[14]。
在神经重症中,低温治疗主要用于急性缺血性卒中、脑出血等患者,通过物理或化学方法将核心体温快速降到目标温度,减少促炎细胞因子白细胞介素蛋白水平,降低血脑屏障损伤,防止ICP增加[15]。ANDREWS等[16]一项随机对照研究中对387例sTBI且ICP>20 mmHg的患者使用治疗性低温成功降低ICP,其ICP较使用传统控温的对照组更低,ICP>25 mmHg持续时间更短,发生继发性脑损伤少。本研究结果与之一致,实验组实施低温治疗后ICP开始下降,于12 h后降至20 mmHg以下趋于稳定;对照组术后ICP波动幅度大,于18 h后降至20 mmHg以下。术后22、24 h,实验组ICP较对照组降低更明显。通过本研究说明血管内低温治疗可更快地降低标准大骨瓣减压术后患者ICP,维持ICP稳定,避免发生脑疝。
低温治疗能使脑局部一氧化氮含量增加,脑血管扩张,增加脑血流量[17]。避免因脑血供减少所致神经元损伤,促进sTBI后脑组织修复[18]。大脑中动脉在脑组织血供中发挥重要作用,血流变化最敏感,因此检测其血流动力学变化可间接反映神经组织血供情况[19]。PSV、Vm均反映脑血流速度,其水平越高,脑血流越快、脑血供越丰富;PI反映脑血管阻力,PI水平越高、血管阻力越大、脑血流量越少[20]。本研究中,术后1周,两组PSV、Vm均较术前上升,PI均较术前降低;进一步与对照组比较,实验组PSV、Vm上升更明显(P<0.05),PI降低更明显(P<0.05),说明标准大骨瓣减压术联合血管内低温治疗可进一步改善sTBI患者脑血流动力学,减轻脑血流阻力,改善sTBI患者脑功能。
sTBI后患者主要表现为脑组织损伤后的神经功能丧失甚至抑制。GFAP和S100β主要参与细胞骨架形态与细胞内钙离子稳态的调节,具有营养神经的作用,其水平与脑损伤程度密切相关,可作为评价脑损伤程度和预后的早期敏感指标[21]。NSE是细胞代谢活动中参与神经元内糖酵解过程的关键酶[22]。神经组织受损时,通过检测此3种特异性生物标志物浓度即可评估脑组织损伤情况[23]。本研究结果显示,两组术后1周脑损伤标志物含量GFAP、S-100β、NSE均较术前降低,进一步与对照组比较,实验组降低更显著(P<0.05),表明血管内低温治疗可改善标准大骨瓣减压术患者神经功能预后。分析其原因可能是血管内低温治疗通过降低脑代谢率,阻碍神经递质释放,抑制细胞凋亡[24]。薛萌等[25]报道,对机械取栓术后急性大面积半球脑梗死患者行亚低温治疗后,可降低患者血清NSE、S100-β蛋白水平,改善神经功能,本研究与其结果一致。
TBI伤后大脑可发生一系列继发性损伤,包括离子波动、兴奋性毒性、坏死和细胞凋亡以及炎症等。身体和大脑温度的微小变化对缺氧、缺血或创伤性损伤后脆弱的神经元发挥关键作用。由于颅脑损伤患者病变的严重性和复杂性,脑对缺氧耐受时限只有5 min,伤后需要早期开始低温治疗,并维持较长治疗时间。已有多个实验和临床研究提出,脑损伤后核心温度轻度升高将给患者带来不利影响[26-27],故应尽早实施亚低温治疗策略,亚低温脑保护中国专家共识[28]建议,颅脑损伤后6 h内开始亚低温治疗。YOKOBORI等[29]研究报道,减压手术前早期行诱导低温可保护并改善脑组织损伤生物标志物指标。本研究中实验组在入院后早期(16.21±3.19)h行血管内低温治疗后,其ICP较对照组降低更明显,神经功能预后改善明显,但无法对患者远期生存质量进行评价,接下来将扩大样本量进行前瞻性实验研究,探索低温治疗的具体作用机制、低温治疗最佳温度和持续时间。
综上所述,血管内低温治疗可降低sTBI标准大骨瓣减压术后患者ICP,改善脑血流动力学。
| [1] |
KHELLAF A, KHAN D Z, HELMY A. Recent advances in traumatic brain injury[J]. J Neurol, 2019, 266(11): 2878-2889. |
| [2] |
DEWAN M C, RATTANI A, GUPTA S, et al. Estimating the global incidence of traumatic brain injury[J]. J Neurosurg, 2018, 1-18. |
| [3] |
ESCAMILLA-OCAÑAS C, ALBORES-IBARRA N. Current status and outlook for the management of intracranial hypertension after traumatic brain injury: decompressive craniectomy, therapeutic hypothermia, and barbiturates[J]. Neurologia (Engl Ed), 2020. |
| [4] |
ALLEN C J, BALDOR D J, HANNA M M, et al. Early craniectomy improves intracranial and cerebral perfusion pressure after severe traumatic brain injury[J]. Am Surg, 2018, 84(3): 443-450. |
| [5] |
IACCARINO C, LIPPA L, MUNARI M, et al. Management of intracranial hypertension following traumatic brain injury: a best clinical practice adoption proposal for intracranial pressure monitoring and decompressive craniectomy[J]. J Neurosurg Sci, 2021, 65(3): 219-238. |
| [6] |
HUANG H P, ZHAO W J, PU J. Effect of mild hypothermia on prognosis of patients with severe traumatic brain injury: a meta-analysis with trial sequential analysis[J]. Aust Crit Care, 2020, 33(4): 375-381. |
| [7] |
HAKIM S M, AMMAR M A, REYAD M S. Effect of therapeutic hypothermia on survival and neurological outcome in adults suffering cardiac arrest: a systematic review and meta-analysis[J]. Minerva Anestesiol, 2018, 84(6): 720-730. |
| [8] |
CARNEY N, TOTTEN A M, O'REILLY C, et al. Guidelines for the management of severe traumatic brain injury, fourth edition[J]. Neurosurgery, 2017, 80(1): 6-15. |
| [9] |
STENBERG M, KOSKINEN L O D, JONASSON P, et al. Computed tomography and clinical outcome in patients with severe traumatic brain injury[J]. Brain Inj, 2017, 31(3): 351-358. |
| [10] |
YAMAL J M, HANNAY H J, GOPINATH S, et al. Glasgow outcome scale measures and impact on analysis and results of a randomized clinical trial of severe traumatic brain injury[J]. J Neurotrauma, 2019, 36(17): 2484-2492. |
| [11] |
JASIELSKI P, CZERNICKI Z, DABROWSKI P, et al. How does early decompressive craniectomy influence the intracranial volume relationship in traumatic brain injury (TBI) patients?[J]. Neurol Neurochir Pol, 2019, 53(1): 47-54. |
| [12] |
SAUVIGNY T, GÖTTSCHE J, CZORLICH P, et al. Intracranial pressure in patients undergoing decompressive craniectomy: new perspective on thresholds[J]. J Neurosurg, 2018, 128(3): 819-827. |
| [13] |
EUN J, HUH J, YANG S Y, et al. Determining the lower limit of cerebral perfusion pressure in patients undergoing decompressive craniectomy following traumatic brain injury[J]. World Neurosurg, 2018, 111: e32-e39. |
| [14] |
CAPIZZI A, WOO J, VERDUZCO-GUTIERREZ M. Traumatic brain injury: an overview of epidemiology, pathophysiology, and medical management[J]. Med Clin North Am, 2020, 104(2): 213-238. |
| [15] |
BOHL M A, MARTIROSYAN N L, KILLEEN Z W, et al. The history of therapeutic hypothermia and its use in neurosurgery[J]. J Neurosurg, 2018, 1-15. |
| [16] |
ANDREWS P J, SINCLAIR H L, RODRÍGUEZ A, et al. Therapeutic hypothermia to reduce intracranial pressure after traumatic brain injury: the Eurotherm3235 RCT[J]. Health Technol Assess, 2018, 22(45): 1-134. |
| [17] |
SHAHID A H, MOHANTY M, SINGLA N, et al. The effect of cranioplasty following decompressive craniectomy on cerebral blood perfusion, neurological, and cognitive outcome[J]. J Neurosurg, 2018, 128(1): 229-235. |
| [18] |
李金辉, 路静, 唐银杉, 等. 亚低温治疗对急性脑缺血大鼠脑葡萄糖代谢的影响及神经保护作用研究[J]. 中华急诊医学杂志, 2018, 27(11): 1248-1250. LI J H, LU J, TANG Y S, et al. Effects of mild hypothermia treatment on cerebral glucose metabolism and neuroprotective effects in rats with acute cerebral ischemia[J]. Chin J Emerg Med, 2018, 27(11): 1248-1250. |
| [19] |
韩佳霖, 惠品晶, 颜燕红, 等. 大脑中动脉慢性闭塞患者脑血流动力学参数与脑梗死体积的相关性研究[J]. 中华医学超声杂志(电子版), 2019, 16(8): 602-608. HAN J L, HUI P J, YAN Y H, et al. Correlation between cerebral hemodynamic parameters and cerebral infarction volume in patients with chronic middle cerebral artery occlusion[J]. Chin J Med Ultrasound Electron Ed, 2019, 16(8): 602-608. |
| [20] |
刘向辉. 颈动脉血管超声及头颈CTA在脑梗死并颈动脉狭窄患者血流动力学状态评估中的应用观察[J]. 中国CT和MRI杂志, 2021, 19(5): 124-127. LIU X H. Application of carotid artery ultrasound and head-neck CTA in the evaluation of hemodynamic status of patients with cerebral infarction and carotid artery Stenosis[J]. Chin J CT MRI, 2021, 19(5): 124-127. |
| [21] |
BALLESTEROS M A, RUBIO-LOPEZ M I, SAN MARTÍN M, et al. Serum levels of S100B from jugular bulb as a biomarker of poor prognosis in patients with severe acute brain injury[J]. J Neurol Sci, 2018, 385: 109-114. |
| [22] |
CLIFFORD-MOBLEY O, PALMER F, ROONEY K, et al. Serum neuron-specific enolase measurement for neuro-prognostication post out-of-hospital cardiac arrest: determination of the optimum testing strategy in routine clinical use[J]. Ann Clin Biochem, 2020, 57(1): 69-76. |
| [23] |
SCHINDLER C R, LUSTENBERGER T, WOSCHEK M, et al. Severe traumatic brain injury (TBI) modulates the kinetic profile of the inflammatory response of markers for neuronal damage[J]. J Clin Med, 2020, 9(6): 1667. |
| [24] |
WANG C F, ZHAO C C, HE Y, et al. Mild hypothermia reduces endoplasmic reticulum stress-induced apoptosis and improves neuronal functions after severe traumatic brain injury[J]. Brain Behav, 2019, 9(4): e01248. |
| [25] |
薛萌, 程涛, 陈丽薇, 等. 亚低温治疗对机械取栓术后急性大面积半球脑梗死病人神经功能及血清NSE、S100-β蛋白水平的影响[J]. 中西医结合心脑血管病杂志, 2021, 19(22): 3972-3975. XUE M, CHENG T, CHEN L W, et al. Effects of mild hypothermia therapy on neurological function and serum NSE and S100-β protein levels in patients with acute large hemispheric cerebral infarction after mechanical thrombectomy[J]. Chin J Integr Med Cardio Cerebrovasc Dis, 2021, 19(22): 3972-3975. |
| [26] |
BAO L, CHEN D, DING L, et al. Fever burden is an independent predictor for prognosis of traumatic brain injury[J]. PLoS One, 2014, 9(3): e90956. |
| [27] |
BIRG T, ORTOLANO F, WIEGERS E J A, et al. Brain temperature influences intracranial pressure and cerebral perfusion pressure after traumatic brain injury: a CENTER-TBI study[J]. Neurocrit Care, 2021, 35(3): 651-661. |
| [28] |
中国研究型医院学会神经再生与修复专业委员会心脏重症脑保护学组, 中国研究型医院学会神经再生与修复专业委员会神经重症护理与康复学组. 亚低温脑保护中国专家共识[J]. 中华危重病急救医学, 2020, 32(4): 385-391. Cardiac Intensive Cerebral Protection Group of Neuroregeneration and Repair Professional Committee of Chinese Research Hospital Association, Neurocritical Care and Rehabilitation Group of Neurological Regeneration and Repair Professional Committee of Chinese Research Hospital Association. Chinese expert consensus on mild hypothermia brain protection[J]. Chin Crit Care Med, 2020, 32(4): 385-391. |
| [29] |
YOKOBORI S, GAJAVELLI S, MONDELLO S, et al. Neuroprotective effect of preoperatively induced mild hypothermia as determined by biomarkers and histopathological estimation in a rat subdural hematoma decompression model[J]. J Neurosurg, 2013, 118(2): 370-380. |




