2. 400038 重庆,陆军军医大学(第三军医大学)第一附属医院:关节外科
2. Center for Joint Surgery, First Affiliated Hospital, Army Medical University (Third Military Medical University), Chongqing, 400038, China
盂唇作为骨性髋臼的延续性结构,在维持髋关节稳定方面具有重要的作用。盂唇损伤已经成为髋关节疼痛的常见原因,有盂唇病变的患者中,55%的人合并髋关节疼痛,平均病程为25个月[1]。盂唇的前部、后部和上部受到最大的挤压,是最常见的损伤部位[2]。此外,未经治疗的盂唇畸形增大了患骨关节炎的概率。对比发生与未发生骨关节炎患者的恢复情况,早期诊断、治疗盂唇撕裂和脱离的病例预后明显更好[3]。因此,通过患者的主诉、临床查体以及影像学对盂唇损伤的早期识别诊断显得尤为重要,这样患者疼痛的潜在原因就可以得到解决。尽管病变易在关节镜下识别,但这项技术作为一种侵入性手术,存在一定风险,无法广泛使用[4]。磁共振关节造影(magnetic resonance angiography,MRA)是临床怀疑盂唇损伤时首选的检查方式[3, 5],但这项检查耗时长、费用高,且对于体内有金属植入物的患者禁用。髋关节磁共振造影(magnetic resonance imaging,MRI)在分析盂唇撕裂的类型、程度和位置准确性方面无法完全满足临床的需求。为更全面反馈盂唇的信息和弥补磁共振的上述不足,超声(ultrasonic,US)作为一种经济、高效、绝对禁忌证较少的检查方式,且对髋关节前侧部的显示效果较好[6-7],在盂唇检查方面起着重要作用。
KANTARCI等[8]研究发现超声测量盂唇截面积(cross-sectional area,CSA)可作为诊断盂唇损伤的定量指标,现加入盂唇长和厚的测量,可进一步完善盂唇损伤产生形变时的量化数据。但现有的髋关节盂唇超声主要集中于评价前侧,缺乏上盂唇及后盂唇的分析。基于此,本研究通过对比超声与磁共振在相同盂唇位置的测量,探讨超声全面分析盂唇大小的可行性。
1 资料与方法 1.1 研究对象收集本院2020年7月至2021年6月因髋关节疼痛于本院就诊的患者健侧髋,研究经本院伦理委员会审批通过[医研伦审2021第(178)号]。纳入标准:①无明显诱因的髋关节及周围疼痛病史,运动时明显;②单侧发病;③由同一位经验丰富的超声医师检查。排除标准:①有明确手术、外伤髋关节腔操作史;②有滑膜软骨瘤病、强直性脊柱炎等病变;③先天性髋关节发育不良。
1.2 超声检查方法采用德国SIEMENS S2000彩色多普勒超声诊断仪器,选取9L4线阵探头MSK条件。超声检查健侧前盂唇时患者采用仰卧伸展位,探头调整频率(4~9 MHz),首先沿股骨颈长轴方向进行髋关节斜矢状面扫查,识别髂骨髋臼顶、关节囊、盂唇及股骨头、颈部,根据STUDLER等[9]的方法,将髋臼缘按照时钟图分为12个点,盂唇按照顺时针方向依次分布于8~5点的位置,并分为3个区:前盂唇(8~11点)、前上盂唇(11~2点) 及后盂唇(2~5点),如图 1所示;5点至8点的位置由髋臼横韧带覆盖,表面无盂唇覆盖。测量前盂唇(9点方向)的厚、长和面积,如图 2所示;然后嘱患者侧卧伸展位,探头向外侧移动,降低探头频率(6~7 MHz),测量髋关节上盂唇(12点方向)的厚、长和面积;最后嘱患者侧卧屈曲位,探头向后侧移动,调整探头频率(6~7 MHz),测量后盂唇(3点方向)的厚、长和面积。单侧髋关节盂唇检查时间约5~10 min。全部患者由同一名具有10年以上肌骨超声工作经验的超声医师进行检查。

|
| 患者男性,48岁,因髋关节疼痛就诊,健侧髋PD-TSE-FS-斜失状扫描切面。盂唇按照顺时针方向依次分布于8~5点的位置,前盂唇(8~11点)、前上盂唇(11~2点)及后盂唇(2~5点) 图 1 彩色多普勒超声诊断仪髋臼缘时钟分区示意图 |
1.3 MRI检查方法
采用SIEMENS Magneton Essensa 1.5 T磁共振扫描仪进行所有MRI序列的扫描。均采用体部表面线控阵线圈。扫描序列包含双侧髋关节常规MRI扫描序列:PD-TSE-Dixon-横断位、T2-TSE-Dixon-冠状位、T1-TSE-冠状位以及健侧髋关节的盂唇放射状MRI扫描。扫描序列及顺序如下:PD-TSE-Dixon-斜横断位,扫描基线在常规MRI冠状位上平行于髋关节股骨颈长轴走行;T1-TSE-斜冠状位,扫描基线在已获得斜横断位上平行于股骨颈长轴走行;PD-TSE-FS-斜失状位,扫描基线在已获得的斜横断位和斜冠状位上均平行于前后盂唇连线走行;PD-TSE-FS-放射状扫描,在已获得的斜横断和斜冠状位图像上寻找均穿过髋臼边缘的髋臼正面观斜失状位层面图,在髋臼正面观图像上进行垂直于髋臼唇周的360°放射状扫描,共扫描12层,每层间隔15°。
图像全部上传PACS系统,磁共振图像分析由1名具有10年以上骨关节磁共振诊断工作经验的放射科医师完成。主要是对髋臼盂唇超声检查对应的位置测量盂唇的厚、长及面积,如图 2所示;超声前侧、上侧及后侧盂唇,分别对应磁共振9点、12点及3点方向盂唇。
1.4 统计学分析采用SPSS 21.0统计软件进行统计分析,比较超声检查与MRI检查在测量髋关节盂唇测量中的价值,测量参数分别是前盂唇、上盂唇和后盂唇的厚、长、面积。超声与MRI的测量结果,符合正态分布的计量资料以x±s表示,非正态分布的计量资料以M(P25,P75)表示。计量资料两组间比较采用配对t检验、秩和检验及组内相关系数(intraclass correlation coefficient,ICC,95%CI),ICC参考值如下:ICC<0.40为一致性较差,0.4 ≤ICC<0.75为一致性良好,ICC在≥0.75为一致性极好[10]。以P < 0.05为差异有统计学意义。
2 结果 2.1 髋关节盂唇的超声声像图特点扫查髋关节纵断面时,正常盂唇显示为边缘平滑、锐利的三角形结构,内部呈相对均匀的高回声(图 3),或受扫查角度影响,盂唇可呈低回声。前盂唇位置浅,其浅侧主要为髂股韧带;上盂唇及后盂唇位置相对深,其浅侧主要为股直肌反折头附着点部和臀小肌。
|
|
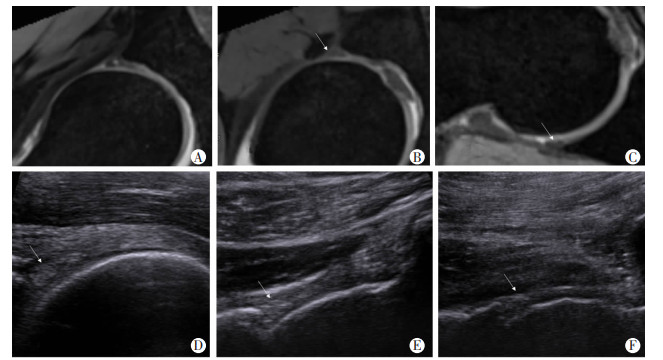
患者男性,53岁,因髋关节疼痛就诊;↑:示盂唇 A~C:MRI示PD-TSE-FS-放射状扫描切面;D~F:超声示股骨近段前侧斜矢状切面、股骨近段外侧斜冠状位切面、股骨近段后侧斜矢状切面;A、D:前盂唇; B、E:上盂唇;C、F:后盂唇;A、C:解剖结构展示;B、D:盂唇测量方式 图 3 MRI与超声健侧髋关节对应位置盂唇对比观察 |
2.2 MRI图像特点
在磁共振T2WI图像上,正常盂唇为附着于髋臼缘的均匀三角形低信号(图 3),其周边可见线状高信号(关节滑液)包绕。
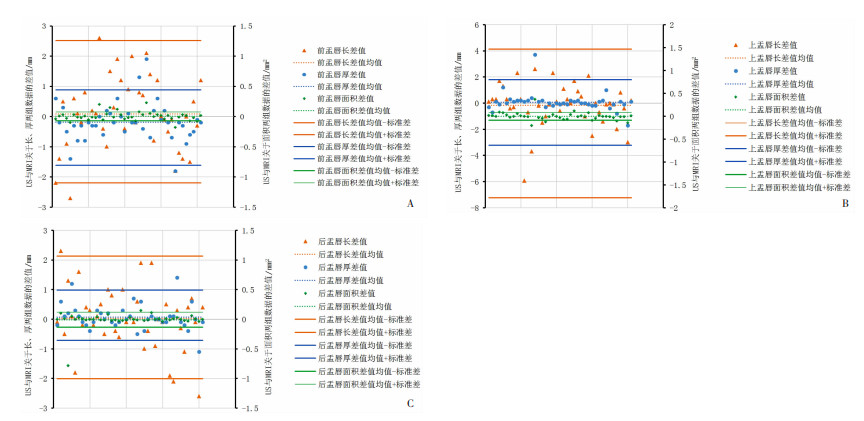
2.3 超声与MRI测量参数比较42例患者中,前盂唇长、后盂唇长两种检查方式数据的差值符合正态性分布,使用配对t检验,结果显示差异无统计学意义;前盂唇厚、前盂唇面积、上盂唇厚、上盂唇长、上盂唇面积、后盂唇厚及后盂唇面积两种检查方式数据差值不符合正态性分布,使用秩和检验进行分析比较,结果显示:仅前盂唇厚度两种检查方式数据差异有统计学意义(P=0.013),其余数据差异均无统计学意义(表 1)。Bland -Altman图显示超声和MRI两种检查方式的测量值高度一致(图 4)。
| 检查方法 | 前盂唇 | 上盂唇 | 后盂唇 | ||||||||
| 厚/mm | 长/mm | 面积/mm2 | 厚/mm | 长/mm | 面积/mm2 | 厚/mm | 长/mm | 面积/mm2 | |||
| 超声 | 3.41±0.62 | 7.90(6.50,8.75) | 0.17(0.12,0.19) | 4.20(3.60,4.75) | 6.80(6.05,8.10) | 0.19(0.15,0.22) | 3.77±0.61 | 6.73±1.12 | 0.16(0.13,0.21) | ||
| MRI | 3.59±0.54 | 7.67±1.06 | 0.17±0.05 | 4.20±0.65 | 4.20±0.65 | 0.18(0.15,0.24) | 3.71±0.61 | 6.71±1.09 | 0.16(0.13,0.19) | ||
| t/Z | 2.840 | 0.446 | 0.013 | 0.596 | 0.167 | 0.526 | 0.727 | 0.179 | 0.532 | ||
| P | 0.013 | 0.685 | 0.989 | 0.551 | 0.867 | 0.599 | 0.467 | 0.859 | 0.595 | ||
|
| 前盂唇;B:上盂唇;C:后盂唇 图 4 MRI与超声测量参数的Bland-Altman图 |
应用ICC对两种检查方式进行一致性检验。结果显示:除前盂唇面积、后盂唇长及后盂唇面积两种检查方式一致性较差外(ICC < 0.4),其余位置均表现出较好的一致性(ICC>0.4,表 2)。
| 测量指标 | ICC | P | 95%CI |
| 前盂唇厚 | 0.423 | 0.003 | 0.136~0.644 |
| 前盂唇长 | 0.540 | 0.000 | 0.282~0.725 |
| 前盂唇面积 | 0.298 | 0.028 | -0.007~0.552 |
| 上盂唇厚 | 0.604 | 0.000 | 0.367~0.767 |
| 上盂唇长 | 0.444 | 0.002 | 0.162~0.659 |
| 上盂唇面积 | 0.483 | 0.001 | 0.210~0.687 |
| 后盂唇厚 | 0.750 | 0.000 | 0.578~0.858 |
| 后盂唇长 | 0.121 | 0.222 | -0.190~0.411 |
| 后盂唇面积 | 0.102 | 0.261 | -0.209~0.394 |
3 讨论
髋关节盂唇属于纤维软骨结构,是骨性髋臼边缘部的延伸[11]。完整的唇状组织保持关节的密封性,是维持正常髋关节功能和运动学的重要结构[12]。髋关节盂唇的解剖变异主要通过大小和形状对其进行描述。盂唇的横截面通常为三角形,但形状也可为圆形、扁平或不规则[13]。肥厚的唇状结构最常见于髋关节发育不良或不稳定的患者[14-16]。一般而言,MRI在评估臼唇和髋关节软骨的软组织对比和可靠性方面具有优越性。在这方面,评估髋关节撞击综合征(femoroacetabular impingement, FAI)的不同扫描方案已经开发出来,包括常规磁共振成像(cMRI)、直接磁共振关节造影(dMRA)和间接磁共振关节造影(iMRA)[17]。然而,磁共振造影作为一种有创检查,从经济、方便的角度来看,无法作为髋关节检查的常规项目和动态监测手段。
随着技术发展和临床经验的积累,髋关节前侧软组织薄,超声通过线阵高频探头(5~12 MHz),在判断前盂唇及前上盂唇损伤及测量已经取得了阶段性成果;但由于臀后侧肌群较厚,影响了上盂唇和后盂唇内部结构的观察。本次研究通过降低探头的频率(4~9 MHz),清晰显示相对深层的上盂唇及后盂唇结构,并对其进行测量。结果表明:超声、磁共振在前盂唇及上盂唇的测量具有较好的一致性,但对于后盂唇的测量差异相对较大,这可能与磁共振成像原理有关。本次提供的磁共振成像均为重建图像,若重建过程中部分数据丢失,直接影响盂唇轮廓的观察结果;当合并髋关节腔积液时,在磁共振T2压脂序列上观察盂唇会受到部分容积效应的影响,导致盂唇轮廓判断有差异,最终影响测量结果。在后续研究中,可进一步增加超声、磁共振与手术结果的一致性对比,矫正超声与磁共振在盂唇测量上的误差。
本研究存在以下不足:一是样本量较小,不能充分说明超声的替代性;二是本研究参与的医师均为年资较高的医师,测量过程未与低年资医师的结果进行比较,所以对于超声测量的可重复性有待进一步研究。
综上所述,与磁共振相比较,在髋关节前、上及后盂唇测量方面,超声具有相近的准确性,可作为全面评价髋关节盂唇的潜在的替代影像学方法。
| [1] |
PETERSILGE C A. From the RSNA Refresher Courses. Radiological Society of North America. Chronic adult hip pain: MR arthrography of the hip[J]. Radiographics, 2000, 20 Spec No: S43-S52. DOI: 10.1148/radiographics.20.suppl_1.g00oc12s43.
|
| [2] |
BORIC I, ISAAC A, DALILI D, et al. Imaging of articular and extra-articular sports injuries of the hip[J]. Semin Musculoskelet Radiol, 2019, 23(3): e17-e36. |
| [3] |
PETERSILGE C A. MR arthrography for evaluation of the acetabular labrum[J]. Skeletal Radiol, 2001, 30(8): 423-430. |
| [4] |
HARTIG-ANDREASEN C, TROELSEN A, THILLEMANN T M, et al. Risk factors for the need of hip arthroscopy following periacetabular osteotomy[J]. J Hip Preserv Surg, 2015, 2(4): 374-384. |
| [5] |
EDWARDS D J, LOMAS D, VILLAR R N. Diagnosis of the painful hip by magnetic resonance imaging and arthroscopy[J]. J Bone Joint Surg Br, 1995, 77(3): 374-376. |
| [6] |
LERCH S, KASPERCZYK A, BERNDT T, et al. Ultrasound is as reliable as plain radiographs in the diagnosis of cam-type femoroacetabular impingement[J]. Arch Orthop Trauma Surg, 2016, 136(10): 1437-1443. |
| [7] |
GRIFFIN D R, DICKENSON E J, O'DONNELL J, et al. The Warwick Agreement on femoroacetabular impingement syndrome (FAI syndrome): an international consensus statement[J]. Br J Sports Med, 2016, 50(19): 1169-1176. |
| [8] |
KANTARCI F, OZPEYNIRCI Y, UNLU M, et al. Cross-sectional area of the labrum: role in the diagnosis of anterior acetabular labral tears[J]. Eur Radiol, 2012, 22(6): 1350-1356. |
| [9] |
STUDLER U, KALBERER F, LEUNIG M, et al. MR arthrography of the hip: differentiation between an anterior sublabral recess as a normal variant and a labral tear[J]. Radiology, 2008, 249(3): 947-954. |
| [10] |
CONOVER W J. Statistical methods for rates and proportions[J]. Technometrics, 1974, 16(2): 326-327. |
| [11] |
AUDENAERT E A, DHOLLANDER A A M, FORSYTH R G, et al. Histologic assessment of acetabular labrum healing[J]. Arthroscopy, 2012, 28(12): 1784-1789. |
| [12] |
CADET E R, CHAN A K, VORYS G C, et al. Investigation of the preservation of the fluid seal effect in the repaired, partially resected, and reconstructed acetabular labrum in a cadaveric hip model[J]. Am J Sports Med, 2012, 40(10): 2218-2223. |
| [13] |
CHANG C Y, HUANG A J. MR imaging of normal hip anatomy[J]. Magn Reson Imaging Clin N Am, 2013, 21(1): 1-19. |
| [14] |
GARABEKYAN T, ASHWELL Z, CHADAYAMMURI V, et al. Lateral acetabular coverage predicts the size of the hip labrum[J]. Am J Sports Med, 2016, 44(6): 1582-1589. |
| [15] |
KRAEUTLER M J, GARABEKYAN T, PASCUAL-GARRIDO C, et al. Hip instability: a review of hip dysplasia and other contributing factors[J]. Muscles Ligaments Tendons J, 2016, 6(3): 343-353. |
| [16] |
KRAEUTLER M J, SAFRAN M R, SCILLIA A J, et al. A contemporary look at the evaluation and treatment of adult borderline and frank hip dysplasia[J]. Am J Sports Med, 2020, 48(9): 2314-2323. |
| [17] |
SAIED A M, REDANT C, EL-BATOUTY M, et al. Accuracy of magnetic resonance studies in the detection of chondral and labral lesions in femoroacetabular impingement: systematic review and meta-analysis[J]. BMC Musculoskelet Disord, 2017, 18(1): 83. |





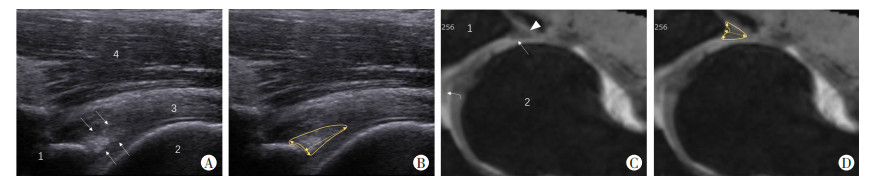
 :股骨头圆韧带;↕:盂唇厚;↔:盂唇长;黄色曲线:示盂唇面积
:股骨头圆韧带;↕:盂唇厚;↔:盂唇长;黄色曲线:示盂唇面积