儿童肱骨外髁骨折合并肘关节脱位临床上比较少见,初次确诊困难,容易漏诊和误诊[1]。成人骨科医师更关注肘关节脱位,容易漏诊肱骨外髁未显影骨折块;肘关节脱位纠正后处理不当常遗留肘关节功能障碍、骨不连及肘外翻畸形等并发症。而小儿外科医师更关注肱骨外髁未显影骨折块,容易误诊为肱骨远端全骨骺分离[2],导致治疗方案设计不当,增加医疗风险。儿童肱骨外髁骨折合并肘关节脱位制订治疗方案需要兼顾骨折与脱位两者间的关系[3],如何规范诊治、缓解医患矛盾,值得我们重视。目前国内外关于该病规范诊治的文献报道很少,无统一共识[4-5]。序列治疗指在多学科治疗基础上有序安排治疗,已在唇腭裂、先天性中外耳畸形及口腔颌面部肿瘤诊治中广泛应用,并取得满意疗效[6],但在儿童少见复杂创伤诊治中鲜见报道。本研究回顾性分析2010年1月至2020年12月于本院在序列治疗理念下收治的16例儿童肱骨外髁骨折合并肘关节脱位患者临床资料,旨在评价序列治疗理念在儿童肱骨外髁骨折合并肘关节脱位中的应用价值。
1 资料与方法 1.1 病例资料回顾性分析2010年1月至2020年12月于本院在序列治疗理念下收治的16例儿童肱骨外髁骨折合并肘关节脱位患者临床资料,其中男性9例,女性7例,年龄5.2~14.0(7.8±2.5)岁,右侧10例,左侧6例。根据序列治疗理念制订治疗方案,本研究经本院医学伦理委员会审批(S20220304-01),获得患儿家属同意并签署知情同意书,核心诊治流程见图 1。
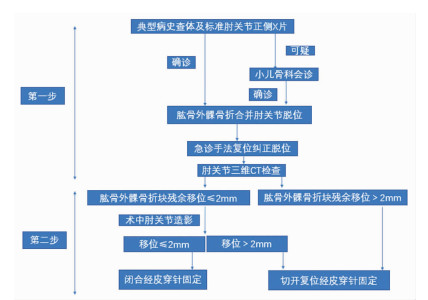
|
| 图 1 儿童肱骨外髁骨折合并肘关节脱位序列治疗理念诊治流程图 |
1.2 纳入与排除标准
纳入标准:①儿童肱骨外髁骨折合并肘关节脱位;②采用序列治疗理念制订治疗方案;③年龄<14岁;④有完善临床和影像学资料。排除标准:①合并其他部位骨折或脏器损伤;②开放性骨折;③病理性骨折。
1.3 治疗方法第1步:所有患儿通过X线片确诊后,立即在处置室行手法复位纠正肘关节脱位,复位后完善肘关节三维CT重建,评估肱骨外髁骨折块残余移位程度再决定后续治疗(图 2)。
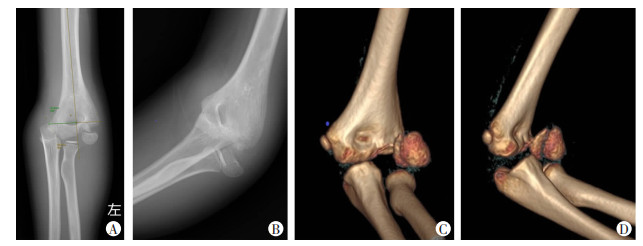
|
| A、B:初诊肘关节正侧位X线片;C、D:复位后肘关节CT三维重建 图 2 处置室急诊左肘关节脱位复位前后影像学表现 |
第2步:住院手术(48 h内),若残余移位≤2 mm,术中肘关节造影再次评估骨折块移位程度:①移位≤2 mm,行经皮穿针固定;②移位>2 mm,行切开复位穿针固定。若残余移位>2 mm,直接全麻下行切开复位经穿针固定(图 3)。
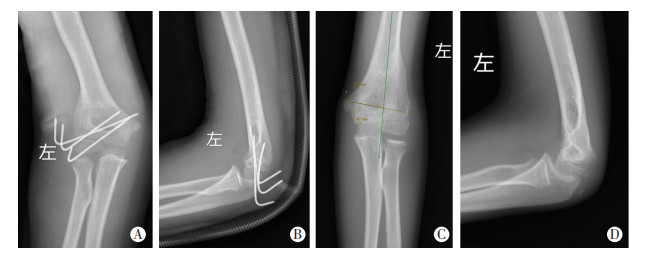
|
| A、B:术后1 d肘关节正侧位X线片;C、D:术后1年肘关节正侧位X线片 图 3 伤后28 h左肱骨外髁骨折切开复位经皮穿针固定术后影像学表现 |
1.4 术后处理
术后1 d复查肘关节X线片,术后6~8周门诊随访。若连续骨痂通过骨折端,即拔除克氏针、拆除石膏托或支具,指导主动锻炼肘关节屈伸活动,术后3、6、12、24、36个月,随访评估肘关节功能并利用PACS系统测量肘外侧突起指数(lateral condylar prominence index, LCPI)、患侧肱骨远端内外髁间宽度(interepicondylar width, IEW)。LCPI=(bc-ab)/ac×100%,其中a代表肱骨内髁,b代表肱骨内外髁连线与肱骨干纵轴线的交点,c代表肱骨外髁。
1.5 观察指标观察复位前后Jakob分型具体情况,统计分析手术前后LCPI、手术前后IEW、Flynn肘关节评分优良率及并发症。
1.6 统计学分析应用SPSS 26.0统计学软件,计量数据采用x±s表示,采用配对t检验;计数资料采用false检验或Fisher确切概率法比较两组间的差异,P < 0.05为差异有统计学意义。
2 结果病例均获得随访,平均随访时间为27.5(12~37)个月,其中后内侧脱位4例,后外侧脱位12例。复位前JakobⅠ型、JakobⅡ型与复位后JakobⅠ型、JakobⅡ型比较差异无统计学意义;复位前JakobⅢ型与复位后JakobⅢ型比较差异有统计学意义(P < 0.05),见表 1。术前LCPI、IEW与术后LCPI、IEW比较差异均无统计学意义,见表 2。末次随访时根据Flynn肘关节评分标准评估疗效,其中优9例,良6例,可1例,优良率为93.8%。未发现骨折不愈合和肱骨远端缺血坏死,见图 2~4。
| 组别 | 例数 | JakobⅠ型 | JakobⅡ型 | JakobⅢ型 |
| 复位前 | 16 | 5 | 7 | 4 |
| 复位后 | 16 | 2 | 4 | 10 |
| 统计值 | 1.646 | 1.247 | 4.571 | |
| P值 | 0.200 | 0.264 | 0.033 |
| 组别 | 例数 | LCPI(%) | IEW/mm |
| 手术前 | 16 | -6.4±0.5 | 44.3±0.4 |
| 手术后 | 16 | -6.2±0.8 | 44.5±0.2 |
| 统计值 | -0.424 | -1.789 | |
| P值 | 0.675 | 0.087 |
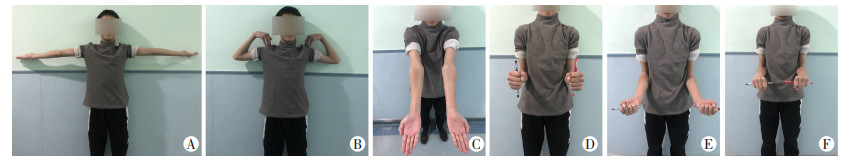
|
| A~C:肘关节伸屈;D~F:前臂旋转 图 4 术后1年肘关节伸屈及前臂旋转图 |
3 讨论
儿童肘关节周围韧带强度大于骨骼,当肘部受到创伤时,容易发生肘关节骨折,而不容易出现肘关节脱位。有研究报道单纯儿童肱骨外髁骨折是肘关节损伤中第2常见骨折[7],单纯儿童创伤性肘关节脱位很少见,发生率3%~6%[8],故儿童肱骨外髁骨折合并肘关节脱位更为少见。根据脱位远端移位方向分为前脱位、后脱位及侧方脱位等,以后脱位常见,本研究均为后脱位,无前脱位及侧方脱位类型,其中以后外侧脱位为主。有研究表明儿童肘关节脱位软组织损伤没有成人严重,急诊手法复位成功率较高,不需要像成人肘关节脱位一样在手术室行切开复位并修复一系列韧带等结构[9]。LIEBER等[10]回顾性分析33例儿童肱骨外髁骨折合并肘关节脱位的病例资料,患者均在全麻下行手法复位肘关节脱位并评估肘关节及骨折块稳定性,取得满意疗效。KIRKOS等[11]描述4例儿童肱骨外髁骨折合并肘关节后内侧脱位的病例资料,采用闭合复位肘关节脱位和切开解剖复位肱骨外髁骨折手术治疗,效果良好。MURNAGHAN等[12]研究建议所有儿童肱骨外髁骨折合并肘关节脱位患者在麻醉下评估肘关节稳定性。本组患儿的肘关节脱位均急诊在处置室手法复位成功,复位后完善肘关节三维CT重建,评估肱骨外髁骨折块残余移位程度,复位前JakobⅢ型4例与复位后JakobⅢ型10例比较,差异有统计学意义,提示手法复位肘关节脱位过程中可能会加重肱骨外髁骨折块移位程度,在复位前应该与家属充分沟通,减少医疗纠纷。
儿童肱骨外髁骨折的治疗方案是根据骨折块移位程度来决定,目前移位≤2 mm选择全麻下闭合穿针、移位>2 mm选择全麻下切开复位经皮穿针已成为趋势[13]。李敏等[14]回顾性分析21例移位≤2 mm儿童肱骨外髁骨折的病例资料,发现术中肘关节造影可弥补X线片对关节面完整性显示不足的问题,帮助判断手术方式,增加治疗成功率,降低骨折再移位发生率。本研究根据骨折块移位程度对肱骨外髁骨折行Jakob分型,复位后残余移位≤2 mm,术中借助肘关节造影技术再次评估移位程度,若移位≤2 mm行闭合经皮穿针,若移位>2 mm行切开复位穿针;复位后残余移位>2 mm直接全麻下行切开复位经穿针。随访中未发现骨折不愈合和肱骨远端缺血坏死。该病有骨折和脱位,制订治疗方案需要兼顾骨折(移位加重)与脱位(急诊复位)两者间的关系。目前少有文献报道是否骨折和脱位应该急诊同时处理,还是首选脱位急诊处理,再评估骨折后期处理[15]。序列治疗指在多学科治疗基础上对步骤及时间等方面进行有序安排,已在唇腭裂、先天性中外耳畸形及口腔颌面部肿瘤诊治中广泛应用,并取得满意疗效[6]。近年来有研究证实培养医师序列治疗理念在先天性畸形综合治疗中有重要意义[16],但在儿童少见复杂创伤诊治中鲜见报道。基于此,本研究采用序列治疗理念对儿童肱骨外髁骨折合并肘关节脱位制订治疗方案,第一步急诊先复位肘关节脱位,第二步再评估治疗肱骨外髁骨折,若手术需在伤后48 h内进行,治疗过程中患者及家属容易理解配合,末次随访根据Flynn肘关节评分标准评估疗效,优良率为93.8%。
本研究为回顾性分析,未与单纯儿童肱骨外髁骨折或肘关节脱位进行比较,且病例数偏少,其结论存在一定偏倚,后期计划进行多中心、大样本量的前瞻性研究来验证。
综上所述,采用基于序列治疗理念制定的治疗方案治疗儿童肱骨外髁骨折合并肘关节脱位,治疗效果确切,患者及家属易于理解配合,可缓解医患矛盾, 值得在临床上推广。
| [1] |
SUBASI M, ISIK M, BULUT M, et al. Clinical and functional outcomes and treatment options for paediatric elbow dislocations: experiences of three trauma centres[J]. Injury, 2015, 46(Suppl 2): S14-S18. |
| [2] |
TOMORI Y, NANNO M, TAKAI S. Posteromedial elbow dislocation with lateral humeral condylar fracture in children: three case reports and a literature review[J]. Medicine (Baltimore), 2018, 97(36): e12182. |
| [3] |
KAZIZ H, NAOUAR N, OSMAN W, et al. Outcomes of paediatric elbow dislocations[J]. Malays Orthop J, 2016, 10(1): 44-49. |
| [4] |
吴永涛, 孙川, 汪兵, 等. 儿童肘关节脱位并肱骨外髁骨折的诊断与治疗[J]. 中国骨与关节杂志, 2017, 6(7): 501-505. WU Y T, SUN C, WANG B, et al. Treatment of the dislocation of the elbow associated with lateral condyle fracture of the humerus in children[J]. Chin J Bone Joint, 2017, 6(7): 501-505. |
| [5] |
GUPTA P, SOOD M, GUPTA S, et al. Malunited lateral condyle fracture of humerus with elbow dislocation: a diagnostic dilemma[J]. Eur J Orthop Surg Traumatol, 2018, 28(7): 1441-1445. |
| [6] |
邹艺辉. 培养医生"序列治疗" 理念对先天性中外耳畸形患者的重要意义[J]. 中华耳科学杂志, 2017, 15(2): 263-266. ZOU Y H. Importance of sequential treatment training in management of middle and outer ear congenital deformations[J]. Chin J Otol, 2017, 15(2): 263-266. |
| [7] |
TAN S H S, DARTNELL J, LIM A K S, et al. Paediatric lateral condyle fractures: a systematic review[J]. Arch Orthop Trauma Surg, 2018, 138(6): 809-817. |
| [8] |
FRONGIA G, GVNTHER P, ROMERO P, et al. Elbow dislocation in childhood. long-term observational study[J]. Unfallchirurg, 2012, 115(2): 125-133. |
| [9] |
GOTTLIEB M, SULEIMAN L I. Current approach to the management of forearm and elbow dislocations in children[J]. Pediatr Emerg Care, 2019, 35(4): 293-298. |
| [10] |
LIEBER J, ZUNDEL S M, LUITHLE T, et al. Acute traumatic posterior elbow dislocation in children[J]. J Pediatr Orthop B, 2012, 21(5): 474-481. |
| [11] |
KIRKOS J M, BESLIKAS T A, PAPAVASILIOU V A. Posteromedial dislocation of the elbow with lateral condyle fracture in children[J]. Clin Orthop Relat Res, 2003(408): 232-236. |
| [12] |
MURNAGHAN J M, THOMPSON N S, TAYLOR T C, et al. Fractured lateral epicondyle with associated elbow dislocation[J]. Int J Clin Pract, 2002, 56(6): 475-477. |
| [13] |
ABZUG J M, DUA K R, KOZIN S H, et al. Current concepts in the treatment of lateral condyle fractures in children[J]. J Am Acad Orthop Surg, 2020, 28(1): e9-e19. |
| [14] |
李敏, 孟海亮, 苏菲, 等. 关节造影辅助治疗儿童骨折移位≤ 2 mm肱骨外髁骨折[J]. 中华创伤骨科杂志, 2018, 20(9): 803-805. LI M, MENG H L, SU F, et al. Arthrography in treatment of humeral condyle fractures with displacement of less than 2 mm in children[J]. Chin J Orthopaedic Trauma, 2018, 20(9): 803-805. |
| [15] |
GOLDFLAM K. Evaluation and treatment of the elbow and forearm injuries in the emergency department[J]. Emerg Med Clin North Am, 2015, 33(2): 409-421. |
| [16] |
ZHANG D J, YUAN Y Y, SU Y, et al. Sequential bilateral cochlear implantation in a child with severe external, middle, and inner ear malformations: surgical considerations and practical aspects[J]. ORL J Otorhinolaryngol Relat Spec, 2021, 83(6): 471-477. |




