血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura, TTP)是一组微血管血栓-出血综合征,是一种罕见并威胁生命的疾病,国外报道发生率为(3~11)/100万[1],国内尚少见该方面报道资料。TTP发病无种族、地域差异性,患者多见于成人,以育龄期女性多见。TTP分为遗传性和获得性,遗传性TTP发病率较低,获得性TTP可由感染、肿瘤、妊娠等原因诱发。目前临床对TTP已有较明确的诊断治疗方案,但妊娠期TTP起病急骤,发病凶险,临床症状无特异性,产科医师早期识别困难,易造成诊断治疗延误。该病如诊治不及时,将对母儿造成严重危害,母儿病死率极高。另外,对妊娠期TTP终止妊娠时机及方式目前临床尚无明确报道。本研究报告本科收治的2例妊娠期TTP病例并结合文献报道探讨早期诊治的重要性及诊治策略,为临床提供一定的参考价值。
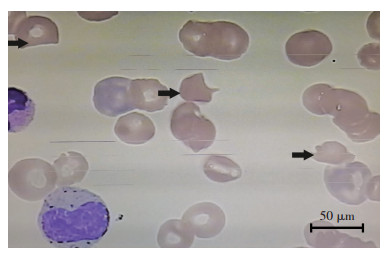
1 资料与方法 1.1 临床资料 1.1.1 病例1患者,女性,33岁,孕2产1,因“剖宫产术后4 d,头晕呕吐”于2015年1月28日于本院产科住院治疗。既往无血小板减少病史,妊娠期诊断亚临床甲状腺功能减退症。此次妊娠36周发现血小板(PLT)37×109/L,孕37+2周复查血红蛋白(Hb) 119 g/L、PLT 21×109/L,凝血功能、肝肾功能无异常。孕37+4周因“胎心异常、臀位、羊水偏少”行剖宫产术,顺利取出一活婴,术中出血200 mL。术后第1天查血常规:白细胞(WBC)16.25×109/L、Hb 86 g/L、PLT 15×109/L、网织红细胞(Ret)7.1%;术后第2天复查血常规:Hb 74 g/L、PLT 10×109/L、Ret 9.6%。术后第2天因个人原因要求出院。术后第4天因头晕、咽痛、恶心、呕吐再次入院,查体:体温37.7 ℃,脉搏110次/min,呼吸25次/min,血压110/70 mmHg,神情淡漠,贫血貌,巩膜黄染,臀部可见瘀斑。辅助检查:血常规:Hb 62 g/L、PLT 7×109/L、Ret 18.1%;肝功:ALT 29 IU/L、AST 100 IU/L、总胆红素(TBIL)46.20 μmol/L、间接胆红素(IBIL)39.19 μmol/L;肾功:Cr 85.0 μmol/L。入院后予以吸氧、补液、抗感染、输血等对症治疗,病情无好转,出现发热、嗜睡、烦躁等症状。动脉血气分析:pH 7.49,乳酸4.0 mmol/L;辅助检查:Hb 69 g/L、PLT 9×109/L、Ret 12.3%;TBIL 43.52 μmol/L、IBIL 31.07 μmol/L;Cr 86.0 μmol/L。外周血涂片可见畸形红细胞及红细胞碎片,比例占4%(图 1),诊断考虑TTP。立即转ICU,予静注人免疫球球蛋白0.4 g/(kg·d)、甲强龙2 mg/(kg·d)治疗;同时行血浆置换,置换出暗红色血浆1 000 mL,输入血浆600 mL、红细胞悬浮液560 mL。术后第5天出现意识障碍,四肢不自主活动,左下肢病理征阳性,尿少,酱油色。行气管插管机械辅助通气,血压进行性降低,抢救无效死亡。死亡诊断:剖宫产术后、妊娠合并血栓性血小板减少性紫癜、多器官功能衰竭。
|
| 箭头示破碎红细胞 图 1 外周血涂片观察畸形红细胞及红细胞碎片 |
1.1.2 病例2
患者, 女性,34岁,因“停经17+5周,上腹痛伴皮肤黄染1个月”于2020年7月1日于本院产科入院治疗。孕2产1,剖宫产1次,前次妊娠有血小板减少病史,分娩后恢复正常。入院查体:体温36.8 ℃,脉搏78次/min,呼吸18次/min,血压102/61 mmHg,全身皮肤黏膜及巩膜黄染,右大腿见少量瘀斑,心肺查体无异常,神经系统查体无异常。血常规:WBC 5.75×109/L、中性粒细胞百分比79.90%、Hb 75 g/L、PLT 50×109/L、Ret 7.83%;肝功:TBIL 201.52 μmol/L、IBIL 49.80 μmol/L;直接、间接抗人球蛋白试验阴性;血小板抗体筛查阴性;脾脏彩超:脾实质内未见异常,脾大;骨髓穿刺:造血组织增生活跃,部分成熟巨产板欠佳,血小板呈簇,散在可见。入院第2天复查Hb 60 g/L、PLT 25×109/L,外周血图文:可见破碎红细胞(2.7%),诊断考虑TTP,立即予血浆置换、糖皮质激素及人免疫球蛋白治疗,输血纠正贫血。入院第3天查ADAMTS13活性低(18.6%,参考范围68%~131%)。经2次血浆置换后复查外周血图文未见破碎红细胞停止血浆置换,入院第5天复查Hb 73 g/L、PLT 44×109/L。孕妇为意外妊娠要求引产,遂行利凡诺羊膜腔穿刺引产术经阴道分娩一死胎,无产后出血。产后4 d出院,复查Hb 82 g/L、PLT 86×109/L,TBIL 50.17 μmol/L、IBIL 20.15 μmol/L;Cr 39.15 μmol/L,院外继续口服甲泼尼龙50 mg/d治疗。出院诊断:妊娠合并血栓性血小板减少性紫癜、中度贫血、中孕引产后。
1.2 文献收集通过中国知网、万方数据库及Pubmed网站,以“妊娠、血栓性血小板减少性紫癜、thrombotic thrombocytopenic purpura、TTP”等作为检索词检索2000年至今国内外妊娠合并TTP的信息较完整的病历资料,进行整理和分析。
2 结果共搜索信息较完整的病例报道57例(包括本研究2例),临床特点详见表 1(仅列出2015年至今妊娠合并TTP患者病例资料)[2-13]。发病孕周明确的52例孕产妇中,孕早期发病8例(15.4%),孕中期发病12例(23.1%),孕晚期发病29例(55.8%),产后发病3例(5.7%),发病年龄为17~39(26.49±5.22)岁。57例孕产妇起病均有不同程度的溶血性贫血和血小板减少;有神经系统症状者37例(64.9%),多表现为头痛、意识障碍、癫痫或视力障碍;发热者13例(22.8%),主要为低热和中等发热;肾功异常者24例(42.1%);病情加重出现TTP三联征(微血管病溶血性贫血、血小板减少、神经系统症状)26例(45.6%),其中死亡5例(19.2%);合并五联征(三联征+发热、肾功能损害)7例(12.3%),其中死亡4例(57.1%)。36例行血管性血友病因子裂解酶ADAMTS13活性检测,活性重度降低者(活性<10%[14])28例(77.8%)。44例孕产妇进行血浆置换,3例(6.8%)死亡,出现流产或死胎13例(29.5%),其中孕早期流产1例,孕中期引产2例,死胎10例;13例孕产妇未进行血浆置换,9例(69.2%)死亡,流产或死胎5例(38.5%),其中孕早期流产2例,死胎2例,新生儿死亡1例;两组比较,血浆置换组孕产妇死亡率明显低于未血浆置换组(P<0.05),胎儿不良结局发生率(流产、死亡)两组差异无统计学意义(表 2)。
| 文献 | 序号 | 年龄/岁 | 发病孕周 | 神经系统症状 | 体温/℃ | Hb/g·L-1 | PLT/109·L-1 | LDH/IU·L-1 | TBIL/mg·dL-1 | |
| 刘燕燕等[2] | 1 | 26 | 产后 | 面部发麻、神志不清 | 40 | 91 | 6 | 2 770 | 2.07 | |
| 姜薇等[3] | 2 | NA | NA | NA | 36.5 | 64 | 8 | NA | 3.5 | |
| TSUDA等[4] | 3 | 28 | 29 | 意识模糊、右侧瘫痪、视力消失 | NA | 53 | 21 | 1 673 | NA | |
| SENANAYAKE等[5] | 4 | NA | 38 | 癫痫 | NA | 50 | 60 | 1344 | 11.4 | |
| ZHANG等[6] | 5 | 39 | 17 | NA | NA | NA | 6 | NA | NA | |
| ROTTENSTREICH等[7] | 6 | 25 | 34 | NA | NA | 79 | 21 | 1 118 | 1.93 | |
| STRAUBE等[8] | 7 | 24 | 35 | 精神紊乱 | NA | 93 | 70 | 4 085 | NA | |
| ARZUAGA-MENDEZ等[9] | 8 | 35 | 7 | NA | NA | 81 | 15 | >2 000 | NA | |
| AMINIMOGHADDAM等[10] | 9 | 21 | 29 | NA | 38.4 | 49 | 21 | 1 910 | 1.8 | |
| 李玲霞等[11] | 10 | 21 | 38+6 | 意识模糊 | 36.6 | 71 | 13 | NA | ↑ | |
| 11 | 25 | 37+3 | 意识模糊 | 39 | 84 | 7 | 841 | ↑ | ||
| 12 | 34 | 21 | 头痛、意识模糊 | 36.8 | 59 | 6 | 896 | ↑ | ||
| 13 | 20 | 32 | 视物模糊 | 36.8 | 54 | 7 | 3 640 | ↑ | ||
| DE SOUZA JR等[12] | 14 | 27 | 20 | NA | NA | 65 | 11 | 1 675 | 1.0 | |
| 杨新军等[13] | 15 | 31 | 36 | NA | 37.5 | 54 | 18 | 4 450 | NA | |
| 文献 | Cr/μmol·L-1 | Ret(%) | 破碎红细胞(%) | ADAMTS13活性(%) | PLEX | steroids | IVIG | 新生儿/胎儿 | 母亲 | |
| 刘燕燕等[2] | 85.7 | NA | ↑ | 2 | + | + | + | 存活 | 存活 | |
| 姜薇等[3] | 128.5 | NA | ↑ | 2 | + | + | - | 存活 | 存活 | |
| TSUDA等[4] | N | NA | NA | <0.5 | + | - | - | 死亡 | 存活 | |
| SENANAYAKE等[5] | 150 | 4.5 | ↑ | NA | + | - | - | 存活 | 存活 | |
| ZHANG等[6] | N | NA | NA | 3 | + | - | - | 流产 | 死亡 | |
| ROTTENSTREICH等[7] | N | 6 | ↑ | 0 | + | + | - | 存活 | 存活 | |
| STRAUBE等[8] | NA | ↑ | ↑ | 16 | + | + | - | 存活 | 存活 | |
| ARZUAGA-MENDEZ等[9] | 94 | NA | NA | <3 | + | + | - | 存活 | 存活 | |
| AMINIMOGHADDAM等[10] | 470 | NA | ↑ | NA | + | + | - | 死亡 | 存活 | |
| 李玲霞等[11] | 237 | 7.1 | N | NA | - | - | - | 存活 | 死亡 | |
| 138 | N | N | NA | - | + | + | 存活 | 死亡 | ||
| 58 | 13.5 | 4.2 | NA | + | + | + | 存活 | 存活 | ||
| 111 | 9.2 | 3.4 | 8.9 | + | + | + | 存活 | 存活 | ||
| DE SOUZA JR等[12] | 97.2 | 1.82 | + | <5 | + | + | - | 存活 | 存活 | |
| 杨新军等[13] | 451 | NA | NA | 35 | - | + | - | 存活 | 存活 | |
| Hb:血红蛋白;PLT:血小板;LDH:乳酸脱氢酶;TBIL:总胆红素;Cr:肌酐;Ret:网织红细胞;NA(Not available):文献中未见相关资料;N(Normal):正常;↑:明显升高,文献未记录准确数值;PLEX:血浆置换;steroids:类固醇激素;IVIG:静脉注射免疫球蛋白;FFP:新鲜冰冻血浆;+:已使用;-:未使用 | ||||||||||
| 组别 | n | 流产/死胎/新生儿死亡 | 孕妇死亡 |
| 血浆置换组 | 44 | 13(29.5) | 3(6.8) |
| 未行血浆置换组 | 13 | 5(38.5) | 9(69.2) |
| χ2值 | 0.072 | 19.914 | |
| P值 | 0.789 | <0.001 |
3 讨论
妊娠期TTP占TTP总发病率的10%~30%[15],妊娠各阶段均可发病,多发生在妊娠中晚期,本研究统计的中晚期发病率为78.9%。目前认为TTP发病机制为:血管性血友病因子裂解酶(ADAMTS13)的基因发生突变(遗传性)或其抑制性抗体增加(获得性),ADAMTS 13数量减少或活性降低,超大分子量的血管性血友病因子vWF多聚体增多,诱发血小板聚集,导致广泛的微血管内血小板性血栓形成,血小板消耗,发生微血管病性溶血,脏器功能损伤[16]。
TTP的诊断无金标准,主要包括临床症状和实验室检查。临床症状为经典五联征:血小板减少、微血管病性溶血性贫血、肾功能衰竭、发热和神经系统症状。由于出现五联征已属病情晚期,因此其中血小板减少及微血管病性溶血性贫血的诊断重要性日益受到重视,外周血涂片结果显示破碎红细胞比例>1%是诊断微血管病性溶血的有力证据[17-18]。因此,对出现血小板减少合并贫血的孕产妇尽快行外周血涂片检查,如明确贫血为微血管病性溶血性贫血,可推定诊断TTP,有利于早期识别诊断TTP。其他特征性实验室检查结果包括直接抗球蛋白试验(Coombs试验)阴性、乳酸脱氢酶(LDH)升高、间接胆红素升高、结合珠蛋白降低及网织红细胞计数升高。有条件者可行ADAMTS 13活性检测(血浆置换前),ADAMTS13活性低于10%可支持TTP诊断[14, 18-19]。
妊娠合并TTP起病急,病情重,不及时治疗几乎都会致命;如采取适当治疗,生存率可达90%[20]。因此,一旦根据临床特征和初始实验室检测推定诊断为TTP的孕产妇应尽快治疗[21]。TPP的预后与发病时间相关,发病孕周越晚,预后越好[22],治疗首选血浆置换,辅以免疫治疗,血浆置换可补充外源性ADAMTS13,有效去除其抗体和vWF多聚体,补充vWF[23];调节机体免疫功能,提高处理异体和自身抗原的能力[21]。血浆置换可使TTP的死亡率从80%~90%降至10%~20%[20]。若无条件立即实施血浆置换者可尽快输注大量新鲜血浆,其作用仅次于血浆置换,血小板输注仅限于有生命危险的出血患者,禁止预防性输注血小板,以免加重血栓形成。常规推荐血浆置换量为每次2 000 mL(或40~60 mL/kg),每日1~2次,直至症状缓解、PLT及LDH恢复正常2 d后停止[17-18],但临床具体方案还需根据患者病情进展情况及医疗机构条件决定。病情进展可出现心脏受累如心律失常、心脏性猝死、心肌梗死、心源性休克和/或心力衰竭,以及典型的三联征或五联征,死亡率极高,预后差。本研究中出现三联征26例(45.6%),死亡5例(19.2%);出现五联征7例(12.3%),死亡4例(57.1%);13例未行血浆置换,9例死亡,44例进行血浆置换,其中38例联合至少一种免疫治疗,孕产妇死亡共3例。1例为复发性、难治性TTP引起多局灶性心肌出血,心肌内广泛血栓形成,导致心脏骤停;2例为病情进展快,血浆置换时间延迟,短时间内出现TTP五联征,抢救无效死亡。
另外,对疑诊TTP的孕产妇还需与其他可导致微血管病性溶血及血小板减少的系统性疾病(如子痫前期、HELLP综合征、DIC、感染、系统性红斑狼疮、抗磷脂综合征等)鉴别,以上疾病常会伴随有高血压、凝血功能异常、感染征象以及自身免疫抗体检测结果异常。与TTP不同的是,以上这些疾病不会出现ADAMTS13严重缺乏,并且这些疾病应针对其基础疾病进行治疗,而非首先血浆置换。子痫前期、HELLP综合征属妊娠期高血压疾病,该病引起的血栓性微血管病在妊娠终止后通常会逐渐缓解。
妊娠合并TTP的终止妊娠时机及终止妊娠方式无统一共识,应结合患者病情严重程度、孕周及胎儿情况共同决定。分娩不会使TTP缓解,终止妊娠指征取决于产科指征。若在孕期行规范化血浆置换等治疗且效果良好者,可妊娠至足月。SCULLY等[24]报道1例孕妇中孕期出现TTP,伴有右肢肌无力、视力障碍、言语不清和癫痫发作,孕期反复发作4次,血浆置换70余次,联合免疫治疗,孕38周催引产,阴道分娩一活婴,体质量2 800 g。
总之,TTP临床表现多样化,诊断及鉴别困难,若不及时治疗死亡率高,预后差,一旦拟诊TTP,应由产科、儿科、血液科、输血科和重症医学科等多学科团队协作治疗[25],在24~48 h内立即开始血浆置换并联合免疫治疗,血浆置换时间越早,治疗效果及临床预后越好。
| [1] |
王夕妍, 杨仁池. 血栓性血小板减少性紫癜治疗新进展[J]. 中华血液学杂志, 2019, 40(12): 1055-1059. WANG X Y, YANG R C. Advances in the treatment of thrombotic thrombocytopenic purpura[J]. Chin J Hematol, 2019, 40(12): 1055-1059. |
| [2] |
刘燕燕, 曾万江, 徐晓燕, 等. 产后并发血栓性血小板减少性紫癜1例报告及文献复习[J]. 医学信息, 2019, 32(9): 189-190, 192. LIU Y Y, ZENG W J, XU X Y, et al. Postnatal thrombotic thrombocytopenic purpura: a case report and literature review[J]. Med Inf, 2019, 32(9): 189-190, 192. |
| [3] |
姜薇, 王慧智, 卢秋阳, 等. 产后并发血栓性血小板减少性紫癜1例[J]. 牡丹江医学院学报, 2020, 41(3): 133-134, 167. JIANG W, WANG H Z, LU Q Y, et al. Postnatal thrombotic thrombocytopenicpurpura: a case report[J]. J Mudanjiang Med Univ, 2020, 41(3): 133-134, 167. |
| [4] |
TSUDA M, SHIRATSUCHI M, NAKASHIMA Y, et al. Upshaw-Schulman syndrome diagnosed during pregnancy complicated by reversible cerebral vasoconstriction syndrome[J]. Transfus Apher Sci, 2018, 57(6): 790-792. |
| [5] |
SENANAYAKE H M, PATABENDIGE M. Two potentially lethal conditions of probable immune origin occurring in a pregnant woman: a case report[J]. J Med Case Rep, 2018, 12(1): 158. |
| [6] |
ZHANG J, BAUGH L, GUILEYARDO J, et al. Thrombotic thrombocytopenic purpura with Graves' disease during pregnancy[J]. Proc (Bayl Univ Med Cent), 2020, 33(2): 270-272. |
| [7] |
ROTTENSTREICH A, KALISH Y, TVITO A, et al. Acquired thrombotic thrombocytopenic purpura in pregnancy: The role of placental and breast-milk mediated transfer of ADAMTS13-autoantibodies[J]. Thromb Res, 2017, 156: 80-81. |
| [8] |
STRAUBE L E, DE RIDDER G G, HUBER C A, et al. Spinal anesthetic in a patient with a platelet count of 7000×109/L and undiagnosed thrombotic thrombocytopenic purpura: a case report[J]. A A Pract, 2020, 14(6): e01184. |
| [9] |
ARZUAGA-MENDEZ J, MORENO M, MATEOS-MAZÓN J J, et al. Acquired thrombotic thrombocytopenic purpura diagnosed during first trimester of pregnancy with excellent outcome after plasma exchange and rituximab, a case report[J]. Clin Case Rep, 2021, 9(3): 1304-1306. |
| [10] |
AMINIMOGHADDAM S, AFROOZ N, NASIRI S, et al. A COVID-19 pregnant patient with thrombotic thrombocytopenic purpura: a case report[J]. J Med Case Rep, 2021, 15(1): 104. |
| [11] |
李玲霞, 吕小慧, 刘朵朵, 等. 妊娠合并血栓性血小板减少性紫癜4例临床分析[J]. 中国妇幼健康研究, 2021, 32(4): 597-602. LI L X, LYU X H, LIU D D, et al. Clinical analysis of 4 cases of pregnancy complicated with thrombotic thrombocytopenic purpura[J]. Chin J Woman Child Heal Res, 2021, 32(4): 597-602. |
| [12] |
DE SOUZA JR V R, DE OLIVEIRA A B C, VANDERLEI A M, et al. Inherited thrombotic thrombocytopenic purpura mimicking immune thrombocytopenic purpura during pregnancy: a case report[J]. J Med Case Rep, 2018, 12(1): 15. |
| [13] |
杨新军, 林静, 汪晶华, 等. 剖宫产后TTP致妊娠相关急性肾损伤一例经验与教训[J]. 临床误诊误治, 2018, 31(1): 34-37. YANG X J, LIN J, WANG J H, et al. Experiences and lessons of one postpartum thrombotic thrombocytopenic purpura with hemorrhage lead to preg-nancy-related acute kidney injury[J]. Clin Misdiagn Misther, 2018, 31(1): 34-37. |
| [14] |
GEORGE J N, NESTER C M, MCINTOSH J J. Syndromes of thrombotic microangiopathy associated with pregnancy[J]. Hematol Am Soc Hematol Educ Program, 2015, 2015: 644-648. |
| [15] |
FAKHOURI F, SCULLY M, PROVÔT F, et al. Management of thrombotic microangiopathy in pregnancy and postpartum: report from an international working group[J]. Blood, 2020, 136(19): 2103-2117. |
| [16] |
CINES D B, LEVINE L D. Thrombocytopenia in pregnancy[J]. Blood, 2017, 130(21): 2271-2277. |
| [17] |
中华医学会血液学分会血栓与止血学组. 血栓性血小板减少性紫癜诊断与治疗中国专家共识(2012年版)[J]. 中华血液学杂志, 2012, 21(11): 983-984. Group of Thrombosis and Hemostasis of Hematology Branch of Chinese Medical Association. Diagnosis and treatment of thrombotic thrombocytopenic purpura in China(2012)[J]. Chin J hematol, 2012, 21(11): 983-984. |
| [18] |
MATSUMOTO M, FUJIMURA Y, WADA H, et al. Diagnostic and treatment guidelines for thrombotic thrombocytopenic purpura (TTP) 2017 in Japan[J]. Int J Hematol, 2017, 106(1): 3-15. |
| [19] |
ZHENG X L, VESELY S K, CATALAND S R, et al. ISTH guidelines for the diagnosis of thrombotic thrombocytopenic purpura[J]. J Thromb Haemost, 2020, 18(10): 2486-2495. |
| [20] |
唐加明. 妊娠合并血栓性血小板减少性紫癜[J]. 中华产科急救电子杂志, 2015, 4(1): 10-14. TANG J M. Thrombotic thrombocytopenic purpura in pregnancy[J]. Chin J Obstet Emerg Electron Ed, 2015, 4(1): 10-14. |
| [21] |
ZHENG X L, VESELY S K, CATALAND S R, et al. ISTH guidelines for treatment of thrombotic thrombocytopenic purpura[J]. J Thromb Haemost, 2020, 18(10): 2496-2502. |
| [22] |
COPPO P, VEYRADIER A, French Reference Center for Thrombotic Microangiopathies(CNR-MAT). TTP in the setting of pregnancy: The story still has to be written[J]. J Thromb Haemost, 2020, 18(10): 2775-2777. |
| [23] |
MARINS L R, DA ROCHA OPPERMANN M L. Thrombotic thrombocytopenic purpura and acquired immunodeficiency syndrome diagnosed in pregnancy: Case report[J]. J Obstet Gynaecol Res, 2021, 47(5): 1898-1902. |
| [24] |
SCULLY M, STARKE R, LEE R, et al. Successful management of pregnancy in women with a history of thrombotic thrombocytopaenic purpura[J]. Blood Coagul Fibrinolys, 2006, 17(6): 459-463. |
| [25] |
ROTTENSTREICH A, DOR S, KEREN-POLITANSKY A, et al. Pregnancy and non-pregnancy related immune thrombotic thrombocytopenic purpura in women of reproductive age[J]. J Thromb Thrombolys, 2021, 51(1): 187-193. |




