后天性麻痹性斜视是眼科和神经科的常见病,多以突发双眼复视、眼球运动障碍、眼位偏斜为主要表现。其病因复杂,常与全身疾病紧密关联,诊断和鉴别诊断比较困难,临床上容易漏诊和误诊[1-2]。随着全国人口增长及预期寿命的延长,糖尿病、高血压、动脉硬化的发病率逐渐上升,后天性麻痹性斜视的患病人数也将随之增加[3-4]。对该病的及早诊断和治疗是建立患者正常的双眼视功能的关键[5]。准确测定斜视度对于观察麻痹性斜视患者的病情变化和治疗效果、设计手术治疗方案均有十分重要的意义[6-7]。
三棱镜交替遮盖法是临床上眼科医师测量斜视角度的金标准[8-9],检查时需在患者眼前放置一定度数的三棱镜,使光线经三棱镜折射后准确落在斜视眼的黄斑中心凹,可测量包括隐斜和显斜在内的全部斜视度数[10]。然而,该法在使用过程中可能出现误差。首先,整个检查过程需要患者高度配合,若患者出现头位及身体的移动,所得结果将由于位置的相对偏移而造成测量误差[9-10],甚至对于小度数斜视漏诊[11-12]。其次,在检查过程中,若检查者之眼偏离了患者之注视眼和/或被检眼的视轴,将产生“人为偏斜角”,这种现象难以避免,当进行远距离检查时则更加明显[10]。另外,检查者的主副眼和双眼间距也会影响其观察患者角膜映光点的位置,从而产生偏差。以上各方面误差可相互叠加,从而影响临床诊断及手术量的计算,因此在某些情况下,三棱镜交替遮盖法的测量结果缺乏可重复性。探索一种能够准确定性诊断麻痹性斜视并定量测定其斜视度的方法,一直是斜视领域不断探索的重要内容[5]。目前国内外尚无有关评价Hess屏自动记录软件系统(Hess automatic screen recording system, Hess-01型)定性及定量诊断麻痹性斜视的准确性、稳定性和便捷性的临床研究报道。本研究采用Hess-01型对具有复视主诉的患者进行检查,通过与9个诊断眼位三棱镜交替遮盖法的检查结果相比较,探讨Hess屏自动记录软件系统对后天性麻痹性斜视的诊断效能,从而为临床诊断后天性麻痹性斜视寻求便捷、准确的检测手段。
1 资料与方法 1.1 研究对象采用观察性研究方法,收集2018年12月至2019年12月期间在本院眼科门诊、会诊及住院的70例有复视主诉的患者,年龄12~85(46.5±16.1)岁(中位数46岁),病程3 d至5个月。其中男性39例,女性31例,均为单眼发病。纳入标准:患者查体合作;复视症状出现于半年以内;无眼球震颤;均可以交替注视,且注视性质为中心注视,无眼部其他器质性疾患。排除标准:具有异常视网膜对应;存在异常Kappa角;既往斜视矫正或其他眼部手术史。被检者均对本研究知情同意,检查前均签署知情同意书。
1.2 研究方法 1.2.1 常规检查及流程纳入研究的每位患者均在同一天完成各项检查。常规了解现病史、既往史和全身病史。检查裸眼视力、眼压、裂隙灯及眼底,角膜映光法观察33 cm眼位。使用同视机检查视网膜对应情况。检查单眼及双眼眼球运动。用红玻片法检查复视像,对麻痹肌定性诊断。旋转斜视常规散瞳后行眼底照相。患者均可交替注视,无异常视网膜对应。通过三棱镜交替遮盖法和Hess-01(图 1,陕西视健电子科技有限公司)行斜视角定量检查,两种检查方法之间间隔超过15 min。

|
| 设立了面托架以保持患者在接受检查时头位的固定;患者可通过鼠标控制绿视标的移动 图 1 Hess屏自动记录软件系统 |
1.2.2 麻痹性斜视的诊断标准
参照《新编临床眼科学》[13]及《眼科诊疗常规》[14]中的诊断标准:①眼位偏斜,视轴向麻痹肌作用相反方向偏斜;②眼球向麻痹肌作用方向运动受限,斜视角随眼球转向麻痹肌作用方向而逐渐增大;③第二斜视角大于第一斜视角;④可伴有复视与代偿头位。
1.2.3 三棱镜交替遮盖法和Hess-01进行斜视角定量检查 1.2.3.1 三棱镜交替遮盖法分别使患者头位居于原在位、右转位、左转位、正上转位、正下转位、右上转位、右下转位、左上转位、左下转位(转动幅度均为15°)时测量斜视角。嘱被检者一只眼注视33 cm处视标,将三棱镜放于偏斜眼前,根据斜视眼偏斜的方向,将三棱镜的尖端指向眼的偏斜方向,交替遮盖双眼,观察三棱镜后的眼是否移动以增减三棱镜度数,指导眼球不动,记录此时的三棱镜度为斜视度数。将三棱镜放于另一只眼前,以同样的方法检查并记录;如果麻痹眼同时有水平与垂直斜位,则作为两种成分分别测出斜视度。斜视角的测量由同一名眼肌专业高年资主治医师操作,由同一名记录员负责记录数据。每个方位的角度测量3次,取其平均值。
1.2.3.2 Hess-01测量方法采用Hess-01。嘱患者将下颌放置于面部托架的下颌托,调整座椅及下颌位置,使鼻部置于红绿眼镜下方中央固定,用戴红镜片眼注视屏幕中央(原在位)的红色视标,确定好注视方位后,保持头位、面部固定;嘱患者通过鼠标移动绿色视标到与红色视标重合的位置,检查者通过单击键盘上的“Enter”键确认;依次记录患者双眼15°注视野范围内的9个诊断眼位的斜视度。电脑自动生成检查结果图像(图 2),根据图像结果换算斜视圆周度(图 3)并记录、存档。重复测量3次,每个方位的斜视角度取3次测量的平均值。

|
| 图 2 Hess屏自动记录软件系统检查1例右眼外直肌麻痹患者的定性诊断结果 |

|
| 图 3 Hess屏自动记录软件系统检查1例右眼外直肌麻痹患者所得9个诊断眼位各15°方向斜视度的定量结果 |
1.2.4 其他检查
所有患者行血液生化检验、头颅CT及头颈部血管彩超检查,并请神经内科医师会诊,明确是否同时存在其他神经相关疾患。部分患者行头颅MRI、脑电图检查。对于疑诊甲状腺相关眼病者行甲功检验及甲状腺彩超检查;对于疑诊重症肌无力的患者行肌电图及新斯的明试验。
1.3 统计学方法采用SPSS 18.0统计学软件进行数据处理。对于两种方法定性诊断后天性麻痹性斜视的结果,通过配对四格表χ2检验,比较两种方法检出率的差异(四格表中如果某一格的期望值< 1,或研究对象的总例数 < 40例,则运用Fisher确切概率检验)。通过Kappa检验对定性诊断的结果进行一致性分析。对于Hess-01定性诊断麻痹性斜视的准确性,通过计算其灵敏度、特异度、约登指数、阳性似然比(LR+)及阴性似然比(LR-)进行分析。在评价Hess-01与金标准测得斜视度的关系时,对于服从正态分布的测量结果,其相关程度以Pearson相关系数表示;对于不服从正态分布的测量结果,其相关程度以Spearman秩相关系数表示。对于Hess-01定量测定斜视度结果的可重复性,采用组内相关系数(interclass correlation coefficient, ICC)和变异系数(coefficients of variation, CV)进行分析;对于完成Hess-01与三棱镜检查所需时间的差异,采用配对t检验进行对比。以P < 0.05为差异有统计学意义。
2 结果 2.1 Hess-01定性诊断后天性麻痹性斜视的准确性分析根据三棱镜交替遮盖法结合麻痹性斜视诊断标准,70例患者中,最终确诊为麻痹性斜视者50例,检出率为71.4%;其中外展神经麻痹(外直肌麻痹)17例,动眼神经麻痹28例(其中单纯内直肌麻痹15例,上直肌麻痹7例,下直肌麻痹6例),滑车神经麻痹(上斜肌麻痹)5例。应用Hess-01对70例研究对象进行定性诊断,结果显示:50例通过三棱镜交替遮盖法确诊为麻痹性斜视的患者,均被Hess-01诊断为异常(真阳性);20例经三棱镜交替遮盖法确诊为正常的研究对象中,被Hess-01判断为正常者有15例(真阴性),异常者有5例(其中4例被判断为内直肌麻痹,1例为外直肌麻痹),检出率为78.6%。与三棱镜交替遮盖法(参考麻痹性斜视诊断标准)的定性诊断结果相比较,二者检出率的差异有统计学意义(P < 0.05,表 1)。Hess-01诊断后天性麻痹性斜视的灵敏度为100%,特异度为75%,正确诊断指数为0.75;LR+为4,LR-为0,定性诊断的准确率为92.9%。
| 三棱镜交替遮盖法 | Hess-01 | 合计 | |
| 麻痹性斜视 | 正常 | ||
| 麻痹性斜视 | 50 | 0 | 50 |
| 正常 | 5 | 15 | 20 |
| 合计 | 55 | 15 | 70 |
2.2 两种方法定性诊断后天性麻痹性斜视的一致性分析
对Hess-01和三棱镜交替遮盖法定性诊断后天性麻痹性斜视的结果进行一致性分析,Kappa值为0.811,提示二者的一致性极强。
2.3 两种方法测得斜视角的相关性为保证结果的可比性,将单纯水平性麻痹性斜视患者的斜视角测量结果分为外斜视组(15例)和内斜视组(17例)分别进行分析。为保证结果的可比性,将单纯水平性麻痹性斜视患者分为外斜组(15例)和内斜组(17例),分别分析其水平方向斜视度的相关性。根据Sharpiro-Wilk检验的结果,外斜组麻痹眼在正前方、鼻侧15°方向测得斜视度的数据不服从正态分布(P < 0.05),因此对以上数据通过Spearman秩相关分析进行统计学处理,结果显示:Hess-01和三棱镜交替遮盖法测得的斜视度存在显著的正相关关系(P < 0.001,图 4A,B);在健眼的正前方、鼻侧15°、颞侧15°及麻痹眼的颞侧15°方向测得斜视度的数据服从正态分布(P>0.05),因此对以上数据通过Pearson相关分析进行统计学处理,结果显示:Hess-01和三棱镜交替遮盖法测得的斜视度存在显著的正相关关系(P < 0.001,图 4C、图 5)。根据Sharpiro-Wilk检验的结果,内斜组在麻痹眼的正前方、颞侧15°、鼻侧15°方向及健眼的正前方、颞侧15°方向所测得斜视度的数据服从正态分布(P>0.05),经Pearson相关分析显示,Hess-01和三棱镜交替遮盖法测得斜视度存在显著的正相关关系(P < 0.001,图 6,图 7A、B);健眼鼻侧15°方向斜视度不服从正态分布(P < 0.05),经Spearman秩相关分析显示,Hess-01和三棱镜交替遮盖法测得的斜视度存在显著的正相关关系(P < 0.001,图 7C)。
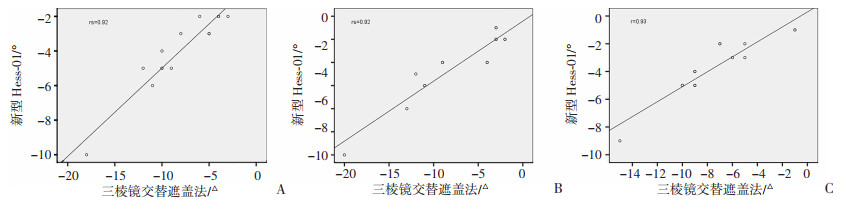
|
| A:患眼正前方(rs=0.92);B:患眼鼻侧方向(rs=0.92);C:患眼颞侧方向(r=0.93) 图 4 两种方法测得麻痹性外斜视患眼的斜视度之间存在显著的正相关关系 |
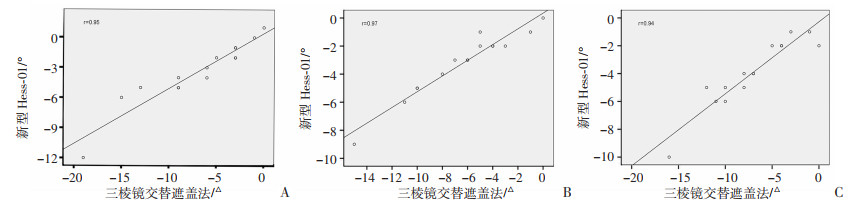
|
| A:健眼正前方(r=0.95);B:健眼鼻侧方向(r=0.97);C:健眼颞侧方向(r=0.94) 图 5 两种方法测得麻痹性外斜视健眼的斜视度之间存在显著的正相关关系 |

|
| A:患眼正前方(r=0.92);B:患眼鼻侧方向(r=0.83);C:患眼颞侧方向(r=0.94) 图 6 两种方法测得麻痹性内斜视患眼的斜视度之间存在显著的正相关关系 |
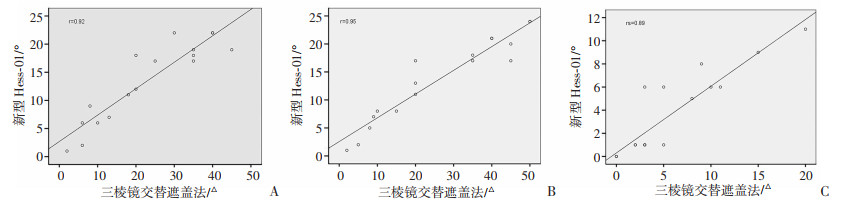
|
| A:健眼正前方(r=0.92);B:健眼鼻侧方向(r=0.95);C:健眼颞侧方向(rs=0.89) 图 7 两种方法测得麻痹性内斜视健眼的斜视度之间存在显著的正相关关系 |
2.4 Hess-01测得斜视角数值的可重复性
Hess-01测得斜视角的数据及重复性结果见表 2~5。Hess-01在健眼、患眼的水平和垂直方位所测得的斜视角度ICC值在0.923~0.997之间,CV在5.0%~20.5%之间。Hess-01在健眼、患眼的水平和垂直方位所测得的斜视角度均体现出很好的可重复性。
| 诊断眼位 | Mean(°) | SDwithin | CV(%) | ICC(95% CI) |
| 第一眼位 | 6.18 | 0.47 | 7.6 | 0.977(0.995-0.998) |
| 鼻侧15° | 8.18 | 0.53 | 6.5 | 0.997(0.996-0.998) |
| 颞侧15° | 4.03 | 0.48 | 12.0 | 0.992(0.987-0.995) |
| 正上方15° | 6.37 | 0.60 | 9.4 | 0.993(0.988-0.996) |
| 正下方15° | 6.50 | 0.57 | 8.7 | 0.993(0.989-0.996) |
| 鼻上方15° | 7.83 | 0.56 | 7.2 | 0.996(0.994-0.998) |
| 鼻下方15° | 7.93 | 0.61 | 7.7 | 0.996(0.994-0.998) |
| 颞上方15° | 3.75 | 0.59 | 15.7 | 0.978(0.965-0.987) |
| 颞下方15° | 4.10 | 0.54 | 13.2 | 0.989(0.983-0.994) |
| 注:ICC使用绝对一致性定义 | ||||
| 诊断眼位 | Mean(°) | SDwithin | CV(%) | ICC(95% CI) |
| 第一眼位 | 3.18 | 0.56 | 17.6 | 0.980(0.968-0.988) |
| 鼻侧15° | 2.83 | 0.58 | 20.5 | 0.970(0.953-0.982) |
| 颞侧15° | 2.77 | 0.50 | 17.9 | 0.923(0.880-0.952) |
| 正上方15° | 2.45 | 0.39 | 15.9 | 0.980(0.968-0.988) |
| 正下方15° | 2.43 | 0.45 | 18.5 | 0.951(0.923-0.970) |
| 鼻上方15° | 2.23 | 0.36 | 16.1 | 0.935(0.898-0.960) |
| 鼻下方15° | 2.65 | 0.47 | 17.7 | 0.931(0.892-0.957) |
| 颞上方15° | 2.65 | 0.46 | 17.4 | 0.944(0.910-0.966) |
| 颞下方15° | 2.59 | 0.37 | 14.3 | 0.961(0.938-0.976) |
| 注:ICC使用绝对一致性定义 | ||||
| 诊断眼位 | Mean(°) | SDwithin | CV(%) | ICC(95% CI) |
| 第一眼位 | 4.79 | 0.57 | 11.9 | 0.953(0.926-0.972) |
| 鼻侧15° | 4.83 | 0.47 | 9.8 | 0.964(0.941-0.980) |
| 颞侧15° | 6.43 | 0.53 | 8.3 | 0.986(0.977-0.992) |
| 正上方15° | 4.63 | 0.51 | 11.0 | 0.970(0.956-0.983) |
| 正下方15° | 4.80 | 0.49 | 10.2 | 0.969(0.948-0.982) |
| 鼻上方15° | 3.52 | 0.43 | 12.2 | 0.970(0.948-0.983) |
| 鼻下方15° | 7.95 | 0.40 | 5.0 | 0.984(0.980-0.990) |
| 颞上方15° | 6.10 | 0.41 | 6.7 | 0.981(0.975-0.989) |
| 颞下方15° | 6.18 | 0.37 | 6.0 | 0.983(0.972-0.990) |
| 注:ICC使用绝对一致性定义 | ||||
| 诊断眼位 | Mean(°) | SDwithin | CV(%) | ICC(95% CI) |
| 第一眼位 | 2.35 | 0.30 | 12.8 | 0.950(0.939-0.962) |
| 鼻侧15° | 2.45 | 0.32 | 13.1 | 0.957(0.942-0.967) |
| 颞侧15° | 2.75 | 0.29 | 10.5 | 0.964(0.949-0.970) |
| 正上方15° | 2.05 | 0.25 | 12.2 | 0.960(0.948-0.975) |
| 正下方15° | 2.42 | 0.26 | 10.7 | 0.952(0.945-0.960) |
| 鼻上方15° | 2.63 | 0.26 | 9.9 | 0.954(0.941-0.963) |
| 鼻下方15° | 2.21 | 0.23 | 10.4 | 0.963(0.959-0.967) |
| 颞上方15° | 1.91 | 0.25 | 13.1 | 0.964(0.960-0.972) |
| 颞下方15° | 1.85 | 0.23 | 12.6 | 0.965(0.960-0.975) |
| 注:ICC使用绝对一致性定义 | ||||
2.5 完成两种检查所需时间的对比
通过Hess-01完成双眼在9个诊断眼位的检查所需时间为(4.38±0.54)min,通过三棱镜交替遮盖法完成双眼在9个诊断眼位的检查所需时间为(12.35±1.54)min,两种检查方法使用时间的差异有统计学意义(t=-42.28,P < 0.05)。
3 讨论 3.1 Hess屏应用于复视检查的研究进展准确可靠地判断受累肌肉和定量测定9个诊断眼位的斜视度,对于麻痹性斜视患者病情变化的观察、手术设计及治疗效果的评估至关重要[1, 11, 15]。传统Hess屏以Hering氏法则为原理,通过检查双眼运动时各眼外肌之间的相对神经兴奋状态,确定肌力异常的眼外肌,对于查找麻痹肌及肌力不足和过强的眼外肌有着很大的诊断价值[9, 11]。但由于其检查过程较为繁琐且结果误差较大,其在临床上的进一步应用亦受到限制。科学家们对传统Hess屏的改进做了很多尝试。首先,有研究者将Hess屏的尺寸减半并与计算机彩色屏幕结合,使被检查者到屏幕的距离也由50 cm缩小为25 cm,然而此举未考虑到双眼间距无法缩小,因此其测量值不能做到几何相似,故未被推广使用[15]。意大利有学者将Hess屏与计算机屏幕相整合以控制红灯的开闭,可以缩短检查时间、提高检查效率,但仍无法对病变程度进行准确的量化[16]。在1998年我国研究者马宗廉等[17]将单片机和Hess屏相结合,使得检查过程更为便捷,诊断结果的准确性亦得到改善,在当时虽独具创新性,但在科技不断发展的今天,该硬件设施已近淘汰,而且目前仍未见对于其测量结果的准确性、可重复性等的相关临床研究报告。DEMER等[18]在1999年研发了生物力学分析系统OrbitTM1.8,该系统通过图像模拟软件运行,将Hess屏结果及其他相关参数相互动,最终可输出为三维彩色图像,能够清晰地显示各条眼外肌和肌腱的运动状态,提供较直观的临床信息,然而对于该模型的准确性仍待进一步探究。BERGAMIN等[19]在2001年设计了三维Hess屏试验,通过在巩膜上安装探查带电的线圈以记录双眼的运动轨迹,从而确定麻痹的眼外肌,可较为精确地显示麻痹肌肉的偏斜程度。但是由于其为半侵入性,需要被检者很高的配合程度,且检查费用昂贵,因此难以在临床中推广应用。在近几年的研究中,AKKINA等[20]提到一种数字化Hess屏在量化观察眼眶骨折患者的隐斜视变化有重要价值,ZHOU等[21]提出了计算机复视试验可用于评估复视的程度,但是,以上两项研究均没有通过与金标准进行对比以评价其设备检查结果的准确性。
3.2 Hess-01的创新性Hess-01沿用了传统Hess屏的诊断原理,在检查时患者通过佩戴红/绿镜片消除双眼的融合力,分离双眼的视野,使双眼的视觉投射方向差异最大化,以诊断和评价复视[9, 11, 23]。理论上讲其测得的斜视度为总斜视度数,包括隐斜和显斜的斜视度数,这一点与三棱镜交替遮盖法具有可比性,后者通过交替遮盖充分打破了双眼融合功能,借助三棱镜的位移作用使偏斜眼的视轴转向正前方,是目前在临床上用于检查斜视度的金标准[5, 9-10]。因此在本研究中对于麻痹性斜视的最终判定参考9个诊断眼位三棱镜交替遮盖法的结果,并以此为金标准,评价Hess-01定性诊断麻痹性斜视的准确性
3.3 Hess-01定性诊断效能本研究结果显示,Hess-01定性诊断后天性麻痹性斜视的灵敏度很高(100%),其特异度也较高(75%),约登指数为0.75,LR+为4,LR-为0。与三棱镜交替遮盖法的最终诊断结果进行一致性检验,Kappa值为0.811,提示二者有着极好的一致性。在本研究中,Hess-01在将所有由三棱镜交替遮盖结合麻痹性斜视诊断标准确诊的患者判为异常的同时,另将5名患者诊断为异常,其中1例为外直肌肌力异常,4例为内直肌肌力异常,而他们都有一些共同的特点:双眼复视均为间断出现,干扰并不严重;通过Hess-01测得的第一与第二斜视角均较小,且仅相差1°,而通过三棱镜交替遮盖法多次检查则无法观察到眼位偏斜。分析其原因,考虑有以下三个方面:第一,可能是在使用三棱镜交替遮盖法进行检查时,由于某些误差导致了其对于小度数斜视的漏诊;第二,考虑由于两种检查方法对融合力消除的程度不同,而Hess-01可以检测出更为潜在的隐斜角度,表现出其检出眼外肌功能异常的灵敏度具有较大优势,有利于早期发现可疑患者,有效避免漏诊;第三,在进行眼肌相关检查时,虽然所有检查项目之间的间隔均超过15 min,但是仍有可能引起眼外肌的疲劳[5],使双眼物象出现瞬间脱离对应点的情况[23]。然而,具体造成这种差异的原因为何,是否Hess-01自身存在一些缺陷,有待今后进一步研究证实。
3.4 Hess-01测定斜视度的可重复性及准确性本研究发现,应用Hess-01测得的斜视度有较高的可重复性。在检查过程中,患者的随机波动和仪器本身的误差均较小,因此其检查结果的可信度较高。在检查时,受检者的下颌受到下颌托的支持,且额部可贴紧于镜架后方,因此可以轻松保持头位,使患者的测试眼与屏幕之间的距离、测试眼与屏幕中心的相对位置保持固定,所以检查结果更为可靠、稳定。患者通过鼠标控制屏幕的绿色视标所确定的结果,较传统Hess屏手持激光笔或绿光手电到屏幕上的投射相比[24],很大程度消除了检查者及患者偏差,可以更为准确地将测试结果定位在屏幕上。而通过三棱镜交替遮盖法检查的过程中,9个诊断眼位的检查均需要变换头位,再依靠检查者主观观察眼球的运动情况,整个过程中出现测量误差的概率较大[10, 22]。
本研究发现,Hess-01测量斜视度与三棱镜交替遮盖法的结果之间存在显著的正相关关系。为了消除近感集合和检查过程中疲劳等因素的影响[5, 7],我们将水平性斜视患者进一步分为外斜视组和内斜视组,发现不管在正常眼或患眼,Hess-01所得主观斜视角(单位为圆周度)和三棱镜交替遮盖法所得客观斜视角(单位为三棱镜度)均存在显著的正相关关系(图 4~15),说明Hess-01能够较准确地测定麻痹性斜视的斜视度,为临床测定斜视角提供参考和补充。
3.5 Hess屏自动记录软件系统的优势本研究通过与三棱镜交替遮盖法相比,发现Hess屏自动记录软件系统在临床应用中有如下优势:①在使用该系统进行检查时,由于下颌托及红/绿眼镜的支持作用,提高了患者的配合程度,使其在整个检查过程中均能够保持头位固定,可有效减少由于患者头位移动而导致的测量误差;而使用三棱镜交替遮盖法进行测定时,若放置在眼前的三棱镜发生倾斜或移动,将会引起偏差的三棱镜效果,且棱镜度数越大,其造成的偏差越大。②Hess屏自动记录软件系统可自动记录每个测试点的相对位置,整个过程更加省时省力;三棱镜交替遮盖法测量斜视度的结果需要手工记录,检查耗时较久。③Hess-01生成的检查图形,可以更加直观地提供临床诊断信息,也可以根据图形信息准确地转化为斜视度的数值;三棱镜交替遮盖法可测出斜视度的数据,对于斜视性质的判定还需配合眼球运动等其他检查。④Hess-01可以更加灵敏地发现双眼的眼外肌功能的差异,而通过三棱镜交替遮盖法有时则难以发现,需要重复多次才能检查出异常,因此后者对于小角度偏差可能存在漏诊的风险性。⑤Hess-01可以通过计算机将所有患者的基本信息、定性检查和定量测定斜视度的结果长期存储,随时查阅,便于对多次检查进行前后对比,方便临床上观察和随访患者的病情进展和治疗效果。
3.6 本研究的局限性本研究中确诊为麻痹性斜视的患者均为半年内首次出现复视症状,经同视机检查证实均不存在异常视网膜对应,其中42名患者的自觉斜视角等于他觉斜视角,8名患者的他觉视角大于自觉斜视角,不超过5°。三棱镜交替遮盖法属于客观检查法,在麻痹肌肌力不足的程度较轻微时,由于每一条眼外肌均有较大的能量储备,其客观检查则可能表现为正常[24-25]。而对于新近发生和主观反应较为敏锐的麻痹性斜视患者来讲,使用主观检查则可以获得比客观检查更为精确的结果[9-10]。由于麻痹性斜视患者复视的可变性及不稳定性,单一的检查方法往往不能满足临床实践的需要[26],因此,在进行诊断时,对于主观检查和客观检查的结果应进行对比并综合分析,若两者的检查结果不同时应该及时复查,以防漏诊和误诊。
本研究纳入的研究对象均为医院普通门诊、会诊及住院患者,样本量较小,并且是单中心、观察性的研究,由于检查时所有研究对象均能充分理解并配合良好,且尚无研究表明不同性别会对检查结果造成影响,因此本研究没有根据年龄及性别进行分组。在纳入标准方面,为了保证检查结果的准确性和可比性,存在较为明显异常头位的患者均被排除,而间断出现轻度代偿头位的患者则在充分告知并纠正的前提下纳入了研究,并对其充分纠正以后进行各项检查。由于检查时移动头面部将影响检查结果[9-10],因此在检查之前,需要向患者强调检查过程中均要保持头位固定的必要性[27]。检查过程时间不宜过久,以免由于眼外肌的疲劳而影响检查结果。另外在研究过程中发现,对于斜视度较大的患者(超过30°者),由于屏幕尺寸的限制,Hess-01可能无法将其所有诊断眼位的斜视度定量测出。
3.7 总结本研究通过对Hess-01与三棱镜交替遮盖法的诊断结果进行比较,评价了前者定性诊断后天性麻痹性斜视及其测量斜视度的准确性,并对其测量值的可重复性进行了评价。研究结果提示,Hess-01作为麻痹性斜视的辅助诊断工具,在定性诊断后天性麻痹性斜视方面具有较好的准确性;在判定眼外肌肌力是否异常时,具有很好的灵敏度;其定量测定各方位的斜视角时,具有较高的可重复性,提示所得结果稳定、可靠。对于水平性斜视,两种方法定量测定的斜视度结果存在显著的正相关关系,说明Hess-01能够较为准确地反映眼外肌在水平方向作用的肌力状态。另外,Hess-01可通过图形结果为眼外肌肌力提供直观的临床信息,有助于临床随访病情和观察疗效。因此,Hess-01对于后天性麻痹性斜视的诊断具有较高的临床诊疗价值。
利益冲突声明 本研究与Hess-01的生产厂家及销售商无任何利益关系
| [1] |
汤垟, 孙子雯, 王燨烔, 等. 后天麻痹性斜视的临床治疗进展[J]. 昆明医科大学学报, 2019, 40(12): 1-6. TANG Y, SUN Z W, WANG X T, et al. Progress in clinical treatment of paralytic strabismus[J]. J Kunming Med Univ, 2019, 40(12): 1-6. |
| [2] |
温佶俐, 陈俊杰, 邵慧君, 等. 斜视复视多学科联合诊疗的必要性[J]. 中华眼外伤职业眼病杂志, 2020, 42(8): 575-579. WEN J L, CHEN J J, SHAO H J, et al. The necessity of multidisciplinary dignosis and treatment of strabismus and diplopia[J]. Chin J Ocul Traum Occupat Eye Dis, 2020, 42(8): 575-579. |
| [3] |
张晓利, 樊淑红, 刘丹. 后天性麻痹性斜视的诊断治疗研究[J]. 中华眼外伤职业眼病杂志, 2020, 42(4): 302-305. ZHANG X L, FAN S H, LIU D. Study of diagnosis and treatment of acquired paralyticstrabismus[J]. Chin J Ocul Traum Occupat Eye Dis, 2020, 42(4): 302-305. |
| [4] |
PHULJHELE S, DHIMAN R, SHARMA M, et al. Acquired ocular motor palsy: current demographic and etiological profile[J]. Asia Pac J Ophthalmol(Phila), 2020, 9(1): 25-28. |
| [5] |
赖小兰, 李晓洁, 邓宏伟, 等. 眼外肌生物力量测量及斜视度检查设备研究[J]. 眼科学, 2016, 5(2): 29-36. LAI X L, LI X J, DENG H W, et al. Equipment research of extraocular muscle strength and strabismus measurement[J]. Hans J Ophthalmol, 2016, 5(2): 29-36. |
| [6] |
PARK K A, LYU I, YOON J, et al. Muscle union procedure in patients with paralytic strabismus[J]. PLoS ONE, 2015, 10(6): e0129035. |
| [7] |
公为芬, 林世斌, 杨帆, 等. 同视机和三棱镜测量斜视角比较[J]. 国际眼科杂志, 2016, 16(6): 1132-1134. GONG W F, LIN S B, YANG F, et al. Analysis of diversity betweensynoptophore and triple prism strabismometry[J]. Int Eye Sci, 2016, 16(6): 1132-1134. |
| [8] |
胡聪, 刘桂香. 斜视诊断与手术详解[M]. 2版. 北京: 人民卫生出版社, 2018: 148-165. HU C, LIU G X. Strabismus diagnosis and detailed annotation of surgery[M]. 2nd Ed. Beijing: People's Medical Publishing House, 2018: 148-165. |
| [9] |
滕金艳, 陈晓晴. 双眼复视评价方法研究进展[J]. 中国中医眼科杂志, 2018, 28(4): 265-268. TENG J Y, CHEN X Q. Research progress in evaluation methods of binoculardiplopia[J]. China J Chin Ophthalmol, 2018, 28(4): 265-268. |
| [10] |
王利华. 斜视临床检查中需要注意的问题[J]. 中华眼科杂志, 2014, 50(7): 553-556. WANG L H. Issues that requires attention in clinical examination ofstrabismus[J]. Chin J Ophthalmol, 2014, 50(7): 553-556. |
| [11] |
卢炜. 斜视诊疗图谱[M]. 2版. 北京: 北京科学技术出版社, 2016. LU W. Atlas of strabismus diagnosis and therapy[M]. 2nd Ed. Beijing: Beijing Science and Technology Press, 2016. |
| [12] |
HOLMES J M, LESKE D A, HOHBERGER GG. Defining real change in prism-cover test measurements[J]. Am J Ophthalmol, 2008, 145(2): 381-385. |
| [13] |
张铭连. 新编临床眼科学[M]. 北京: 人民卫生出版社, 2019: 320-337. ZHANG M L. Updates on clinicalophthalmology[M]. Beijing: People's Medical Publishing House, 2019: 320-337. |
| [14] |
赵家良. 眼科诊疗常规[M]. 北京: 人民卫生出版社, 2005. ZHAO J L. Conventional diagnosis and treatment of ophthalmology[M]. Beijing: People's Medical Publishing House, 2005. |
| [15] |
NAM K W, KIM I Y, KANG H C, et al. A new computerized diagnostic algorithm for quantitative evaluation of binocular misalignment in patients with strabismus[J]. J Korean Phys Soc, 2012, 61(7): 1114-1119. |
| [16] |
YAMANAKA Y, WATANABE A, SOTOZONO C, et al. Impact of surgical timing of postoperative ocular motility in orbital blowoutfractures[J]. Br J Ophthalmol, 2018, 102(3): 398-403. |
| [17] |
马宗廉, 魏炳璋, 郭卫, 等. 眼科HESS屏斜视自动检测装置[J]. 微型机与应用, 1998, 17(12): 42-44. MA Z L, WEI B Z, GUO W, et al. Automatic ophthalmic monitoring equipment of Hess screen test forstrabismus[J]. Microcomput Appl, 1998, 17(12): 42-44. |
| [18] |
DEMER J L, MILLER J M, KOO E Y, et al. Quantitative magnetic resonance morphometry of extraocular muscles: a new diagnostic tool in paralytic strabismus[J]. J Pediatr Ophthalmol Strabismus, 1994, 31(3): 177. |
| [19] |
BERGAMIN O, ZEE D S, ROBERTS D C, et al. Three-dimensional hess screen test with binocular dual search coils in a three-field magnetic system[J]. Invest Ophthalmol Vis Sci, 2001, 42(3): 660. |
| [20] |
AKKINA S R, SHABBIR A, LAHTI A, et al. Quantifying eye alignment in orbital fracture patients: the digital Hessscreen[J]. Facial Plast Surg Aesthet Med, 2020, 22(6): 427-432. |
| [21] |
ZHOU L Y, LIU T J, LI X M, et al. A new interpretation and quantitative method for diplopia test: 304 cases of ocular motor nerve palsy for clinical test andverify[J]. Int J Ophthalmol, 2017, 10(11): 1768-1770. |
| [22] |
刘俐, 黄瓅, 陈峰, 等. 数字式弧形视野计的设计及在共同性斜视患者检查中的应用[J]. 中国斜视与小儿眼科杂志, 2016, 24(1): 25-25, 52. LIU L, HUANG L, CHEN F, et al. Design of the digital arc perimeter applied in concomitantstrabismus[J]. Chin J Strabismus Pediatr Ophthalmol, 2016, 24(1): 25-25, 52. |
| [23] |
卢炜. 双眼视觉与其神经机制的探讨[J]. 眼科, 2012(5): 297-301. LU W. The neuronal mechanism of clinical binocular visual function[J]. Ophthalmol China, 2012(5): 297-301. |
| [24] |
卫东风. 外伤性复视损伤程度鉴定1例[J]. 中国法医学杂志, 2017, 32(2): 211-212. WEI D F. Traumatic diplopia injury degree appraisal: a case report[J]. Chin J Forensic Med, 2017, 32(2): 211-212. |
| [25] |
ROSSETTO J D, CAVUOTO K M, ALLEMANN N, et al. Accuracy of optical coherence tomography measurements of rectus muscle insertions in adult patients undergoing strabismussurgery[J]. Am J Ophthalmol, 2017, 176: 236-243. |
| [26] |
钟琴, 李爽乐. 123例双眼复视患者的临床病因及特点分析[J]. 医药前沿, 2019, 9(2): 138-139. ZHONG Q, LI S L. Clinical pathogenesis andpathogenetic features of 123 patients with binocular diplopia[J]. J Frontiers Med, 2019, 9(2): 138-139. |
| [27] |
YOO H S, PARK E, RHIU S, et al. A computerized red glass test for quantifyingdiplopia[J]. BMC Ophthalmol, 2017, 17: 71. |




