高血压是缺血性卒中的首要危险因素,其贡献率高达35%~54%[1-2]。然而,血压对卒中的影响不仅是血压水平,还有血压变异性(blood pressure variability,BPV)。研究表明血压变异性升高是卒中发生、发展的重要残余风险之一[3-4]。血压昼夜节律反映血压24 h的昼夜变化,是血压变异性的特殊类型,研究表明急性卒中(包括缺血性和出血性)可干扰正常的血压昼夜节律,出现血压昼夜节律的紊乱,但未能进一步阐述血压昼夜节律紊乱的特征[5-6]。对于血压节律紊乱与卒中预后的关系,虽然之前的研究表明急性缺血性卒中后血压昼夜节律紊乱与早期神经功能预后相关,但该研究未将卒中复发定义为终点事件[7]。卒中复发对卒中病人的打击往往是巨大的,研究卒中复发的影响因素是对这一脆弱人群的临床关怀,有重要的现实意义。且现有的研究均未能在同一批受试者同时研究急性缺血性卒中与血压昼夜节律紊乱特征、血压昼夜节律紊乱特征与预后的关系[6-8],尚不能为干预卒中后血压昼夜节律紊乱提供更有力的科学依据。对于现存研究的不足,本研究前瞻性纳入正常血压、高血压及高血压性卒中患者,在阐述血压昼夜节律紊乱特征的同时,分析不同血压昼夜节律类型与卒中复发之间的关系。
1 资料与方法 1.1 研究人群本研究纳入2019年10月至2020年1月间在连云港市第一人民医院神经内科住院的急性缺血性卒中患者,患者均首次诊断卒中且合并高血压,缺血性卒中的诊断符合世界卫生组织标准[9],如果患者的常规血压超过140/90 mmHg,或者正在服用降压药,则被认为患有高血压,长期服用抗高血压药物的患者继续服药,只有发病24 h之内且年龄在40~75岁的患者才被纳入研究。如患者符合以下标准之一, 将被排除在研究之外:出血性卒中、重度意识障碍:NIHSS的1a意识水平得分>1分、发病前改良Rankin量表(mRS)评分>0分、正在接受抗心律不齐药物或已知会影响植物神经系统的药物、严重精神障碍与痴呆、患有严重的全身性疾病、预计生存期 < 6个月、谷丙转氨酶(ALT)或谷草转氨酶(AST)>80 U/L或既往患有严重肝脏疾病、肌酐清除率 < 30 mL/min或既往有严重肾脏疾病。纳入连云港市第一人民医院体检中心的正常血压及高血压对象作对照,纳入的研究对象均无卒中病史且年龄40~75岁,高血压定义同上,其排除标准同高血压性急性缺血性卒中患者的排除标准。研究方案获得了连云港市第一人民医院伦理委员会得批准(KY2020011601),纳入研究的人群均已签署书面知情同意书, 本研究临床研究注册号为ChiCTR2100042274。入组患者的研究流程图如图 1所示。

|
| 图 1 全组研究对象流向图 |
1.2 数据收集
收集所有研究人群的身高、体质量、既往病史、用药史、家族史资料,使用经过验证达标的示波电子血压计测量入组时常规血压,抽取静脉血完善血糖、血脂等生化指标,常规心电图诊断房颤,头颅CT除外出血性卒中,纳入统计分析的急性缺血性卒中患者均已完善头颅MRI检查并在相应序列上见到责任病灶。
1.3 动态血压监测使用动态血压监测仪(SPACELABS HEALTHCARE, 90217A, USA)完善动态血压监测,所有纳入研究对象均在入组72 h内完成动态血压监测,卒中患者的袖带被置于非瘫痪侧,其余人群的袖带被置于检查者的非优势侧,告知研究对象在动态血压监测前避免饮用咖啡或浓茶,指导患者在夜间休息或睡眠,白天保持日常活动。白天定义为06:00-22:00,夜间定义为22:00-06:00,设定白天及夜间均每30分钟测量1次血压,如果SBP(60~280 mmHg),舒张压(40~160 mmHg)或脉率(30~200次/min)超出了预定的可接受范围,则重新读数。白天和夜间的有效血压读数均≥85%视为合格,否认视为无效。使用以下公式计算白天至夜间血压下降幅度:(平均白天收缩压-平均夜间收缩压压)/平均白天收缩压×100%,基于夜间血压下降幅度对血压昼夜节律进行分类:杓型血压(下降≥10%且<20%)、超杓型血压(≥20%)、非杓型血压(≥0%且<10%)和反杓型血压(<0%,平均夜间收缩压高于平均白天收缩压)。
1.4 终点事件的界定与随访随访高血压卒中组研究对象的终点事件发生情况,主要终点事件定义为症状性脑卒中发作,包括致死性的和非致死性的卒中发作,不包括短暂性脑缺血发作。次要终点事件由非致死性心肌梗死、心衰住院、心源性死亡和全因死亡组成的复合心血管事件。分别在入组第3、6、9、12个月采取电话随访、门诊随访和家庭随访结合的方式完成,所有终点事件由住院病历或死亡证明验证。如果研究对象出现一级终点事件或二级终点事件多次发作,仅记作一次且按最早发作时间记录。全组共失访8例。
1.5 统计学分析使用SPSS 26.0统计软件。连续变量用x±s表示,多组间比较采单因素方差分析。分类变量用频率(百分比)表示,采用χ2进行组间比较。采用单因素Cox回归分析筛选终点事件的可能危险因素。依据动态血压监测的收缩压水平把所有研究对象分为杓形血压、超杓形、非杓形和反杓形血压,不同的血压昼夜节律被当做分类变量,采用多因素Cox回归分析研究血压昼夜节律与终点事件的关系,以杓形血压作为对照,分别选择不同的变量加入到Cox回归模型中,model 1加入了不可变化因素:年龄、性别;model 2在model 1基础上加入了血脂异常、糖尿病、心房颤动、卒中家族史、缺乏体力活动、体质指数、吸烟这些公认的脑血管病危险因素,评估2种模型调整后的主要终点事件和次要终点事件的风险比(HR)及95%的置信区间(95%CI)。以随访时间为横坐标,终点事件发生累积发生率为纵坐标,采用Kaplan-Meier曲线显示不同血压昼夜节律终点事件的累积发生率,并采用Log Rank检验。检验水准α=0.05。
2 结果 2.1 一般资料图 1显示在研究期间共纳入了研究对象422例,分别是正常血压组117例,高血压组127例,高血压卒中组178例,共排除了76例研究对象,排除原因分别为:满足排除标准46例、未完成动态血压监测22例和失访8例,最后共有346例研究对象进入统计分析,正常血压组、高血压组和高血压卒中组分别为101、105例和140例。表 1显示纳入统计分析的研究对象近一半为男性(51.7%),70.8%的研究对象患有高血压,年龄为(59.17±8.62)岁。
| 人口学与背景特征 | 全组(n=346) | 正常血压组(n=101) | 高血压组(n=105) | 高血压卒中组(n=140) | 检验值(F/χ2) | P值 |
| 人口统计学指标 | ||||||
| 年龄/岁 | 59.17±8.62 | 58.21±7.27 | 60.50±7.83 | 58.87±9.93 | 1.983 | 0.139 |
| 男性 | 179(51.7) | 49(48.51) | 50(47.62) | 80(57.14) | 2.771 | 0.25 |
| 体质量指数/kg·m-2 | 25.54±3.24 | 24.05±2.95 | 26.20±3.04 | 26.11±3.26 | 16.41 | <0.001 |
| 危险因素 | ||||||
| 高血压 | 245(70.8) | 0(0) | 105(100) | 140(100) | - | - |
| 血脂异常 | 106(30.6) | 29(28.7) | 30(28.6) | 47(33.6) | 0.945 | 0.621 |
| 糖尿病 | 87(25.1) | 10(9.9) | 18(17.1) | 59(42.1) | 37.532 | <0.001 |
| 缺血性心脏病 | 19(5.5) | 1(1) | 5(4.8) | 13(9.3) | 7.935 | 0.019 |
| 心房颤动 | 30(8.7) | 2(2) | 8(7.6) | 20(14.3) | 11.430 | 0.003 |
| 卒中家族史 | 23(6.6) | 1(1) | 7(6.7) | 15(10.7) | 8.941 | 0.011 |
| 缺乏体力活动 | 149(43.1) | 32(31.7) | 47(44.8) | 70(50) | 8.206 | 0.017 |
| 吸烟 | 107(30.9) | 25(24.8) | 27(25.7) | 55(39.3) | 7.717 | 0.021 |
| 饮酒 | 90(26.0) | 18(17.8) | 28(26.7) | 44(31.4) | 5.678 | 0.058 |
| 入选SBP/mmHg | 144.53±19.41 | 125.95±9.80 | 149.79±15.64 | 154.71±16.69 | 130.501 | <0.001 |
| 入选DBP/mmHg | 85.86±13.24 | 75.48±6.85 | 88.02±12.10 | 91.72±13.24 | 62.675 | <0.001 |
| 实验室检查 | ||||||
| 总胆固醇/mmol·L-1 | 4.69±1.16 | 4.54±1.07 | 4.64±1.33 | 4.84±1.05 | 2.185 | 0.114 |
| 三酰甘油/mmol·L-1 | 1.64±1.03 | 1.40±0.74 | 1.54±1.05 | 1.90±1.13 | 8.002 | <0.001 |
| LDL-C/mmol·L-1 | 2.57±0.75 | 2.47±0.71 | 2.51±0.83 | 2.68±0.71 | 2.674 | 0.70 |
| HDL-C/mmol·L-1 | 1.11±0.25 | 1.11±0.22 | 1.14±0.30 | 1.10±0.22 | 0.733 | 0.481 |
| 动态血压监测 | ||||||
| ABPM-MSBP/mmHg | 139.05±15.35 | 122.20±5.51 | 143.95±8.80 | 147.53±14.42 | 176.895 | <0.001 |
| ABPM-MDBP/mmHg | 83.58±10.68 | 75.35±5.44 | 86.95±7.61 | 86.99±12.19 | 55.941 | <0.001 |
| SBP-NDR(%) | 91.55±9.59 | 89.49±7.70 | 90.97±9.65 | 93.46±10.44 | 5.443 | 0.005 |
| DBP-NDR(%) | 91.52±10.96 | 89.83±8.39 | 90.48±10.97 | 93.53±12.26 | 4.088 | 0.018 |
| 血压节律 | 48.776 | <0.001 | ||||
| 杓型 | 148(42.8) | 69(68.3) | 46(43.8) | 33(23.6) | 48.056 | <0.001 |
| 超杓型 | 37(10.7) | 5(5.0) | 12(11.4) | 20(14.3) | 5.439 | 0.066 |
| 非杓型 | 111(32.1) | 20(19.8) | 33(31.4) | 58(41.4) | 12.624 | 0.002 |
| 反杓型 | 50(14.5) | 7(6.9) | 14(13.3) | 29(20.7) | 9.169 | 0.010 |
| LDL-C:低密度胆固醇;HDL-C:高密度胆固醇;ABPM-MSBP:动态血压监测平均收缩压;ABPM-MDBP:动态血压监测平均舒张压;SBP-NDR:收缩压夜间与白天比率;DBP-NDR:舒张压夜间与白天比率 | ||||||
2.2 卒中后血压昼夜节律特征
表 1展示高血压卒中、高血压及正常血压组研究对象在年龄及性别构成方面差异无统计学意义,高血压组体质量指数显著高于非高血压人群(P < 0.001)。高血压卒中组杓形血压为23.6%,显著低于高血压组的43.8%(P=0.001)和正常血压组的68.3%(P < 0.001);高血压卒中组非杓形和反杓形血压分别为41.4%和20.7%,显著高于正常血压组的19.8%(P < 0.001)和6.9%(P=0.003),而与高血压组的31.4%和13.3%差异无统计学意义;以非杓形血压和反杓型血压合并统计,高血压卒中组为62.1%,显著高于高血压组的44.8%(P=0.007)和正常血压组的26.7%(P < 0.001)。
2.3 各血压节律的终点事件发生率依据昼夜收缩压降幅将高血压组卒中组对象分为杓形血压33例、超杓形血压20例、非杓形血压58例和反杓形血压29例,4组不同血压节律之间的人口统计学及常见危险因素之间的差异无统计学意义(均P>0.05)。经过12个月的随访,共发生26例主要终点事件和25例次要终点事件,杓形血压组主要终点事件发生率为6.1%,显著低于反杓形血压组的34.5%(P=0.026),与超杓形血压组的10.0%和非杓形血压组的20.7%差异均无统计学意义;杓形血压组次要终点事件发病率为9.1%,显著低于反杓形血压组的37.9%(P=0.024),与超杓形血压组的15.0%和非杓形血压组的13.8%差异无统计学意义(表 2)。
| 人口学与背景特征 | 杓型(n=33) | 超杓型(n=20) | 非杓型(n=58) | 反杓型(n=29) | 检验值(F/χ2) | P值 |
| 人口统计学指标 | ||||||
| 年龄/岁 | 60.48±10.88 | 57.65±9.93 | 58.14±9.96 | 59.34±8.93 | 0.513 | 0.674 |
| 男性 | 17(51.5) | 14(70.0) | 31(53.4) | 18(62.1) | 2.387 | 0.496 |
| 体质量指数/kg·m-2 | 26.73±3.41 | 24.94±3.55 | 26.40±3.08 | 25.65±3.11 | 1.627 | 0.186 |
| 危险因素 | ||||||
| 高血压 | 33(100) | 20(100) | 58(100) | 29(100) | - | - |
| 血脂异常 | 10(30.3) | 5(25.0) | 21(36.2) | 11(37.9) | 1.245 | 0.742 |
| 糖尿病 | 15(45.5) | 8(40.0) | 22(37.9) | 14(48.3) | 1.055 | 0.788 |
| 缺血性心脏病 | 5(15.2) | 2(10.0) | 4(6.9) | 2(6.9) | 1.950 | 0.583 |
| 心房颤动 | 4(12.1) | 2(10.0) | 10(17.2) | 4(13.8) | 0.713 | 0.896 |
| 卒中家族史 | 0(0) | 3(15.0) | 7(12.1) | 5(17.2) | 6.955 | 0.057 |
| 缺乏体力活动 | 14(42.4) | 10(50.0) | 30(51.7) | 16(55.2) | 1.137 | 0.796 |
| 吸烟 | 11(33.3) | 7(35.0) | 22(37.9) | 15(51.7) | 2.570 | 0.473 |
| 饮酒 | 9(27.3) | 7(35.0) | 18(31.0) | 10(34.5) | 0.513 | 0.917 |
| 入选SBP/mmHg | 154.52±17.36 | 151.55±20.29 | 154.59±15.84 | 157.38±15.30 | 0.483 | 0.694 |
| 入选DBP/mmHg | 92.42±15.89 | 91.75±10.94 | 91.74±13.68 | 90.86±10.91 | 0.070 | 0.976 |
| 实验室检查 | ||||||
| 总胆固醇/mmol·L-1 | 4.69±1.11 | 4.74±0.91 | 4.95±1.11 | 4.89±0.96 | 0.487 | 0.692 |
| 三酰甘油/mmol·L-1 | 1.92±1.08 | 1.87±1.05 | 1.73±1.03 | 2.22±1.39 | 1.217 | 0.306 |
| LDL-C/mmol·L-1 | 2.54±0.73 | 2.56±0.69 | 2.78±0.73 | 2.71±0.64 | 0.960 | 0.414 |
| HDL-C/mmol·L-1 | 1.11±0.23 | 1.12±0.26 | 1.09±0.22 | 1.10±0.20 | 0.162 | 0.922 |
| 动态血压监测 | ||||||
| ABPM-MSBP/mmHg | 145.76±14.37 | 143.50±12.82 | 150.90±13.51 | 145.59±16.48 | 1.955 | 0.124 |
| ABPM-MDBP/mmHg | 87.79±12.83 | 83.75±9.04 | 89.34±12.25 | 83.62±10.29 | 2.020 | 0.114 |
| SBP-NDR(%) | 86.85±2.82 | 77.19±2.38 | 95.35±2.79 | 108.44±5.64 | 358.922 | <0.001 |
| DBP-NDR(%) | 89.48±6.08 | 78.52±5.93 | 92.29±6.31 | 110.95±10.10 | 90.472 | <0.001 |
| 终点事件 | ||||||
| 复发卒中 | 2(6.1) | 2(10.0) | 12(20.7) | 10(34.5) | 8.973 | 0.026 |
| 非致死性MI | 1(3.0) | 0(0.0) | 3(5.2) | 2(6.9) | 1.333 | 0.786 |
| HF-IH | 1(3.0) | 2(10.0) | 0(0.0) | 2(6.9) | 5.811 | 0.065 |
| H-died | 1(3.0) | 0(0.0) | 1(1.7) | 2(6.9) | 2.225 | 0.451 |
| AII-died | 1(3.0) | 1(5.0) | 5(8.6) | 7(24.1) | 7.190 | 0.048 |
| 次要终点事件 | 3(9.1) | 3(15.0) | 8(13.8) | 11(37.9) | 9.028 | 0.024 |
| LDL-C:低密度胆固醇;HDL-C:高密度胆固醇;ABPM-MSBP:动态血压监测平均收缩压;ABPM-MDBP:动态血压监测平均舒张压;SBP-NDR:收缩压夜间与白天比率;DBP-NDR:舒张压夜间与白天比率;HF-IH:心衰住院;MI:心肌梗死;H-died: 心源性死亡;AII-died: 全因死亡 | ||||||
2.4 临床预后与各风险因素的关系
表 3显示主要终点事件危险因素的单因素Cox回归筛选结果:糖尿病(HR=3.476,P=0.003)、有卒中家族史(HR=6.953,P < 0.001)、夜间与白天收缩压比值每升高1%(HR=1.043,P=0.016)、夜间与白天舒张压比值每升高1%(HR=1.030,P=0.033)均是主要终点事件的可能危险因素。表 4次显示次要终点事件危险因素的单因素Cox回归筛选结果:夜间与白天收缩压比值每升高1%(HR=1.052,P=0.004)、夜间与白天舒张压比值每升高1%(HR=1.036,P=0.009)均是次要终点事件的可能危险因素。
| 参数 | 回归系数 | 标准误 | Wald χ2 | P值 | HR值 | 95%CI |
| 人口统计学指标 | ||||||
| 年龄 | 0.027 | 0.020 | 1.776 | 0.183 | 1.027 | 0.987~1.069 |
| 男性 | 0.368 | 0.412 | 0.799 | 0.371 | 1.446 | 0.644~3.243 |
| 体质量指数 | 0.017 | 0.060 | 0.084 | 0.772 | 1.018 | 0.905~1.145 |
| 危险因素 | ||||||
| 血脂异常 | 0.596 | 0.394 | 2.295 | 0.130 | 1.815 | 0.839~3.926 |
| 糖尿病 | 1.246 | 0.425 | 8.576 | 0.003 | 3.476 | 1.510~8.003 |
| 缺血性心脏病 | 0.922 | 0.498 | 3.430 | 0.064 | 2.514 | 0.948~6.671 |
| 心房颤动 | 0.074 | 0.544 | 0.019 | 0.892 | 1.077 | 0.371~3.125 |
| 卒中家族史 | 1.939 | 0.407 | 22.711 | <0.001 | 6.953 | 3.132~15.436 |
| 缺乏体力活动 | 0.368 | 0.397 | 0.860 | 0.354 | 1.445 | 0.664~3.147 |
| 吸烟 | 0.486 | 0.392 | 1.536 | 0.215 | 1.626 | 0.754~3.509 |
| 饮酒 | -0.043 | 0.425 | 0.010 | 0.920 | 0.958 | 0.417~2.204 |
| 入选SBP | 0.011 | 0.011 | 1.100 | 0.294 | 1.012 | 0.990~1.033 |
| 入选DBP | 0.007 | 0.014 | 0.208 | 0.649 | 1.007 | 0.978~1.036 |
| 实验室检查 | ||||||
| 总胆固醇 | 0.069 | 0.181 | 0.143 | 0.705 | 1.071 | 0.751~1.527 |
| 三酰甘油 | 0.099 | 0.159 | 0.386 | 0.534 | 1.104 | 0.808~1.508 |
| LDL-C | 0.235 | 0.258 | 0.826 | 0.363 | 1.265 | 0.762~2.099 |
| HDL-C | -1.645 | 0.987 | 2.778 | 0.096 | 0.193 | 0.028~1.335 |
| 动态血压监测 | ||||||
| ABPM-MSBP | 0.002 | 0.014 | 0.020 | 0.886 | 1.002 | 0.976~1.029 |
| ABPM-MDBP | 0.004 | 0.016 | 0.071 | 0.789 | 1.004 | 0.973~1.037 |
| SBP-NDR | 0.042 | 0.017 | 5.819 | 0.016 | 1.043 | 1.008~1.079 |
| DBP-NDR | 0.029 | 0.014 | 4.545 | 0.033 | 1.030 | 1.002~1.058 |
| 血压节律 | ||||||
| 杓形(对照) | ||||||
| 超杓形 | 0.531 | 1.000 | 0.282 | 0.596 | 1.700 | 0.239~12.069 |
| 非杓形 | 1.303 | 0.764 | 2.908 | 0.088 | 3.679 | 0.823~16.444 |
| 反杓形 | 1.933 | 0.775 | 6.213 | 0.013 | 6.909 | 1.511~31.584 |
| LDL-C:低密度胆固醇;HDL-C:高密度胆固醇;ABPM-MSBP:动态血压监测平均收缩压;ABPM-MDBP:动态血压监测平均舒张压;SBP-NDR:收缩压夜间与白天比率;DBP-NDR:舒张压夜间与白天比率 | ||||||
| 参数 | 回归系数 | 标准误 | Wald χ2 | P值 | HR值 | 95%CI |
| 人口统计学指标 | ||||||
| 年龄 | -0.006 | 0.020 | 0.099 | 0.753 | 0.994 | 0.955~1.034 |
| 男性 | 0.505 | 0.429 | 1.389 | 0.239 | 1.658 | 0.715~3.842 |
| 体质指数 | 0.074 | 0.060 | 1.513 | 0.219 | 1.077 | 0.957~1.212 |
| 危险因素 | ||||||
| 血脂异常 | 0.117 | 0.417 | 0.079 | 0.779 | 1.124 | 0.497~2.544 |
| 糖尿病 | 0.675 | 0.403 | 2.799 | 0.094 | 1.964 | 0.891~4.329 |
| 缺血性心脏病 | 0.726 | 0.546 | 1.770 | 0.183 | 2.067 | 0.709~6.025 |
| 心房颤动 | 0.129 | 0.546 | 0.056 | 0.813 | 1.138 | 0.391~3.315 |
| 卒中家族史 | 0.851 | 0.500 | 2.896 | 0.089 | 2.343 | 0.879~6.247 |
| 缺乏体力活动 | 0.467 | 0.408 | 1.309 | 0.253 | 1.595 | 0.717~3.552 |
| 吸烟 | 0.562 | 0.400 | 1.972 | 0.160 | 1.755 | 0.800~3.847 |
| 饮酒 | 0.221 | 0.417 | 0.280 | 0.596 | 1.247 | 0.551~2.822 |
| 入选SBP | 0.012 | 0.011 | 1.181 | 0.277 | 1.012 | 0.990~1.034 |
| 入选DBP | 0.015 | 0.014 | 1.043 | 0.307 | 1.015 | 0.987~1.044 |
| 实验室检查 | ||||||
| 总胆固醇 | -0.003 | 0.195 | 0.000 | 0.989 | 0.997 | 0.681~1.461 |
| 三酰甘油 | 0.132 | 0.156 | 0.715 | 0.398 | 1.141 | 0.840~1.551 |
| LDL-C | -0.036 | 0.292 | 0.015 | 0.901 | 0.964 | 0.544~1.709 |
| HDL-C | -0.810 | 0.953 | 0.722 | 0.395 | 0.445 | 0.069~2.880 |
| 动态血压监测 | ||||||
| ABPM-MSBP | -0.005 | 0.014 | 0.114 | 0.735 | 0.995 | 0.968~1.023 |
| ABPM-MDBP | 0.007 | 0.017 | 0.193 | 0.660 | 1.007 | 0.975~1.040 |
| SBP-NDR | 0.050 | 0.018 | 8.093 | 0.004 | 1.052 | 1.016~1.089 |
| DBP-NDR | 0.035 | 0.014 | 6.798 | 0.009 | 1.036 | 1.009~1.064 |
| 血压节律 | ||||||
| 杓形(对照) | ||||||
| 超杓形 | 0.513 | 0.817 | 0.394 | 0.530 | 1.670 | 0.337~8.272 |
| 非杓形 | 0.442 | 0.677 | 0.426 | 0.514 | 1.556 | 0.413~5.865 |
| 反杓形 | 1.561 | 0.652 | 5.739 | 0.017 | 4.766 | 1.328~17.097 |
| LDL-C:低密度胆固醇;HDL-C:高密度胆固醇;ABPM-MSBP:动态血压监测平均收缩压;ABPM-MDBP:动态血压监测平均舒张压;SBP-NDR:收缩压夜间与白天比率;DBP-NDR:舒张压夜间与白天比率 | ||||||
2.5 血压节律与终点事件的关系
表 5为血压昼夜节律与终点事件的Cox回归结果,以杓形血压为对照,调整混杂因素前,只有反杓形血压(HR=6.909,P=0.013)是主要终点事件的可能危险因素;经model 1调整后,反杓形血压(HR=7.219,P=0.011)是主要终点事件的独立危险因素;经model 2调整后反杓形血压(HR=5.177,P=0.047)仍然是主要终点事件的独立危险因素。以杓形血压为对照,调整混杂因素前,只有反杓形血压(HR=4.766,P=0.017)是次要终点事件的可能危险因素;经model 1调整后反杓形血压(HR=4.526,P=0.021)是次要终点事件的独立危险因素;经model 2调整后反杓形血压(HR=4.909,P=0.022)仍然是次要终点事件的独立危险因素。
| 血压参数 | 主要终点事件(n=26) | 次要终点事件(n=25) | |||||
| HR | 95%CI | P值 | HR | 95%CI | P值 | ||
| 未调整 | |||||||
| 杓形(对照) | |||||||
| 超杓形 | 1.700 | 0.239~12.069 | 0.596 | 1.670 | 0.337~8.272 | 0.530 | |
| 非杓形 | 3.679 | 0.823~16.444 | 0.088 | 1.556 | 0.413~5.865 | 0.514 | |
| 反杓形 | 6.909 | 1.511~31.584 | 0.013 | 4.766 | 1.328~17.097 | 0.017 | |
| Model Ⅰ | |||||||
| 杓形(对照) | |||||||
| 超杓形 | 1.702 | 0.237~12.206 | 0.597 | 1.550 | 0.311~7.721 | 0.593 | |
| 非杓形 | 3.920 | 0.874~17.578 | 0.074 | 1.533 | 0.406~5.784 | 0.528 | |
| 反杓形 | 7.219 | 1.565~33.302 | 0.011 | 4.526 | 1.257~16.301 | 0.021 | |
| Model Ⅱ | |||||||
| 杓形(对照) | |||||||
| 超杓形 | 1.313 | 0.164~10.545 | 0.798 | 1.789 | 0.341~9.388 | 0.492 | |
| 非杓形 | 3.533 | 0.725~17.217 | 0.118 | 1.578 | 0.402~6.195 | 0.513 | |
| 反杓形 | 5.177 | 1.020~26.268 | 0.047 | 4.909 | 1.255~19.210 | 0.022 | |
2.6 血压节律与终点事件关系的Km累积风险曲线
图 2A为不同血压昼夜节律与主要终点事件的Km累积风险曲线,可见反杓形血压的主要终点事件累积风险显著高于杓形血压累积风险(Log Rank P=0.020)。图 2B为不同血压昼夜节律与次要终点事件的Km累积风险曲线图,可见反杓形血压的次要终点事件累积风险显著高于杓形血压累积风险(Log Rank P=0.011)。
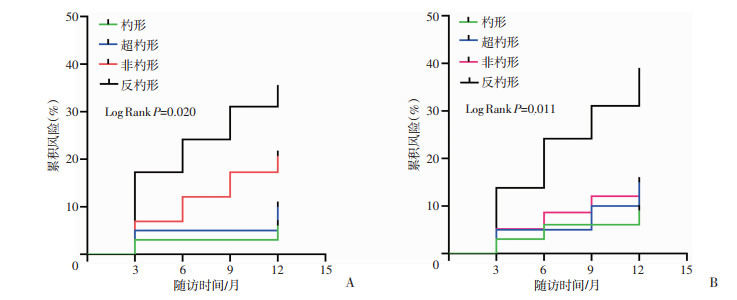
|
| A:主要终点事件;B:次要终点事件 图 2 血压节律类型与终点事件关系的Km累积风险曲线 |
3 讨论
本前瞻性队列研究显示急性缺血性卒中急性期普遍存在白天至夜间血压下降迟钝或消失的现象,具体而言就是杓形血压节律显著下降,非杓形血压和反杓形血压节律显著升高,同时紊乱的血压昼夜节律与更高的卒中和复合心血管事件发生显著相关,经不可改变的因素和公认的脑血管病危险因素调整后,反杓形血压与卒中和复合心血管事件发生均显著相关。本研究纳入的高血压卒中组全部为发病24 h之内的急性缺血性卒中患者,与之对照的为体检中心的单纯高血压及血压正常人群,从3组人群在血压节律方面的差异可以看出,高血压卒中组的杓形血压节律占比要显著低于非卒中人群,提示急性缺血性卒中患者血压昼夜节律紊乱程度要显著高于非卒中人群,这与之前的研究表明急性缺血性卒中患者的血压节律紊乱普遍存在且与梗死类型无关是一致的[10]。单独分析3组人群在非杓形血压、反杓形血压占比的差异,高血压卒中组虽显著高于正常血压人群,却与高血压人群的差异无统计学意义,把非杓形血压与反杓形血压当做夜间血压下降不足这一病理现象合并统计,发现高血压卒中组显著高于其余2组人群,提示高血压卒中患者急性期存在夜间血压下降不足甚至升高的病理现象,这与PANDIAN等[6]的研究结果是一致,他们的研究表明急性卒中患者在出现杓形血压显著减少的同时伴非杓形血压和反杓形血压的升高,但PANDIAN等[6]的研究结论是在没有设置对照组而是通过与KARIO等[11]的研究结果比较的基础上得出的,且PANDIAN等[6]的研究同时纳入缺血性和出血性卒中患者,因此, 相较而言, 本研究更能体现急性缺血性卒中患者血压昼夜节律紊乱的特征, 即急性缺血性卒中可能影响了患者的夜间血压下降,因此出现血压昼夜节律的紊乱。
本研究依据动态血压监测数据把高血压卒中患者分类为杓形血压、超杓形血压、非杓形血压和反杓形血压4种不同的血压类型,发现不同的血压节律患者在人口统计学及常见的危险因素方面差异无统计学意义,但在终点事件方面可以看出杓形血压患者的终点事件发生率最低,反杓形血压患者的终点事件发生率最高,这就表明不同的血压节律在终点事件发生率方面的差异并不是由脑血管病常见危险因素的不同导致的,而是由于血压节律的不同导致的,因此我们认为血压节律可能影响脑卒中预后。采用单因素Cox回归分析分别筛选主要及次要终点事件的可能危险因素,发现夜间收缩压及舒张压与白天比值、反杓形血压是主要终点和次要终点事件的可能危险因素,进一步的多参数Cox回归分析显示在调整了混杂因素的干扰后,反杓形血压节律与终点事件仍然独立相关,Km累积风险曲线同样显示,反杓形血压的终点事件累积风险显著高于杓形血压的累积风险,由此我们得出结论:在急性缺血性卒中患者中,表现为反杓形血压的患者与卒中发作及复合心血管事件发生独立相关。这与既往的研究结果显示白天至夜间血压下降不足或消失的患者(非杓形与反杓形)心血管风险显著升高是一致的[12-15]。然而本研究只显示血压节律紊乱的极端类型反杓形血压与卒中预后独立相关,血压节律紊乱的其他类型均未显示出与卒中预后独立相关,可能是因为反杓形血压相较于血压节律紊乱的其他类型紊乱程度最重,对心脑血管系统的损害最大。
卒中后血压昼夜节律紊乱可能是多种因素共同作用的结果:神经内分泌系统的激活(交感神经、肾素-血管紧张素系统),自主神经功能紊乱以及局部脑缺血半暗带增加脑血流量的需要[16-17]。有研究表明累及岛状皮质梗死的患者,频繁显示出夜间血压的升高且这些患者血液中肾上腺素及去甲肾上腺素水平更高,提示非杓形和反杓型血压的患者夜间交感神经激活[18]。反杓形血压患者预后不良的机制可能为:反杓形血压节律患者的血压在夜间甚至有所增加,心脑血管始终处于高负荷状态,加重内皮损伤,引起炎症反应并加速动脉粥样硬化,导致心脑血管狭窄,脑血流自主调节功能受损,个体更容易出现中风及心血管事件[19]。
本研究结果证实,急性缺血性卒中血压昼夜节律紊乱普遍存在,反杓型血压节律与卒中和心血管事件发作独立相关。本研究通过前瞻性队列研究在同一批研究对象中证实了急性缺血性卒中血压昼夜节律紊乱的特征及其与预后的关系,为干预急性缺血性卒中后血压昼夜节律紊乱提供了坚实的科学依据。同时本研究也有一些不足之处,首先本研究样本量相对较少,可能存在一定的误差,因此需要更大样本量的前瞻性队列研究进一步验证本研究的发现。其次在研究中以固定的时间来界定白天与夜间,这种方法虽然获得了相关指南的认可,却不能完全反映患者真实的昼夜情况,可能会带来血压节律的分类误差。
志谢 感谢连云港市第一人民医院神经内科和体检中心在研究对象入组及数据收集方面提供的帮助利益冲突申明 作者宣称没有利益冲突
| [1] |
BOEHME A K, ESENWA C, ELKIND M S. Stroke risk factors, genetics, and prevention[J]. Circ Res, 2017, 120(3): 472-495. |
| [2] |
LACKLAND DT, ROCCELLA E J, DEUTSCH A F, et al. Factors influencing the decline in stroke mortality[J]. Stroke, 2014, 45(1): 315-353. |
| [3] |
CHADACHAN V M, YE M T, TAY J C, et al. Understanding short-term blood-pressure-variability phenotypes: from concept to clinical practice[J]. Int J Gen Med, 2018, 11: 241-254. |
| [4] |
IRIGOYEN M C, DE ANGELIS K, DOS SANTOS F, et al. Hypertension, blood pressure variability, and target organ lesion[J]. Curr Hypertens Rep, 2016, 18(4): 31. |
| [5] |
JAIN S, NAMBOODRI K K, KUMARI S, et al. Loss of circadian rhythm of blood pressure following acute stroke[J]. BMC Neurol, 2004, 4: 1. |
| [6] |
PANDIAN J D, WONG A A, LINCOLN D J, et al. Circadian blood pressure variation after acute stroke[J]. J Clin Neurosci, 2006, 13(5): 558-562. |
| [7] |
ALI K, LEONG K M W, HOULDER S, et al. The relationship between dipping profile in blood pressure and neurologic deficit in early acute ischemic stroke[J]. J Stroke Cerebrovasc Dis, 2011, 20(1): 10-15. |
| [8] |
YANG K, ZHU X, FENG Y, et al. Abnormal blood pressure circadian rhythms are relevant to cerebral infarction and Leukoaraiosis in hypertensive patients[J]. BMC Neurol, 2020, 20(1): 36. |
| [9] |
Wold Health 0rganization. ICD-11 for Mortality and Morbidity Statistics(2018): 08 Diseases of the nervous system[EB/OL]. [2019-12-21]. https://icd.who.int/browse11/l-m/en#/.
|
| [10] |
CASTILLA-GUERRA L, ESPINO-MONTORO A, FERNÁNDEZ-MORENO M C, et al. Abnormal blood pressure circadian rhythm in acute ischaemic stroke: are lacunar strokes really different?[J]. Int J Stroke, 2009, 4(4): 257-261. |
| [11] |
KARIO K, PICKERING T G, MATSUO T, et al. Stroke prognosis and abnormal nocturnal blood pressure Falls in older hypertensives[J]. Hypertension, 2001, 38(4): 852-857. |
| [12] |
PARATI G, STERGIOU G, O'BRIEN E, et al. European Society of Hypertension practice guidelines for ambulatory blood pressure monitoring[J]. J Hypertens, 2014, 32(7): 1359-1366. |
| [13] |
KARIO K, SHIMADA K. Risers and extreme-dippers of nocturnal blood pressure in hypertension: antihypertensive strategy for nocturnal blood pressure[J]. Clin Exp Hypertens, 2004, 26(2): 177-189. |
| [14] |
MANCIA G, VERDECCHIA P. Clinical value of ambulatory blood pressure: evidence and limits[J]. Circ Res, 2015, 116(6): 1034-1045. |
| [15] |
GAVRⅡLAKI M, ANYFANTI P, NIKOLAIDOU B, et al. Nighttime dipping status and risk of cardiovascular events in patients with untreated hypertension: a systematic review and meta-analysis[J]. J Clin Hypertens (Greenwich), 2020, 22(11): 1951-1959. |
| [16] |
TOMSON J, LIP G Y H. Blood pressure changes in acute haemorrhagic stroke[J]. Blood Press Monit, 2005, 10(4): 197-199. |
| [17] |
WITYK R J. The management of blood pressure after stroke[J]. Neurol, 2007, 13(4): 171-181. |
| [18] |
MEYER S, STRITTMATTER M, FISCHER C, et al. Lateralization in autonomic dysfunction in ischemic stroke involving the insular cortex[J]. Neuroreport, 2004, 15(2): 357-361. |
| [19] |
ROSSIGNOL P, CRIDLIG J, LEHERT P, et al. Visit-to-visit blood pressure variability is a strong predictor of cardiovascular events in hemodialysis: insights from FOSIDIAL[J]. Hypertension, 2012, 60(2): 339-346. |




