肉毒素是一种由肉毒梭状芽孢杆菌分泌的蛋白质类外毒素,可分为A~G 7种类型,是最具毒性的天然毒物。肉毒素通过作用于神经肌肉接头,抑制神经递质乙酰胆碱的释放,从而削弱肌肉纤维的收缩[1]。肉毒素被用于治疗各种以肌肉过度收缩为特征的临床症状,包括肌张力障碍和痉挛;此外,肉毒素也被探索用于治疗其他疾病,如神经性疼痛、腋窝多汗、神经源性逼尿肌过度活动和流涎[2];而医疗美容也是肉毒素广泛应用的领域。同时,因为肉毒素使用不当或使用假冒伪劣产品等原因,肉毒素中毒事件报道逐渐增多。关于肉毒素中毒诊治、肉毒素中毒误诊越来越受到医师重视[3-4]。目前,肉毒素中毒仍缺乏特异性强的实验室指标,医师仅靠肉毒素注射史结合肌无力症状并排除其他引起肌无力的情况进行临床诊断[5]。对于轻-中度肉毒素中毒患者,是否有可靠的检查指标,相关研究报道较少。本研究总结了9例美容目的的A型肉毒毒素中毒患者的症状体征、检查特征以及在治疗过程中的经验,旨在为临床诊治提供参考。
1 资料与方法 1.1 研究对象收集本科2018年8月至2020年12月收治的注射性A型肉毒毒素中毒患者9例,均为女性,年龄29~68(42.1±11.9)岁。注射剂量40~450(150.0±160.2)U(剂量来自患者自诉,所用产品名称不详)。所有患者在注射后12 h至6 d出现头晕、视力模糊、复视、睁眼困难、眼睑下垂、构音障碍、吞咽困难、全身乏力等肌无力表现;患者注射前均无神经肌肉疾病史,亦未服用影响神经肌肉接头相关药物(表 1)。本研究经本院伦理委员会批准(2020-研第107-01),并取得患者知情同意。
| 序号 | 年龄/岁 | 注射部位 | 注射剂量a/U | 出现症状时间 | 病情程度 | 症状、体征 |
| 1 | 33 | 小腿、肩部 | 400 | 3 d | 轻度 | 头晕、视力模糊、睁眼困难、口干、一过性皮疹 |
| 2 | 68 | 额、眼角 | 40 | 2 d | 中度 | 畏光、睁眼困难、咳痰乏力、吞咽困难 |
| 3 | 51 | 额、眼角 | 不详 | 3 d | 重度 | 视力模糊、面部麻木、咳痰乏力、吞咽困难、呼吸困难、胸闷气急、抬头困难、四肢乏力 |
| 4 | 32 | 咬肌 | 40 | 3 d | 中度 | 视力模糊、睁眼乏力、构音困难、吞咽困难、深呼吸困难、全身肌肉酸痛 |
| 5 | 32 | 面部 | 100 | 12 h | 重度 | 头晕、视力模糊、睁眼乏力、心悸、恶心,呼吸困难、四肢麻木 |
| 6 | 29 | 眉部 | 40 | 6 d | 轻度 | 睁眼困难 |
| 7 | 40 | 眼角 | 40 | 3 d | 轻度 | 头痛、视力模糊 |
| 8 | 49 | 眼角、眉间 | 50 | 1 d | 轻度 | 头痛、视力模糊、睁眼乏力 |
| 9 | 45 | 颞部、皱眉肌、小腿 | 450 | 6 d | 轻度 | 头晕、睁眼乏力、全身乏力 |
| a: 注射剂量由患者自诉,仅供参考 | ||||||
1.2 方法 1.2.1 诊断及鉴别诊断
肉毒毒素中毒诊断标准:①发病前10 d内曾接受A型肉毒毒素注射或其他方式使用;②出现全身乏力、眼部症状、口干、构音困难、咽部症状、呼吸困难等症状。鉴别诊断:①其他类型肉毒中毒;②重症肌无力;③其他神经系统病变。参照《注射性肉毒中毒专家共识》[5]将病情分为3级,①轻度:仅有全身乏力及眼部症状;②中度:出现吞咽困难;③重度:出现呼吸困难。
1.2.2 检查① 体格检查:入院行一般体格检查、专科体格检查(包含面神经检查),治疗过程中每日查房例行专科查体,对有特征体征拍照、录视频记录,治疗前后对比;②实验室检查:入院立即静脉抽血行血液检查,包括血常规、凝血功能、血液细胞学检查、电解质、肝肾功能、心肌酶谱、心衰标志物、胆碱酯酶、免疫球蛋白、补体、炎症标志物(包括TNF-α、IL-6、IL-8),尿常规、大便常规。住院期间对阳性指标定期复查,观察阳性指标变化;③电生理检查:住院期间对肌无力感突出的患者行相应部位电生理检查,包括运动神经传导速度(motor nerve conduction velocity, MCV)、三叉神经诱发电位(trigeminal somatosensory evoked potential, TSEP)、视觉神经诱发电位(visual evoked potential, VEP)、重复电刺激(repetitive nerve stimulation, RNS);④眼科检查:住院期间对有眼部症状的患者行视力、眼压、复视、眼睑检查、眼底检查;⑤其他:入院前常规查心电图、胸部X线,根据病情需要补充心脏超声、颅脑核磁共振等检查,住院期间视情况复查。
1.2.3 治疗① 单价A型肉毒抗毒素治疗: 入院当日立即报告申请单价A型肉毒抗毒素(兰州生物制品研究所有限责任公司,以下简称肉毒抗毒素),48 h内即开始肉毒抗毒素治疗,治疗前先按药品说明书进行皮试,具体如下:肉毒抗毒素稀释10倍进行(即0.1 mL肉毒抗毒素配0.9 mL生理盐水),取0.05 mL在双侧掌侧做皮内注射,皮试阴性者给予肌肉注射肉毒抗毒素10 000 U,每12小时或24小时1次。皮试阳性者按药品说明书采用脱敏注射法进行治疗,具体如下:先将10 000 U肉毒抗毒素稀释于10 mL生理盐水,皮下注射上述配置液0.2 mL,密切观察30 min,无发绀、显著呼吸短促、脉搏加速等异常情况后,分别注射配置液0.4、0.8、2.6 mL,每次注射后均密切观察30 min,无异常后再行注射,最后将余下肉毒抗毒素肌肉注射。治疗直至患者病情停止进展或开始好转停止。②支持治疗: 轻中度患者入院予二级护理、营养神经、补液、雾化等治疗;重症者入院即予一级护理,增加心电监护、血氧饱和度监测。③其他: 肢体气压治疗,备无创呼吸机/气管插管等。
1.3 统计学分析采用SPSS 20.0统计软件,4例患者入院时、治疗后的炎症指标TNF-α、IL-6、IL-8以
9例患者行体格检查,发现额纹/川字纹/鱼尾纹消失5例,表情僵硬3例,上睑下垂2例,双眼闭合不全1例,上肢肌力减弱1例,四肢肌力减弱1例,胸廓动度减小1例。
对于出现面部症状的患者,在入院时和治疗结束时,嘱患者做皱额、皱眉间、平视、鼓腮、龇牙、伸舌、吹哨、微笑动作,拍照对比。部分患者在入院时,有明显的面部表情、动作不对称,经过肉毒抗毒素治疗后,相关症状有不同程度的缓解(图 1)。
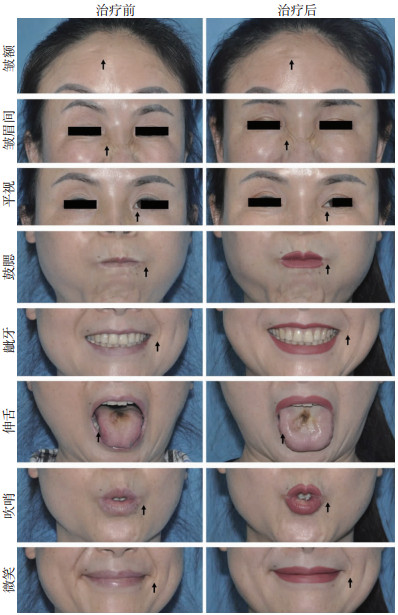
|
| 该名患者接受A型肉毒素注射眉间、眼角、额部皱纹,总计用量50 U,后出现以睁眼困难、视物模糊为主的中毒症状。↑:示患者做皱额、皱眉间有额纹、川字纹部分消失;平视时有不同程度的不对称,右眼可见明显向内上分斜。在做鼓腮、龇牙、伸舌、吹哨、微笑动作时,也有不同程度不对称,龇牙、伸舌明显向左侧倾斜。经过5 d的肉毒抗毒素治疗,患者症状及面部外形较治疗前明显改善 图 1 注射性A型肉毒素中毒患者接受肉毒抗毒素治疗前后面部特征变化 |
注射性肉毒素中毒患者血液细胞学检查发现中性粒细胞内有中毒颗粒(图 2)。有3例在治疗过程中出现脑钠肽升高,不伴心肌酶升高,但其中仅1例有明显的心悸症状。3例在接受抗毒素治疗后发现炎症指标较入院时升高(3/4),具体包括TNF-α、IL-8,但对比入院时、治疗后的炎症指标,各组差异无统计学意义(P>0.05,表 2)。其他血液检查指标变化不显著。
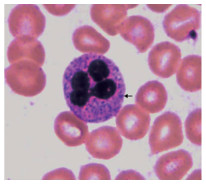
|
| 箭头示中性粒细胞胞质内中毒颗粒 图 2 注射性A型肉毒素中毒患者外周血细胞涂片发现中性粒细胞内出现中毒颗粒(×1 000) |
| 炎症因子 | 入院时 | 治疗后 | t值 | P值 |
| TNF-α | 7.15±1.66 | 11.00±4.41 | -1.75 | 0.18 |
| IL-8 | 43.57±63.80 | 3 346.18±2 246.33 | -2.60 | 0.08 |
| IL-6 | 38.00±63.50 | 17.82±14.78 | 0.70 | 0.53 |
对以肌无力为突出表现的患者进行相关部位的电生理检查,2例患者眼轮匝肌RNS呈阳性结果(图 3),1例患者出现面神经MCV双侧偏低且左侧较右侧延长,1例患者右侧TSEP延长,1例患者出现双侧VEP延长。其余患者在本次电生理检查项目中并无特殊发现。9例患者视力、眼压、眼底照相并无特异改变。针对有复视、视力模糊的患者进行复视图检查,发现2例患者复视图阳性,提示有眼肌麻痹(分别为外直肌、下斜肌);针对眼干患者进行眼睑检查发现2例患者有睑板腺缺失(图 4)。
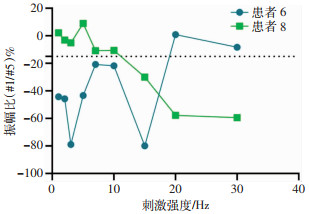
|
| RNS纵坐标代表振幅比(#1/#5),在肌电图RNS中主要观察第1个和第5个波的振幅或面积比,看有无递增或递减趋势,振幅比低于-15%代表该部位肌肉振幅衰减(虚线示),横坐标为电刺激强度;6号患者出现睁眼困难表现突出,其眼轮匝肌RNS大部分低频段振幅低于-15%;8号患者复视、视力模糊为主, 其眼轮匝肌RNS高频段出现振幅衰减 图 3 注射性A型肉毒素中毒患者眼电生理检查结果 |
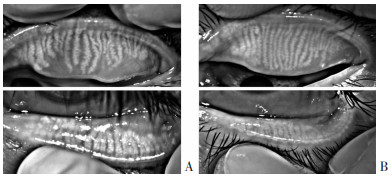
|
| A:为7号患者,检查上睑板腺缺失1/3~2/3,下睑板腺缺失1/3~2/3;B:为8号患者,检查上睑板腺缺失<1/3,下睑板腺缺失1/3~2/3 图 4 注射性A型肉毒素中毒患者眼睑照相表现 |
2.2 治疗效果
9例患者在发病后2.5~22(12.8±6.2)d接受肉毒抗毒素治疗都能显著改善病情,肉毒抗毒素治疗时间为5~11(7.4±2.5)d,其中轻度平均7 d,中度平均7.5 d,重度平均8.5 d。出院标准为:自觉症状明显缓解或消失,出院时复查血常规、肝肾功能、电解质、炎症指标等无异常,无呼吸肌受累,进食、饮水恢复顺畅,肢体肌力恢复,视力恢复正常。于出院后1、3、6个月通过电话进行问卷调查,9例患者无失访,所有患者肉毒素中毒相关症状在6个月左右完全消失。
3 讨论注射性肉毒素中毒属于临床少见疾病,缺少特异的症状和诊断指标,大多数医师对其认知有限。仅有少数报道,注射性肉毒素患者有脑电图改变及脑fMRI改变[6-7]。
本研究对肉毒素中毒患者进行外周血液涂片检查,发现中性粒细胞可出现特殊的中毒颗粒,这有可能成为诊断肉毒素中毒的特异性指标之一。部分患者在抗毒素治疗的过程中出现IL-8、TNF-α升高,其中IL-8升高最明显,但各组差异无统计学意义(P>0.05)。已知肉毒素抗毒素为马血清提取蛋白质,有引起过敏反应的可能[8-9],炎症指标的升高可能与此相关;也可能是肉毒素注射本身所导致的,故治疗前后差异无统计学意义,该项检查临床意义有待进一步明确。大量研究表明,电生理检查可作为肉毒素中毒的辅助诊断指标之一。有报道提示肉毒素中毒患者的电生理检查出现相应运动神经传导速度减慢、振幅降低、潜伏时延长[10]。本研究显示肉毒素中毒患者可检测到相应肌肉MCV潜伏时延长、RNS不同频段衰弱;还有1例以面部感觉麻木、视力模糊为突出表现的患者检测到TSEP、VEP延长。这也证实了肉毒素可影响感觉神经的观点[11]。电生理检查对肉毒素中毒早期诊断具有独特优势,且有希望通过定量方法来进行病情评估[12],故被我们推荐作为肉毒素中毒的早期辅助检查手段。肉毒素可能通过多种机制引起眼部症状,国外报道显示,上睑下垂、复视、视力模糊、眼干、畏光是发生率较高的肉毒素不良反应[13-15]。眼肌细小、敏感且离注射部位近,容易受到影响,本研究通过复视图可明确相应麻痹的眼肌,有助于诊断鉴别,这是我们推荐复视图作为早期辅助诊断指标的原因。此外,本研究发现眼干患者是由于睑板腺部分缺失引起,目前认为肉毒素可作用于副交感神经从而影响分泌腺,但其机制仍不明确[13-14]。
肉毒素中毒患者常见症状有全身乏力、眼部症状、吞咽困难和呼吸困难等,目前主要通过病史和临床症状进行诊断和分级,但还缺少有价值的实验室指标。我们从2018年6月至今,共收治9例肉毒素中毒患者,通过全面的实验室检查、电生理检查、眼科检查等,以筛选有意义的阳性指标,发现肉毒素中毒患者外周血涂片可发现中毒颗粒,电生理检查面神经MCV潜伏时、RNS、TSEP、VEP等异常,眼科复视图检查提示眼肌麻痹、眼睑照相发现睑板腺不同程度缺失等,将有助于与以下疾病鉴别:①患者因精神心理因素引起的症状;②其他疾病如重症肌无力、维生素B1缺乏症、格林-巴利综合征、低血钾性麻痹以及感冒。治疗方面,9名患者通过肉毒抗毒素治疗,症状均有明显改善,病情无反复,半年后随访反馈均未遗留后遗症,证实了肉毒抗毒素的治疗效果确切。但注射性肉毒素中毒属于临床少见疾病,本研究病例数有限,诊断、治疗没有分组设置对照,下一步我们计划通过动物实验继续研究,并持续积累临床诊治病例。
| [1] |
吴溯帆. 注射美容整形技术[M]. 杭州: 浙江科学技术出版社, 2015: 120-127. WU S F. Injection techniques in aesthetic plastic surgery[M]. Hangzhou: Zhejiang Science and Technology Publishing House, 2015: 120-127. |
| [2] |
FREEMAN M D, MARGULIES I G, SANATI-MEHRIZY P, et al. Nonaesthetic applications for botulinum toxin in plastic surgery[J]. Plast Reconstr Surg, 2020, 146(1): 157-170. DOI:10.1097/PRS.0000000000006908 |
| [3] |
CHERTOW D S, TAN E T, MASLANKA S E, et al. Botulism in 4 adults following cosmetic injections with an unlicensed, highly concentrated botulinum preparation[J]. JAMA, 2006, 296(20): 2476-2479. DOI:10.1001/jama.296.20.2476 |
| [4] |
程辰, 谢芸, 金锐, 等. 抗毒素治疗八例A型肉毒毒素中毒疗效的初步观察[J]. 中华整形外科杂志, 2019, 35(3): 282-284. CHEN C, XIE Y, JIN Y, et al. Therapeutic effect of antitoxin on botulism type A: a preliminary observation of 8 cases[J]. Chin J Plastic Surg, 2019, 35(3): 282-284. DOI:10.3760/cma.j.issn.1009-4598.2019.03.014 |
| [5] |
中华医学会整形外科学分会微创美容学组, 中华医学会医学美学与美容学分会微创美容学组, 中国中西医结合学会医学美容专业委员会微整形专家组, 等. 注射性肉毒中毒专家共识[J]. 中华医学美学美容杂志, 2019, 25(5): 351-352. Minimally Invasive Branch of Plastic Surgery of CMA, Minimally Invasive Group of Aesthetic Beauty Credit of CMA, Micro-surgery Expert Group of Chinese Association of Integrative Medicine, et al. Chinese expert consensus on injectable botulism A[J]. Chin J Med Aesth Cosmetol, 2019, 25(5): 351-352. DOI:10.3760/cma.j.issn.1671-0290.2019.05.001 |
| [6] |
刘燕敏. 食物性肉毒中毒患者的脑电图改变及其意义[J]. 中国全科医学, 2011, 14(3): 335-336. LIU Y M. The changes and significance of electroencephalogram in the alimentary botulism[J]. Chin Gen Pract, 2011, 14(3): 335-336. DOI:10.3969/j.issn.1007-9572.2011.03.041 |
| [7] |
LI G F, BAN S Y, WANG M X, et al. Brain functional changes in patients with botulism after illegal cosmetic injections of botulinum toxin: a resting-state fMRI study[J]. PLoS ONE, 2018, 13(11): e0207448. DOI:10.1371/journal.pone.0207448 |
| [8] |
黄超, 黄秋园, 张敏, 等. 抑制剂联用或与抗毒素联用对肉毒毒素中毒小鼠的解毒活性研究[J]. 军事医学, 2020, 44(6): 443-448. HUANG C, HUANG Q Y, ZHANG M, et al. Detoxification activities of joint applications of small molecule inhibitors or antitoxin of botulinum toxins A[J]. Mil Med Sci, 2020, 44(6): 443-448. DOI:10.7644/j.issn.1674-9960.2020.06.009 |
| [9] |
BAI L L, PENG X B, LIU Y Q, et al. Clinical analysis of 86 botulism cases caused by cosmetic injection of botulinum toxin (BoNT)[J]. Medicine (Baltimore), 2018, 97(34): e10659. DOI:10.1097/MD.0000000000010659 |
| [10] |
金晓兰, 蔡华英, 吕文, 等. 局部注射A型肉毒毒素中毒20例的电生理分析[J]. 中华医学美学美容杂志, 2019, 25(6): 488-489. JIN X L, CAI H Y, LYU W, et al. Botulinum toxin A poisoning by local aesthetic injection: clinical and electrophysiological analyses of 20 cases[J]. Chin J Med Aesth Cosmetol, 2019, 25(6): 488-489. DOI:10.3760/cma.j.issn.1671-0290.2019.06.013 |
| [11] |
万新华, 胡兴越, 靳令经. 中国肉毒毒素治疗应用专家共识[J]. 中华神经科杂志, 2018, 51(10): 779-786. WAN X H, HU X Y, JIN L J. Chinese expert consensus document on the therapeutic uses of botulinum toxin[J]. Chin J Neurol, 2018, 51(10): 779-786. DOI:10.3760/cma.j.issn.1006-7876.2018.10.002 |
| [12] |
周瑞玲, 邹漳钰, 陈名峰. 定量肌电图运动单位电位多项参数对肌萎缩侧索硬化症患者的评估价值[J]. 中国临床康复, 2005, 9(1): 58-60. ZHOU R L, ZOU Z Y, CHEN M F. Multiple motor unit potential parameters of quantitative electromyography for ev aluating the patients with amyotrophic lateral sclerosis[J]. Chin J Clin Rehabil, 2005, 9(1): 58-60. DOI:10.3321/j.issn:1673-8225.2005.01.027 |
| [13] |
AHSANUDDIN S, ROY S, NASSER W, et al. Adverse events associated with Botox as reported in a food and drug administration database[J]. Aesthetic Plast Surg, 2021, 45(3): 1201-1209. DOI:10.1007/s00266-020-02027-z |
| [14] |
ARISTODEMOU P, WATT L, BALDWIN C, et al. Diplopia associated with the cosmetic use of botulinum toxin a for facial rejuvenation[J]. Ophthalmic Plast Reconstr Surg, 2006, 22(2): 134-136. DOI:10.1097/01.iop.0000203304.22031.b5 |
| [15] |
SETHI N, SINGH S, DEBOULLE K, et al. A review of complications due to the use of botulinum toxin A for cosmetic indications[J]. Aesthetic Plast Surg, 2021, 45(3): 1210-1220. DOI:10.1007/s00266-020-01983-w |




