2. 100080 北京,解放军第四临床医学中心烧伤整形科
2. Department of Burns and Plastic Surgery, the Fourth Medical Center of Chinese PLA General Hospital, Beijing, 100080, China
臀上动脉穿支皮瓣外形类似于臀大肌肌皮瓣,但臀上动脉螺旋桨皮瓣仅包含皮肤及皮下脂肪。自从1980年NOLA等[1]报道将臀大肌肌皮瓣用于治疗压力性损伤后,KOSHIMA等[2-3]将髋周血管穿支皮瓣用于修复骶尾部压力性损伤。V-Y推进皮瓣、双叶皮瓣等也是较为常用的皮瓣,随着显微外科技术与显微外科解剖的发展,臀上动脉穿支血管皮瓣也受到了欢迎。目前,臀上动脉穿支皮瓣已成为骶尾部、坐骨结节等压力性损伤的主要治疗手段[4]。
因臀上动脉穿支较多且穿支血管灌注压较高,各穿支之间网状吻合较多,在多普勒血流探测仪的帮助下,皮瓣设计可以多样性,可覆盖的面积也较大,存活率高。臀部压力性损伤修复后皮瓣坏死已不是手术失败的主要原因,术后因高张力、渗出多、患者体位管理不当等原因,皮瓣与创面基底愈合不良,空腔形成,最后导致伤口开裂,周围坏死成为目前主要的并发症[5]。本研究采用在切取臀上动脉螺旋桨穿支皮瓣修复臀部压力性损伤的同时,通过扩大封闭负压装置使用范围的方法,除在皮瓣修复术前清创做创基准备时使用外,术后使用封闭负压装置,管理渗液及固定局部,减少组织搓动,以降低臀上动脉穿支皮瓣术中及术后并发症,提高手术的成功率,增加臀部压力性损伤的治愈率和患者的满意度。
1 资料与方法 1.1 一般资料回顾性收集徐州仁慈医院2016年9月至2020年8月收治的臀部Ⅲ期及以上压力性损伤患者32例,其中男性21例,女性11例;年龄14~79岁,平均56.87岁;出现压力性损伤的病因:10例截瘫(包括外伤术后截瘫),11例脑血管病变后遗症,6例脑萎缩后遗症,2例股骨颈骨折后长期卧床,1例一氧化碳中毒后长期卧床,1例骨盆骨折后长期卧床,1例先天性脊柱裂术后长期卧床。压力性损伤分期:Ⅲ期12例,Ⅳ期20例;创面缺损面积30~56 cm2;术前病程:3~64个月,平均8.35个月。本组患者各系统均无手术绝对禁忌证,术前均已将全身情况调整至能耐受麻醉及手术,臀部组织均能满足皮瓣切取需求,皮下脂肪为正常厚度,无明显局部萎缩表现,家属求治意愿强烈,治疗依从性足够。
1.2 治疗方法 1.2.1 术前治疗及指导患者入院后完善术前检查,评估全身情况,围手术期纠正患者电解质紊乱、贫血及低蛋白血症,控制可能存在的肺部感染及泌尿系感染,必要时先期行乙状结肠造口手术,多数患者需多次清创后方可进一步完成皮瓣转移手术,故需指导卧床体位和排便护理等。
1.2.2 清创术在消毒清创前完成创面分泌物培养及药敏实验,用以指导围手术期用药。按污染创面消毒,术中以亚甲蓝原液浸染创面,以便明确慢性创面的范围及可能存在的分支窦道,术中将蓝染创面彻底切除,所有分支窦道全部敞开并清创彻底,尽可能切除硬质瘢痕组织及滑膜囊壁。清创后应用封闭负压装置(常州华森医疗器械有限公司)吸引处理改善创面条件,根据创面情况选择PVA(聚乙烯醇酯)海绵或者PU(聚氨酯)海绵,外接负压压力以海绵完全塌陷为准。术后1周拆除封闭负压装置,查看创面肉芽生长情况及创面清洁程度,若创面无明显坏死失活组织,表面有硬质、新鲜出血的肉芽组织,即可安排创面覆盖的手术。不可经验性的决定清创及负压吸引术的次数。
1.2.3 皮瓣设计及切取以髂后上棘及股骨大转子连线中上1/3处为中心交点,利用多普勒超声引导下标记该中心点周围半径2 cm区域内臀上动脉穿出点位置(此处穿支较为恒定,但安全起见需客观检查确认),也可根据多普勒血流探查仪确定的穿支位置灵活设计皮瓣,确定后以此标记点为皮瓣的旋转点,沿皮瓣下缘切开皮肤及皮下组织,到达臀大肌肌层后,沿肌肉及深筋膜间隙逐渐掀开皮瓣。为尽可能地减少软组织损坏,建议行锐性分离组织并及时止血,由下至上分离组织并接近体表标记点周围后停止分离组织,再从上缘、内侧缘和外侧缘向中心分离组织,在观察皮瓣血运及皮瓣旋转度的前提下决定血管周围组织的保留量,不必刻意追求裸化血管蒂。
1.2.4 VSD负压吸引装置安装待臀上动脉穿支皮瓣旋转完毕并确定血供无异常后,在皮瓣边缘插入3/4管引流,放置引流管需浅深搭配,保证引流通畅,若局部窦道较深,可辅助由正常皮肤处钻孔放置深部引流管外接负压引流球。再将负压海绵沿皮瓣缝合边缘均匀铺垫,并将3/4引流管从海绵中穿出,贴膜封闭固定,打开负压装置,负压压力需要观察皮瓣血运而定,亦不可凭经验而论。
1.3 术后处理及随访患者术后均采用俯卧位或侧卧位,依据术前药敏试验使用敏感抗生素全身治疗1周,并适当予活血及抗凝治疗。因患者术区封闭负压装置覆盖,术后无需换药,术后3 d视引流量情况于贴膜上开口拔出3/4引流管,继续封闭负压吸引,术后1周更换负压引流装置,术后2周去除负压并拆线。期间及出院后教导患者日常护理,术后前3个月每月来门诊随访1次,术后6个月随访1次,然后每半年随访1次(如门诊随访不便,至少电话随访)。
2 结果患者均接受臀上动脉穿支皮瓣,术后予以封闭负压装置应用。术中无大出血和重要血管神经损伤等。术后31例皮瓣存活,其中1例患者术后因粪便污染出现皮瓣内侧边缘部分坏死,行乙状结肠造口后经换药处理后愈合,1例患者术后皮瓣供区缝合处因张力较大裂开继发感染,后期植皮修复。失访3例,26例患者随访6个月以上,20例患者随访1年以上,平均随访18个月。随访患者术后无术区压力性损伤再发,5例患者去世前无复发。随访皮瓣质地柔软,无明显色素沉着,因术后负压海绵的作用,创缘缝合处均平整,老年患者皮瓣松弛,无皮瓣挛缩表现,部分年轻患者皮瓣稍有挛缩,考虑与年龄和神经支配有关。
典型病例
患者1:男性,56岁,矿工,10年前因高空坠落致胸椎骨折后截瘫,入院前4年开始出现骶尾部压力性损伤,自行在家换药处理伤口,治疗效果不佳。患者无糖尿病、高血压病史,既往癫痫病史7年,自服药物治疗,每年发作3~4次。入院后诊断:①骶尾部压力性损伤Ⅳ期,②肺部感染,③癫痫。入院后完善相关检查,评估患者具备手术治疗条件,予以清创、骨髓炎病灶清除+封闭负压引流术,术后1周行臀上动脉穿支皮瓣修复+ 封闭负压引流术,术后皮瓣存活良好,皮瓣与创基完全愈合,住院治疗时间24 d,随访38个月,皮瓣质地柔软,耐压、耐摩擦程度较高,无破溃及压力性损伤再发。治疗过程见图 1。
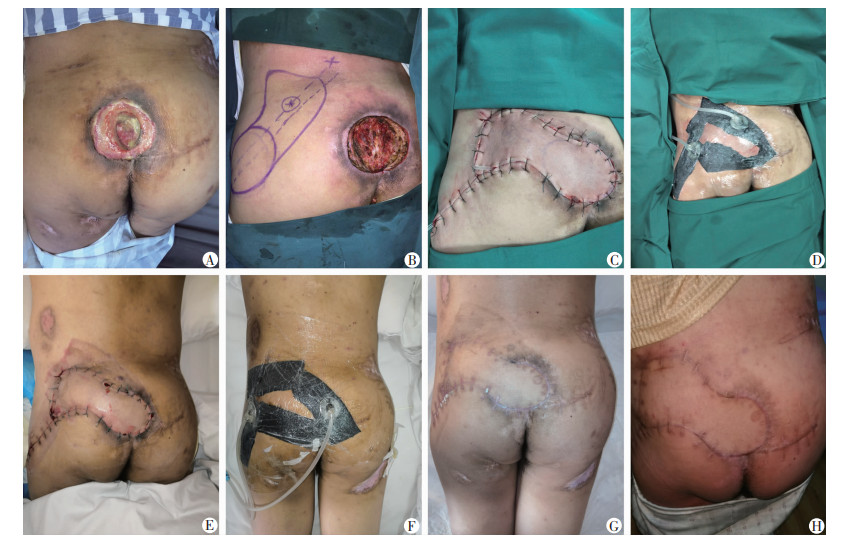
|
| A:入院时溃疡状况;B:术前皮瓣切取设计;C:臀上动脉穿支皮瓣手术术后即刻;D:将PU海绵覆盖于手术缝合区域;E、F:术后7 d更换负压;G:拆除负压及拆线后;H:术后13个月 图 1 骶尾部压力性损伤患者1臀上动脉穿支皮瓣联合封闭负压引流治疗前后效果 |
患者2:男性,79岁,4个月前在家摔倒致右股骨颈骨折,行卧床保守治疗,入院前3个月出现骶尾部压力性损伤,入院诊断:①骶尾部压力性损伤Ⅳ期,②坠积性肺炎,③轻度贫血,④尿路感染,⑤冠状动脉粥样硬化性心脏病(无症状型),⑥右股骨颈陈旧性骨折,⑦陈旧性脑梗死,⑧陈旧性脑出血。入院后完善相关检查,治疗肺部感染,多学科会诊评估诊疗病情,入院第10天行臀上动脉穿支皮瓣修复+封闭负压引流术,术中依照多普勒检查选择臀中部穿支,术后皮瓣存活良好,彻底填塞空腔,皮瓣与创基完全愈合,住院治疗时间40 d,随访9个月,皮瓣柔软无破溃,压力性损伤无复发,效果满意。治疗过程见图 2。
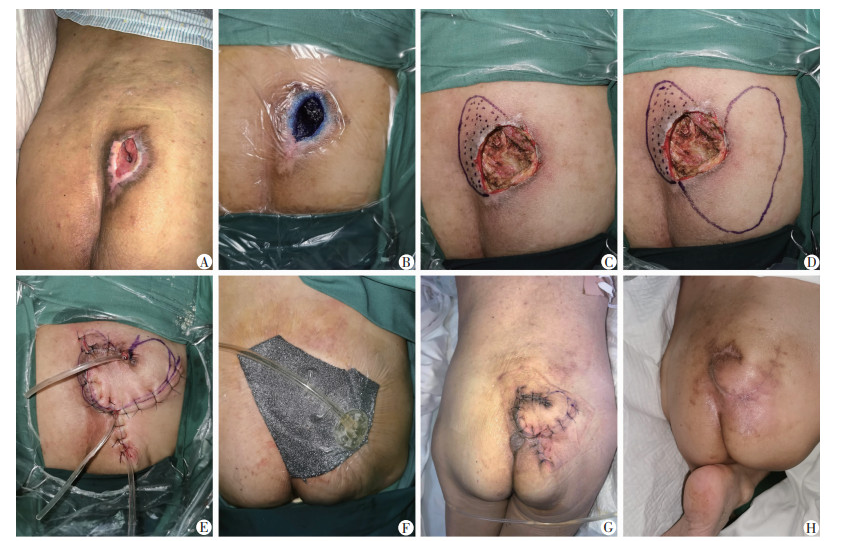
|
| A:入院时溃疡状况;B:术前以亚甲蓝浸染创面,彻底清创;C:皮瓣下空腔位置;D:术前皮瓣切取设计;E:臀上动脉穿支皮瓣手术术后即刻;F:将PU海绵覆盖于手术缝合区域;G:拆除负压及拆线后;H:术后7个月 图 2 骶尾部压力性损伤患者2臀上动脉穿支皮瓣联合封闭负压引流治疗前后效果 |
3 讨论
臀部压力性损伤好发部位为骶尾部、大转子处、坐骨结节处,Ⅰ、Ⅱ期的压力性损伤,通过日常护理及伤口换药,均能愈合;对于Ⅲ期以上的损伤,因侵蚀较深,常伴随有肌肉、骨质的感染存在,往往需要手术清创和修复。修复的方式多样,植皮因适应证窄、远期复发率高已逐渐被皮瓣、肌皮瓣所代替。根据压力性损伤所在的部位不同,可采用的术式包括臀上动脉穿支皮瓣、臀下动脉穿支皮瓣、局部转移或推进皮瓣、阔筋膜张肌肌皮瓣、臀大肌肌皮瓣或肌瓣等[6-7]。
根据AHMADZADEH和FAVUZZA等[8-9]的解剖学研究可知:①臀上动脉发出5±2个较大的穿支;②所有皮瓣的穿支血管是肌穿支,其中50%来自于臀大肌,50%来自臀中肌;③穿支血管的直径(0.6±0.1)mm,长度(23±11)mm;④臀上动脉可以供应的皮肤表面区域为(69±56)cm2,其中穿支可供应的皮肤为(21±8)cm2,因为穿支较多、血管灌注压力大,臀上动脉穿支皮瓣的设计更加灵活,在常规修复创面的同时,也可以作为其他术式修复失败后的补救方案[10-11]。
研究显示,压力性损伤手术的治疗是分多阶段的,包括病情评估、全身状况调整、创基准备、创面修复等多个环节,每一环节的失败可以造成全部治疗过程失败[12],从失败的结果反推原因,臀部压力性损伤的皮瓣修复,对于显微外科医生而言,皮瓣的坏死或者部分坏死导致创面覆盖失败也不是最常见的并发症,手术失败的最大可能就是皮瓣存活顺利,但皮瓣与创基愈合不良,原因有:①创基处理不够,组织不新鲜,硬质疤痕组织遗留过多,缝起来生长能力差,甚至炎性组织残留,覆盖后感染依旧存在,必然会再次破溃。②引流不畅,皮瓣下积血积液阻碍愈合。③体位管理不到位,压力性损伤患者避免不了的翻身导致皮瓣与基底之间存在滑动,局部不能形成相对静止的状态,皮瓣越大,翻动越频繁,愈合不良的可能性越大。④全身情况把控不佳,围手术期未能纠正存在的低蛋白、贫血、电解质紊乱等,术后患处营养欠缺,导致愈合不良。
结合其他学者的研究及本研究结果,为了保证手术的成功率及降低后期的并发症,我们认为除了术前需对患者全身状况进行评估,调整营养状态,纠正内环境、诊疗相关内科疾病外,还必须注意以下问题:①彻底清创:要了解所有可能存在的分支窦道及腔隙,术中以亚甲蓝原液浸染创面,可明确可能存在的分支窦道,术中需将蓝染的组织彻底切除,同时,硬质的瘢痕组织不利于愈合,也应尽量切除。炎症侵蚀的骨质应彻底行病灶清除,臀部组织血运丰富,应多次反复止血彻底。清创后可以覆盖封闭负压引流装置,主动引流创面渗液并刺激创面新鲜化[13-14]。可1期清创彻底的创面不可留置2期处理,即便是多次清创后仍发现坏死组织或脓性组织持续存在,不可盲目行皮瓣手术治疗,目前封闭负压引流装置用于修复之前的创基准备,已经被广泛认可[15-16]。②皮瓣切取:避免经验性评估,需在超声多普勒的引导下标记穿支血管,不必追求裸化血管蒂,能达到转移覆盖创面的前提下尽可能多保留血管蒂周围软组织。③皮瓣转移完成后封闭负压引流装置的应用:以3/4管浅深放置,创缘以封闭负压装置覆盖封闭,将引流管自负压海绵中穿出,贴膜封闭,接负压吸引,贴膜的面积稍大于皮瓣及创面区域。术后3 d剪破贴膜拔出引流的3/4管,重新贴膜固定,术后7 d更换负压装置,术后2周拆除负压装置并拆线。以此,达到皮瓣下、创缘的持续主动引流,避免因引流不畅导致的渗液聚集,也使皮瓣与创基在持续的负压下紧密贴合,减少组织滑动的可能。贴膜封闭后,因负压后海绵的回缩及贴膜的紧缩,会在局部形成一个相对固定的状态,让创面处于相对静止的状态。术后负压装置使用后,无需日常换药,减少了换药对局部肌肉的刺激,避免了因臀部肌肉不自主收缩导致的局部搓动[17]。④术后处理:常规的药物治疗之外,要注重患者的体位及日常护理,尽可能减少皮瓣与创基的搓动,控制有可能出现的肌肉不自主收缩,有条件的医疗机构可以在术后使用悬浮床来管理患者体位。选择合适的修复方式,更好的覆盖创面,在修复后针对可能出现的并发症,究其原因,有针对性地去研究对策,避免或减少并发症的发生,才能获得更好的临床疗效。
综上所述,臀上动脉穿支血管分布区域恒定,手术操作相对简单,应用臀上动脉穿支皮瓣治疗骶尾部压力性损伤,组织量足够,覆盖完全,修复后对受压、摩擦耐受度良好,远期复发率低,效果满意。术后局部应用封闭负压吸引,可以减少导致皮瓣术后愈合不良的并发症,减少治疗周期,提高疾病的治愈率,降低患者的经济负担和精神压力,值得临床上推广应用。
| [1] |
NOLA G T, VISTNES L M. Differential response of skin and muscle in the experimental production of pressure sores[J]. Plast Reconstr Surg, 1980, 66(5): 728-733. |
| [2] |
KOSHIMA I, SOEDA S. Inferior epigastric artery skin flaps without rectus abdominis muscle[J]. Br J Plast Surg, 1989, 42(6): 645-648. |
| [3] |
KOSHIMA I, MORIGUCHI T, SOEDA S, et al. The gluteal perforator-based flap for repair of sacral pressure sores[J]. Plast Reconstr Surg, 1993, 91(4): 678-683. |
| [4] |
朱婷婷, 方小魁, 李光早, 等. 臀上动脉穿支皮瓣在修复骶尾部压疮的应用[J]. 蚌埠医学院学报, 2019, 44(3): 332-334. ZHU T T, FANG X K, LI G Z, et al. Application of superior gluteal artery perforator flap in repairing sacrococcygeal pressure sores[J]. J Bengbu Med Coll, 2019, 44(3): 332-334. |
| [5] |
张晓杰, 宣昭鹏, 路来金. 骶尾部褥疮的手术治疗体会[J]. 中华显微外科杂志, 2014, 37(1): 25. ZHANG X J, XUAN Z P, LU L J. Surgical treatment of sacrococcygeal bedsore[J]. Chin J Microsurg, 2014, 37(1): 25. |
| [6] |
孙佳琳, 郭鹏飞, 崔正军, 等. 臀上动脉穿支接力皮瓣修复骶尾部压疮的临床效果[J]. 中华烧伤杂志, 2020, 36(8): 726-729. SUN J L, GUO P F, CUI Z J, et al. Clinical effects of superior gluteal artery perforator "buddy flap" in repairing pressure ulcer in sacrococcygeal region[J]. Chin J Burns, 2020, 36(8): 726-729. |
| [7] |
邹杰, 肖夏娟, 肖昌明, 等. 应用双侧臀上下动脉穿支皮瓣修复骶尾部巨大压疮[J]. 中国美容整形外科杂志, 2019, 30(7): 430-432. ZOU J, XIAO X J, XIAO C M, et al. Clinical application of bilateral superior and inferior gluteal artery perforator flaps in the repair of large sacrococcygeal pressure ulcers[J]. Chin J Aesthetic Plastic Surg, 2019, 30(7): 430-432. |
| [8] |
AHMADZADEH R, BERGERON L, TANG M, et al. The superior and inferior gluteal artery perforator flaps[J]. Plast Reconstr Surg, 2007, 120(6): 1551-1556. |
| [9] |
FAVUZZA N, D'ARPA S, CAJOZZO M, et al. Porcine model for gluteal artery perforator flap: anatomy and technique[J]. Plast Reconstr Surg Glob Open, 2018, 6(2): e1661. |
| [10] |
WANG C Y, WU C J, CHU T S, et al. Reconstruction of a sacral pressure ulcer with an inferior gluteal artery perforator flap after failed reconstruction using bilateral V-Y advancement flaps[J]. Ostomy Wound Manage, 2018, 64(2): 45-48. |
| [11] |
DJEDOVIC G, METZLER J, MORANDI E M, et al. Comparison of fasciocutaneous V-Y and rotational flaps for defect coverage of sacral pressure sores: a critical single-centre appraisal[J]. Int Wound J, 2017, 14(6): 945-949. |
| [12] |
KEMP T L, MATHES D. The Pedicled superior gluteal artery perforator flap for coverage of sacral pressure ulcers-clinical review and technical considerations[J]. Plast Reconstr Surg Glob Open, 2017, 5: 39. |
| [13] |
钱坤, 熊竹友, 李光早. 封闭式负压吸引结合臀上动脉穿支皮瓣修复骶尾部压疮的临床应用[J]. 齐齐哈尔医学院学报, 2018, 39(19): 2302-2304. QIAN K, XIONG Z Y, LI G Z. Clinical effects of vacuum sealing drainage combined with superior gluteal artery perforator flap transplantation in the treatment of sacrococcygeal pressure sores[J]. J Qiqihar Med Coll, 2018, 39(19): 2302-2304. |
| [14] |
刘江月, 李智. 负压创面治疗技术在难愈性创面治疗中的临床观察[J]. 中华损伤与修复杂志(电子版), 2017, 12(5): 366-369. LIU J Y, LI Z. Clinical observation of negative pressure wound therapy in the treatment of refractory wound[J]. Chin J Inj Repair Wound Heal Electron Ed, 2017, 12(5): 366-369. |
| [15] |
陈雷, 丁伟, 徐姝娟, 等. 负压创面治疗技术在Ⅲ~Ⅳ度褥疮治疗中的临床效果评价[J]. 中华损伤与修复杂志(电子版), 2017, 12(5): 363-365. CHEN L, DING W, XU S J, et al. Negative pressure wound therapy techniques in Ⅲ ~ Ⅳ degree bedsore treatment of clinical effect assessment[J]. Chin J Inj Repair Wound Heal Electron Ed, 2017, 12(5): 363-365. |
| [16] |
白晓龙, 赵震, 关铁军, 等. 封闭负压引流技术对大面积创面愈合的影响[J]. 中国老年学杂志, 2019, 39(16): 4023-4024. BAI X L, ZHAO Z, GUAN T J, et al. Effect of closed negative pressure drainage technique on large area wound healing[J]. Chin J Gerontol, 2019, 39(16): 4023-4024. |
| [17] |
尹朝奇, 康智星, 罗成群, 等. 皮瓣修复褥疮术前术后应用封闭负压引流技术的比较研究[J]. 中国医师杂志, 2017, 19(5): 644-646, 649. YIN C Q, KANG Z X, LUO C Q, et al. Comparative study of VAC in the preoperative and postoperative treatment of bedsore united with skin flap[J]. J Chin Physician, 2017, 19(5): 644-646, 649. |




