2. 401120 重庆,重庆市渝北区人民医院神经外科
2. Department of Neurosurgery, Yubei District People's Hospital, Chongqing, 400016, China
动脉瘤性蛛网膜下腔出血(aneurysm subarachnoid hemorrhage, aSAH)是一种高致死率、致残率的脑血管疾病[1]。有研究表明,aSAH患者广泛存在脑组织体积不同程度的增大[2]。部分患者可以表现为明显的脑肿胀,甚至导致预后不良[3]。目前,对于aSAH后脑体积变化主要是定性诊断,缺乏客观性[4]。通过定量方法分析脑体积的改变程度与患者发生不良临床预后的关系鲜有报道。3D-Slicer是目前广泛应用于神经外科的图像量化分析软件[5-7]。本研究拟采用3D-Slicer量化分析aSAH患者的脑体积值(brain volume, BV), 并探讨脑体积变化差值(change of brain volume, COBV)及脑体积变化率(change rate of brain volume, CRBV)对患者发生不良预后的临床价值。
1 资料与方法 1.1 一般资料回顾性分析2019年1-8月重庆医科大学附属第一医院神经外科重症监护室所收治aSAH患者的临床资料。本研究得到了本院伦理审查委员会的批准(2019-334)。纳入标准:①经颅脑CT、CTA和/或DSA诊断为aSAH;②发病后24 h内入院;③发病1周内须有3次以上的头颅CT平扫;④出院3个月后获得mRS评分。排除标准:①因动静脉畸形破裂、外伤、血管炎或既往脑损伤伴慢性颅脑改变所致的SAH患者;②住院时间<7 d;③既往有脑卒中、颅内肿瘤、颅内感染以及脑功能疾病等病史;④合并严重的其他系统疾病,例如:心肺功能不全,肝肾功能不全等。
1.2 临床资料患者基线资料包括年龄、性别、社会史、既往史等;临床评分包括格拉斯哥昏迷量表(Glasgow Coma Scale, GCS)评分、Hunt-Hess分级(HH)、改良Fisher分级(mFisher);临床治疗包括出血后1周内手术治疗、脑脊液外引流和脱水剂使用情况。研究对象的治疗方案均参考《中国蛛网膜下腔出血诊治指南》[8]。使用改良Rankin量表(Modified Rankin Scale, mRS)评估患者发病后3~6月的临床预后,mRS评分1~2分为预后良好,3~5分为预后不良。
1.3 脑体积计算 1.3.1 脑体积计算使用4.10.2版3D-Slicer对脑CT扫描进行量化分析[9],基于阈值算法进行脑体积的量化计算[10]。步骤如下: ①创建原始的标签作为Watershed的输入标记,在颅腔中心用Paint绘制红色球体作为初始值。②采用像素阈值技术对颅骨进行标记,对于目标分割结构,将颅骨内表面定义为目标分割结构的外边界。③分割的初始化是从红色球体开始,并根据在标签场景中标记的特定的轮廓内(即颅骨内)进行填充,该软件将自动计算出包含标记的目标区域,迭代地使用标记的图像像素来寻找更多相同和相似像素的图像。④由于颅底孔隙结构(枕骨大孔、卵圆孔等)的存在,可能会出现少许像素泄漏,可以使用Scissors删除。⑤得到的红色影像既是颅腔内容物的体积,包括脑组织部分与非脑组织部分。⑥使用像素阈值技术清除所有非脑组织部分(图 1)。在脑体积的计算过程中,为了避免人为因素操作导致的偏差,由2名医师独立计算每例患者的脑体积,最终脑体积的结果为2例所得的平均值。通过以上计算方法,分别计算出患者出血后第1、5、7天的脑体积。
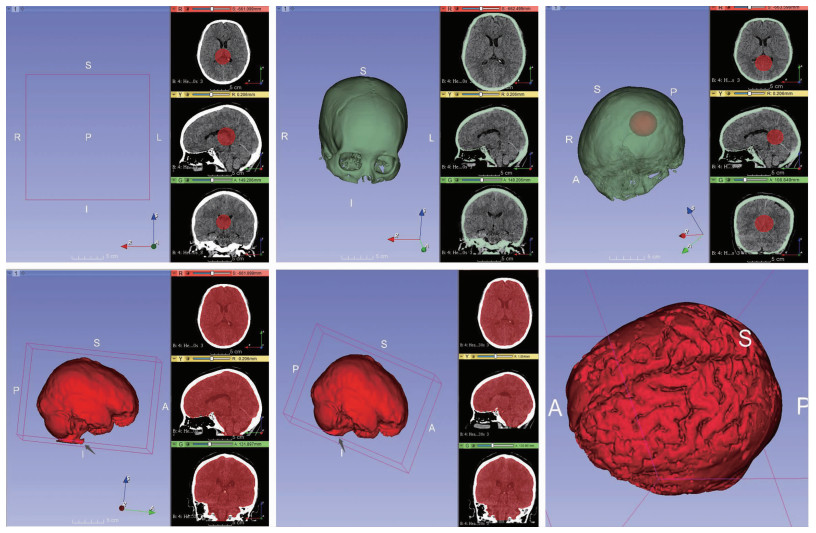
|
| R:右;L:左;S:上;I:下;P:后;A:前 图 1 脑体积计算过程 |
1.3.2 BVmax、BVmin、COBV及CRBV参数
BVmax指aSAH患者发病1周内脑体积的最大值;BVmin指患者发病1周内脑体积的最小值;脑体积变化差值(change of brain volume, COBV)为BVmax减去BVmin所得(COBV=BVmax- BVmin)。脑体积变化率(change rate of brain volume, CRBV)为COBV除以颅腔体积所得(CRBV=COBV/颅腔体积×100%)。
1.4 统计学分析使用SPSS 25.0统计软件。正态分布的计量资料用x±s表示,非正态分布的计量资料使用Mann-Whitney U检验,使用中位数及四分位间距表示结果。计数资料的分析使用χ2检验或Fisher精确检验。使用非参数检验和方差分析比较不同等级临床常用评分量表与COBV及CRBV的关系。利用四分位间距将CRBV分成四等份进行分层分析,筛选出引起aSAH后脑体积增加的危险因素。运用多因素Logistic回归模型进行多因素分析,探讨COBV及CRBV与患者发生不良预后是否有关。使用受试者工作特征(receiver operating characteristics, ROC)曲线评估COBV及CRBV预测患者发生不良预后的价值。检验水准α=0.05。
2 结果共纳入89例患者,其中男性29例(32.6%),女性60例(67.4%),年龄29~82(54.9±10.6)岁。根据患者mRS评分,将患者分为预后良好组[55例(61.8%)] 和预后不良组[34例(38.2%)]。
2.1 aSAH后1周内脑体积变化趋势患者发病后第5天时脑体积最大,为(1 193.9± 108.7)mL,高于发病后第1天[(1 155.9±104.1)mL,P < 0.05]和第7天[(1 156.3±106.0)mL,P < 0.05]。发病后3~6个月随访的24例患者脑CT结果显示:脑体积为(1 139.2±105.8)mL,明显低于发病后第1天(P < 0.05)。
2.2 COBV与CRBV是影响aSAH预后的独立危险因素 2.2.1 单因素分析年龄、吸烟史、高血压病史、意识丧失、GCS评分、Hunt-Hess评分、mFisher评分、BVmin、COBV以及CRBV是影响预后的相关因素(P < 0.05)。预后不良组中的COBV为(152.0±97.6)mL,明显高于预后良好组[(44.9±26.2)mL, P < 0.01]。CRBV在两组间的中位数和四分位数分别为3.1%(2.2%,4.6%)与11.4%(6.0%,16.9%),差异有统计学意义(P < 0.01,表 1)。
| 变量 | 预后良好(n=55) | 预后不良(n=34) | 检验值 | P值 |
| 性别(男/女) | 21(38.18)/34(61.82) | 8(23.53)/26(76.47) | 2.054 | 0.152 |
| 年龄>60岁 | 15(27.27) | 21(61.76) | 10.377 | < 0.01 |
| 吸烟 | 17(31.48) | 18(52.94) | 4.011 | < 0.05 |
| 饮酒 | 16(29.63) | 5(14.71) | 2.558 | 0.110 |
| 糖尿病 | 2(3.70) | 3(8.82) | 1.021 | 0.312 |
| 高血压 | 18(32.73) | 25(73.53) | 14.008 | < 0.01 |
| 高血脂 | 12(22.22) | 8(23.53) | 0.020 | 0.887 |
| 意识丧失 | 7(12.73) | 11(32.35) | 5.016 | < 0.05 |
| GCS评分/分 | 17.988 | < 0.01 | ||
| 13~15 | 50(90.91) | 18(52.94) | ||
| 9~12 | 5(9.09) | 12(35.29) | ||
| 3~8 | 0(0.00) | 4(11.76) | ||
| mFisher分级 | 18.926 | < 0.01 | ||
| 0~2级 | 39(70.91) | 8(23.53) | ||
| 3~4级 | 16(29.09) | 26(76.47) | ||
| HH分级 | 9.336 | < 0.01 | ||
| Ⅰ~Ⅱ级 | 50(90.91) | 22(64.71) | ||
| Ⅲ~Ⅴ级 | 5(9.09) | 12(35.29) | ||
| 动脉瘤直径>10 mm | 3(5.45) | 4(11.76) | 1.155 | 0.283 |
| 动脉瘤位置(前循环) | 33(61.11) | 23(67.65) | 1.146 | 0.564 |
| 动脉瘤数量/个 | 1.20±0.45 | 1.41±0.70 | -1.541 | 0.130 |
| 出血后7 d内手术(是/否) | 47(85.45)/8(14.55) | 27(79.41)/7(20.59) | 0.547 | 0.459 |
| 出血后7 d内手术方式 | 0.175 | 0.676 | ||
| 介入 | 25(53.19) | 13(48.15) | ||
| 夹闭 | 22(46.81) | 14(51.85) | ||
| 出血7 d内脑脊液外引流 | 0.472 | 0.492 | ||
| 是 | 25(45.45) | 18(52.94) | ||
| 否 | 30(54.55) | 16(47.06) | ||
| 出血7 d内使用脱水剂 | 29(52.73) | 18(52.94) | 0.000 | 0.984 |
| 颅腔体积/mL | 1 257.6±124.7 | 1 262.6±111.1 | -0.190 | 0.849 |
| BVmax/mL | 1 195.9±115.1 | 1 204.6±127.8 | -0.335 | 0.739 |
| BVmin/mL | 1 150.9±113.2 | 1 053.5±120.3 | 3.850 | < 0.01 |
| COBV/mL | 44.9±26.2 | 152.0±97.6 | -6.256 | < 0.01 |
| CRBV(%) | 3.1(2.2, 4.6) | 11.4(6.0, 16.9) | -6.496 | < 0.01a |
| a:采用Mann-Whitney U检验 | ||||
2.2.2 多因素Logistic回归分析
校正年龄、抽烟史、高血压病史、意识丧失病史、Hunt-Hess分级、GCS评分、mFisher分级、动脉瘤直径>10 mm、BVmin后,结果显示:COBV(OR=1.033, 95%CI: 1.013~1.052, P < 0.001)和变化率(OR=1.538, 95%CI: 1.182~2.002, P < 0.001) 为发生不良预后的独立危险因素(表 2)。
| 变量 | 校正前 | 校正后a | |||
| OR值(95%CI) | P值 | OR值(95%CI) | P值 | ||
| CRBV | 1.599(1.282~1.994) | < 0.001 | 1.538(1.182~2.002) | < 0.001 | |
| COBV | 1.037(1.019~1.055) | < 0.001 | 1.033(1.013~1.052) | < 0.001 | |
| a:校正了年龄、抽烟史、高血压病史、意识丧失病史、Hunt-Hess分级、GCS评分、mFS分级、动脉瘤直径>10 mm及BVmin | |||||
2.3 COBV及CRBV与Hunt-Hess分级、mFisher评分、GCS评分的关系
对Hunt-Hess分级、mFisher评分、GCS评分进行逐级分析,结果提示(表 3):当患者入院时临床分级越差,COBV及CRBV增大就越明显(P < 0.05)。将COBV及CRBV与GCS评分、Hunt-Hess分级、mFisher评分之间进行相关分析,结果显示:COBV(r=-0.337,P < 0.05)及CRBV(r=-0.307,P < 0.05)与GCS评分之间有着负相关关系;COBV(r=0.430,P < 0.05)及CRBV(r=0.403,P < 0.05)与Hunt-Hess分级之间有着正相关关系;COBV(r=0.345,P < 0.05)及CRBV(r=0.367,P < 0.05)与mFisher评分之间有着正相关关系。
| 变量 | Hunt-Hess分级 | |||||
| Ⅰ级(n=19) | Ⅱ级(n=53) | Ⅲ级(n=9) | Ⅳ级(n=5) | Ⅴ级(n=3) | P值 | |
| COBV/mL | 55.6±55.3 | 78.2±82.7 | 93.1±70.2 | 189.9±47.5 | 229.9±58.1 | < 0.01 |
| CRBV(%) | 3.3(2.1, 4.2) | 3.8(2.4, 7.6) | 5.9(4.3, 8.0) | 13.4(12.7, 18.0) | 17.4(15.9, 18.9) | < 0.01 |
| 变量 | mFisher评分 | |||||
| 0级(n=3) | 1级(n=11) | 2级(n=33) | 3级(n=32) | 4级(n=10) | P值 | |
| COBV/mL | 40.5±1.8 | 47.1±47.0 | 80.0±85.1 | 79.8±63.6 | 180.2±104.9 | < 0.01 |
| CRBV(%) | 3.3(3.1, 3.4) | 2.4(2.0, 3.6) | 3.8(2.4, 7.6) | 5.3(2.8, 7.8) | 13.2(7.8, 17.5) | < 0.01 |
| 变量 | GCS评分 | |||||
| 13~15分(n=68) | 9~12分(n=17) | 3~8分(n=4) | P值 | |||
| COBV/mL | 71.8±75.7 | 126.1±89.8 | 153.1±82.2 | < 0.05 | ||
| CRBV(%) | 3.6(2.3, 6.0) | 6.6(3.4, 16.2) | 10.7(7.7, 17.4) | < 0.01 | ||
2.4 CRBV的分层分析
对CRBV进行分层分析,结果显示(表 4):高血压病史、Hunt-Hess分级、mFisher分级、GCS评分等变量组间比较差异有统计学意义(P < 0.05);而出血后早期(7 d内)进行手术、脑脊液外引流以及脱水剂使用等变量均未在此样本中显示出明显差异。
| 变量 | n | CRBV < 2.5% | 2.5%≤CRBV < 4.5% | 4.5%≤CRBV < 8% | 8.0%≤CRBV | P |
| 性别 | 0.359 | |||||
| 男 | 29 | 6(26.09) | 10(45.45) | 5(22.73) | 8(36.36) | |
| 女 | 60 | 17(73.91) | 12(54.55) | 17(77.27) | 14(63.64) | |
| 年龄>60岁 | 7(30.43) | 5(22.73) | 11(50.00) | 13(59.09) | 0.050 | |
| 吸烟 | 5(21.74) | 10(45.45) | 8(36.36) | 12(54.55) | 0.136 | |
| 饮酒 | 4(17.39) | 7(31.82) | 5(22.73) | 5(22.73) | 0.721 | |
| 糖尿病 | 0(0.00) | 1(4.55) | 2(9.09) | 2(9.09) | 0.490 | |
| 高血压 | 5(21.74) | 7(31.82) | 13(59.09) | 18(81.82) | < 0.01 | |
| 高血脂 | 3(13.04) | 3(13.64) | 6(27.27) | 8(36.36) | 0.180 | |
| 意识丧失 | 4(17.39) | 3(13.64) | 3(13.64) | 8(36.36) | 0.183 | |
| GCS评分/分 | 0.017 | |||||
| 13~15 | 68 | 22(95.65) | 18(81.82) | 17(77.27) | 11(50.00) | |
| 9~12 | 17 | 1(4.35) | 4(18.18) | 4(18.18) | 8(36.36) | |
| 3~8 | 4 | 0(0.00) | 0(0.00) | 1(4.55) | 3(13.64) | |
| mFisher分级 | 0.049 | |||||
| 0~2级 | 47 | 15(65.22) | 15(68.18) | 10(45.45) | 7(31.82) | |
| 3~4级 | 42 | 8(34.78) | 7(31.82) | 12(54.55) | 15(68.18) | |
| HH分级 | < 0.01 | |||||
| Ⅰ~Ⅱ级 | 22(95.65) | 21(95.45) | 17(77.27) | 12(54.55) | ||
| Ⅲ~Ⅴ级 | 1(4.35) | 1(4.55) | 5(22.73) | 10(45.45) | ||
| 动脉瘤直径>10 mm | 0(0.00) | 1(4.55) | 3(13.64) | 3(13.64) | 0.229 | |
| 前循环动脉瘤 | 13(56.52) | 15(68.18) | 14(63.64) | 15(68.18) | 0.520 | |
| 动脉瘤数量/个 | 1.2±0.4 | 1.2±0.4 | 1.3±0.6 | 1.3±0.7 | 0.717 | |
| 出血后7 d内手术 | 0.342 | |||||
| 是 | 18(78.26) | 21(95.45) | 18(81.82) | 17(77.27) | ||
| 否 | 5(21.74) | 1(4.55) | 4(18.18) | 5(22.73) | ||
| 出血后7 d内手术方式 | 0.355 | |||||
| 介入 | 11(61.11) | 10(47.62) | 11(61.11) | 6(35.29) | ||
| 夹闭 | 7(38.89) | 11(52.38) | 7(38.89) | 11(64.71) | ||
| 出血7 d内脑脊液外引流 | 0.494 | |||||
| 是 | 8(34.78) | 12(54.55) | 11(50.00) | 12(54.55) | ||
| 否 | 15(65.22) | 10(45.45) | 11(50.00) | 10(45.45) | ||
| 出血7 d内使用脱水剂 | 8(34.78) | 11(50.00) | 15(68.18) | 13(59.09) | 0.138 | |
| 预后不良 | 3(13.04) | 2(9.09) | 9(40.91) | 20(90.91) | < 0.01 |
2.5 COBV与CRBV对aSAH患者发生不良预后的预测价值
ROC曲线提示Hunt-Hess分级和mFisher评分对患者出现不良预后具有预测价值(P < 0.05)。其曲线下面积(AUC)分别为0.734以及0.787,对应的敏感度分别为97.1%和76.5%,特异度分别为32.7%和70.9%;同样,COBV对aSAH患者的不良预后亦具有预测价值。其曲线下面积(AUC)为0.878,最佳诊断界值为72.1,对应的敏感度和特异度分别为79.4%和87.3%。CRBV的AUC为0.882,最佳诊断界值为5.6%,对应的敏感度和特异度分别为79.4%和89.1%(图 2)。
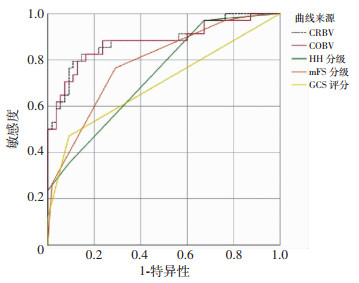
|
| 图 2 COBV、CRBV、Hunt-Hess分级、mFisher分级、GCS评分预测aSAH患者出血后发生不良预后的ROC曲线分析 |
3 讨论
aSAH后脑体积增大在CT平扫表现为脑肿胀,包括脑沟的变窄消失、脑室的缩小等。以往研究通过CT定性诊断鉴别脑肿胀,很大程度上依赖医师的主观判断,存在局限性。因脑体积增大并不是“有”或“无”的二分类结果,而是出血后一个延续的病理生理过程,定性诊断无法评估脑肿胀的严重程度,而肿胀程度的量化关乎临床治疗和预后评估。AHN等[11]制定了一种半定量方法判断脑体积增大程度,但其只对大脑两个特定横断面进行判别,存在片面性,不能全面评估全脑肿胀情况。本研究从定量诊断角度出发,探究aSAH后患者脑体积增加程度;以及脑体积增加程度与患者发生不良临床预后的关联;通过COBV及CRBV使脑体积改变程度定量化,可直观对脑肿胀随时间的改变进行数值评估,并且可将其作为一种判断临床预后和治疗效果的影像学标志物。aSAH后的脑损伤,可能导致脑血流灌注异常、脑水肿、脑积水、脑缺血及脑代谢异常等多种病理生理改变,从而引起脑体积增大[4, 12]。本研究通过计算aSAH后早期不同时间点患者的脑体积,证实aSAH后第5天的脑体积明显大于第1、7天对应的脑体积。在大鼠的SAH动物实验中也证实,出血后早期脑体积有增大现象[13]。而在aSAH急性期的动脉瘤显微夹闭手术中也发现,部分患者脑组织肿胀明显,甚至需要去骨瓣减压[14]。综上所述,脑体积增大是aSAH后早期常见的病理改变。
通过COBV以及CRBV评估本组患者出血后的脑体积增大的程度,并采用单因素分析和多因素Logistic回归分析,结果证实:COBV及CRBV是aSAH患者预后不良的独立危险因素。Hunt-Hess分级及GCS评分可预测患者发生不良临床预后的概率。在本研究中,早期COBV及CRBV的改变与Hunt-Hess分级、mFisher评分以及GCS评分相关,当患者的临床症状越差及出血量越大时,COBV及CRBV增大就越明显。在CRBV的分层分析中,相比于CRBV中较小的四分位数,病程中出现较大CRBV的患者发生不良预后的概率增加。ROC曲线分析显示,COBV及CRBV对预测患者发生不良预后具有一定价值。脑体积变化率(COBV/颅腔体积)的AUC更大(0.882>0.878),提示变化率的预测价值较COBV更高。鉴于个体颅腔存在差异[15],我们认为使用脑体积变化率可以减少因此导致的误差。COBV与CRBV对aSAH患者的不良预后最佳诊断界值为72.1 mL和5.6%,提示当患者脑体积增大超过一定界值时,患者预后不良的风险明显增加。以上结果表明,COBV与CRBV可较好地反映aSAH患者的临床危重程度。
正常生理状态下,脑组织具有顺应性和自动调节功能,可以通过收缩或舒张血管、调整脑血流从而维持脑灌注压和颅内压的平衡稳定。在病理状态下,脑组织的顺应性发生变化,脑体积增大的失代偿可能导致颅内压升高和灌注压降低,影响患者的预后[16]。本课题组前期研究利用ICP波形等二次参数进行分析[17],证实aSAH导致脑组织的顺应性下降,加重了脑血管自动调节功能障碍以及脑氧代谢异常,脑体积的增大超过了颅内压的容积代偿能力,从而导致预后不良。COBV及CRBV从定量角度直观地呈现脑体积变化的程度。间接反映了aSAH的脑组织顺应性。
本研究仍存在不足之处。一方面,本研究为单中心回顾性研究,样本量和观察的时间有限,未来将开展更大规模的前瞻性研究,以期进一步明确aSAH病程中脑体积变化的规律。必须承认的是,CT的精确度不及MRI。由于SAH患者病情危重,不便进行长时间影像检查。但基于CT的动态随访、统一的方法学手段进行多次脑组织体积测量,可以最大限度减少人为误差;并且我们采取脑体积的变化值(COBV)、脑体积变化率(CRBV)等方式减少因个体解剖学差异导致的误差。另一方面,前期研究发现,脑灌注的增加可导致脑体积增大,经对症处理后预后良好[3]。而脑梗死、脑积水等原因引起的脑体积增大则会导致预后不良[18-19]。提示不同原因导致的脑体积增大以及与预后的关系尚不明确,仍有待进一步深入研究。
综上,本研究显示,aSAH早期,出血后第5天患者脑体积明显大于第1、7天;COBV与CRBV是aSAH患者发生不良预后的独立危险因素。
| [1] |
MACDONALD R L, SCHWEIZER T A. Spontaneous subarachnoid haemorrhage[J]. Lancet, 2017, 389(10069): 655-666. DOI:10.1016/s0140-6736(16)30668-7 |
| [2] |
CHOI H A, BAJGUR S S, JONES W H, et al. Quantification of cerebral edema after subarachnoid hemorrhage[J]. Neurocrit Care, 2016, 25(1): 64-70. DOI:10.1007/s12028-015-0229-3 |
| [3] |
黄志坚, 漆凌骏, 徐睿, 等. 颅内动脉瘤术后大脑半球肿胀的处理[J]. 中华神经外科杂志, 2018, 34(10): 988-992. HUANG Z J, QI L J, XU R, et al. Management of global cerebral swelling following cerebral aneurysm surgery[J]. Chin J Neurosurg, 2018, 34(10): 988-992. DOI:10.3760/cma.j.issn.1001-2346.2018.10.004 |
| [4] |
黄志坚, 程崇杰, 孙晓川. 动脉瘤性蛛网膜下腔出血后大脑半球肿胀的研究进展[J]. 中华神经外科杂志, 2017, 33(4). HUANG Z J, CHENG C J, SUN X C. Research of global cerebral swelling after aneurysmal subarachnoid hemorrhage[J]. Chin J Neurosurg, 2017, 33(4). DOI:10.3760/cma.j.issn.1001-2346.2017.04.029 |
| [5] |
赵健, 李晓辉, 谢国强. 3D-slicer软件在高血压脑出血微创穿刺引流术中应用[J]. 中国神经精神疾病杂志, 2018, 44(5): 299-302. ZHAO J, LI X H, XIE G Q. Application of 3D-Slicer Software in minimally invasive puncture and drainage of hypertensive intracerebral hemorrhage[J]. Chin J Nerv Ment Dis, 2018, 44(5): 299-302. DOI:10.3969/j.issn.1002-0152.2018.05.009 |
| [6] |
王奎重, 郝振强, 仇冠中, 等. 利用3D Slicer软件重建脑表面形态辅助寻找脑内较小病变[J]. 中华神经外科杂志, 2019(1): 67-69. WANG K Z, HAO Z Q, QIU G Z, et al. 3D-Slicer software was used to reconstruct the surface morphology of the brain to assist in searching for small lesions in the brain[J]. Chin J Neurosurg, 2019(1): 67-69. DOI:10.3760/cma.j.issn.1001-2346.2019.01.017 |
| [7] |
徐兴华, 陈晓雷, 张军, 等. 多田公式计算脑内血肿体积的准确性和可靠性[J]. 中国神经精神疾病杂志, 2015, 41(2): 87-91. XU X H, CHEN X L, ZHANG J, et al. Study on the accuracy and reliability of the ABC/2 formula for volume assessment of intracerebral hematoma[J]. Chin J Nerv Ment Dis, 2015, 41(2): 87-91. DOI:10.3936/j.issn.1002-0152.2015.02.005 |
| [8] |
中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组, 中华医学会神经病学分会神经血管介入协作组. 中国蛛网膜下腔出血诊治指南2019[J]. 中华神经科杂志, 2019, 52(12): 1006-1021. Neurology Society of Chinese Medical Association, Cerebrovascular Disease Group of Neurology Society of Chinese Medical Association, Neurovascular Intervention Group of Neurology Society of Chinese Medical Association. Chinese guidelines for diagnosis and treatment of subarachnoid hemorrhage 2019[J]. Chin J Neurol, 2019, 52(12): 1006-1021. DOI:10.3760/cma.j.issn.1006-7876.2019.12.004 |
| [9] |
FEDOROV A, BEICHEL R, KALPATHY-CRAMER J, et al. 3D Slicer as an image computing platform for the Quantitative Imaging Network[J]. Magn Reson Imaging, 2012, 30(9): 1323-1341. DOI:10.1016/j.mri.2012.05.001 |
| [10] |
XU X H, CHEN X L, ZHANG J, et al. Comparison of the tada formula with software slicer[J]. Stroke, 2014, 45(11): 3433-3435. DOI:10.1161/strokeaha.114.007095 |
| [11] |
AHN S H, SAVARRAJ J P, PERVEZ M, et al. The subarachnoid hemorrhage early brain edema score predicts delayed cerebral ischemia and clinical outcomes[J]. Neurosurgery, 2018, 83(1): 137-145. DOI:10.1093/neuros/nyx364 |
| [12] |
RASS V, HELBOK R. Early brain injury after poor-grade subarachnoid hemorrhage[J]. Curr Neurol Neurosci Rep, 2019, 19(10): 78. DOI:10.1007/s11910-019-0990-3 |
| [13] |
LEKIC T, HARDY M, FUJII M, et al. Brain volume determination in subarachnoid hemorrhage using rats[J]. Acta Neurochir Suppl, 2016, 121: 99-102. DOI:10.1007/978-3-319-18497-5_17 |
| [14] |
BURKHARDT J K, WINKLER E A, WELLER J, et al. Early versus delayed microsurgical clipping of additional unruptured aneurysms in patients with aneurysmal subarachnoid hemorrhage[J]. World Neurosurg, 2020, 142: e233-e237. DOI:10.1016/j.wneu.2020.06.186 |
| [15] |
TU L Y, PORRAS A R, ENSEL S, et al. Intracranial volume quantification from 3D photography[C]//Comput Assist Robotic Endosc Clin Image - Based Proced, 2017, 10550: 116-123. DOI: 10.1007/978-3-319-67543-5_11.
|
| [16] |
WOLF M S, RAKKAR J, HORVAT C M, et al. Assessment of dynamic intracranial compliance in children with severe traumatic brain injury: proof-of-concept[J]. Neurocritical Care, 2020, 1-9. DOI:10.1007/s12028-020-01004-3 |
| [17] |
李辉, 黄志坚, 刘国静, 等. 颅内压波形参数对动脉瘤性蛛网膜下腔出血术后大脑半球肿胀的预测价值[J]. 中华神经外科杂志, 2019, 35(10): 1031-1035. LI H, HUANG Z J, LIU G J, et al. Predictive values of parameters of intracranial pressure wave for postoperative global cerebral edema in patients with aneurysmal subarachnoid hemorrhage[J]. Chin J Neurosurg, 2019, 35(10): 1031-1035. DOI:10.3760/cma.j.issn.1001-2346.2019.10.014 |
| [18] |
彭四维, 漆松涛, 冯文峰, 等. 脑池及脑池积血在动脉瘤性蛛网膜下腔出血后急性脑积水发生中的作用[J]. 中华神经外科杂志, 2015, 31(7): 697-701. PENG S W, QI S T, FENG W F, et al. Roles of cistern and cisternal hemorrhage in the occurrence of acute hydrocephalus after aneurysmal subarachnoid hemorrhage[J]. Chin J Neurosurg, 2015, 31(07): 697-701. DOI:10.3760/cma.j.issn.1001-2346.2015.07.013 |
| [19] |
CHEN S, LUO J, REIS C, et al. Hydrocephalus after subarachnoid hemorrhage: pathophysiology, diagnosis, and treatment[J]. Biomed Res Int, 2017, 2017: 8584753. DOI:10.1155/2017/8584753 |




