类风湿关节炎(rheumatoid arthritis,RA)是一种以侵蚀性关节滑膜炎为主要病理改变的系统性自身免疫性疾病,具有明显致残性[1],对患者滑膜炎、关节损伤的监测及早期干预是RA治疗管理的核心[2-3]。超声检查(ultrasonography,US)能提供滑膜炎及关节结构改变的形态学信息,且经济、方便、无创,目前已广泛参与到RA诊断、疗效评价、预后判断[4-6]中。由于US存在缺乏共识性评价标准、操作者依赖性等缺陷[7],近年来逐渐发展形成US半定量评分法并应用于临床,成为评价RA病情变化和治疗效果的重要指标。其中应用最广泛的是Szkudlarek团队提出的基于滑膜炎的灰阶超声(greyscale ultrasound,GSUS)和能量多普勒血流(power Doppler ultrasound,PDUS)的评分法[8-9],但该方法依然存在分级分布不均衡、不能精确反映临床病程变化的局限性[10]。欧洲抗风湿联盟(European League Against Rheumatism,EULAR)于2017年推出US评分法专家共识,调整了滑膜炎半定量分级标准[11],但其临床应用价值及应用现状文献报道较少。本研究采用横断面研究设计,将2017EULAR评分法与Szkudlarek评分法进行对比,与临床指标作相关性分析,检验不同年资医师评分的一致性,从而评估2017EULAR滑膜炎评分法临床应用的可行性。
1 资料与方法 1.1 研究对象收集第一附属医院中医与风湿免疫科于2017年1月至2019年2月根据欧洲抗风湿病联盟/美国风湿病学会2010年RA分类标准[2]确诊患者的临床及超声检查资料。纳入标准:①临床确诊为类风湿关节炎并行双手、腕、足系统超声检查;②超声图像资料完整。排除标准:①合并其他自身免疫性疾病、痛风等可能关节破坏性疾病;②发热、感染;③不能完成超声检查及图像分析。最终纳入符合条件患者62例,病程66(21.00, 123.50)月,其中男性17例,女性45例,年龄27~84(55.71±11.13)岁。研究方案经陆军军医大学第一附属医院伦理委员会批准(KY2020237)。
1.2 仪器与方法 1.2.1 仪器使用西门子S2000彩色多普勒超声诊断仪,9L4线阵探头,频率7~12 MHz,MSK条件,成像深度、聚焦点均调至近场。壁滤波器设置为最小值,脉冲重复频率977 Hz,能量多普勒设置为灵敏度最佳且骨皮质下刚好不产生伪像的状态。
1.2.2 超声检查所有操作规程按照2017年欧洲风湿联盟超声检查指南及我院小关节超声标准化检查方法予以实施[12-13]。患者取坐位,检查时分别将双手、双足平置于检查床上。对双侧腕关节(wrist)、1~5掌指关节(metacarpophalangeal joint,MCP)、1~5近指关节(proximal interphalangeal joint,PIP)及1~5跖趾关节(metatarsophalangeal joint,MTP)行GSUS与PDUS检查并存储图像。严格地说,第1指间关节(interphalangeal joint,IP),本研究参照既往表达习惯将第1指间关节仍简写为PIP1。所有超声检查均由1名具有10年肌骨超声工作经验的医师完成。
1.2.3 数据分析观察受检关节滑膜炎GSUS、PDUS表现,由同1名具有肌骨超声工作经验10年的高年资医师及1名学习肌骨超声1.5年的初级医师在不知患者相关临床数据的情况下采用2017 EULAR评分法分别进行两次评价,评估两位医师的观察者内、观察者间一致性。高年资医师再次按照Szkudlarek评分法评分,记录关节滑膜炎GSUS、PDUS评分,将两种评分法进行对比。以高年资医师2017 EULAR评分为参照,计算每例患者2017 EULAR评分法关节滑膜炎GSUS、PDUS的总评分,与临床指标DAS28、ESR、CRP、RF、Anti-CCP、IL-6、TNF作相关性分析。
1.3 统计学分析应用SPSS 23.0统计软件,计量资料正态分布数据以x±s表示,非正态数据用M(P25,P75)表示。采用χ2检验比较两种评分法各检查关节差异;相关分析法评价2017 EULAR评分方法所得滑膜炎GSUS、PDUS超声总评分与DAS28评分、ESR、CRP、RF、IL-6等临床指标的相关性,非正态变量采用Spearman,双正态变量采用Pearson。加权kappa对两位评价者2017 EULAR评分法结果进行一致性分析。检验水准α=0.05。
2 结果 2.1 患者临床及超声资料纳入病例均为活动期患者,按照DAS28疾病活动性分级(DAS28≤2.6为临床缓解,2.6<DAS28≤3.2为轻度活动,3.2<DAS28≤5.1为中度活动,DAS28>5.1为高度活动),其中高度活动者27例,中度活动者23例,轻度活动者2例。具体资料结果描述如下:DAS28 (5.47±1.44),ESR 50(24.5, 68.75) mm/h,CRP 19.25(6.68, 48.53) mg/L,Anti-CCP 395.5(201.0, 664.75) RU/mL,阳性率52/62(83.9%),RF 207.5(59.95, 708.25) IU/mL,阳性率48/62(77.4%),IL-6 20.5(8.27, 58.0) pg/mL,阳性率56/62(90.3%),TNF 13.0(9.4, 21.6) ng/L,阳性率47/62(75.8%)。滑膜炎GSUS评分49.96±10.74,滑膜炎PDUS评分5.0(2.0, 8.25)。
2.2 两种评分法对比情况滑膜炎两种评分法的频数分布见表 2,部分声像图评分结果见图 1。相较Szkudlarek评分法,2017 EULAR评分法腕关节、掌指关节、近指关节滑膜炎GSUS 2级减少,3级增多;跖趾关节滑膜炎GSUS 2级增加,3级减少。滑膜炎GSUS 2级在近指关节、跖趾关节分布差异具有统计学意义(P < 0.05),滑膜炎GSUS 3级在掌指关节、近指关节、跖趾关节差异具有统计学意义(P < 0.05)。腕关节、掌指关节、近指关节、跖趾关节滑膜炎PDUS 1级增加,2级减少,各关节差异均具有统计学意义(P < 0.05)。
| 评分 | 2017 EULAR评分法 | Szkudlarek评分法 | |||
| 滑膜炎GSUS | 滑膜炎PDUS | 滑膜炎GSUS | 滑膜炎PDUS | ||
| 0 | 无滑膜增生 | 增生滑膜内无血流信号 | 无滑膜增生 | 增生组滑膜内无血流信号 | |
| 1 | 增生滑膜未超出关节骨顶连线的三角区 | 增生滑膜内检测到3个单点血流;2个单点血流+1个融合血流;2个融合血流 | 增生滑膜未超出关节骨顶连线的三角区 | 增生滑膜内单个血流信号 | |
| 2 | 增生的滑膜超出骨顶连线,增生滑膜上表面为凹面 | 彩色血流信号较1级多,但血流信号面积<50%增生滑膜面积 | 增生的滑膜超出骨顶连线,但未延伸至骨干 | 增生滑膜内多处血流信号,血流信号面积未超出增生滑膜面积50% | |
| 3 | 增生的滑膜超出骨顶连线,增生滑膜上表面为凸面 | 增生滑膜内大量血流信号,血流信号面积超出增生滑膜面积的50% | 增生的滑膜超出骨顶连线,至少延伸至一侧骨干 | 增生滑膜内大量血流信号,血流信号面积超出增生滑膜面积的50% | |
| 评分 | 评分法 | 滑膜炎GSUS | 滑膜炎PDUS | |||||||
| 腕关节 | 掌指关节 | 近指关节 | 跖趾关节 | 腕关节 | 掌指关节 | 近指关节 | 跖趾关节 | |||
| 1 | 2017EULAR | 0 | 143 | 96 | 150 | 41 | 42 | 35 | 42 | |
| Szkudlarek | 0 | 143 | 97 | 145 | 20 | 22 | 20 | 23 | ||
| χ2值 | 0.01 | 0.09 | 7.23 | 6.25 | 4.09 | 5.55 | ||||
| P值 | 0.94 | 0.77 | 0.01 | 0.01 | 0.04 | 0.02 | ||||
| 2 | 2017EULAR | 72 | 329 | 168 | 304 | 33 | 31 | 6 | 28 | |
| Szkudlarek | 81 | 370 | 207 | 236 | 54 | 51 | 21 | 47 | ||
| χ2值 | 0.529 | 2.405 | 4.06 | 8.56 | 5.07 | 4.88 | 8.33 | 4.81 | ||
| P值 | 0.467 | 0.121 | 0.04 | 0.00 | 0.02 | 0.03 | 0.00 | 0.03 | ||
| 3 | 2017EULAR | 51 | 107 | 63 | 100 | 9 | 1 | 1 | 0 | |
| Szkudlarek | 42 | 70 | 23 | 174 | 9 | 1 | 1 | 0 | ||
| χ2值 | 0.871 | 7.734 | 18.61 | 19.99 | ||||||
| P值 | 0.351 | 0.005 | 0.00 | 0.00 | ||||||
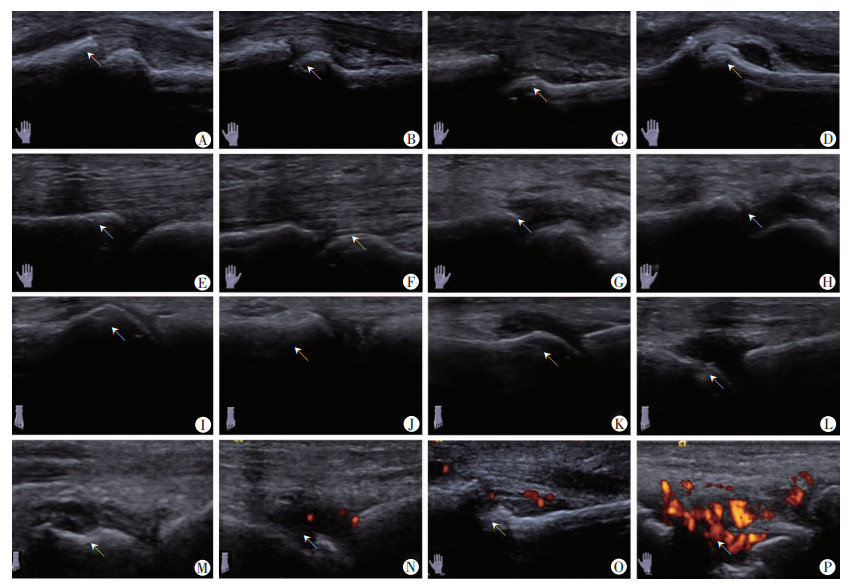
|
| ↑:示病变区域;A~D:依次为近指关节0~3级;E~H:依次为掌指关节0~3级;I~L:依次为跖趾关节0~3级;M~P:依次为血流0~3级 图 1 2017EULAR评分法滑膜炎超声半定量分级示意图 |
2.3 2017 EULAR评分法超声指标与临床资料的相关性分析
各项指标之间的相关性分析结果见表 3。滑膜炎GSUS、PDUS与DAS28、ESR、CRP、IL-6呈正相关(P < 0.05),与Anti-CCP、RF、TNF无相关性(P>0.05)。滑膜炎GSUS与DAS28相关系数为0.438(P < 0.001),滑膜炎PDUS与DAS28相关系数为0.308(P < 0.01)。
| 滑膜炎PDUS | DAS28 | ESR | CRP | Anti-CCP | RF | IL-6 | TNF | |
| 滑膜炎GSUS | 0.529a | 0.457a | 0.384b | 0.408a | -0.254 | 0.252 | 0.350b | 0.054 |
| 滑膜炎PDUS | 0.308c | 0.331b | 0.346b | -0.095 | -0.020 | 0.309c | -0.176 | |
| DAS28 | 0.645a | 0.523a | -0.061 | 0.280 | 0.403b | 0.332c | ||
| ESR | 0.675a | -0.208 | 0.275 | 0.602a | 0.185 | |||
| CRP | -0.146 | 0.270 | 0.784a | 0.088 | ||||
| Anti-CCP | 0.152 | -0.111 | 0.238 | |||||
| RF | 0.150 | 0.493b | ||||||
| IL-6 | -0.052 | |||||||
| a: P < 0.001,b: P < 0.01,c: P < 0.05 | ||||||||
2.4 两名超声评价者的一致性
根据2017 EULAR评分法,两名不同年资超声医师对62例RA患者双侧小关节,共计1 984个关节进行了半定量评分,各关节滑膜炎一致性评估结果见表 4。结果显示,两名评价者滑膜炎GSUS、PDUS具有较好一致性,kappa值分别为(0.618±0.059)及0.893(0.766,0.911)。滑膜炎GSUS一致性最高的关节是MCP3,kappa值0.694,最低是腕关节,kappa值0.494。滑膜炎PDUS一致性最高的关节是MTP3,kappa值0.970,最低是PIP5,kappa值0.738。初级医师观察者内一致性整体尚可,滑膜炎GSUS的kappa值(0.650±0.055),最大值0.738,相应关节为PIP5,最小值0.521,相应关节为MCP5,但明显不及高年资医师稳定,其滑膜炎GSUS的kappa值1(0.989,1),最大值1,最小值0.946,相应关节为PIP2,高级医师滑膜炎PDUS两次几乎相同,仅PIP5的kappa值为0.826。
| 评价部位 | 观察者间一致性 | 观察者内一致性 | ||||||
| kappa | 初级kappa | 高年资kappa | ||||||
| GSUS | PDUS | GSUS | PDUS | GSUS | PDUS | |||
| Wrist | 0.494 | 0.904 | 0.606 | 0.896 | 1 | 1 | ||
| MCP 1 | 0.624 | 0.881 | 0.606 | 0.917 | 1 | 1 | ||
| MCP 2 | 0.534 | 0.893 | 0.643 | 0.920 | 1 | 1 | ||
| MCP 3 | 0.694 | 0.785 | 0.708 | 0.785 | 1 | 1 | ||
| MCP 4 | 0.614 | 0.893 | 0.589 | 0.893 | 1 | 1 | ||
| MCP 5 | 0.520 | 0.895 | 0.521 | 0.895 | 1 | 1 | ||
| PIP 1 | 0.682 | 0.744 | 0.675 | 0.744 | 1 | 1 | ||
| PIP 2 | 0.629 | 0.893 | 0.622 | 0.893 | 0.946 | 1 | ||
| PIP 3 | 0.601 | 0.957 | 0.638 | 0.957 | 0.972 | 1 | ||
| PIP 4 | 0.638 | 0.760 | 0.682 | 0.760 | 0.985 | 1 | ||
| PIP 5 | 0.693 | 0.738 | 0.738 | 0.651 | 0.993 | 0.826 | ||
| MTP 1 | 0.591 | 0.913 | 0.693 | 0.937 | 0.991 | 1 | ||
| MTP 2 | 0.629 | 0.922 | 0.618 | 0.922 | 0.988 | 1 | ||
| MTP 3 | 0.636 | 0.970 | 0.691 | 0.970 | 1 | 1 | ||
| MTP 4 | 0.640 | 0.862 | 0.682 | 0.904 | 1 | 1 | ||
| MTP 5 | 0.669 | 0.757 | 0.687 | 0.778 | 1 | 1 | ||
3 讨论
鉴于临床应用中肌骨关节超声半定量评分法存在分级不均衡、标准不一的问题,为进一步提高超声对RA评估的效度,EULAR于2017年重新界定了超声滑膜炎的内涵并推出了滑膜炎专家共识性半定量评分法[11, 14],该方法以Szkudlark评分法为参照,进行了一些调整细化。GSUS方面,不仅评估灰阶滑膜炎累及范围,同时强调对增生滑膜形态观察,对既往半定量评分法2、3级进行了更细致的划分。同时,关节积液仅作为滑膜增生的伴随征象,尽管积液有时可提示关节炎症,但与关节滑膜增生严重程度并不直接相关。关节积液可见于正常人及非活动期关节[15-16],可受患者体质量及活动量等因素影响,被认为是一个变异度很高的指标,因而GSUS主要关注实性的滑膜增生,不再对关节积液进行单独评分。血流信号方面,该评分法扩大1级血流标准,不再局限于单点血流,有助于客观认识既往研究中正常人关节出现的1、2级血流,亦有助于动态观察患者病情变化。另外,推荐PDUS作为滑膜血流检测方式,彩色多普勒可在部分灵敏度比PDUS更高的仪器上采用。
3.1 2017 EULAR评分法的优势与Szkudlarek评分法对比,2017 EULAR评分法手部关节GSUS 2级数量减少,3级数量增多,在PIP关节具有统计学差异;足部MTP反之,2级数量增加,3级数量减少,差异均具有统计学意义。足部、手腕部评价关节本身的解剖结构、检查位置、病变特点的不同可解释这种差异。跖趾关节背侧关节囊较宽大,滑膜易向两侧骨干延伸达到3级标准,而腕关节周围韧带复杂坚韧,MCP因掌板限制,增生滑膜均不易达到3级标准。PIP在很多情况下滑膜炎首先开始于骨干区域,再延伸到关节周围骨质区,这与分级标准正好是相反的[17]。2017 EULAR评分法将增生滑膜形态纳入评价,当滑膜增生超过关节连线顶点后,主要关注滑膜上表面形态,相对提高了手腕部关节GSUS滑膜增生评分结果,这一点是符合RA病变特点的。腕关节、MCP、PIP是RA侵犯的主要靶关节,随病程进展,其侵袭性可高于足部关节[18],成为导致患者功能障碍及生活工作质量受损的主要原因。就PDUS而言,文献[19-20]报道显示,Szkudlarek方式2级血流囊括范围较广,包含从出现融合血流到占50%增生滑膜面积的所有血流情况,存在PDUS 2级较多,1、3级血流较少的情况,与临床实际存在一定差异。SCHMIDT等[10]对41例活动期RA患者评估后结果类似,192个血流阳性的关节中,1级42例,2级139例,3级11例,他们提出需要一种分布更均衡的评分方式来灵敏地反映RA的病程变化及治疗反应性。本研究中,2017 EULAR评分方式PDUS 1级较Szkudlarek方式增加,2级减少,差异在各关节均具有统计学意义,可相对改善Szkudlarek评分法彩色血流内部分布不均衡的状况。
3.2 2017EULAR评分法与临床指标的相关性DAS28是目前临床广泛应用的RA疾病活动度评价指标[21],是对包括双侧肩、肘、腕、MCP、PIP、膝等28关节是否存在临床滑膜炎的评价。众多研究表明[22-23]超声评价指标与DAS28存在中度相关性,TAN等[24]在30例RA患者横断面研究中发现PDUS与DAS28中度相关,相关系数r为0.46,并通过简单线性回归分析证实PDUS为DAS28的预测因素。本研究中2017 EULAR评分法滑膜炎GSUS、PDUS评分与DAS28呈正相关,相关系数r分别为0.457, 0.308,与既往研究结果大体一致。但总的来说,超声与DAS28相关性并不高,推测可能与DAS评分或超声检查均很难真实判断RA全身炎症活动有关[25]。DAS28是一个临床查体及实验室检查的综合评分,受检查医生经验及患者自我感知影响。本研究仅评估了关节滑膜炎,而DAS28可能因临床查体的盲目性而涵盖了因腱鞘炎不适的关节。此外,文献[26-27]报道超声指标与DAS28不直接相关。1项对62例早期RA患者的回顾性研究显示,GSUS与RF、CRP呈正相关(P < 0.01),与DAS28、Anti-CCP、ESR、病程无相关性(P>0.05)。另1项探讨不同PDUS分级与疾病活动度关系的研究[28]发现,与DAS28评分高但PDUS血流分级更低(2级)的高疾病活动度患者相比,DAS28评分中等但PDUS血流分级较高(3级)的患者血清中血管生成和炎性标志物的水平更高,他们认为PDUS血流分级比综合疾病活动指数DAS28更好地反映了滑膜血管生成及炎症进展,超声检查可以作为DAS28评分的有效补充。尽管目前在患者水平上客观地反映RA炎症的完美方法尚不存在,本研究中滑膜炎GSUS、PDUS与ESR、CRP、IL-6等炎症指标呈正相关,表明2017 EULAR评分法可用于RA疾病活动度的评估。
3.3 2017EULAR评分法的观察者一致性一直以来,超声检查被认为是操作者依赖性技术,具有相对长的学习曲线[29]。研究表明[14, 30],2017 EULAR评分法在临床经验丰富的医生之间具有较好的一致性,与本研究中不同年资医生滑膜炎GSUS、PDUS观察者内、观察者间一致性结果类似。这表明,尽管高年资医师可能具有更高的稳定性及准确性,但经过一定培训学习后,评估者的背景、经验不会明显影响评分结果,不同年资医生间仍能达到较高一致性。各关节的一致性差异考虑与关节解剖部位、大小、结构复杂程度有关,腕关节因其解剖结构的复杂性一致性有待提高。总体来说,滑膜炎GSUS一致性不及PDUS,考虑与以下因素相关。首先,不同观察者对GSUS关节正常范围界定存在差异,正常人关节也可出现相对异常表现[31]。研究表明[32-33],120个正常PIP中,可有30%~40%关节存在滑膜增生,34% MTP发生滑膜增生。其次,滑膜增生一般表现为低、无回声,与周边软组织灰度差异区分不易,对其边界的确定存在一定困难,而PDUS表现为明亮的彩色信号,更容易辨识。再者,2017 EULAR评分法对血流分级进行了具体到数目的明确,更易被掌握接受,GSUS分级限定关注增生滑膜形态,而滑膜形态本身即具有多样性,判断存在一定主观性。对经验欠缺的低年资医生而言,尤应注意滑膜炎灰阶声像图改变的体会学习,腕关节更是学习的重点。
本研究仍存在一些不足。考虑到疾病临床危害性及资料可获取性,研究对象并未纳入非活动期患者。由于是回顾性研究,一致性分析时低年资医生只进行了静态图像的评估,未进行超声图像采集。此外,未评价纵向随访中2017 EULAR评分方式的实用性及对各种治疗方案的反应性,有待进一步研究。
综上,2017 EULAR超声评分法采用更合理的评分标准进行半定量评价,相对改善了既往半定量评分法分级分布不均的情况,与临床疾病活动性指标呈正相关,不同经验的观察者内、观察者间亦具有较好一致性,是值得从事RA超声评估医师吸纳应用的方法。
| [1] |
SCHMIDT W, TAPOLSKA M, PAWLAK-BU Ś K, et al. Work instability and associated factors among patients with rheumatoid arthritis in Greater Poland[J]. Reumatologia, 2020, 58(4): 208-212. DOI:10.5114/reum.2020.98432 |
| [2] |
ALETAHA D, NEOGI T, SILMAN A J, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism Collaborative Initiative[J]. Arthritis Rheum, 2010, 62(9): 2569-2581. DOI:10.1002/art.27584 |
| [3] |
AGARWAL S K. Core management principles in rheumatoid arthritis to help guide managed care professionals[J]. J Manag Care Pharm, 2011, 17(9 Suppl B): S03-8. DOI:10.18553/jmcp.2011.17.s9-b.s03 |
| [4] |
FORIEN M, OTTAVIANI S. Ultrasound and follow-up of rheumatoid arthritis[J]. Joint Bone Spine, 2017, 84(5): 531-536. DOI:10.1016/j.jbspin.2016.08.003 |
| [5] |
COLEBATCH A N, EDWARDS C J, ØSTERGAARD M, et al. EULAR recommendations for the use of imaging of the joints in the clinical management of rheumatoid arthritis[J]. Ann Rheum Dis, 2013, 72(6): 804-814. DOI:10.1136/annrheumdis-2012-203158 |
| [6] |
NAM J L, HENSOR E M, HUNT L, et al. Ultrasound findings predict progression to inflammatory arthritis in anti-CCP antibody-positive patients without clinical synovitis[J]. Ann Rheum Dis, 2016, 75(12): 2060-2067. DOI:10.1136/annrheumdis-2015-208235 |
| [7] |
MANDL P, NAREDO E, WAKEFIELD R J, et al. A systematic literature review analysis of ultrasound joint count and scoring systems to assess synovitis in rheumatoid arthritis according to the OMERACT filter[J]. J Rheumatol, 2011, 38(9): 2055-2062. DOI:10.3899/jrheum.110424 |
| [8] |
SZKUDLAREK M, COURT-PAYEN M, JACOBSEN S, et al. Interobserver agreement in ultrasonography of the finger and toe joints in rheumatoid arthritis[J]. Arthritis Rheum, 2003, 48(4): 955-962. DOI:10.1002/art.10877 |
| [9] |
OHRNDORF S, BACKHAUS M. Advances in sonographic scoring of rheumatoid arthritis[J]. Ann Rheum Dis, 2013, 72(Suppl 2): ii69-75. DOI:10.1136/annrheumdis-2012-202197 |
| [10] |
SCHMIDT W A, SCHÖNAU V, REICHE B E, et al. Grading of ultrasound Doppler signals in synovitis: does it need an update?[J]. Rheumatology (Oxford), 2015, 54(10): 1897-1903. DOI:10.1093/rheumatology/kev205 |
| [11] |
TERSLEV L, NAREDO E, AEGERTER P, et al. Scoring ultrasound synovitis in rheumatoid arthritis: a EULAR-OMERACT ultrasound taskforce—Part 2: reliability and application to multiple joints of a standardised consensus-based scoring system[J]. RMD Open, 2017, 3(1): e000427. DOI:10.1136/rmdopen-2016-000427 |
| [12] |
MÖLLER I, JANTA I, BACKHAUS M, et al. The 2017 EULAR standardised procedures for ultrasound imaging in rheumatology[J]. Ann Rheum Dis, 2017, 76(12): 1974-1979. DOI:10.1136/annrheumdis-2017-211585 |
| [13] |
华兴, 邹庆华, 方勇飞, 等. 小关节超声整体评分系统在类风湿关节炎疗效评价中的作用[J]. 临床超声医学杂志, 2016, 18(8): 512-516. HUA X, ZOU Q H, FANG Y F, et al. Value of therapeutic effect evaluation on rheumatoid arthritis for small joints by ultrasonic global scoring system[J]. J Ultras Med, 2016, 18(8): 512-516. DOI:10.16245/j.cnki.issn1008-6978.2016.08.004 |
| [14] |
D'AGOSTINO M A, TERSLEV L, AEGERTER P, et al. Scoring ultrasound synovitis in rheumatoid arthritis: a EULAR-OMERACT ultrasound taskforce—Part 1: definition and development of a standardised, consensus-based scoring system[J]. RMD Open, 2017, 3(1): e000428. DOI:10.1136/rmdopen-2016-000428 |
| [15] |
WITT M, MUELLER F, NIGG A, et al. Relevance of grade 1 gray-scale ultrasound findings in wrists and small joints to the assessment of subclinical synovitis in rheumatoid arthritis[J]. Arthritis Rheum, 2013, 65(7): 1694-1701. DOI:10.1002/art.37954 |
| [16] |
PADOVANO I, COSTANTINO F, BREBAN M, et al. Prevalence of ultrasound synovial inflammatory findings in healthy subjects[J]. Ann Rheum Dis, 2016, 75(10): 1819-1823. DOI:10.1136/annrheumdis-2015-208103 |
| [17] |
SCHEEL A K, BACKHAUS M. Ultrasonographic assessment of finger and toe joint inflammation in rheumatoid arthritis: comment on the article by Szkudlarek et al[J]. Arthritis Rheum, 2004, 50(3): 1008; author reply 1008-9. DOI: 10.1002/art.20202.
|
| [18] |
MUNDWILER ML, MARANIAN P, BROWN DH, et al. The utility of MRI in predicting radiographic erosions in the metatarsophalangeal joints of the rheumatoid foot: a prospective longitudinal cohort study[J]. Arthritis Res Ther, 2009, 11(3): R94. DOI:10.1186/ar2737 |
| [19] |
OHRNDORF S, HALBAUER B, MARTUS P, et al. Detailed joint region analysis of the 7-joint ultrasound score: Evaluation of an arthritis patient cohort over one year[J]. Int J Rheumatol, 2013, 2013(493848). DOI:10.1155/2013/493848 |
| [20] |
XU H, ZHANG Y, ZHANG H, et al. Comparison of the clinical effectiveness of US grading scoring system vs MRI in the diagnosis of early rheumatoid arthritis (RA)[J]. J Orthop Surg Res, 2017, 12(1): 152. DOI:10.1186/s13018-017-0653-5 |
| [21] |
DAMJANOV N, RADUNOVIC G, PRODANOVIC S, et al. Construct validity and reliability of ultrasound disease activity score in assessing joint inflammation in RA: comparison with DAS-28[J]. Rheumatology (Oxford), 2012, 51(1): 120-128. DOI:10.1093/rheumatology/ker255 |
| [22] |
SEIFELDEIN G S, MOUSSA D K, GALAL MAA, et al. Grading of Ultrasonography in Rheumatoid Arthritis of Wrist and Hand Joints[J]. Acad Radiol, 2020, 27(7): 937-943. DOI:10.1016/j.acra.2019.09.033 |
| [23] |
YANG J, SHAO Q, WU J. Correlation between high-frequency ultrasonography of patients with early rheumatoid arthritis and anti-CCP antibody[J]. Medicine (Baltimore), 2019, 98(6): e14083. DOI:10.1097/MD.0000000000014083 |
| [24] |
TAN Y K LI H H, ALLEN JR J C, et al. Ultrasound power Doppler and gray scale joint inflammation: What they reveal in rheumatoid arthritis[J]. Int J Rheum Dis, 2019, 22(9): 1719-1723. DOI:10.1111/1756-185X.13653 |
| [25] |
DO PRADO A D, BISI M C, PIOVESAN D M, et al. Ultrasound power Doppler synovitis is associated with plasma IL-6 in established rheumatoid arthritis[J]. Cytokine, 2016, 83(7): 27-32. DOI:10.1016/j.cyto.2016.03.014 |
| [26] |
MISRA S, MONDAL S, CHATTERJEE S, et al. Association of Angiogenic and Inflammatory Markers with Power Doppler Ultrasound Vascularity Grade and DAS28-CRP in Early Rheumatoid Arthritis: A Comparative Analysis[J]. Biomed Res Int, 2018, 2018: 1-7. DOI:10.1155/2018/6906374 |
| [27] |
D'AGOSTINO M A, BOERS M, WAKEFIELD R J, et al. Exploring a new ultrasound score as a clinical predictive tool in patients with rheumatoid arthritis starting abatacept: results from the APPRAISE study[J]. RMD Open, 2016, 2(1): e000237. DOI:10.1136/rmdopen-2015-000237 |
| [28] |
MISRA S, MONDAL S, CHATTERJEE S, et al. Association of angiogenic and inflammatory markers with power doppler ultrasound vascularity grade and DAS28-CRP in early rheumatoid arthritis: A comparative analysis[J]. Biomed Res Int, 2018, 2018: 6906374. DOI:10.1155/2018/6906374.eCollection2018 |
| [29] |
FRIEDMAN S N, GRUSHKA M, BEITUNI H K, et al. Advanced Ultrasound Screening for Temporomandibular Joint (TMJ) Internal Derangement[J]. Radiol Res Pract, 2020, 2020: 1-10. DOI:10.1155/2020/1809690 |
| [30] |
VENTURA-RÍOS L, HERNÁNDEZ-DÍAZ C, FERRUSQUIA-TORÍZ D, et al. Reliability of ultrasound grading traditional score and new global OMERACT-EULAR score system (GLOESS): results from an inter- and intra-reading exercise by rheumatologists[J]. Clin Rheumatol, 2017, 36(12): 2799-2804. DOI:10.1007/s10067-017-3662-1 |
| [31] |
TEN CATE D F, LUIME J J, SWEN N, et al. Role of ultrasonography in diagnosing early rheumatoid arthritis and remission of rheumatoid arthritis—a systematic review of the literature[J]. Arthritis Res Ther, 2013, 15(1): R4. DOI:10.1186/ar4132 |
| [32] |
ELLEGAARD K, TORP-PEDERSEN S, HOLM C C, et al. Ultrasound in finger joints: findings in normal subjects and pitfalls in the diagnosis of synovial disease[J]. Ultraschall Med, 2007, 28(4): 401-408. DOI:10.1055/s-2007-963170 |
| [33] |
WIELL C, SZKUDLAREK M, HASSELQUIST M, et al. Ultrasonography, magnetic resonance imaging, radiography, and clinical assessment of inflammatory and destructive changes in fingers and toes of patients with psoriatic arthritis[J]. Arthritis Res Ther, 2007, 9(6): R119. DOI:10.1186/ar2327 |




