Chiari畸形(Chiari malformation,CM)是一组以小脑、脑干和颅颈交界区解剖结构异常为特征的先天发育性疾病[1]。Chiari畸形Ⅰ型(CMⅠ)以小脑扁桃体下部及小脑蚓部经枕骨大孔疝入椎管为主要特征,其发病机制尚不完全明确。有证据提示其与中胚层体节枕骨发育不良导致的后颅窝狭小有关[1-2]。颅底凹陷(basilar invagination,BI)是另一种成人常见的颅颈交界区畸形,与CMⅠ常相互关联,也可单独存在,二者关系尚不完全清楚[3]。近年来,较多研究认为CMⅠ患者的后颅窝形态明显区别于健康人群,后颅窝容积(posterior fossa volume,PFV)明显减小[4-5],但仍存在一些争议。同时,这些研究均未排除合并BI的病例,而BI的诊断以颅颈交界区骨性结构的异常为基础,如不加区分地分析CMⅠ的骨性结构的变化,其结论必将受到BI因素的影响。我们前期发现成人单纯CMⅠ斜坡缩短,枕骨大孔区附近枕骨倾角增加[6]。在此基础上,本研究拟进一步深入研究单纯CMⅠ患者斜坡、枕骨以及枢椎形态学的变化,并分析其可能的临床意义。
1 资料与方法 1.1 一般资料收集我科2018年1月至2020年6月所收治的CMⅠ患者资料,共56例。纳入标准:①年龄≥18岁;② MRI正中矢状位示小脑扁桃体下缘超过枕骨大孔5.0 mm [7],可合并脊髓空洞(图 1);③有临床症状及体征:头痛、颈肩部及肢体麻木疼痛、节段性分离性感觉障碍、肌力下降或肌肉萎缩等。排除标准:①颈椎CT矢状位重建提示BI(正中矢状位显示齿突尖达Chamberlain线5.0 mm以上[3])及寰枕融合;②寰枢椎脱位或颅颈交界区关节不稳定;③继发性CMⅠ,如脑积水或颅内占位性病变等。共排除BI 14例、寰枕融合4例,纳入38例成人CMⅠ患者作为观察组。
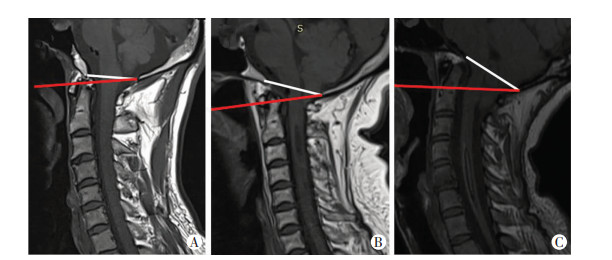
|
| A:正常成人1例(女性,45岁);B:单纯CMⅠ1例(女性,43岁,合并颈髓空洞);C:CMⅠ合并BI 1例(女性,50岁,合并颈髓空洞)白色实线为枕骨大孔前后缘连线,红色实线为Chamberlain线。 图 1 颈椎CMⅠ及BI MRI检查图像 |
本组患者均合并脊髓空洞,其中头痛或肢体麻木疼痛者占78.9%,上肢感觉异常者占34.2%,肌力下降或肌肉萎缩者占26.3%。观察组患者均行枕下减压及枕大池重建术。对照组选取本院38例健康体检者的头颈薄层CT数据。全部受试者对本研究知情同意[伦理审查批号:2020年科研伦理(2020-315)]。观察组男性13例,女性25例,年龄18~64(45.0±11.1)岁;对照组男性18例,女性20例,年龄21~75(49.8±12.0)岁。两组受试者性别、年龄比较差异无统计学意义(P>0.05)。
1.2 CT图像处理观察组和对照组均行头颈部CT薄层扫描(西门子,德国),取中立位,层厚0.75 mm。获取扫描数据,并导入RadiAnt DICOM Viewer 4.6.5.18450(Medixant公司,波兰)软件,参照李洋等[6]的方法,获取正中矢状位重建图像,并据此行线性、角度及面积等参数的测量。
1.3 指标测量线性及角度参数分别采用RadiAnt DICOM Viewer、iphotoDraw 2.6(Simen Wu,加拿大)软件测量。经两名神经外科医师测量,取平均值。
线性参数(图 2A)10个,分别为①后颅窝矢状径:鞍背顶点与枕内粗隆的连线长度;②斜坡长:鞍背顶点与枕骨大孔前缘的连线长度;③枕上长:枕内粗隆中心至枕骨大孔后缘的直线距离;④枕骨长:枕内粗隆中心至枕骨大孔后缘沿枕内嵴的曲线长度;⑤ Klaus高度指数:鞍结节至枕内粗隆的连线(Twining线)与齿突尖的最短距离;⑥齿突压迫值(pBC2):齿突至枕骨大孔前缘与颈2椎体后下角连线的最大垂直距离;⑦齿突软组织压迫值:齿突尖后方硬膜囊至枕骨大孔前缘与颈2椎体后下角连线的最大垂直距离;⑧齿突软组织厚度:齿突软组织压迫值减去齿突压迫值;⑨前方压迫值:齿突尖至鞍背与颈2椎体后下角连线的最大垂直距离;⑩后方压迫值:寰椎后弓中点至枕骨大孔后缘与颈2棘突根部最下缘连线的距离。

|
| A:线性参数a-b:后颅窝矢状径,a-c:斜坡长,b-d:枕上长,f-g:Klaus高度指数, i-j:齿突压迫值,o-j:齿突软组织压迫值,o-i:齿突软组织厚度,i-k:前方压迫值,m-n:后方压迫值,b-e:Twining线;B:角度参数ɑ:基底角,β:小脑幕枕骨角,μ:小脑幕鞍背角,λ:颈2倾角;C:面积参数a、b、c、d四点围绕的面积为后颅窝矢状面面积,其中曲线b-d为枕骨长 图 2 CT正中矢状位重建示各参数测定方法 |
角度参数(图 2B)4个,分别为①基底角:前颅窝底与斜坡形成的夹角;②小脑幕枕骨角:小脑幕附着缘至枕骨大孔后缘连线与小脑幕轮廓形成的夹角;③小脑幕鞍背角:小脑幕附着缘至鞍背顶点的连线与小脑幕轮廓形成的夹角;④颈2倾角:齿突尖与颈2椎体下缘的夹角。
面积参数(图 2C)1个,为后颅窝矢状面面积:由枕骨粗隆与鞍背连线、斜坡、枕骨大孔前后缘连线及枕内嵴所围成截面的面积。
1.4 统计学分析采用SPSS 20.0统计软件,采用组内相关系数对两次测量结果行一致性检验,计量资料以x±s表示,独立样本t检验比较两组组间数据,χ2检验比较两组计数资料。
2 结果 2.1 两组CT各项参数比较两组CT线性、角度及面积参数一致性检验示ICC最低值0.896,一致性良好(表 1)。
| 指标 | 观察组 | 对照组 | F | t | P |
| 后颅窝矢状径/cm | 8.39±0.45 | 8.32±0.47 | 0.177 | 0.657 | 0.513 |
| 斜坡长/cm | 3.15±0.25 | 4.46±0.38 | 3.099 | -17.877 | 0.000 |
| 枕上长/cm | 3.86±0.51 | 4.25±0.45 | 0.175 | -3.543 | 0.001 |
| 枕骨长/cm | 3.98±0.47 | 4.56±0.48 | 0.161 | -5.410 | 0.000 |
| Klaus高度指数/cm | 3.34±0.41 | 3.96±0.36 | 1.065 | -6.857 | 0.000 |
| 齿突压迫值/mm | 4.71±1.47 | 3.71±1.47 | 0.000 | 2.963 | 0.004 |
| 齿突软组织压迫值/mm | 7.86±1.53 | 6.74±1.54 | 0.054 | 3.190 | 0.002 |
| 齿突软组织厚度/mm | 3.15±0.75 | 3.03±0.65 | 0.585 | 0.757 | 0.452 |
| 前方压迫值/mm | 9.15±1.89 | 6.73±2.36 | 1.931 | 4.947 | 0.000 |
| 后方压迫值/mm | 4.65±1.67 | 6.28±1.45 | 0.469 | -4.537 | 0.000 |
| 基底角/° | 113.39±6.40 | 108.37±6.14 | 0.288 | 3.347 | 0.001 |
| 小脑幕枕骨角/° | 91.94±8.37 | 96.14±7.52 | 0.002 | -2.145 | 0.036 |
| 小脑幕鞍背角/° | 40.60±7.77 | 40.91±5.96 | 0.642 | -0.186 | 0.853 |
| 颈2倾角/° | 71.54±4.67 | 72.51±4.76 | 0.071 | -0.895 | 0.374 |
| 后颅窝矢状面面积/cm2 | 20.10±2.18 | 23.82±2.18 | 0.001 | -7.439 | 0.000 |
2.1.1 线性参数
与对照组相比,观察组斜坡长(P < 0.001)、枕上长(P < 0.01)、枕骨长(P < 0.001)、Klaus高度指数(P < 0.001)、后方压迫值(P < 0.001)显著减少;齿突压迫值(P < 0.01)、齿突软组织压迫值(P < 0.01)、前方压迫值(P < 0.001)显著增大;后颅窝矢状径(P=0.513)、齿突软组织厚度(P=0.452)差异无统计学意义。
2.1.2 角度参数与对照组相比,观察组小脑幕枕骨角(P < 0.05)减小,基底角(P < 0.01)增大。两组小脑幕鞍背角(P=0.853)及颈2倾角(P=0.374)差异无统计学意义。
2.1.3 面积参数与对照组相比,观察组后颅窝矢状面面积显著减小(P < 0.001)。
2.2 两组CT各参数的性别差异枕上长、小脑幕枕骨角、齿突压迫值与齿突软组织压迫值4个指标存在性别差异,其中男性CMⅠ患者与对照组比较差异没有统计学意义,女性CMⅠ患者与对照组比较差异有统计学意义(表 2)。
| 指标 | 女性 | 男性 | |||||
| 观察组(n=25) | 对照组(n=20) | P | 观察组(n=13) | 对照组(n=18) | P | ||
| 后颅窝矢状径/cm | 8.25±0.43 | 8.11±0.35 | 0.268 | 8.63±0.39 | 8.59±0.48 | 0.779 | |
| 斜坡长/cm | 3.09±0.26 | 3.28±0.15 | 0.023 | 4.09±0.28 | 4.66±0.39 | 0.002 | |
| 枕上长/cm | 3.79±0.51 | 4.28±0.49 | 0.002 | 3.99±0.50 | 4.25±0.40 | 0.121 | |
| 枕骨长/cm | 3.89±0.39 | 4.57±0.52 | 0.000 | 4.16±0.56 | 4.59±0.43 | 0.024 | |
| Klaus高度指数/cm | 3.30±0.48 | 3.94±0.30 | 0.000 | 3.40±0.25 | 3.95±0.41 | 0.000 | |
| 齿突压迫值/mm | 4.79±1.49 | 3.56±1.33 | 0.006 | 4.54±1.49 | 3.83±1.67 | 0.238 | |
| 齿突软组织压迫值/mm | 7.76±1.36 | 6.47±1.54 | 0.005 | 8.06±1.84 | 7.02±1.57 | 0.106 | |
| 齿突软组织厚度/mm | 2.96±0.67 | 2.90±0.48 | 0.743 | 3.52±0.79 | 3.19±0.81 | 0.273 | |
| 前方压迫值/mm | 9.08±1.95 | 6.33±2.35 | 0.000 | 9.30±1.80 | 7.29±2.39 | 0.017 | |
| 后方压迫值/mm | 4.34±1.71 | 5.97±1.20 | 0.001 | 5.24±1.46 | 6.60±1.72 | 0.030 | |
| 基底角/° | 112.98±7.35 | 108.37±5.72 | 0.034 | 114.04±4.67 | 108.46±6.97 | 0.020 | |
| 小脑幕枕骨角/° | 91.38±9.42 | 97.29±7.85 | 0.045 | 92.79±6.80 | 94.84±7.73 | 0.457 | |
| 小脑幕鞍背角/° | 40.16±7.73 | 40.94±7.06 | 0.748 | 41.26±8.12 | 40.92±4.80 | 0.889 | |
| 颈2倾角/° | 71.19±4.18 | 72.19±4.66 | 0.454 | 72.22±5.62 | 72.91±5.14 | 0.729 | |
| 后颅窝矢状面面积/cm2 | 19.36±1.87 | 23.27±2.03 | 0.000 | 21.53±2.08 | 24.50±2.29 | 0.001 | |
3 讨论
在前期研究中,我们发现成人单纯CMⅠ患者斜坡长显著缩短,斜坡角增加,枕骨大孔区附近枕骨的倾角增加[6]。本研究进一步分析了斜坡、枕骨和枢椎形态学的变化,发现单纯CMⅠ患者骨性结构的变化主要表现在斜坡与枕骨的缩短与上抬,这可能引起后颅窝高度的减小及矢状面面积的下降,同时研究还发现齿状突后缘骨质对延颈髓前方存在一定程度的压迫。
3.1 目前缺乏对单纯CMⅠ后颅窝形态研究报道CMⅠ是一组以小脑扁桃体疝入枕骨大孔为特征的疾病,但其发病机制仍然不明确[5]。目前较为公认的机制是胚胎发育过程中,中胚层体节发育异常,导致枕骨发育滞后,后颅窝容积减小,而脑干、小脑等神经结构发育正常,后颅窝神经组织体积与骨性结构容积不匹配,最终造成小脑扁桃体向下疝入椎管,枕骨大孔区的脑脊液循环受阻[2, 5],进一步损害小脑、脑干、脊髓、后组颅神经和颈神经等,导致疼痛、感觉或运动功能障碍、肌肉萎缩等临床症状[8-9]。
BI是另一种常见的颅颈交界区异常,其特征是齿状突等上颈椎结构陷入枕骨大孔[10]。CM Ⅰ患者常合并BI,据报道其发生率在12%~35%之间[3],本组CMⅠ患者中BI合并率为24.44%。BI的诊断标准尚不统一,一般认为正常情况下齿状突尖不超过Chamberlain线2.5 mm,如果超出>5.0 mm,则可诊断为BI。依据合并(A型)或不合并(B型)寰枢椎脱位或不稳,BI又可分为A、B两种类型[11]。在以往的文献中,合并B型BI的CM一般被笼统地描述为CM[12]。但若CMⅠ颅颈交界区结构的研究未考虑BI因素的影响,可能使研究结果产生偏差。
既往关于CMⅠ后颅窝形态的研究结论并不一致[4, 9, 12-16],不同研究中CMⅠ患者PFV的测量结果也有较大差异[4, 13-14]。本研究排除合并BI的患者后,以头颈薄层CT数据为基础,评估了成人单纯CMⅠ患者后颅窝线性、角度及面积参数的变化。
3.2 单纯CMⅠ后颅窝形态主要的变化特征首先是斜坡的变化。在前期证实斜坡长度缩短、斜坡角变小及斜坡椎管角增加的基础上[6],本研究发现,基底角显著增加,在前颅底结构不发生改变的前提下,斜坡的上抬是其合理的解释。在这一改变基础上,斜坡角随之增加,斜坡椎管角随之减少。前期研究发现单纯CMⅠ患者枕骨大孔前后径无明显变化[6],本研究进一步证实后颅窝矢状径也无明显变化,因此斜坡的缩短与上抬可能与后颅窝头尾方向距离的缩短密切相关,Klaus高度指数及后颅窝矢状面面积的减少反映了这一变化。
其次是枕骨的变化。前期研究仅观察到了近枕骨大孔区(枕骨大孔3 cm范围内)的枕骨倾角的增加,而枕骨粗隆至枕骨大孔后缘长度无明显变化[6]。本研究进一步证实:单纯CMⅠ患者枕上长为(3.86±0.51)cm,显著缩小,而反映后颅窝内板变化的枕骨长为(3.98±0.47)cm,也明显缩短,这都提示单纯CMⅠ患者的枕骨发育不良。有研究提示,CMⅠ患者小脑幕倾斜角度保持不变[17],而本研究发现单纯CMⅠ患者小脑幕枕骨角(91.94±8.37)°明显减小,小脑幕鞍背角(40.60±7.77)°无明显变化,提示枕骨可能在缩短的基础上进一步上抬。斜坡与枕骨的缩短和上抬将导致与斜坡和枕骨相关的角度参数发生改变,比如斜坡角和斜坡椎管角的变化,但枕骨角却未发生改变,这可能与斜坡和枕骨的同时上抬有关。
第三是齿突的变化。一部分CMⅠ患者延颈髓存在腹侧面压迫,并可能因此产生相关的症状。有研究[18]关注到此类患者腹侧面的压迫与齿突尖周围软组织增生以及齿突后倾有关,该研究对CMⅠ患者的腹侧面压迫程度进行了量化分析,所采用的指标为在MRI上测量的齿突软组织压迫值,但仅仅纳入了齿突软组织压迫值≥9 mm的病例,而未对单纯CMⅠ患者进行系统分析。本研究利用齿突压迫值、齿突软组织压迫值、齿突软组织厚度等多参数进行了量化研究,发现与对照组相比,单纯CMⅠ患者延颈髓前方存在显著的组织压迫。以齿突软组织压迫值为例,成人单纯CMⅠ患者为(7.86±1.53)mm,显著大于对照组[(6.74± 1.54)mm, P < 0.01]。尽管存在齿突后软组织显著增生的单纯CMⅠ个例患者,但由于齿突软组织厚度并无明显变化(P=0.452),因此, 我们认为延颈髓前方的这种压迫,可能主要与齿突骨性结构的压迫相关,而与齿突后软组织的增生无明显关系。同时,与对照组相比,单纯CM Ⅰ患者前方压迫值明显增加(P < 0.001),后方压迫值明显减少(P < 0.001),这进一步突显了对延颈髓压迫的骨性结构可能主要来自前方齿突,但其具体意义还需进一步研究。临床上发现部分手术效果欠佳的CMⅠ患者往往存在延颈髓前方的明显压迫,本研究结论提示:这种压迫可能与前方的齿突结构有关。与SALUNKE等[18]的研究结论不同,本研究并未观察到颈2倾角的显著变化,这可能与SALUNKE等仅仅纳入了齿突压迫指数≥9 mm这种腹侧面压迫严重的病例有关。
本研究中前方压迫值和后方压迫值等参数的改变可能是斜坡与枕骨发育不良的体现。综合分析上述参数的改变,结果提示:成人单纯CMⅠ患者存在明显后颅窝骨性结构的发育障碍,主要表现为斜坡和枕骨的缩短及上抬,同时合并齿突骨性结构的变化,而这种变化可能在小脑扁桃体下疝的基础上,导致延颈髓腹侧面受压[16],从而加剧枕骨大孔区脑脊液循环障碍。
性别是与骨结构的发育密切相关的因素。本研究发现不同性别单纯CMⅠ患者斜坡、枕骨的变化大体相同,但也存在少许差异。其中男性CMⅠ患者相应指标的变化较对照组更少,主要表现在枕上长、小脑幕枕骨角、齿突压迫值与齿突软组织压迫值等的变化消失。临床上CMⅠ患者女性明显多于男性,可能与女性患者斜坡、枕骨甚至齿突的改变更为显著相关。
3.3 小结综上所述,本研究结果表明:在排除BI这一因素的影响后,通过对后颅窝骨性结构的分析,发现成人单纯CMⅠ患者存在明显的后颅窝发育不良,主要表现为斜坡与枕骨的缩短、抬高。这种变化一方面引起斜坡角等角度参数的变化,另一方面可能是导致骨性后颅窝容积减小的重要原因。本研究进一步深化了对成人单纯CMⅠ病理结构改变的认识,为该病的诊断提供了一定的辅助手段。单纯CMⅠ延颈髓腹侧面受压可能与颅椎角变小有关[18],而本研究结果进一步提示:除与该因素有关外,齿突的骨质结构可能也是单纯CMⅠ患者延颈髓腹侧受压的一个因素,而枕下减压、枕大池重建术通过去除枕骨大孔区周围小范围骨性结构,缓解延颈髓后方的压迫,改善了枕骨大孔区脑脊液循环的空间,从而为手术治疗CMⅠ提供了一定的理论依据。
3.4 研究局限性本研究具有一定的局限性。首先,本研究未能深入分析身高体质指数、种族等因素对颅骨形态可能产生的影响;其次,由于CT对小脑幕结构的显示欠佳,本研究仅对骨性后颅窝形态进行了测量,未能对整体后颅窝结构进行分析,而MRI可更清晰地显示后颅窝软组织结构,今后我们将采用MRI进行进一步研究。
| [1] |
KANODIA G, PARIHAR V, YADAV Y R, et al. Morphometric analysis of posterior Fossa and foramen magnum[J]. J Neurosci Rural Pract, 2012, 3(3): 261-266. DOI:10.4103/0976-3147.102602 |
| [2] |
黄其林, 杨辉. Chiari's畸形伴脊髓空洞症手术疗效评价[J]. 第三军医大学学报, 2005, 27(12): 1303-1305. HUANG Q L, YANG H. Assessment of surgical management on ChiariⅠ malformation with syringomyelia[J]. Acta Acad Med Mil Tertiae, 2005, 27(12): 1303-1305. |
| [3] |
DE OLIVEIRA SOUSA U, DE OLIVEIRA M F, HERINGER L C, et al. The effect of posterior Fossa decompression in adult Chiari malformation and basilar invagination: a systematic review and meta-analysis[J]. Neurosurg Rev, 2018, 41(1): 311-321. DOI:10.1007/s10143-017-0857-5 |
| [4] |
MILHORAT T H, NISHIKAWA M, KULA R W, et al. Mechanisms of cerebellar tonsil herniation in patients with Chiari malformations as guide to clinical management[J]. Acta Neurochir (Wien), 2010, 152(7): 1117-1127. DOI:10.1007/s00701-010-0636-3 |
| [5] |
吴涛, 刘臻, 朱泽章, 等. Chiari畸形Ⅰ型患者后颅窝线性容积的MRI测量[J]. 中国脊柱脊髓杂志, 2012, 22(1): 44-48. WU T, LIU Z, ZHU Z Z, et al. Morphometric analysis of the posterior fossa volume in patients with Chiari malformations, MRI measurements[J]. Chin J Spine Spinal Cord, 2012, 22(1): 44-48. |
| [6] |
李洋, 胡晓珺, 王聖茜, 等. 成人单纯Arnold-Chiari畸形颅颈交界区CT参数测量[J]. 中国神经精神疾病杂志, 2020, 46(1): 8-12. LI Y, HU X J, WANG S X, et al. Study on CT parameters at craniocervical junction of the adult simple Arnold-Chiari malformation I[J]. Chin J Nerv Ment Dis, 2020, 46(1): 8-12. |
| [7] |
ROGERS J M, SAVAGE G, STOODLEY M A. A systematic review of cognition in Chiari I malformation[J]. Neuropsychol Rev, 2018, 28(2): 176-187. DOI:10.1007/s11065-018-9368-6 |
| [8] |
ALMOTAIRI F S, HELLSTRÖM P, SKOGLUND T, et al. Chiari I malformation: neuropsychological functions and quality of life[J]. Acta Neurochir, 2020, 162(7): 1575-1582. DOI:10.1007/s00701-019-03897-2 |
| [9] |
BASARAN R, EFENDIOGLU M, SENOLM, et al. Morphometric analysis of posterior fossa and craniovertebral junction in subtypes of Chiari malformation[J]. Clin Neurol Neurosurg, 2018, 169(6): 1-11. DOI:10.1016/j.clineuro.2018.03.017 |
| [10] |
DINIZ J M, BOTELHO R V. The role of clivus length and cranial base flexion angle in basilar invagination and Chiari malformation pathophysiology[J]. Neurol Sci, 2020, 41(7): 1751-1757. DOI:10.1007/s10072-020-04248-1 |
| [11] |
GOEL A. Treatment of basilar invagination by atlantoaxial joint distraction and direct lateral mass fixation[J]. J Neurosurg: Spine, 2004, 1(3): 281-286. DOI:10.3171/spi.2004.1.3.0281 |
| [12] |
BOTELHO R V, HERINGER L C, BOTELHO P B, et al. Posterior fossa dimensions of Chiari malformation patients compared with normal subjects: systematic review and meta-analysis[J]. World Neurosurg, 2020, 138: 521-529. DOI:10.1016/j.wneu.2020.02.182 |
| [13] |
VURDEM V E, ACER N, ERTEKIN T, et al. Analysis of the volumes of the posterior cranial fossa, cerebellum, and herniated tonsils using the stereological methods in patients with Chiari type I malformation[J]. Sci World J, 2012, 2012: 1-7. DOI:10.1100/2012/616934 |
| [14] |
ALPERIN N, LOFTUS J R, OLIU C J, et al. Magnetic resonance imaging measures of posterior cranial gossa morphology and cerebrospinal fluid physiology in Chiari malformation type I[J]. Neurosurgery, 2014, 75(5): 515-522. DOI:10.1227/NEU.0000000000000507 |
| [15] |
FRIC R, EIDE P K. Comparative observational study on the clinical presentation, intracranial volume measurements, and intracranial pressure scores in patients with either Chiari malformation type I or idiopathic intracranial hypertension[J]. J Neurosurg, 2017, 126(4): 1312-1322. DOI:10.3171/2016.4.JNS152862 |
| [16] |
BROCKMEYER D. The complex Chiari malformation: an evolution of understanding[J]. Pediatr Radiol, 2014, 44(11): 1345-1346. DOI:10.1007/s00247-014-3020-2 |
| [17] |
ALKOÇ O A, SONGUR A, ESER O, et al. Stereological and morphometric analysis of MRI Chiari malformation type-1[J]. J Korean Neurosurg Soc, 2015, 58(5): 454-461. DOI:10.3340/jkns.2015.58.5.454 |
| [18] |
SALUNKE P, SURA S, FUTANE S, et al. Ventral compression in adult patients with Chiari 1 malformation sans basilar invagiantion: cause and management[J]. Acta Neurochir, 2012, 154(1): 147-152. DOI:10.1007/s00701-011-1215-y |



