急性白血病是造血干细胞恶性克隆性疾病,因骨髓中异常原始细胞及幼稚细胞大量增殖,抑制骨髓正常造血,同时浸润髓外脏器,临床表现为贫血、出血、发热及浸润等[1-2]。此类患者因细胞分化停滞在较早阶段,正常粒细胞缺乏,机体抵御缓解侵袭机制严重缺陷,极易诱发肛周感染(perianal infections PI)。加之反复化疗导致患者免疫力低下,出现骨髓抑制[3-4]。有研究报道[5-6],在接受化疗的急性白血病患者中,肛周感染通常发生在骨髓抑制期,是患者主要的死亡原因之一[7]。因此, 其相关因素的探讨受到广泛关注。近年来关于血液病患者并发肛周感染的研究逐渐增多,研究内容聚焦肛周感染的影像学诊断价值[8-9]、中性粒细胞与肛周脓肿形成关系以及肛周脓肿、肛瘘的治疗方式。少量研究关注肛周感染的危险因素,且研究结果间存在较大差异。本研究旨在运用Meta分析综合探讨血液病患者并发肛周感染的相关因素,为临床预防肛周感染发生提供循证依据。
1 资料与方法 1.1 检索策略采用主题词与自由词相结合,并辅以手工检索、文献追溯等方法。英文以“hematologic malignancies”、“leukemia”、“Perianal infection”、“risk factors”、“related factors”;中文以“血液病”、“白血病”、“肛周感染”、“肛周组织感染”、“危险因素”、“相关因素”、“影响因素”、“病因”为检索策略,检索PubMed、Cochrane Library、Web of Science、中国知网全文数据库(CNKI)、中国科技期刊数据库(VIP)和万方数据库。通过文献管理软件筛选符合研究的文献。
1.2 文献纳入和排除标准纳入标准:①建库至2019年12月公开发表,内容涉及血液病患者并发肛周感染相关因素或危险因素的中英文文献;②病例对照研究或队列研究;③所有血液病患者诊断符合《血液病诊断及疗效标准》。排除标准:①动物研究;②文献综述;③重复发表的、质量差、病例数太少及数据描述不详。
1.3 资料提取与质量评价通过NoteExpress文献管理软件进行文献查重,筛选过程由2名研究人员根据纳入标准筛选文献,提取资料后交叉核对,如有异议可通过讨论或由第3名研究人员进行商讨解决。采用评价病例对照研究及队列研究文献质量(Newcastle Ottawa Scale, NOS)量表进行文献评价,包括人群的选择、暴露因素测定/结局及组间可比性3个条目,共8条标准来评价文献质量。采用星级评分,若符合星级要求则得到1个“*”计1分,满分为9分,低于4分为低质量文献,不予纳入。
1.4 统计学方法采用Revman 5.3软件对资料进行分析。首先采用Q检验及I2检验对纳入研究进行异质性检验:P≥0.1,I2≤50%表示研究间无统计学异质性,选择固定效应模型表达;若P < 0.1,I2>50%,表示各组间具有异质性,需要进行合并时则选择随机效应模式,计数资料采用比值比(OR)和95%CI表示,有异质性寻找其产生的原因,并采取亚组分析和敏感性分析,尽可能消除异质性。
2 结果 2.1 纳入文献资料及评价初检共获得相关文献470篇,其中中文文献459篇,英文文献11篇。通过阅读题目及摘要排除明显不相关的文献后得到21篇;通过阅读全文,最终纳入8篇文献[10-17]。筛选流程图见图 1,纳入文献NOS评分均≥5分,文献质量符合要求(表 1)。
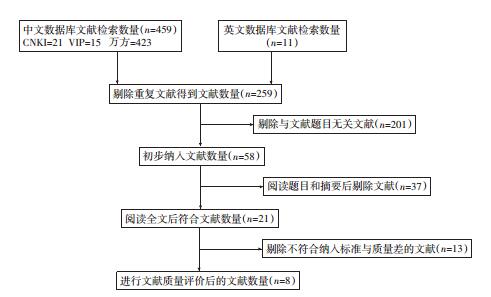
|
| 图 1 文献筛选流程图 |
| 纳入研究 | 研究类型 | 总例数 | 病例组/暴露组 | 对照组/非暴露组 | 纳入的自变量 | NOS得分情况 | |||
| 选择 | 可比性 | 暴露/结局 | 总分 | ||||||
| 郑娟璇2017[10] | 回顾性 | 150 | 36 | 114 | 1, 2, 3, 4, 11 | ** | ** | ** | 6 |
| 宋斌2014[11] | 回顾性 | 180 | 25 | 155 | 1, 2, 3, 4, 11 | *** | ** | ** | 7 |
| 许崴崴2017[12] | 回顾性 | 178 | 48 | 130 | 1, 2, 4, 6~12 | ** | ** | ** | 6 |
| BÜYÜKAŞIK1998[13] | 回顾性 | 367 | 20 | 347 | 2, 4, 11 | ** | ** | * | 5 |
| 林湘涛2003[14] | 回顾性 | 265 | 27 | 238 | 1, 2, 3, 4, 11 | ** | ** | ** | 6 |
| 费珍芳2016[15] | 回顾性 | 182 | 42 | 140 | 1, 2, 3, 4, 11 | ** | ** | ** | 6 |
| 白献红2015[16] | 回顾性 | 260 | 46 | 214 | 1, 3, 4, 11 | ** | ** | * | 5 |
| 姜国胜2012[17] | 回顾性 | 275 | 28 | 247 | 1, 2, 3, 4, 11 | ** | ** | * | 5 |
| 1=年龄;2=粒细胞绝对值;3=化疗缓解;4=血液病种类;5=诱导缓解;6=肛管疾病;7=激素与抗生素使用情况; 8=住院时间;9=患者依从性;10=血清总蛋白量;11=性别;12=白细胞计数 | |||||||||
2.2 Meta分析结果
8项研究合计样本量1 857例,其中肛周感染组272例,对照组1 585例,肛周感染发生率为14.6%。有1篇文献[12]除年龄因素外还研究了肛周疾患[OR=5.551,95%CI(3.947,7.807),P < 0.01]、住院时间[OR=3.245,95%CI(2.964,3.553),P < 0.01]、患者依从性[OR=2.479,95%CI(2.003,3.068),P < 0.01]对肛周感染的影响。
2.2.1 年龄因素由于各研究对年龄的截断点不同,本研究将年龄以50岁为截断点,共纳入4篇文献[11, 14-15, 17]合计样本量902例。各研究间无统计学异质性(P=0.73,I2=0%),采用固定效应模型进行分析。结果显示,年龄>50岁的血液病患者发生肛周感染的风险更高,差异具有统计学意义[OR=1.90,95%CI(1.27,2.84),P=0.002],见图 2。
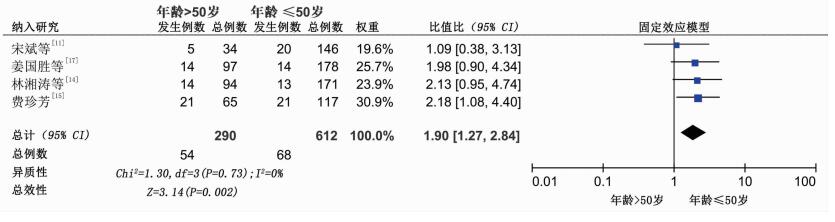
|
| 图 2 年龄>50岁与肛周感染的Meta分析 |
2.2.2 化疗未缓解
共纳入5篇文献[10-11, 14-15, 17]合计样本量1 052例。各研究间存在异质性(P=0.001,I2=83%),采用敏感性分析,异质性未见明显改变,因此采用随机效应模型进行分析。结果显示,恶性血液病患者化疗未缓解发生肛周感染的风险更高,差异具有统计学意义[RR=4.38,95%CI(1.97,9.74),P=0.000 3],见图 3。
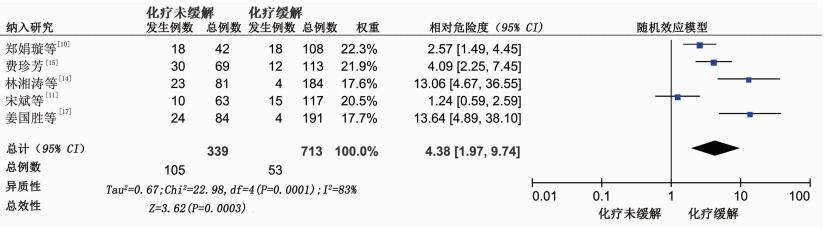
|
| 图 3 化疗未缓解与肛周感染的Meta分析 |
2.2.3 性别因素
共纳入8篇文献[10-17]合计样本量1 857例。各研究间无统计学异质性(P=0.22,I2=26%),采用固定效应模型进行分析。结果显示,男性血液病患者发生肛周感染无显著相关性,差异无统计学意义[OR=1.16,95%CI(0.89,1.52),P=0.28],见图 4。
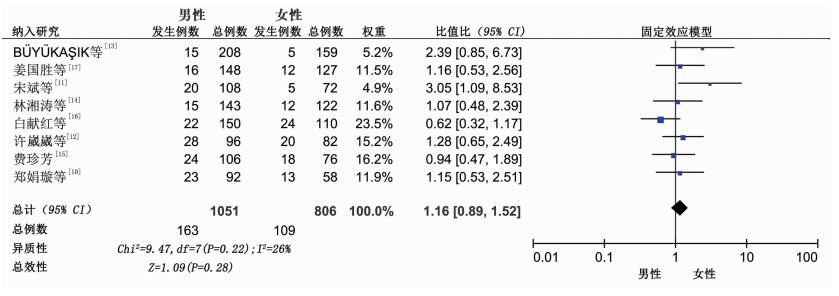
|
| 图 4 性别与肛周感染的Meta分析 |
2.2.4 中性粒细胞计数
共纳入5篇文献[10-11, 14-15, 17]合计样本量1 052例,各研究间无统计学异质性(P=0.27,I2=23%),采用固定效应模型进行分析。结果显示,中性粒细胞 < 0.5×109/L的恶性血液病患者发生肛周感染的风险性更高,差异有统计学意义[OR=2.37,95%CI(1.62,3.48),P < 0.000 01],见图 5。
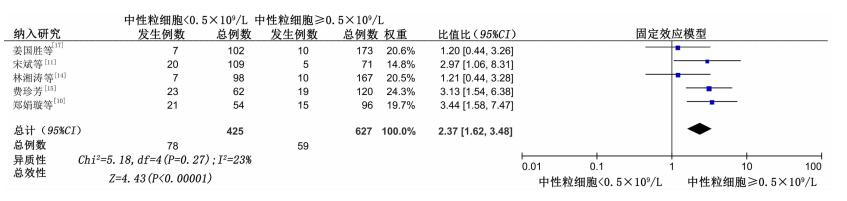
|
| 图 5 中性粒细胞 < 0.5×109/L与肛周感染的Meta分析 |
2.2.5 疾病种类
共纳入6篇文献[10-17]合计样本量1 317例。各研究间无统计学异质性(P=0.67,I2=0%),采用固定效应模型进行分析。结果显示,AML患者较其他类型血液病患者发生肛周感染的风险性更高,差异有统计学意义[OR=2.68,95%CI(1.95,3.68),P < 0.001],见图 6。
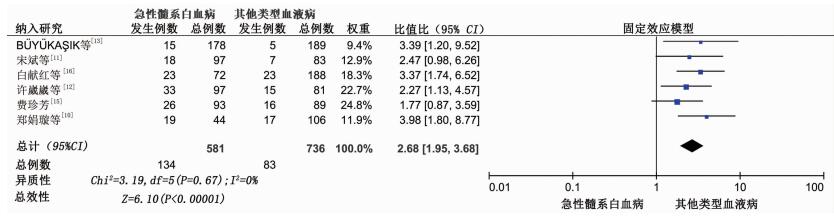
|
| 图 6 不同血液病种与肛周感染的Meta分析 |
2.3 发表偏倚评估
采用Stata 15.0进行发表偏倚的Begg检验,结果显示不存在明显的发表偏倚(P=0.462>0.05)。
2.4 敏感性分析通过敏感性分析来判定研究结果的稳定性。敏感性分析结果显示,去掉任何一项研究,研究结果均不会发生质的变化,表明研究结果稳定可靠(图 7)。
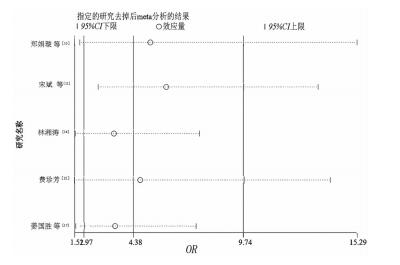
|
| 图 7 敏感性分析 |
3 讨论 3.1 恶性血液病患者肛周感染发生率较高
白血病是一种常见的恶性血液系统疾病,常见症状为贫血、感染及出血等[18]。患者由于免疫系统功能不良[19],感染成为最常见的并发症和直接致死因素。肛周因部位特殊,局部温暖潮湿且受大小便等反复污染,加之放疗、化疗或免疫抑制剂治疗的影响,肛周感染的发生率相对较高,白血病合并肛周感染居血液病之首。BÜYÜKAŞIK等[13]报道急性白血病患者肛周感染发生率为7.3%,其中急性髓细胞性白血病和急性淋巴细胞白血病患者分别8.4%和4.9%(P=0.31),本研究结果肛周感染率14.6%。
3.2 恶性血液病患者发生肛周感染受多因素影响肛周感染是恶性血液病患者最常见的并发症,主要以肛周脓肿、浸润和多发性溃疡为主[20],发展到后期表现为肛周脓肿,且药物治疗取得的效果极其有限[21-23],处理不当易形成肛瘘,甚至引发败血症[24]。目前关于血液病患者肛周感染的危险因素已有相关报道,但是入选的因素和选择标准不尽相同,本研究探讨了年龄、性别、化疗是否缓解、粒细胞缺乏、血液病类型等5个因素与肛周感染的关系。对于年龄、血液病类型考虑到各篇文献的截断点不同,本研究将年龄以50岁作为截断点、血液病类型以急性髓系白血病和其他类型血液病进行合并,尽可能地获得可靠的合并OR值。
3.2.1 年龄对肛周感染的影响结果显示年龄>50岁的血液病患者更易发生肛周感染。分析认为,年龄偏大的患者因机体代谢减弱、器官功能衰退[15],化疗后骨髓抑制期长[16],长期慢性消耗及白血病细胞浸润、扩散导致机体抵抗力下降,加之抗肿瘤药物对消化道上皮损伤,影响营养消化吸收,导致营养摄入不足,发生肛周感染的概率高。提示这类患者需注重提高机体免疫力,预防肛周感染的发生。
3.2.2 中性粒细胞对肛周感染的影响肿瘤患者感染的危险性与外周血中性粒细胞的数目呈负相关,粒细胞的数量决定了炎症的形式、感染的过程和发展成为脓毒症的机会[25]。中性粒细胞减少期,肛周感染可能因局部存在耐药菌出现复发。BÜYÜKAŞIK等[13]也报道了中性粒细胞计数是影响患者肛周感染的进展与预后、选择治疗方式的关键因素,持续的粒细胞缺乏,可导致肛周硬结加重或形成脓肿[26]。粒细胞是否恢复可能会影响肛周感染是否手术治疗及术后恢复,间接决定了肛周感染手术指征和预后情况[27]。SHTYRKOVA等[20]报道粒细胞数量决定了肛周感染炎症的形式,感染的过程,发生脓毒症的概率,以及对肛管疾病的外科治疗可有效预防和减少脓毒症并发症的风险和肛周炎复发的概率。对于嗜中性粒细胞减少、血小板减少性血液病患者出现肛周脓肿后,手术治疗较困难,可根据中性粒细胞计数、血小板计数、身体状况和全身治疗的时机,考虑保守治疗。然而,这种情况需要密切的随访,以避免持续和/或恶化的感染[28]。
3.2.3 化疗对肛周感染的影响长期反复的化疗,患者可出现不同程度的骨髓抑制,易引起感染出现菌血症[29]。抗肿瘤药物可引起皮肤黏膜的防御功能下降,从而使血液循环差且易被污物污染的肛周部(尤其是原有肛周疾病者)更易发生感染。SHTYRKOVA等[20]报道了诱导化疗周期、粒细胞减少的状态、肛管内感染源的存在,如肛裂、皮肤溃疡、瘘管等,均视为肛周组织感染独立的预后危险因素。本研究显示化疗未缓解肛周感染的发生是化疗缓解患者的4.38倍,是肛周感染的主要危险因素。
3.2.4 血液病类型对肛周感染的影响AML患者完全缓解后由于体内仍有残留白血病细胞,这些残留的细胞破坏患者的凝血系统,而ALL患者则无此现象。这与急性髓系白血病细胞组织因子(TF)、凝血酶-抗凝血酶复合物(TAT)、尿激酶型纤溶酶原激活物(u-PA)、尿激酶型纤溶酶原激活物受体(u-PAR)表达较强相一致[19],需注意残留的白血病细胞导致的并发症。
3.2.5 性别对肛周感染的影响男性和女性患者由于个人卫生习惯的不同,从而引发肛周感染发生率的差异,女性患者较男性患者更注重个人卫生和肛周的清洁,但由于月经的影响,同时也增加了肛周感染的概率。因此不同性别的血液病患者,肛周感染存在统计学差异。有报道,形成肛周脓肿和肛瘘的患者中男性发生率较女性更多[30],本研究结果显示男性与女性发生肛周感染无统计学意义。
本研究结果显示年龄>50岁、化疗未缓解、粒细胞<0.5×109/L、急性髓系白血病是血液病患者并发肛周感染的危险因素,而性别、肛周疾患、住院时间、患者依从性等因素与发生肛周感染的关系有待进一步研究。本研究存在一定局限性,只检索了中、英文2个语种公开发表的文献,未检索灰色文献,可能存在文献收录不全。纳入的文献多为回顾性研究,而对于病因学研究最好选择前瞻性研究,今后尚需要大样本的前瞻性研究设计进一步验证。
| [1] |
PAPADAKIS V, PONIROS N, KATSIBARDI K, et al. Fulminant Aeromonas hydrophila infection during acute lymphoblastic leukemia treatment[J]. J Microbiol Immunol Infect, 2012, 45(2): 154-157. DOI:10.1016/j.jmii.2011.09.008 |
| [2] |
DURAND C M, ALONSO C D, SUBHAWONG A P, et al. Rapidly progressive cutaneous Rhizopus microsporus infection presenting as Fournier, s gangrene in a patient with acute myelogenous leukemia[J]. Transpl Infect Dis, 2011, 13(4): 392-396. DOI:10.1111/j.1399-3062.2011.00601.x |
| [3] |
TOUFEXIS M, DEOLEO C, ELIA J, et al. A link between perianal strep and pediatric autoimmune neuropsychiatric disorder associated with streptococcal infection (PANDAS)[J]. J Neuropsychiatry Clin Neurosci, 2014, 26(2): 164-168. DOI:10.1176/appi.neuropsych.12050126 |
| [4] |
RAMESH V, VENKATA N M M, SANKAR J. Mixed malarial infection with pancytopenia in a child with acute lymphoblastic leukemia:an unusual presentation[J]. Indian J Med Paediatr Oncol, 2017, 38(1): 92. DOI:10.4103/0971-5851.203507 |
| [5] |
PERAZZOLI C, PARRA R S, FEITOSA M R, et al. A novel severity score index for febrile neutropenic patients with colorectal diseases[J]. Gastroenterol Res Pract, 2019, 2019: 4175960. DOI:10.1155/2019/4175960 |
| [6] |
ZHANG X, YU H. Matrine inhibits diethylnitrosamine-induced HCC proliferation in rats through inducing apoptosis via p53, Bax-dependent caspase-3 activation pathway and down-regulating MLCK overexpression[J]. Iran J Pharm Res, 2016, 15(2): 491-499. |
| [7] |
BAL Z S, SEN S, KARAPINAR D Y, et al. The first reported catheter-related Brevibacterium casei bloodstream infection in a child with acute leukemia and review of the literature[J]. Braz J Infect Dis, 2015, 19(2): 213-215. DOI:10.1016/j.bjid.2014.09.011 |
| [8] |
BALCı S, ONUR M R, KARAOSMANOǦLU A D, et al. MRI evaluation of anal and perianal diseases[J]. Diagn Interv Radiol, 2019, 25(1): 21-27. DOI:10.5152/dir.2018.17499 |
| [9] |
HALILOGLU N,, GULPINAR B,, OZKAVUKCU E,, et al. Typical MR imaging findings of perianal infections in patients with hematologic malignancies[J]. Eur J Radiol, 2017, 93: 284-288. DOI:10.1016/j.ejrad.2017.05.046 |
| [10] |
郑娟璇, 吴惠蝶, 张燕玲. 急性白血病患者并发肛周感染的危险因素及预防性护理实践效果分析[J]. 泰山医学院学报, 2017, 38(6): 706-707. ZHENG J X,, WU H D,, ZHANG Y L. Risk factors of perianal infection in patients with acute leukemia and preventive nursing effect analysis[J]. J Taishan Med Coll, 2017, 38(6): 706-707. DOI:10.3969/j.issn.1004-7115.2017.06.045 |
| [11] |
宋斌, 陈雁, 樊广艳. 急性白血病患者并发肛周感染的相关因素分析[J]. 华南国防医学杂志, 2014, 28(2): 120-122. SONG B, CHEN Y, FAN G Y. Related factors of complicated crissum infection of patients with acute LeukemIa[J]. Mil Med J South China, 2014, 28(2): 120-122. DOI:10.3969/j.issn.1009-2595.2014.02.010 |
| [12] |
许崴崴, 王婷婷, 王辉, 等. 白血病患者并发肛周脓肿的相关因素分析[J]. 癌症进展, 2017, 15(10): 1213-1215. XU W W, WANG T T, WANG H, et al. The analysis of related factors of perianal abscess in patients with leukemia[J]. Oncol Prog, 2017, 15(10): 1213-1215. DOI:10.11877/j.issn.1672-1535.2017.15.10.30 |
| [13] |
BÜYÜKAŞIK Y, OZCEBE O I, SAYINALP N, et al. Perianal infections in patients with leukemia:importance of the course of neutrophil count[J]. Dis Colon Rectum, 1998, 41(1): 81-85. DOI:10.1007/BF02236900 |
| [14] |
林湘涛, 金秀国. 恶性血液病伴发肛周组织感染的相关因素分析[J]. 浙江医学, 2003, 25(10): 619-620. LIN X T, JIN X G. Analysis of related factors of perianal tissue infectionassociated with malignant hematologic disease[J]. Zhejiang Med J, 2003, 25(10): 619-620. DOI:10.3969/j.issn.1006-2785.2003.10.023 |
| [15] |
费珍芳. 恶性血液病患者肛周感染发生的原因及护理方式研究[J]. 世界最新医学信息文摘(电子版), 2016, 16(44): 260. FEI Z F. Study on the causes and nursing methods of perianal infection in patients with malignant blood diseases[J]. World Latest Med Inf, 2016, 16(44): 260. DOI:10.3969/j.issn.1671-3141.2016.44.229 |
| [16] |
白献红, 王励, 刘东英, 等. 恶性血液病患者肛周感染相关因素分析及护理[J]. 中华现代护理杂志, 2015(14): 1684-1685. BAI X H, WANG L, LIU D Y, et al. Analysis and nursing care of perianal infection in patients with malignant hematologic disease[J]. Chin J Mod Nurs, 2015(14): 1684-1685. DOI:10.3760/cma.j.issn.1674-2907.2015.14.021 |
| [17] |
姜国胜, 张庚, 任维聃. 恶性血液病患者并发肛周感染的临床观察[J]. 中华医院感染学杂志, 2012, 22(19): 4213-4214. JIANG G S, ZHANG G, REN W D. Clinical observation on malignant blood disease patients complicated with perianal tissue infections[J]. Chin J Nosocomiol, 2012, 22(19): 4213-4214. |
| [18] |
骆宜茗, 刘庭波, 谢泗停, 等. 成人急性白血病患者住院化疗感染的临床特征及影响因素研究[J]. 中华血液学杂志, 2015, 36(12): 1020-1024. LUO Y M, LIU T B, XIE S T, et al. Clinical features and risk factors for infections in adult acute leukemia after chemotherapy[J]. Chin J Hematol, 2015, 36(12): 1020-1024. DOI:10.3760/cma.j.issn.0253-2727.2015.12.009 |
| [19] |
付阳, 江虹, 李立新, 等. 恶性血液病菌血症患者凝血功能紊乱及其与感染炎性因子的相关性研究[J]. 中国实验血液学杂志, 2014, 22(5): 1381-1385. FU Y, JIANG H, LI L X, et al. Correlation of coagulation indicators with inflammatory markers for Sepsis in the patients with hematological malignancies[J]. J Exp Hematol, 2014, 22(5): 1381-1385. DOI:10.7534/j.issn.1009-2137.2014.05.038 |
| [20] |
SHTYRKOVA S V, KLYASOVA G A, NTANISHYAN K I, et al. Perianal infection in patients with hemoblastosis:Risk factors and possibilities of prevention[J]. Ter Arkh, 2016, 88(7): 72-77. DOI:10.17116/terarkh201688772-77 |
| [21] |
XU R, TAN K K, CHONG C S. Response to Re:Bacteriological study in perianal abscess is not useful and not cost-effective[J]. ANZ J Surg, 2017, 87(5): 421. DOI:10.1111/ans.13972 |
| [22] |
AMARANATHAN A, SAHOO A K, BARATHI D, et al. Retroperitoneal necrotizing fasciitis masquerading as perianal abscess-rare and perilous[J]. Cureus, 2017, 9(1): e982. DOI:10.7759/cureus.982 |
| [23] |
SAHNAN K, ADEGBOLA S O, TOZER P J, et al. Perianal abscess[J]. BMJ, 2017, 356: j475. DOI:10.1136/bmj.j475 |
| [24] |
MO X D, YAN X, HU W, et al. Perianal infections in the phase before engraftment after allogeneic hematopoietic stem cell transplantations:a study of the incidence, risk factors, and clinical outcomes[J]. Acta Haematol, 2018, 139(1): 19-27. DOI:10.1159/000481723 |
| [25] |
RENZI S, BARTRAM J, ALI S, et al. Perianal infections in children with acute myeloid leukemia:a report from the Canadian infection in acute myeloid leukemia research group[J]. J Pediatr Infect Dis Soc, 2019, 8(4): 354-357. DOI:10.1093/jpids/piy081 |
| [26] |
郑建波, 马利安, 李坚炯, 等. 肛周脓肿切口感染的病原学及影响因素分析[J]. 中华医院感染学杂志, 2019, 29(13): 2012-2015. ZHENG J B, MA L A, LI J J, et al. Etiological characteristics and influencing factors for incision infection in patients with perianal abscess[J]. Chin J Nosocomiol, 2019, 29(13): 2012-2015. DOI:10.11816/cn.ni.2019-181006 |
| [27] |
MORCOS B, AMARIN R, ABU SBA, A, et al. Contemporary management of perianal conditions in febrile neutropenic patients[J]. Eur J Surg Oncol, 2013, 39(4): 404-407. DOI:10.1016/j.ejso.2013.01.001 |
| [28] |
BAKER B, AL-SALMAN M, DAOUD F. Management of acute perianal Sepsis in neutropenic patients with hematological malignancy[J]. Tech Coloproctol, 2014, 18(4): 327-333. DOI:10.1007/s10151-013-1082-z |
| [29] |
CHEN C Y, CHENG A, HUANG S Y, et al. Clinical and microbiological characteristics of perianal infections in adult patients with acute leukemia[J]. PLoS ONE, 2013, 8(4): e60624. DOI:10.1371/journal.pone.0060624 |
| [30] |
AMATO A, BOTTINI C, DE NARDI P, et al. Evaluation and management of perianal abscess and anal fistula:a consensus statement developed by the Italian Society of Colorectal Surgery (SICCR)[J]. Tech Coloproctol, 2015, 19(10): 595-606. DOI:10.1007/s10151-015-1365-7 |



