中国已经逐渐进入老龄化社会,截止2014年,60岁以上老年人口达到2.1亿,占总人口比例的15.5%[1]。老年人生理防御机能、机体免疫功能下降,多并发各种慢性疾病如高血压、糖尿病、冠状动脉粥样硬化性心脏病等,而广谱抗菌药物、激素类药物、抗肿瘤类药物、免疫抑制剂等在临床上大量或不合理的长期使用,放化疗、介入治疗的发展以及留置各种动静脉导管、机械辅助通气等医疗措施在临床上的广泛应用,老年患者院内侵袭性真菌感染发病率明显增加,以肺部侵袭性真菌感染最多[2-3]。
伏立康唑是三唑类广谱抗真菌药物,是临床上侵袭性曲霉菌和念珠菌感染的一线治疗药物[4],但伏立康唑的治疗窗窄。不同个体给予相同剂量的伏立康唑,其血药浓度差异显著,而伏立康唑血药浓度与其疗效和毒性密切相关,即相同给药剂量下不同患者疗效和不良反应存在显著的个体差异[5-6]。2018年,中国药理学会推荐伏立康唑有效治疗浓度范围为0.5~5.0 mg/L[7]。当伏立康唑谷浓度>5.0 mg/L时,不良反应肝脏损害、神经毒性、视力模糊等发生率升高[6]。研究显示,侵袭性真菌感染患者中伏立康唑谷浓度是出现肝毒性的影响因素[8]。目前关于伏立康唑治疗药物监测(TDM)及个体化给药方案的研究多集中于血液病患者和实体器官移植患者,这些患者大部分年龄 < 60岁[9]。关于老年患者伏立康唑TDM的数据较少,尚无针对老年患者的伏立康唑治疗浓度范围标准及个体化给药方案。本研究主要探讨老年肺部侵袭性真菌感染患者中伏立康唑谷浓度与伏立康唑常见不良反应肝功能损伤的相关性,与成年患者进行对比,以期为老年患者伏立康唑的临床用药提供参考。
1 资料与方法 1.1 入选标准对 2018 年 1 月 1 日至 2019 年 6 月 30 日我院收治的进行伏立康唑TDM患者的临床资料进行回顾性分析。纳入标准:①住院患者;②年龄≥18岁;③诊断为肺部侵袭性真菌感染;④伏立康唑负荷剂量6 mg/kg,维持剂量4 mg/kg给药后3d达稳态谷浓度者;⑤伏立康唑使用前肝功能指标正常者。排除标准:①门诊患者;②孕妇;③临床资料不完整者。本研究经本院伦理委员会批准(批号:KY2019131)。
1.2 伏立康唑谷浓度监测患者接受伏立康唑负荷剂量6 mg/kg、维持剂量4 mg/kg给药后3d以上达稳态谷浓度者,于下次给药前30 min采集静脉血3~5 mL。伏立康唑谷浓度采用液相色谱-串联质谱法测定[10]。
1.3 收集指标及判断标准将患者分为老年组(≥60岁)和成年组(≥18~ < 60岁),收集患者的性别、年龄、体质量、基础疾病、真菌感染类型、给药方式(以谷浓度检测时间点的给药方式为准)、给药剂量、伏立康唑谷浓度、与伏立康唑同一采血时间点的肝功能指标碱性磷酸酶(ALP)、谷丙转氨酶(ALT)、天门冬氨酸氨基转移酶(AST)、谷氨酰转肽酶(GGT)、总胆红素和白蛋白。ALP正常值34~114 IU/L,ALT、AST正常值0~42 IU/L,GGT正常值4~50 IU/L,总胆红素正常值6~21 μmol/L,白蛋白正常值38~51 g/L。ALP、ALT、AST、GGT、总胆红素升高定义为高于其正常值上限,白蛋白降低定义为高于其正常值下限。
1.4 统计学分析采用SPSS 18.0统计软件进行分析。对计数资料采用率表述,行χ2检验或Fisher确切概率法检验;符合正态分布的计量数据采用x±s表示,行t检验;不符合正态分布的计量数据采用中位数(第25百分位数,第75百分位数)表示,行Manny-Whitely U检验;对伏立康唑谷浓度与肝功能指标的相关性进行Pearson相关性分析。以P<0.05为差异有统计学意义。
2 结果 2.1 一般情况共纳入179例肺部侵袭性真菌感染患者,329个伏立康唑谷浓度。老年组患者87例,131个谷浓度;成年组患者92例,198个谷浓度。2组患者均以男性为主,2组患者性别、体质量比较,差异无统计学意义(P > 0.05)。老年组患者基础疾病以慢性阻塞性肺疾病(COPD)、糖尿病为主,所占百分比明显高于成年组(P < 0.01);成年组患者基础疾病以血液肿瘤、肾移植为主,所占百分比明显高于老年组(P < 0.01)。2组患者感染真菌均以曲霉菌为主,其次为念珠菌和假丝酵母菌(P > 0.05)。见表 1。
| 组别 | 例数 | 性别[例(%)] | 年龄/岁 | 体质量/kg | 基础疾病[例(%)] | 感染真菌[例(%)] | ||||||||
| 男 | 女 | 血液肿瘤 | 肾移植 | COPD | 糖尿病 | 实体瘤 | 曲霉菌 | 念珠菌 | 假丝酵母菌 | |||||
| 老年组 | 87 | 60(69.0) | 27(31.0) | 71±10 | 60±11 | 15(17.2) | 0 | 24(27.6) | 21(24.1) | 8(9.2) | 37(42.5) | 6(6.9) | 3(3.4) | |
| 成年组 | 92 | 61(66.3) | 31(33.7) | 44±10 | 58±10 | 37(40.2) | 19(20.7) | 0 | 7(7.6) | 5(5.4) | 40(43.5) | 9(9.8) | 2(2.2) | |
| 统计量值 | 0.14 | -17.25 | 0.52 | 11.45 | - | - | 7.38 | 0.94 | 0.02 | 0.49 | 0.27 | |||
| P值 | 0.70 | <0.01 | 0.61 | <0.01 | <0.01 | <0.01 | <0.01 | 0.33 | 0.90 | 0.49 | 0.60 | |||
| COPD:慢性阻塞性肺疾病 | ||||||||||||||
2.2 伏立康唑谷浓度
老年组患者伏立康唑给药方式以静脉滴注为主,静脉滴注百分比高于成年组(P < 0.01)。2组患者伏立康唑谷浓度个体差异均较大,老年组患者伏立康唑谷浓度为0.4~14.3 μg/mL,成年组患者伏立康唑谷浓度为0.4~15.5 μg/mL。2组患者伏立康唑给药剂量相近(P > 0.05)。老年组患者伏立康唑谷浓度明显高于成年组(P < 0.01),且老年组伏立康唑谷浓度 > 5.0 μg/mL患者比例高于成年组(P < 0.01),见表 2、图 1。
| 组别 | 浓度数 | 给药方式[例(%)] | 给药剂量/mg·kg-1·d-1 | 伏立康唑谷浓度/μg·mL-1 | 伏立康唑谷浓度/μg·mL-1 | ||
| 静脉滴注 | 口服 | ≤5.0 | >5.0 | ||||
| 老年组 | 131 | 110(84.0) | 21(16.0) | 7.4±1.9 | 3.86(2.02,6.00) | 85(64.9) | 46(35.1) |
| 成年组 | 198 | 108(54.5) | 90(45.5) | 7.1±2.0 | 2.60(1.50,4.00) | 162(81.8) | 36(18.2) |
| 统计量值 | 20.53 | 0.58 | -3.48 | 12.26 | |||
| P值 | <0.01 | 0.57 | <0.01 | <0.01 | |||
|
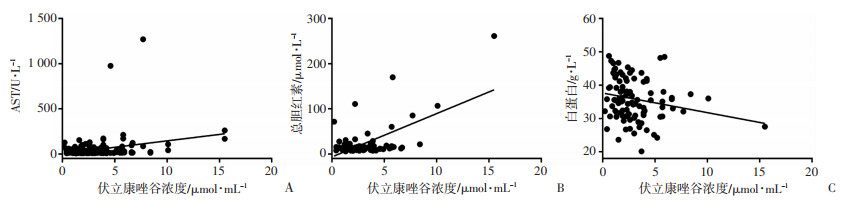
| A:伏立康唑谷浓度与AST水平呈正相关;B:伏立康唑谷浓度与总胆红素水平呈正相关;C:伏立康唑谷浓度与白蛋白浓度呈负相关 图 1 成年组患者伏立康唑谷浓度与肝功能指标的相关性 |
2.3 肝功能指标异常情况
老年组患者ALT升高发生率小于成年组(P<0.01),白蛋白下降发生率高于成年组(P<0.01)。2组患者ALP升高、AST升高、GGT升高、总胆红素升高相比,差异无统计学意义(P > 0.05)。伏立康唑谷浓度 > 5.0 μg/mL时,老年组患者ALP升高、ALT升高、GGT升高、白蛋白下降百分比增高(P < 0.05)。见表 3。
| 组别 | ALP升高 | ALT升高 | AST升高 | GGT升高 | 总胆红素升高 | 白蛋白下降 |
| 老年组 | 22(16.8) | 8(6.1) | 17(13.0) | 29(22.1) | 10(7.6) | 25(19.1) |
| ≤5.0 μg/mL | 11(50.0) | 4(50.0) | 8(47.1) | 19(65.5) | 5(50.0) | 13(52.0) |
| >5.0 μg/mL | 11(50.0) | 4(50.0) | 9(52.9) | 10(34.5) | 5(50.0) | 12(48.0) |
| 成年组 | 24(12.1) | 31(15.7) | 32(16.2) | 54(27.3) | 15(7.6) | 15(7.6) |
| ≤5.0 μg/mL | 19(79.2) | 26(83.9) | 24(75.0) | 46(85.2) | 10(66.7) | 13(86.7) |
| >5.0 μg/mL | 5(20.8) | 5(16.1) | 8(25.0) | 8(14.8) | 5(33.3) | 2(13.3) |
| χ12值 | 1.43 | 6.88 | 0.63 | 1.10 | 0 | 9.78 |
| P1值 | 0.23 | <0.01 | 0.43 | 0.29 | 0.98 | <0.01 |
| χ22值 | 4.04 | 4.11 | 3.83 | 4.30 | 0.69 | 4.95 |
| P2值 | 0.04 | 0.04 | 0.05 | 0.04 | 0.41 | 0.03 |
| χ12值、P1值为2组各指标总体发生率比较;χ22值、P2值为2组各指标2个浓度比较 | ||||||
2.4 肝功能指标与伏立康唑谷浓度的相关性
老年组患者肝功能指标ALP、ALT、AST、GGT、总胆红素和白蛋白水平与伏立康唑谷浓度不相关(P > 0.05)。成年组患者伏立康唑谷浓度与AST、总胆红素水平呈正相关(P < 0.01),与白蛋白浓度呈负相关(P < 0.05)。见表 4、图 1。
| 肝功能指标 | 老年组 | 成年组 | |||
| r | P | r | P | ||
| ALP | 0.018 | 0.90 | 0.014 | 0.90 | |
| ALT | 0.154 | 0.23 | 0.130 | 0.19 | |
| AST | 0.166 | 0.20 | 0.267 | <0.01 | |
| GGT | -0.171 | 0.20 | 0.004 | 0.97 | |
| 总胆红素 | -0.138 | 0.30 | 0.618 | <0.01 | |
| 白蛋白 | -0.118 | 0.11 | -0.214 | 0.03 | |
3 讨论
目前关于伏立康唑TDM及个体化给药方案的研究多集中于血液病患者和实体器官移植患者,患者年龄多<60岁。关于老年患者(≥60岁)伏立康唑TDM的研究较少。本研究主要聚焦于老年肺部侵袭性真菌感染患者伏立康唑的TDM,并与成年患者进行对比。研究结果显示,进行伏立康唑TDM的老年和成年患者基础疾病不同,老年组患者基础疾病以COPD和糖尿病为主[11-12],成年组患者基础疾病以血液肿瘤和肾移植为主;2组患者侵袭性真菌感染均以曲霉菌为主;老年组患者给药方式以静脉滴注为主,成年组患者以口服为主;老年患者伏立康唑的谷浓度明显高于成年患者。
伏立康唑口服片剂的生物利用度为96%,临床使用过程中口服和静脉滴注两种给药途径可以互换。且我们前期研究显示,给药方式并不会明显影响伏立康唑的谷浓度[7]。在给药剂量相近的情况下,老年组和成年组患者伏立康唑谷浓度个体差异均较大,老年组患者伏立康唑谷浓度明显高于成年患者,且谷浓度>5.0 μg/mL的老年患者所占比例明显高于成年患者。伏立康唑在人体内80%通过CYP450氧化酶包括CYP2C19、CYP2C9和CYP3A4代谢,其主要代谢产物是伏立康唑氮氧化物(占72%)[13-14]。老年人肝脏体积减少20%~40%,血流量减少35%~50%,ALT、白蛋白和GGT降低,总胆红素升高,70岁以后CYP代谢酶减少30%[15-17]。根据以往的研究结果,老年患者伏立康唑清除率CL相比年轻成年患者更低,而CL在ALT较高的患者中增加。老年患者ALT降低,这可能是本研究中老年患者伏立康唑谷浓度明显高于成年患者的原因之一。
研究显示,年龄是高龄肺部侵袭性真菌感染患者发生伏立康唑所致肝损伤的独立危险因素[18]。本研究中,老年组患者ALT升高发生率小于成年组患者,白蛋白下降发生率高于成年组,可能与老年患者自身ALT和白蛋白下降有关;伏立康唑谷浓度 > 5.0 μg/mL时,老年组患者ALP升高、ALT升高、GGT升高、白蛋白下降百分比增高,提示老年患者在使用伏立康唑治疗时,更容易发生肝损伤。且老年组患者肝功能指标ALP、ALT、AST、GGT、总胆红素和白蛋白与伏立康唑谷浓度不相关,老年患者临床应用伏立康唑时,应注意此特征。伏立康唑的代谢呈非线性,其蛋白结合率为50%左右,白蛋白是其主要结合蛋白[19]。研究显示,ICU患者伏立康唑的蛋白结合与白蛋白浓度呈正比,说明伏立康唑浓度升高会导致白蛋白浓度下降[20]。另外,在血液系统肿瘤和肝移植患者中,伏立康唑谷浓度与总胆红素浓度呈正相关[21];且伏立康唑谷浓度>5.0 μg/mL时,ALT、AST升高的可能性增加[9, 22]。本研究中,成年患者伏立康唑谷浓度与AST、总胆红素水平呈正相关,与白蛋白浓度呈负相关,与文献研究相符。
伏立康唑主要经CYP2C19、CYP2C9和CYP3A4代谢,而人体内约40%的药物也通过这几种酶代谢,导致伏立康唑与药物间的相互作用情况十分复杂[23]。环孢素、他克莫司、依维莫司通过CYP3A4代谢,伏立康唑会使环孢素和他克莫司的稳态Cmax和药时曲线下面积升高,并显著增加依维莫司的药物浓度。老年患者可能长期服用心血管药物和降糖药物,磺脲类药物格列齐特、格列吡嗪、格列本脲、格列美脲通过上述3种代谢酶代谢,噻唑烷二酮类药物吡格列酮、罗格列酮通过CYP3A4、CYP2C9代谢,二肽基肽酶4抑制剂沙格列汀、辛伐他丁为CYP3A4底物,合用时可能导致伏立康唑浓度升高。纳入患者在使用伏立康唑前,都有合并使用其他抗生素或药物的历史,本研究未分析其他药物可能产生的影响,但已排除使用伏立康唑前肝功能有损伤的患者。本研究属于回顾性研究,样本量相对较小,研究结果尚需多中心大样本研究进一步证实。
| [1] |
JIANG M, YANG G, FANG L, et al. Factors associated with healthcare utilization among community-dwelling elderly in Shanghai, China[J]. PLoS One, 2018, 13(12): e0207646. DOI:10.1371/journal.pone.0207646 |
| [2] |
LIANG S Y. Sepsis and other infectious disease emergencies in the elderly[J]. Emerg Med Clin North Am, 2016, 34(3): 501-522. DOI:10.1016/j.emc.2016.04.005 |
| [3] |
MATTHAIOU D K, DIMOPOULOS G, TACCONE F S, et al. Elderly versus nonelderly patients with invasive aspergillosis in the ICU: a comparison and risk factor analysis for mortality from the AspICU cohort[J]. Med Mycol, 2018, 56(6): 668-678. DOI:10.1093/mmy/myx117 |
| [4] |
OREN I, PAUL M. Up to date epidemiology, diagnosis and management of invasive fungal infections[J]. Clin Microbiol Infect, 2014, 20(Suppl 6): 1-4. DOI:10.1111/1469-0691.12642 |
| [5] |
ULLMANN A J, AGUADO J M, ARIKAN-AKDAGLI S, et al. Diagnosis and management of Aspergillus diseases: executive summary of the 2017 ESCMID-ECMM-ERS guideline[J]. Clin Microbiol Infect, 2018, 24((Suppl 1): e1-e38. DOI:10.1016/j.cmi.2018.01.002 |
| [6] |
CHENG L, XIANG R F, LIU F, et al. Therapeutic drug monitoring and safety of voriconazole in elderly patients[J]. Int Immunopharmacol, 2020, 78: 106078. DOI:10.1016/j.intimp.2019.106078 |
| [7] |
CHEN K, ZHANG X L, KE X Y, et al. Individualized medication of voriconazole: a practice guideline of the Division of therapeutic drug monitoring, Chinese pharmacological society[J]. Ther Drug Monit, 2018, 40(6): 663-674. DOI:10.1097/FTD.0000000000000561 |
| [8] |
王陶陶, 陈思颖, 尤海生, 等. 侵袭性真菌感染患者伏立康唑肝毒性的研究[J]. 中国药学杂志, 2018, 53(4): 290-294. WANG T T, CHEN S Y, YOU H S, et al. Hepatotoxicity study of voriconazole therapy in patients with invasive fungal infections[J]. Chin Pharm J, 2018, 53(4): 290-294. |
| [9] |
HASHEMIZADEH Z, BADIEE P, MALEKHOSEINI S A, et al. Observational study of associations between voriconazole therapeutic drug monitoring, toxicity, and outcome in liver transplant patients[J]. Antimicrob Agents Chemother, 2017, 61(12): e01211-e01217. DOI:10.1128/AAC.01211-17 |
| [10] |
向荣凤, 尚圣兰, 熊丽蓉, 等. 液相色谱-串联质谱法测定人血浆中伏立康唑和伏立康唑氮氧化物浓度及其临床应用[J]. 第三军医大学学报, 2019, 41(15): 1478-1484. XIANG R F, SHANG S L, XIONG L R, et al. Determination of voriconazole and its N-oxide in human plasma by LC-MS/MS and its clinical application[J]. J Third Mil Med Univ, 2019, 41(15): 1478-1484. |
| [11] |
王思, 杨荣礼, 陈梦楠, 等. 老年2型糖尿病合并真菌感染病人的临床特征及预后分析[J]. 实用老年医学, 2019, 33(6): 561-563. WANG S, YANG R L, CHEN M N, et al. Analysis of clinical characteristics and prognostic factors in the elderly patients with type 2 diabetes mellitus complicated with fungal infection[J]. Practical Geriatrics, 2019, 33(6): 561-563. |
| [12] |
王玮琴, 金晓燕, 段玉香, 等. 慢性阻塞性肺疾病急性加重期患者医院真菌感染危险因素分析[J]. 中华医院感染学杂志, 2019, 29(10): 1483-1486. WANG W Q, JIN X Y, DUAN Y X, et al. Risk factors for fungal infection in patients with acute exacerbation of chronic obstructive pulmonary disease[J]. Chinese Journal of Nosocomiology, 2019, 29(10): 1483-1486. |
| [13] |
LIN X B, LI Z W, YAN M, et al. Population pharmacokinetics of voriconazole and CYP2C19 polymorphisms for optimizing dosing regimens in renal transplant recipients[J]. Br J Clin Pharmacol, 2018, 84(7): 1587-1597. DOI:10.1111/bcp.13595 |
| [14] |
XU R N, GU E M, LIU T H, et al. The effects of cytochrome P450 2C19 polymorphism on the metabolism of voriconazole in vitro[J]. Infect Drug Resist, 2018, 11: 2129-2135. DOI:10.2147/IDR.S179078 |
| [15] |
SCHMUCKER D L. Age-related changes in liver structure and function: Implications for disease?[J]. Exp Gerontol, 2005, 40(8/9): 650-659. DOI:10.1016/j.exger.2005.06.009 |
| [16] |
WYNNE H A, COPE L H, MUTCH E, et al. The effect of age upon liver volume and apparent liver blood flow in healthy man[J]. Hepatology, 1989, 9(2): 297-301. DOI:10.1002/hep.1840090222 |
| [17] |
DONG M H, BETTENCOURT R, BARRETT-CONNOR E, et al. Alanine aminotransferase decreases with age: the rancho bernardo study[J]. PLoS One, 2010, 5(12): e14254. DOI:10.1371/journal.pone.0014254 |
| [18] |
汤雯, 姜春燕, 孙颖. 口服伏立康唑治疗的侵袭性肺部真菌感染高龄患者短期预后及影响因素分析[J]. 药物不良反应杂志, 2020, 22(1): 12-19. TANG W, JIANG C Y, SUN Y, et al. Analysis on short‑term prognosis and influencing factors of oral voriconazole in elderly patients with invasive pulmonary fungal infection[J]. ADRJ, 2020, 22(1): 12-19. |
| [19] |
VANSTRAELEN K, WAUTERS J, DE LOOR H, et al. Protein-binding characteristics of voriconazole determined by high-throughput equilibrium Dialysis[J]. J Pharm Sci, 2014, 103(8): 2565-2570. DOI:10.1002/jps.24064 |
| [20] |
VANSTRAELEN K, WAUTERS J, VERCAMMEN I, et al. Impact of hypoalbuminemia on voriconazole pharmacokinetics in critically ill adult patients[J]. Antimicrob Agents Chemother, 2014, 58(11): 6782-6789. DOI:10.1128/AAC.03641-14 |
| [21] |
VERINGA A, TER AVEST M, SPAN L F, et al. Voriconazole metabolism is influenced by severe inflammation: a prospective study[J]. J Antimicrob Chemother, 2017, 72(1): 261-267. DOI:10.1093/jac/dkw349 |
| [22] |
GAUTIER-VEYRET E, TRUFFOT A, BAILLY S, et al. Inflammation is a potential risk factor of voriconazole overdose in hematological patients[J]. Fundam Clin Pharmacol, 2019, 33(2): 232-238. DOI:10.1111/fcp.12422 |
| [23] |
王晓晨, 王思箭, 刘林夕, 等. 伏立康唑个体化给药研究进展[J]. 中国抗生素杂志, 2020, 45(1): 16-25. |



