龟头离断伤是阴茎离断伤中损伤程度较轻的一种类型,但如果处置不当,会给患者带来外观、功能和心理上的严重影响。近年来,随着应用各种新型器械进行包皮环切手术的日益增多,龟头离断伤的发病率逐渐升高,发病机制越来越复杂,其预防和治疗也成为一个具有挑战性的外科问题[1]。由于对包皮环切相关龟头离断伤的病因和治疗策略缺乏统一认识,缺乏相应诊治技术规范和指南,导致预后存在较大差异。本研究报告1例获得成功救治的龟头离断伤儿童病例,并结合文献探讨导致该类创伤的常见原因和最佳治疗策略。
1 资料与方法 1.1 临床资料2019年6月26日,我院收治1例7岁患儿。该患儿在外院接受一次性包皮切割吻合器包皮环切手术,术中发生部分龟头及系带完全离断,离体组织被装入冰盐水中保存,患儿被急诊送入我院。入院后体检:冠状沟远端约1/3龟头及腹侧系带缺损,龟头腹侧缺损多于背侧,创面呈斜椭圆形,较整齐,不断有鲜红色血液渗出。腹侧创面可见多个缝线线头。背侧包皮伤口可见残留之切割吻合器金属钉,围绕阴茎龟头约2/3圈。伤后5.5 h,在给予抗感染治疗基础上,采用全身麻醉,行“显微镜下离断龟头修复+龟头再植+尿道端-端吻合术”。具体过程如下(图 1):将冰袋内离体组织取出,反复以碘伏和生理盐水冲洗,去除碎屑和杂质,置于显微镜下观察,见离断组织呈不规则长条形,失去龟头正常圆锥状外观。龟头右侧海绵体和尿道全层纵向裂开并有多处不规则切割伤。原腹侧系带处皮肤呈碎片状。应用0/8普理灵线缝合多处海绵体切口,并用0/6微荞线间断缝合近尿道处裂口及龟头表面裂口,修复离断之龟头,使之恢复正常形态。然后,适度修剪离断之龟头腹侧的系带皮肤,保留系带皮肤约0.5 cm×0.8 cm大小。以橡皮条捆扎阴茎根部止血,阴茎龟头创面进行清创,去除包皮区域缝合线和金属钉。F8气囊尿管自尿道外口插入膀胱。离断之龟头及尿道黏膜分别与龟头残端及尿道黏膜进行精细复位,对端吻合。包皮系带碎片修整后与阴茎腹侧包皮外板皮肤吻合。再植完毕后,观察龟头轻度水肿,离断部分龟头颜色逐渐恢复红润,表明血液灌注获得恢复。伤口适当加压包扎、固定。
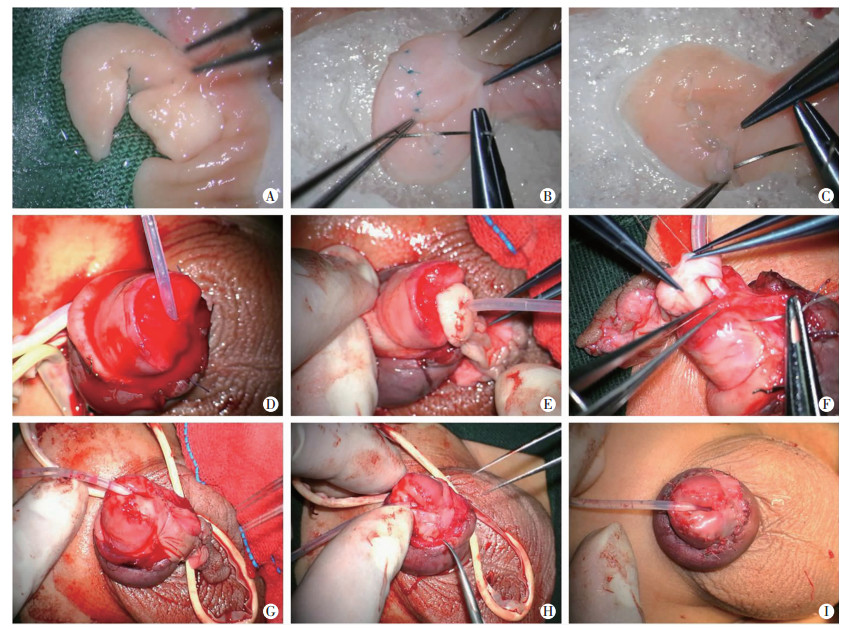
|
| A:离断的龟头和系带组织;B:0/8普理灵线缝合龟头内面海绵体组织;C:0/6微荞线缝合龟头表面皮肤裂口;D:龟头呈铡刀样切割,腹侧损伤多余背侧;E:修复后的离断组织与残端对合;F; 尿道端-端吻合;G:裁剪前离体系带组织外观;H:离体系带组织经裁剪后与阴茎包皮缝合;I:术毕龟头外观 图 1 显微镜下对龟头离断伤患儿行离断龟头修复+龟头再植+尿道端-端吻合术 |
1.2 文献收集
以“circumcision”和“amputation of glans”为关键词,检索PubMed所有历史文献,共获得33篇文献,其中可以获得全文的29篇[2-30]。分析29篇文献中包皮环切术相关龟头离断伤的常见病因和治疗策略。
2 结果患儿手术顺利。术后第1天,观察吻合口远端龟头颜色变为深紫色,但肿胀无明显增加。术后1周,龟头远端及系带远端部分组织表面似出现坏死、结痂。尿管留置2周后拔除。1个月后患儿来院复查,排尿良好,无尿道狭窄、尿瘘出现,阴茎龟头外观完全恢复正常,勃起正常存在。3个月后复查,龟头远端敏感度部分恢复,龟头外观和排尿令人满意(图 2)。
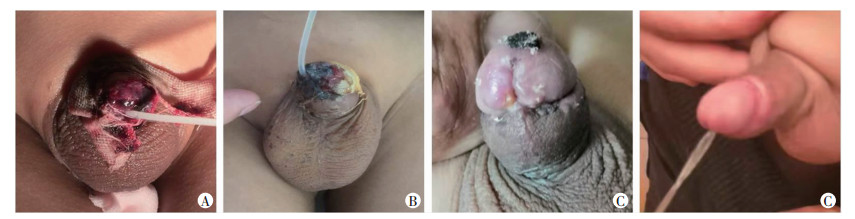
|
| A:术后1 d;B:术后1周;C:术后1个月;D:术后3个月 图 2 龟头离断伤患儿术后恢复情况观察 |
29篇龟头离断伤情况见表 1。患者共71例,平均发病年龄1 d至15岁,处理时间:伤后即刻至35年。Ⅰ期治疗方式包括:龟头再植术(19例,其中显微手术2例)、尿道端-端吻合术(11例)、电灼或缝合止血(2例)、加压包扎止血(1例)、简单对合(1例)、膀胱造瘘术(1例);Ⅱ期治疗主要解决Ⅰ期手术造成的并发症和创伤后遗留的龟头组织缺损,龟头外观异常,冠状沟缺失,阴茎短小,尿道口异位、狭窄或扭曲等问题。具体方式包括:龟头重建术(20例,其中颊黏膜或唇黏膜9例、腹直肌筋膜瓣2例、臀部皮瓣1例、腹股沟皮瓣1例、中厚皮瓣2例)、耻骨上抽脂+Z字延长+阴茎悬韧带切断术(10例)、尿道口成形术(8例)、尿道游离+复位术(3例)、龟头整形术(3例)和Mathieu手术(1例)。并发症包括:广泛疤痕化、龟头发育不良、移植物坏死、移植物挛缩、血肿、尿道狭窄和尿瘘。从表 1可见:①病因方面数据缺失较多,其中明确报道了包皮环切术式的病例共21例(29.6%),术式不详50例(70.4%);②已知的发病原因均为操作不当的包皮环切术,其中包皮环切器械导致的龟头离断伤远多于徒手的传统手术(28.2% vs 1.4%);③治疗策略缺乏统一标准,Ⅰ期治疗方式常见的为龟头再植术(54.3%)和尿道端-端吻合术(31.4%),Ⅱ期治疗方式最常见的为龟头重建术(44.4%)。
| 文献 | n | 包皮环切术式 | 发病年龄 | 发现或处理时间 | 处理方式 | 并发症 | 尿管留置时间 | 结局 |
| PIPPI SALLE等[2] | 6 | 摩根钳 | 8~12 d | 伤后不久、移除敷料后及术后几个月各2例 | 龟头再植+尿道吻合术2例,龟头重建(2例中厚皮瓣、1例唇黏膜)+尿道口成形术3例,未手术1例 | 尿道口狭窄1例 | 不详 | 龟头中度发育不良2例;龟头和尿道口外观轻度异常1例 |
| KHAIREDDINE等[3] | 2 | 摩根钳 | 3岁1例5岁1例 | 30 min 1例2 h 1例 | 龟头再植+尿道吻合术 | 无 | 3周 | 外观良好,龟头感觉存在,勃起功能存在 |
| INCE等[4] | 1 | 不详 | 不详 | 伤后埋藏于腹股沟区,3周后Ⅱ期修复 | 龟头重建术(腹股沟皮瓣) | 无 | 不详 | 外观,勃起功能和排尿没有问题 |
| GLUCKMAN等[5] | 1 | 谢尔顿钳 | 新生儿 | 3 h | 龟头再植术 | 移植物轻度挛缩,冠状沟皮肤部分坏死 | 3周 | 外观良好,排尿正常 |
| SHERMAN等[6] | 7 | 徒手常规手术1例,摩根钳1例,保护罩5例 | 8 d 6例5个月1例 | 30 min至8 h(平均4.6 h) | 龟头再植术6例(其中龟头再植术+尿道吻合术5例,简单对合1例) | 尿瘘1例 | 3~5 d | 外观较好 |
| MANENTSA等[7] | 3 | 钳夹技术 | 10岁2例15岁1例 | 40 min 1例3 h 1例不详1例 | 龟头再植术1例,龟头重建术1例,电凝和缝合止血后转院接受龟头再植术1例 | 尿瘘1例,移植物坏死+尿道皮肤瘘1例 | 不详 | 不详 |
| APPIAH等[8] | 5 | 不详 | 新生儿 | < 48 h 1例不详4例 | 1例部分离断者早期成功修复,4例治疗不详 | 不详 | 不详 | 不详 |
| FAYDACI等[9] | 1 | 钳夹技术 | 7岁 | < 2 h | 龟头再植术 | 部分龟头组织坏死,无尿瘘和狭窄 | 2周 | 外观和排尿功能良好 |
| GIOVANNY等[10] | 1 | 不详 | 2 d | 5岁 | 龟头重建术(颊黏膜) | 无 | 1个月 | 外观接近正常,排尿满意 |
| STRIMLING[11] | 1 | 摩根钳 | 1 d | < 1 h | 显微镜下龟头再植+尿道吻合术 | 无 | 外观和功能良好 | |
| ABOUTALEB[12] | 1 | 不详 | 1岁 | 1年后 | 龟头重建术(颊黏膜) | 无 | 1周 | 外观满意,排尿满意 |
| NASR等[13] | 1 | 不详 | 新生儿 | 35岁 | 龟头重建术(Z字成形+阴茎悬韧带切断+耻骨上吸脂+腹直肌瓣) | 尿道口狭窄,小的尿道皮肤瘘 | 不详 | 组织健康,外观满意,龟头缩小(shrink)约40% |
| APPIAH等[14] | 1 | 不详 | 新生儿 | 3岁 | 龟头重建术(唇黏膜) | 无 | 2周 | 外观和排尿满意 |
| OKEKE等[15] | 2 | 不详 | 不详 | 不详 | 不详 | 不详 | 不详 | 不详 |
| BEN CHAIM等[16] | 1 | 不详 | 8 d | 不详 | 不详 | 不详 | 不详 | 不详 |
| NEULANDER等[17] | 1 | 不详 | 8 d | 1 h | 龟头再植+尿道吻合术 | 无 | 2周 | 外观和排尿满意 |
| EKENZE等[18] | 3 | 不详 | 9~12 d(平均10 d) | 6个月至3岁(平均2岁) | Ⅰ期处理方式不详;Ⅱ期龟头重建+尿道口成形术 | 尿道狭窄2例 | 不详 | 不详 |
| HANUKOGLU等[19] | 1 | 不详 | 10 d | 3 d | Ⅰ期膀胱造瘘术;Ⅱ期尿道口成形术 | 不详 | 11 d后拔膀胱造瘘管 | 不详 |
| CHARLESWORTH等[20] | 1 | 不详 | 4岁 | 2 h | 龟头再植术 | 小血肿,尿道口狭窄 | > 10 d | 外观和功能良好,术后早期龟头下降 |
| EL-BAHNASAWY等[21] | 6 | 不详 | 不详 | 不详 | 龟头重建术1例 | 不详 | 不详 | 不详 |
| CEYLAN等[22] | 4 | 不详 | 不详 | 不详 | 龟头重建术(颊黏膜) | 不详 | 不详 | 外观满意 |
| TAMBO[23] | 1 | 不详 | 4岁 | 3 h | 尿道口成形术 | 不详 | 不详 | 排尿良好,外观差 |
| MOKHLESS等[24] | 9 | 不详 | 不详 | 不详 | 耻骨上抽脂+Z字成形+阴茎悬韧带切断术 | 无 | 不详 | 海绵体发育良好,阴茎长度和周径满意 |
| COŜKUNFIRAT等[25] | 1 | 不详 | 8岁 | 4 h | Ⅰ期显微龟头再植术;Ⅱ期龟头重建术(臀部皮瓣) | Ⅰ期手术移植物完全坏死 | 10 d,2周 | 排尿良好 |
| SHAEER等[26] | 1 | 不详 | 不详 | 33岁 | 龟头重建术(腹直肌筋膜瓣) | 部分新尿道皮肤蜕皮 | 3周 | 外观满意,尿流正常 |
| DIETH等[27] | 4 | 不详 | 不详 | 不详 | 整形术3例(具体不详);Mathieu技术1例 | 不详 | 不详 | 不详 |
| COOK等[28] | 1 | 不详 | 8 d | 2 h | Ⅰ期龟头再植术;Ⅱ期龟头重建(颊黏膜)+尿道重建术 | Ⅰ期腹侧冠状沟广泛疤痕化 | 不详 | 原位排尿,尿道口外观良好 |
| MENAHEM[29] | 1 | 不详 | 8 d | 不详 | 加压包扎+缝合止血 | 不详 | 不详 | 恢复顺利 |
| BASKIN等[30] | 3 | 不详 | 不详 | 6个月1例9个月1例10个月1例 | 尿道游离+复位术 | 轻微尿道口狭窄1例 | 7 d | 排尿良好 |
3 讨论 3.1 龟头离断的病因和致伤机制
引起龟头离断的原因多种多样,操作不当的包皮环切术是最主要的原因。出于宗教或治疗目的,全世界约有四分之一的男性接受了包皮环切手术。尽管该手术简单,但其并发症发生率并不低,大部分研究报道的并发症发生率为0.19%~3.10%[31-34],但也有报道高达20.2%[15]。EL-BAHNASAWY等[21]总结了最大样本量的儿童阴茎损伤:20年间共有64例男童因为阴茎损伤住院,其中43例(67%)由包皮环切所致。在欧美国家,经常使用的是摩根钳(Mogen clamp)包皮环切术。PIPPI SALLE等[2]报道了6例摩根钳包皮环切术后龟头离断的病例,患儿年龄8~12 d,离断面均呈斜面,上方或背侧留下了更多龟头组织。作者推测,发病机制可能是包皮系带粘连未得到完全释放,对龟头腹侧面产生了牵引力,将龟头组织带入了摩根钳中。因此,建议上钳时应将内板仔细、完整地从龟头上松解下来。一次性包皮切割吻合器在我国使用越来越多。这种器械的作用原理同管型胃肠道吻合器类似,通过圆形刀片来切除多余包皮组织,通过钛金属钉来缝合伤口。它所形成的龟头离断伤口创面与摩根钳类似,都是斜圆形,因此我们推测两者的致伤机制可能相同。
3.2 治疗策略一旦发生龟头离断伤,最佳处理方法是尽快实施龟头再植术。龟头离断伤后进行再植有其解剖学优势:①关键的阴茎长度和硬度得以保留,对性功能影响小;②龟头组织血供十分丰富,再植后容易存活;③不像阴茎干的离断伤一样需要血管和神经吻合[3]。大多数人认为,龟头离断后在8 h内再植可以获得很好的手术效果。即使损伤超过8 h,重建手术也可能获得满意的外观和功能[6, 35]。甚至有报道最迟16 h或24 h后再植成功的例子[36-37]。对于离体的龟头组织,应当立即用生理盐水保存起来,外层再包裹冰袋,以缩短热缺血时间。龟头再植术的早期并发症为出血、感染和移植物坏死,晚期并发症包括阴茎短缩畸形、龟头发育不良、冠状沟缺失、广泛疤痕化、尿道(口)狭窄、勃起功能障碍和龟头感觉异常等。本组文献资料分析显示:仅有26.8%(19/71)的患者早期发现损伤,并对离断龟头进行了恰当的保护,从而及时接受了龟头再植术。接受龟头再植术的患者中,14例手术结果较为满意,2例术后出现了龟头中度发育不良,2例分别因移植物完全坏死和广泛疤痕化接受了Ⅱ期手术,1例恢复情况不详。本例由于术中及时发现损伤并对离体龟头组织进行了正确保存,缺血时间仅约5.5 h,患者及时接受了显微吻合术,获得了完美的外形并恢复排尿功能。
对于离体组织因各种原因无法使用和无法再植的病例,可以采取其他的手术治疗方式:如BELINKY等[38]发明了一种方法,使用远端尿道来覆盖裸露的海绵体组织;一些作者报道了通过股薄肌、阴囊和耻骨上皮瓣覆盖延长阴茎的技术[39];MAZZA等[40]使用阴囊筋膜瓣卷管,分期缝合至阴茎远端;INCE等[41]报道,对于无法通过再植处理的远端阴茎离断伤,可以将离断的阴茎埋藏到腹股沟区域皮下,作为一种替代性的补救措施;颊黏膜或唇黏膜技术应用于阴茎长度尚好,存在广泛上皮缺失、疤痕形成、失去冠状沟的患者[28, 42]。从汇总的文献结果显示:约28.2%(20/71)的患者后期采用上述多种方式进行了龟头重建。
对于是否需要借助显微技术来处理龟头离断伤尚有不同看法。多数学者认为不需要显微技术,但缺乏循证医学的证据支持。既往报道仅有1例患者接受了龟头显微再植术,但随后出现了移植物坏死[25]。结合本例患儿的治疗情况,我们认为:显微手术可以提供更加清晰的视野和精准的吻合,尤其是对于新生儿和年龄较小的儿童,因为其阴茎短小,肉眼下精准对位的吻合比较困难。本例患儿龟头损伤严重,离体龟头组织存在多处不规则切割,失去其正常圆锥状外观,肉眼下难以分辨。借助显微技术,我们对破损的龟头组织进行了很好地识别和形态重建,为精确解剖对位的吻合和再植创造了条件,最终患儿恢复良好,无手术并发症发生。
部分学者认为尿道吻合成形术是不必要的,因为把尿道断端做成勺状并吻合,至少会导致1 cm的尿道长度损失,甚至阴茎弯曲畸形。因此,他们通过留置尿管来使离断远近端尿道大致对位,通过敷料包扎固定来促进伤口愈合[9]。这种策略在理论上增加了术后尿道狭窄和尿瘘的机会。我们根据从大量尿道创伤和尿道下裂治疗中获得的经验,选择了显微镜下的尿道端-端吻合术。更大、更清晰的手术视野,更细的缝线(0/6薇荞线,甚至更细)和精细的吻合操作,使本例患儿避免了文献中所提到的上述风险。患者术后并未出现尿道狭窄、尿瘘、弯曲畸形和可测量到的阴茎长度损失。
术后的良好监测和管理十分重要。采用肉眼监测可能是主观的,不准确的。目前的客观评估手段包括:经皮氧含量测定、多普勒流量计(Doppler flowmeter)、植入式静脉多普勒监测(implantable venous Doppler monitoring)和跨时间流量监测(cross time flow monitoring)等。约翰霍普金斯大学正在研发一项新的实时成像技术:相位分辨多普勒光学相干层析成像(phase resolved doppler optical coherence tomography, PRDOCT),目前已经完成了动物实验[43]。通常认为,龟头再植术后尿管至少留置1周,因为尿道狭窄常见[42]。本组文献资料显示不同学者主张留置尿管的时间为3 d至1个月不等。为保证术后局部的血液循环,有学者主张采用高压氧治疗,认为高压氧可以促进血管形成,刺激成纤维细胞增殖,可能对于离体组织的存活有利[9]。
总之,新的包皮环切器械不断涌现,在带来操作便利、出血量减少和生殖器美观度改善的同时,也增加了龟头离断伤发生的潜在风险。龟头离断伤的理想处理方式是尽早进行龟头再植术和尿道端-端吻合术。显微吻合手术有利于更理想地恢复龟头外形,增加龟头组织存活的机会。如丧失早期再植机会,后期可通过多种重建成形技术恢复龟头外观和正常排尿。
| [1] |
PATIAL T, SHARMA G, RAINA P. Traumatic penile amputation: a case report[J]. BMC Urol, 2017, 17(1): 93. DOI:10.1186/s12894-017-0285-4 |
| [2] |
PIPPI SALLE J L, JESUS L E, LORENZO A J, et al. Glans amputation during routine neonatal circumcision: mechanism of injury and strategy for prevention[J]. J Pediatr Urol, 2013, 9(6 Pt A): 763-768. DOI:10.1016/j.jpurol.2012.09.012 |
| [3] |
KHAIREDDINE B, ADNEN H, KHALED B M, et al. Surgical reimplantation of penile glans amputation in children during circumcision[J]. Urol Ann, 2014, 6(1): 85-87. DOI:10.4103/0974-7796.127024 |
| [4] |
INCE B, DADACı M, ALTUNTAŞ Z, et al. Rarely seen complications of circumcision, and their management[J]. Turk J Urol, 2016, 42(1): 12-15. DOI:10.5152/tud.2016.78972 |
| [5] |
GLUCKMAN G R, STOLLER M L, JACOBS M M, et al. Newborn penile glans amputation during circumcision and successful reattachment[J]. J Urol, 1995, 153(3 Pt 1): 778-779. |
| [6] |
SHERMAN J, BORER J G, HOROWITZ M, et al. Circumcision: successful glanular reconstruction and survival following traumatic amputation[J]. J Urol, 1996, 156(2 Pt 2): 842-844. |
| [7] |
MANENTSA M, MUKUDU H, KOLOANE N, et al. Complications of high volume circumcision: Glans amputation in adolescents; a case report[J]. BMC Urol, 2019, 19(1): 65. DOI:10.1186/s12894-019-0462-8 |
| [8] |
APPIAH K A, GYASI-SARPONG C K, AZORLIADE R, et al. Circumcision-related tragedies seen in children at thekomfo anokye teaching hospital, Kumasi, Ghana[J]. BMC Urol, 2016, 16(1): 65. DOI:10.1186/s12894-016-0183-1 |
| [9] |
FAYDACI G, UǦUR K, OSMAN C, et al. Amputation of Glans penis: a rare circumcision complication and successful management with primary anastomosis and hyperbaric oxygentherapy[J]. Korean J Urol, 2011, 52(2): 147-149. DOI:10.4111/kju.2011.52.2.147 |
| [10] |
GIOVANNY A, WAHYUDI I, RODJANI A. Neo-glans reconstruction after glans amputation during circumcision using autologous buccal mucosal graft[J]. Urol Case Rep, 2018, 18: 11-13. DOI:10.1016/j.eucr.2018.01.019 |
| [11] |
STRIMLING B S. Partial amputation of glans penis during Mogen clamp circumcision[J]. Pediatrics, 1996, 97(6 Pt 1): 906-907. |
| [12] |
ABOUTALEB H. Reconstruction of an amputated glans penis with abuccal mucosal graft: case report of a novel technique[J]. Korean J Urol, 2014, 55(12): 841-843. DOI:10.4111/kju.2014.55.12.841 |
| [13] |
NASR R, TRABOULSI S L, ABOU GHAIDA R R, et al. Iatrogenic penile glans amputation: major novel reconstructive procedure[J]. Case Rep Urol, 2013, 2013: 741980. DOI:10.1155/2013/741980 |
| [14] |
APPIAH K, AMOAH G, AZORLIADE R, et al. Glanuloplasty with oral mucosa graft following total glans penis amputation[J]. Case Rep Urol, 2014, 2014: 671303. DOI:10.1155/2014/671303 |
| [15] |
OKEKE L I, ASINOBI A A, IKUEROWO O S. Epidemiology of complications of male circumcision in Ibadan, Nigeria[J]. BMC Urol, 2006, 6: 21. DOI:10.1186/1471-2490-6-21 |
| [16] |
BEN CHAIM J, LIVNE P M, BINYAMINI J, et al. Complications of circumcision in Israel: a one year multicentersurvey[J]. Isr Med Assoc J, 2005, 7(6): 368-370. |
| [17] |
NEULANDER E, WALFISCH S, KANETI J. Amputation of distal penile glans during neonatal ritual circumcision: a rare complication[J]. Br J Urol, 1996, 77(6): 924-925. DOI:10.1046/j.1464-410x.1996.06934.x |
| [18] |
EKENZE S O, EZOMIKE U O. Complications of neonatal circumcision requiring surgical intervention in a developingcountry[J]. J Trop Pediatr, 2013, 59(4): 292-297. DOI:10.1093/tropej/fmt020 |
| [19] |
HANUKOGLU A, DANIELLI L, KATZIR Z, et al. Serious complications of routine ritual circumcision in a neonate: hydro-ureteronephrosis, amputation of glans penis, and hyponatraemia[J]. Eur J Pediatr, 1995, 154(4): 314-315. DOI:10.1007/BF01957369 |
| [20] |
CHARLESWORTH P, CAMPBELL A, KAMALEDEEN S, et al. Surgical repair of traumatic amputation of the glans[J]. Urology, 2011, 77(6): 1472-1473. DOI:10.1016/j.urology.2010.08.034 |
| [21] |
EL-BAHNASAWY M S, EL-SHERBINY M T. Paediatric penile trauma[J]. BJU Int, 2002, 90(1): 92-96. DOI:10.1046/j.1464-410x.2002.02741.x |
| [22] |
CEYLAN K, BURHAN K, YILMAZ Y, et al. Severe complications of circumcision: an analysis of 48 cases[J]. J Pediatr Urol, 2007, 3(1): 32-35. DOI:10.1016/j.jpurol.2006.02.009 |
| [23] |
TAMBO F F. Circumcision accidents in Yaoundé, Cameroon: a report on five cases[J]. Prog Urol, 2012, 22(1): 63-66. DOI:10.1016/j.purol.2011.06.003 |
| [24] |
MOKHLESS I A, ABDELDAEIM H M, RAHMAN A, et al. Penile advancement and lengthening for the management of post-circumcision traumatic short penis inadolescents[J]. Urology, 2010, 76(6): 1483-1487. DOI:10.1016/j.urology.2010.06.018 |
| [25] |
COŜKUNFIRAT O K, SAYILKAN S, VELIDEDEOGLU H. Glans and penile skin amputation as a complication of circumcision[J]. Ann Plast Surg, 1999, 43(4): 457. DOI:10.1097/00000637-199910000-00022 |
| [26] |
SHAEER O, EL-SEBAIE A. Construction of neoglans penis: a new sculpturing technique from rectus abdominis myofascial flap[J]. J Sex Med, 2005, 2(2): 259-265. DOI:10.1111/j.1743-6109.2005.20237.x |
| [27] |
DIETH A G, MOH-ELLO N, FIOGBE M, et al. Accidents of circumcision in children in Abidjan, Côte d'Ivoire[J]. Bull Soc Pathol Exot, 2008, 101(4): 314-315. DOI:10.3185/pathexo3134 |
| [28] |
COOK A, KHOURY A E, BAGLI D J, et al. Use of buccal mucosa to simulate the coronal sulcus after traumatic penile amputation[J]. Urology, 2005, 66(5): 1109. DOI:10.1016/j.urology.2005.05.010 |
| [29] |
MENAHEM S. Complications arising from ritual circumcision: pathogenesis and possible prevention[J]. Isr J Med Sci, 1981, 17(1): 45-48. |
| [30] |
BASKIN L S, CANNING D A, SNYDER H M 3rd, et al. Surgical repair of urethral circumcision injuries[J]. J Urol, 1997, 158(6): 2269-2271. DOI:10.1016/s0022-5347(01)68233-8 |
| [31] |
BEN CHAIM J, LIVNE P M, BINYAMINI J, et al. Complications of circumcision in Israel: a one year multicentersurvey[J]. Isr Med Assoc J, 2005, 7(6): 368-370. |
| [32] |
WISWELL T E, GESCHKE D W. Risks from circumcision during the first month of life compared with those for uncircumcisedboys[J]. Pediatrics, 1989, 83(6): 1011-1015. |
| [33] |
MANJI K P. Circumcision of the young infant in a developing country using the Plastibell[J]. Ann Trop Paediatr, 2000, 20(2): 101-104. DOI:10.1080/02724936.2000.11748116 |
| [34] |
O'BRIEN T R, CALLE E E, POOLE W K. Incidence of neonatal circumcision in Atlanta, 1985-1986[J]. South Med J, 1995, 88(4): 411-415. DOI:10.1097/00007611-199504000-00005 |
| [35] |
PATEL H I, MORIARTY K P, BRISSON P A, et al. Genitourinary injuries in the newborn[J]. J Pediatr Surg, 2001, 36(1): 235-239. DOI:10.1053/jpsu.2001.20062 |
| [36] |
JEZIOR J R, BRADY J D, SCHLOSSBERG S M. Management of penile amputation injuries[J]. World J Surg, 2001, 25(12): 1602-1609. DOI:10.1007/s00268-001-0157-6 |
| [37] |
WEI F C, MCKEE N H, HUERTA F J, et al. Microsurgical replantation of a completely amputated penis[J]. Ann Plast Surg, 1983, 10(4): 317-321. DOI:10.1097/00000637-198304000-00011 |
| [38] |
BELINKY J J, CHELIZ G M, GRAZIANO C A, et al. Glanuloplasty with urethral flap after partial penectomy[J]. J Urol, 2011, 185(1): 204-206. DOI:10.1016/j.juro.2010.09.010 |
| [39] |
GREENBERGER M L, LOWE B A. Penile stump advancement as an alternative toperineal urethrostomy after penile amputation[J]. J Urol, 1999, 161(3): 893-894. |
| [40] |
MAZZA O N, CHELIZ G M. Glanuloplasty with scrotal flap for partial penectomy[J]. J Urol, 2001, 166(3): 887-889. |
| [41] |
INCE B, GUNDESLIOGLU A O. A salvage operation for total penis amputation due tocircumcision[J]. Arch Plast Surg, 2013, 40(3): 247-250. DOI:10.5999/aps.2013.40.3.247 |
| [42] |
PALMINTERI E, BERDONDINI E, LAZZERI M, et al. Resurfacing and reconstruction of the Glanspenis[J]. Eur Urol, 2007, 52(3): 893-898. DOI:10.1016/j.eururo.2007.01.047 |
| [43] |
HUANG Y, TONG D D, ZHU S, et al. Evaluation of microvascular anastomosis using real-time, ultra-high-resolution, Fourier domain Doppler optical coherence tomography[J]. Plast Reconstr Surg, 2015, 135(4): 711e-720e. DOI:10.1097/PRS.0000000000001124 |



