2. 404100 重庆,重庆三峡中心医院:心血管内科;
3. 404100 重庆,重庆三峡中心医院:科研外事处;
4. 404100 重庆,重庆三峡中心医院:血液内科;
5. 404100 重庆,重庆三峡中心医院:呼吸与危重症医学科;
6. 404100 重庆,重庆三峡中心医院:心外科
2. Department of Cardiac Surgery, Chongqing Three Gorges Central Hospital, Chongqing 404100, China;
3. Department of Research and Foreign Affaires, Chongqing Three Gorges Central Hospital, Chongqing 404100, China;
4. Department of Hematology, Chongqing Three Gorges Central Hospital, Chongqing 404100, China;
5. Department of Respiratory and Critical Care Medicine, Chongqing Three Gorges Central Hospital, Chongqing 404100, China;
6. Department of Cardiology, Chongqing Three Gorges Central Hospital, Chongqing 404100, China
2019年12月武汉出现不明原因肺炎引起了全国乃至全球的关注,于2020年1月7日确定为冠状病毒感染,定名为2019年新型冠状病毒(2019 novel coronavirus,2019-nCoV。2月11日世界卫生组织(WHO)正式将新型冠状病毒感染的肺炎命名为2019冠状病毒病(corona virus disease 2019,COVID-19)。中国疾病预防控制中心截至2020年2月11日统计的数据表明在44 672例确诊病例中,粗病死率为2.3%[1]。重庆地区截至2月14日24时确诊病例已达538例,近一半的病例集中于渝东北片区。本次拟通过对渝东北片区143例确诊病例的流行病学特点、临床特征以、实验室检查、治疗及预后进行分析,了解非直接接触传染源病例特点,提高临床医师COVID-19诊疗水平。
1 资料与方法 1.1 研究对象收集2020年1月23日至2月8日期间重庆市新型冠状病毒肺炎定点救治医疗机构重庆三峡中心医院经核酸RT-PCR及胸部CT确诊的COVID-19 143例患者为研究对象。回顾性分析患者的流行病史、症状、体征、实验室检查、治疗及预后。按我国COVID-19诊疗方案(试行第五版)标准对患者进行疾病严重程度分级,分为普通型、重型、危重型。患者基本特征见表 1。
| 分组 | n | 年龄/(岁, |
男/女(例) | 武汉返渝人员[例(%)] | 与武汉返渝人员接触[例(%)] | 本地二代病例[例(%)] |
| 普通型 | 107 | 43.05±1.13a | 52/55 | 57(53.3) | 39(36.4) | 11(10.3) |
| 重型 | 24 | 47.83±2.65a | 13/11 | 12(50.0) | 9(37.5) | 3(12.5) |
| 危重型 | 12 | 58.17±2.54 | 7/5 | 7(58.3) | 4(33.3) | 1(8.4) |
| 合计 | 143 | 45.13±1.04 | 73/70 | 76(53.1) | 52(36.4) | 15(10.5) |
| a: P < 0.05,与危重型比较 | ||||||
1.2 实验室检查
收集重庆三峡中心医院患者血常规、D-二聚体、白介素6(interleukin-6,IL-6)、超敏C反应蛋白(C-reaction protain,CRP)、降钙素原(procalcitonin,PCT)、肌酸激酶(creatine kinase,CK),乳酸脱氢酶(lactate dehydr-ogenase,LDH)的结果。每位患者入院时进行了肘部静脉血的采集,并送至检验科进行上述检查。血乳酸采用动脉血检测。新型冠状病毒核酸检测送至重庆市万州区疾病控制中心核酸RT-PCR检测,采用WHO标准[2]。
1.3 胸部CT入院时患者于重庆三峡中心医院行胸部螺旋CT平扫,两名放射科CT医师阅片,对肺炎诊断结果无异议。
1.4 统计学方法用IBM SPSS13.3统计软件,对不同严重程度三组组间计量资料采用One-way AVONA检验,两组间比较采用t检验。计数资料以百分比表示,两组间比较采用χ2检验。
2 结果 2.1 流行病学特征共143例研究人群中,76例为从武汉返回重庆人员,52例有与武汉返回人员接触史,包括1例7个月25 d大的婴儿,与武汉返回人员接触后确诊感染;15例无上述疫区接触史,无武汉华南海鲜市场接触史患者。感染患者考虑为二代、三代新型冠状病毒感染患者。各临床分型患者之间流行病学之间无差异(P>0.05,表 1)。
2.2 临床症状主要临床表现有发热、咳嗽、头痛、乏力、气促、畏寒,其他还有肌肉酸痛、咽痛、纳差、腹泻等(表 1)。入院时发热患者84例(58.7%),入院后增加至99例(69.2%),随疾病严重程度增加,发热症状的患者比例明显越高。在危重症患者中,入院时发热比例为75%,入院后监测体温,100%的患者出现发热。而普通型、重型患者的发热比例分别从入院时的54.2%、70.8%增至60.7%、91.7%。一半以上的患者有咳嗽。值得注意的是有11例(7.7%)患者无任何临床症状(表 1~3)。其中1例7月大女婴临床表现为低热、干咳、流涕和声嘶。
| 分组 | n | 基础疾病总数 | 高血压 | 糖尿病 | 冠心病 | 肺结核 | 慢性胃炎 | 乙型肝炎 |
| 普通型 | 107 | 29(27.1)a | 12(11.2) | 5(4.7) | 3(2.8) | 3(2.8) | 4(3.7) | 2(1.9) |
| 重型 | 24 | 7(29.2)a | 4(16.7) | 2(8.3) | 0 | 0 | 0 | 1(4.2) |
| 危重型 | 12 | 10(83.3) | 1(8.3) | 3(25) | 2(16.7) | 1(8.3) | 2(16.7) | 1(8.3) |
| 合计 | 143 | 46(32.2) | 17(11.9) | 10(7.0) | 5(3.5) | 4(2.8) | 6(4.2) | 4(2.8) |
| a: P < 0.05,与危重型比较 | ||||||||
| 分组 | n | 发热(入院时) | 发热(入院后) | 咳嗽 | 咽痛 | 气促 | 肌肉酸痛 | 乏力 | 头痛 | 畏寒 | 纳差 | 无症状 |
| 普通型 | 107 | 58(54.2) | 65(60.7)ab | 55(51.4) | 7(6.5) | 8(7.5)ab | 14(13.1) | 20(18.7) | 18(16.8) | 8(7.5) | 10(9.3) | 11(10.3) |
| 重型 | 24 | 17(70.8) | 22(91.7)a | 14(58.3) | 3(12.5) | 5(20.8)a | 2(8.3) | 5(20.8) | 8(33.3) | 6(25) | 1(4.2) | 0 |
| 危重型 | 12 | 9(75) | 12(100) | 7(58.3) | 0 | 5(41.7) | 1(8.3) | 1(8.3) | 2(16.7) | 1(8.3) | 0 | 0 |
| 合计 | 143 | 84(58.7) | 99(69.2) | 76(53.1) | 10(7.0) | 18(12.6) | 17(11.9) | 26(18.2) | 28(19.6) | 15(10.5) | 11(7.7) | 11(7.7) |
| a:P < 0.05, 与危重型比较;b:P < 0.05, 与重型比较 | ||||||||||||
2.3 实验室检查
收集患者入院后实验室检查结果。143例患者中,WBC下降至 < 4×109/L的患者37例(25.9%),在不同分组中下降所占比例无差异。淋巴细胞计数(LYMPH)下降 < 1×109/L的患者64例(44.8%),普通型和重型LYMPH下降比例之间无显著性差异。危重患者的LYMPH下降患者比例83.3%。普通型、重型患者与危重型患者LYMPH之间差异具有显著性意义(P < 0.05,见表 4)。
| 分组 | n | WBC | LYMPH | PLT/×109·L-1 | CRP | IL-6 | LDH | PCT | D-二聚体/mg·L-1 | 乳酸/mmol·L-1 | 肌酸激酶/U·L-1 | ||||||||||||||
| 定量(×109/L) | < 4×109/L | (4~10)×109/L | > 10 ×109/L | 定量(×109/L) | < 1.0×109/L | ≥1.0×109/L | 定量/mmol·L-1 | > 11 mmol·L-1 | 定量/pg·mL-1 | > 5.4 pg·mL-1 | 定量/120~250 U·L-1 | > 250 U·L-1 | 定量/ng·mL-1 | <0.05 ng·mL-1 | 0.05~<0.1ng·mL-1 | 0.1~<0.5ng·mL-1 | ≥0.5 ng·mL-1 | ||||||||
| 普通型 | 107 | 5.73±0.24 | 26(24.3) | 77(72) | 4(3.7) | 1.27± 0.06ab | 46(43) | 61(57) | 204.6±7.35ab | 16.55±2.11ab | 43(40.1)ab | 6.21±1.04 | 34(31.8) | 222.0±5.49ab | 28(26.2)ab | 0.07±0.02ab | 75(70.1) | 23(21.5) | 8(5.6) | 1(0.9) | 0.43±0.04ab | 3.23±0.64 | 76.98±12.21 | ||
| 重型 | 24 | 4.78±0.34 | 8(33.3) | 16(66.7) | 0 | 0.99±0.08a | 10(41.7) | 14(58.3) | 169.5±14.12a | 56.04±9.53a | 18(75)a | 15.29±4.54a | 13(54.2) | 232.5±19.51a | 8(33.3) | 0.18±0.10 | 8(33.3) | 11(45.8) | 4(16.7) | 1(4.2) | 0.4±0.08a | 2.87±0.29 | 100.1±17.79 | ||
| 危重型 | 12 | 5.5±0.83 | 3(25) | 8(66.7) | 1(9.3) | 0.76±0.09 | 10(83.3) | 2(16.7) | 138.9±10.65 | 86.46±18.39 | 11(91.7) | 28.06±8.38 | 9(75) | 348.1±58.7 | 7(58.3) | 2.21±2.05 | 2(16.7) | 4(33.3) | 4(33.3) | 2(16.7) | 2.29±1.68 | 2.8±0.29 | 99.91±20.93 | ||
| 合计 | 143 | 5.55±0.20 | 37(25.9) | 101(70.6) | 5(3.5) | 1.18±0.05 | 64(44.8) | 79(55.2) | 193.1±6.28 | 29.22±3.31 | 72(50.3) | 9.72±1.42 | 56(39.2) | 234.5±7.44 | 43(30.1) | 0.27±0.18 | 85(59.4) | 38(26.6) | 16(11.2) | 4(2.8) | 0.57±0.15 | 3.13±0.49 | 82.58±9.83 | ||
| a:P < 0.05, 与危重型比较;b:P < 0.05, 与重型比较 | |||||||||||||||||||||||||
其他指标中,CRP、IL-6、LDH、PCT、D-二聚体、乳酸及CK在各组间比较,CRP、IL-6、LDH及PCT在各组两两比较中,差异均有统计学意义(P < 0.05)。D-二聚体在重症患者中明显增高,乳酸和CK在各组间比较差异无统计学意义(P>0.05,见表 2)。7个月女婴入院时WBC、LYMPH及其他实验室检查指标均在正常范围。
2.4 CT影像学检查分析此次纳入的病例中胸部CT均有磨玻璃或者斑片状改变。普通型中双肺病灶多见,主要为斑片状影,未出现胸腔积液及胸膜增厚。重症患者中双肺病变,未出现胸膜增厚及胸腔积液。危重患者入院时CT表现为双肺磨玻璃影病变为主,其中4例伴双侧胸膜增厚,3例伴双侧少量胸腔积液。7个月大女婴入院时表现为右肺上叶及左肺下叶片状模糊影,无胸膜增厚和胸腔积液,见图 1~3。
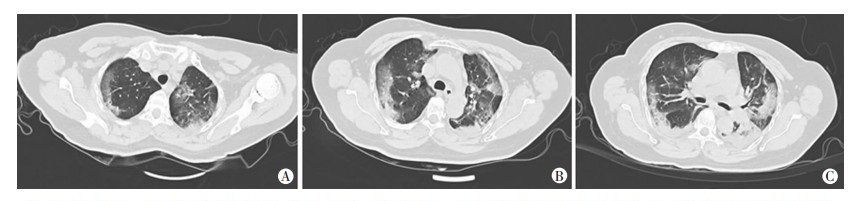
|
| 患者女性,68岁。该病例有武汉居住史,合并糖尿病、高血压病史A:双肺多发斑片状磨玻璃影; B:双肺多发磨玻璃斑片影多位于胸膜外带;C:双肺下叶局部肺组织实变 图 1 1例COVID-19危重型患者入院时胸部CT表现 |
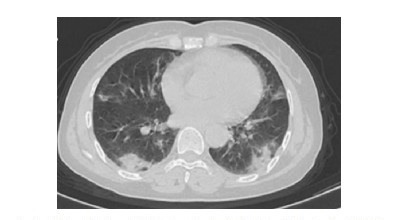
|
| 患者女性,60岁。胸膜下双肺各叶多发斑片状及条斑状密度增高影,部分呈磨玻璃改变,以胸膜下明显 图 2 1例普通型COVID-19患者胸部CT表现 |
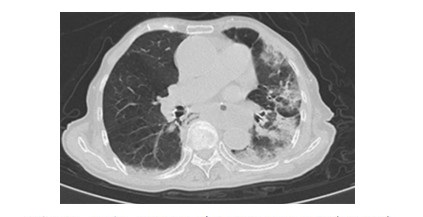
|
| 患者女性,79岁。与典型病毒性肺炎不同,主要表现为单侧(左侧)多叶段斑片实变影,以胸膜下为主 图 3 1例重型COVID-19患者胸部CT表现 |
2.5 治疗及转归
143例确诊病例中,34例(23.8%)接受了抗菌治疗,25例(17.5%)口服了抗病毒药物(奥司他韦16例,阿比多尔9例),141例(98.6%)口服洛匹那韦利托那韦片(克力芝);18例(12.6%)予以了全身糖皮质激素治疗,主要是危重型患者(9/12);几乎所有患者注射了胸腺五肽(97.9%)及雾化吸入干扰素(98.6%);116例(81.1%)联合了中药治疗,尤其是普通型患者(86/107);重型及危重型患者均输注了丙种球蛋白。12例危重型患者进行了机械通气。
该143例病例,最早入院时间为2020年1月23日,最晚入院时间2020年2月8日。截至2020年2月23日24时,总共出院117人,死亡1人;危重组死亡1人,出院7人,在院治疗4人;重型组出院19人,在院治疗5人。
3 讨论截至2020年2月14日24时,重庆市共确诊COVID-19病例538例,其中渝东北片区共确诊245例,占重庆市所有病例45.5%。病例数明显聚集,分析原因与渝东北片区地处渝鄂川陕四省交界地带、是进出湖北省的重要“门户”、人员流通密切有关。
143例确诊病例中,疫区接触史占53.1%,与疫区人员接触史36.4%,占10.5%(15人)否认有疫区以及疫区人员接触史。无1例武汉华南海鲜市场暴露史。普通型、重型及危重型患者中,不同流行病学史患者比例之间比较无差异(P>0.05)。钟南山院士团队对于1月29日前1092例的调查研究,发现高达26%的患者无武汉接触史[3],表明二代病例逐渐增多,说明新型冠状病毒传染链条长,早发现,早隔离至关重要。
研究人群中最小15岁,最大79岁,平均年龄45岁,男女比例73:70。合并基础疾病占32.2%,以高血压、糖尿病和冠心病多见。与1月24日曹彬教授[4]发表在Lancet上一篇关于新冠病毒感染患者的临床特征分析中的结果一致。主要临床症状为发热、干咳、气促,值得注意的是入院初始发热只有不到58.7%,入院后发热增加到69.2%,且危重症患者入院后100%出现发热。与钟南山团队总结的病例特征接近[3]。特别需要警惕的是,本研究中有11人为无症状感染,充分说明COVID-19早期无症状或临床症状无特异性,而胸部影像学早期可有异常表现,故我们在关注流行病史的同时需充分重视早期影像学筛查。143例中重症患者占16.8%,危重症患者占8.4%;大多数为普通型,目前死亡1例。彭志勇教授[5]报道的138例武汉本地区患者及医务人员COVID-19确诊病例危重症比例高达26.1%,病死率4.3%。而李兰娟院士回顾性研究发现浙江62例患者无1例死亡[6],武汉及武汉以外省市病死率的差异可能与武汉疫区前期危重症患者比例较高有关。
143例患者外周血白细胞降低比例为25.9%,各组间差异无显著意义。而LYMPH比例44.8%,且随疾病严重程度的加重,LYMPH下降比例和程度逐渐加重,危重患者的LYMPH显著低于非危重症。血小板计数在非普通型组中均有下降,与普通组比较差异有显著性意义(P < 0.05)。随着严重程度的加重,反应炎症水平的CRP、IL-6、PCT也不断升高,各组间差别有统计学意义。在严重急性呼吸综合征或中东呼吸综合征感染的研究中发现,血清中的细胞因子的增加与肺部炎症以及广泛的肺损伤有关[7-8]。危重症患者中D-二聚体水平也明显高于其他两组,提示可能是持续的炎症反应激活了凝血系统。重症患者中LDH升高要警惕炎症反应导致的心肌损害。从我们的数据得出外周血LYMPH可用于预测疾病严重程度,监测CRP、IL-6、PCT水平可用于指导治疗。
COVID-19治疗上因暂无特效抗病毒药,故从统计的资料中来看大部分患者均给予了增强免疫力治疗,抗病毒,抗感染治疗,糖皮质激素抗炎及对症支持治疗。中药治疗主要针对普通型患者。目前多家中心陆续开展了药物临床研究。
值得注意的是在143例确诊病例有1例母乳联合配方奶混合喂养的7个月龄女婴,为重庆市首例家庭聚集性婴幼儿COVID-19,其6位家庭成员有明确的相同的流行病学接触史,但仅母亲及患儿发病,家庭成员中其他人无临床症状,且患儿潜伏期长达14 d,远长于母亲的潜伏期7 d,临床症状也较轻。患儿的机体免疫功能相关指标升高明显,而母亲的相应指标却明显低于正常范围。以上临床特征提示在家庭聚集病例中需警惕轻症儿童病例,儿童先天性免疫系统可能在防御病毒入侵时起着关键作用,可能是导致相比于成年人潜伏期较长、临床症状较轻的原因。新型冠状病毒是否通过母乳传播尚不明确,以上假设均有待进一步研究。
我们收集并分析了具有代表重庆市COVID-19病例特征的渝东北地区11区县共143例确诊病例,首次报道了重庆市COVID-19二代、三代病例的流行病学特点、临床特征以及重庆市第1例家庭聚集性婴幼儿COVID-19。通过分析发现重庆市COVID-19病例大多为普通型,无疫区接触发病比例增加,临床症状无特异性或早期无症状,需高度警惕早期无症状感染者及重视早期胸部影像学筛查。外周血淋巴细胞绝对值下降可作为判断疾病严重程度及预后的指标,CRP、IL-6及PCT动态随访可用于初期评估患者出现重症的可能性及指导治疗。合并代谢及心血管疾病是预后不良的危险因素。目前尚无特效抗病毒药物,治疗上往往是抗病毒、抗感染、增强免疫、糖皮质激素抗炎等。因目前部分患者仍在住院,数据尚不完整,还不能全面反映重庆市COVID-19患者的特点,这是我们接下来的进一步研究部分。
| [1] |
Epidemiology Working Group for NCIP Epidemic Response of Chinese Center for Disease Control and Prevention.The epidemiology characteristics of an outbreak of 2019 novel coronavirus disease(COVID-19)in China[J]. Chin J Epidemiol,, 2020, 41(2): 145-151. |
| [2] |
WHO. Laboratory diagnostics for novel coronavirus[OL]. |
| [3] |
GUAN W, NI Z, HU Y, et al. Clinical characteristics of 2019 novel coronavirus infection in China[J]. medRxiv, 2020-02-09. DOI:10.1101/2020.02.06.20020974 |
| [4] |
HUANG C L, WANG Y M, LI X W, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China[J]. Lancet, 2020, 395(10223): 497-506. DOI:10.1016/s0140-6736(20)30183-5 |
| [5] |
WANG D W, HU B, HU C, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China[J]. JAMA, 2020. DOI:10.1001/jama.2020.1585 |
| [6] |
XU X W, WU XX, JIANG X G, et al. Clinical findings in a group of patients infected with the 2019 novel coronavirus (SARS-Cov-2) outside of Wuhan, China: retrospective case series[J]. BMJ, 2020, 368: m606. DOI:10.1136/bmj.m606 |
| [7] |
WONG C K, LAM C W, WU A K, et al. Plasma inflammatory cytokines and chemokines in severe acute respiratory syndrome[J]. Clin Exp Immunol, 2004, 136(1): 95-103. DOI:10.1111/j.1365-2249.2004.02415.x |
| [8] |
MAHALLAWI W H, KHABOUR O F, ZHANG Q B, et al. MERS-CoV infection in humans is associated with a proinflammatory Th1 and Th17 cytokine profile[J]. Cytokine, 2018, 104: 8-13. DOI:10.1016/j.cyto.2018.01.025 |



