2. 646000 四川 泸州,西南医科大学附属中医医院:肛肠科;
3. 646000 四川 泸州,西南医科大学附属中医医院:超声科
2. Department of Proctology, Affiliated Hospital of Traditional Chinese Medicine, Southwest Medical University, Luzhou, Sichuan Province, 646000, China;
3. Department of Ultrasonography, Affiliated Hospital of Traditional Chinese Medicine, Southwest Medical University, Luzhou, Sichuan Province, 646000, China
顽固性血精指局部感染、囊肿、结石等诱发精囊及射精管远端梗阻,症状超过3个月,正规保守治疗1个月以上无效的精液带血的症状[1],常伴射精痛、会阴、盆底不适,临床诊断多为精囊炎、精囊囊肿及射精管梗阻等,常需手术干预。顽固性血精症大部分与精囊炎症有关,但精囊囊肿或新生物、血管异常及医源性损伤等也可能导致顽固性血精症[2]。2002年, YANG等[3]第1次大样本报道了精囊镜诊疗精囊疾病的可行性研究。近年来,国内专家陆续在多中心开展精囊镜对顽固性血精及远端精道梗阻疾病的诊疗研究[4-7],也取得了可喜的成果。对于无法经射精管开口自然腔道行射精管和精囊检查的患者,目前临床上往往采用精囊镜旁路法。王瑞等[2]报道在行精囊镜直接旁路法时,除了少数病例可通过前列腺小囊侧壁隐约看到输精管壶腹或精囊,大多数病例前列腺小囊各壁光滑完整,常需要于前列腺小囊两侧5、7点钟处试行刺破或钬激光点破小囊壁,稍加压力冲洗并寻找射精囊壁,反复穿刺可能造成精囊邻近器官如直肠、前列腺等损伤和术中感染风险。因此,如何精确、微创破小囊壁进入精囊是需要进一步研究的课题。目前国内已有部分学者尝试在超声引导下行精囊镜检查,取得较好效果[8]。但目前普遍运用的精囊镜为F6的输尿管镜,镜体相对粗大,在超声定位下操作难度较大,容易造成一些副损伤。近年来,随着在处理上尿路结石经皮肾镜手术中微型可视肾镜的出现,发现其也适合行超声引导下的精囊穿刺进镜诊疗。对于经直肠超声(transrectal of ultrasound,TRUS)引导下微型肾镜在顽固性血精诊疗方面的研究,目前仍缺乏相关报道。本研究对14例顽固性血精术中行旁路法镜检困难的患者,采用TRUS引导下微型可视肾镜进镜方式进行诊疗,能做到横向和纵向适时监测穿刺进镜,有效提高穿刺成功率,降低手术并发症的发生率。
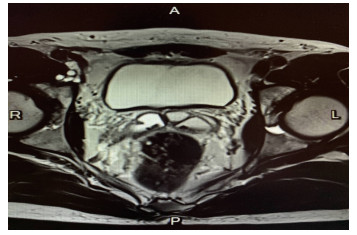
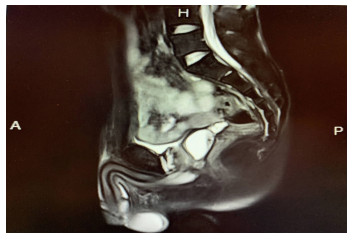
1 资料与方法 1.1 临床资料收集本院2018年1月至2019年6月14例顽固性血精患者临床资料,年龄17~58岁,平均38.2岁。入选标准:血精病史超3个月,左氧氟沙星或头孢2代/3代持续抗感染治疗1个月以上无效者;精液常规:红细胞:+~+++/HP, 术前行盆腔MRI检查明确病因(图 1、2),术中检查发现射精管开口位置不适合行经射精管自然通道检查。排除标准:泌尿系感染、前列腺癌、生殖器结核、性传播疾病、心理障碍、凝血障碍等疾病。
|
| 图 1 盆腔MRI检查示精囊腺扩张出血伴结石形成 |
|
| 图 2 盆腔MRI检查示前列腺小囊囊肿出血伴结石形成 |
1.2 仪器
主要仪器包括:德国铂立F4.8可视肾镜组件(微型肾镜、光纤固定器、冷光源/成像转换装置、三通道适配器),狼牌F6/7.5输尿管镜,天津蓝莫德红光结石分析仪,北京爱科凯能钬激光机。
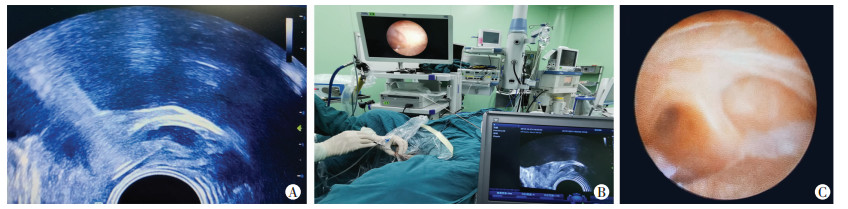
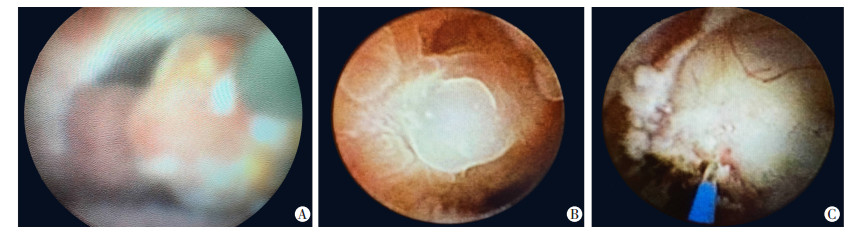
1.3 方法患者麻醉后膀胱截石位、铺巾,经尿道置入F4.8可视肾镜检查排除膀胱、前列腺、尿道的新生物,异常怒张血管或血管瘤等。超滑导丝软头寻找射精管开口,如射精管开口不明显,或射精管开口夹角过大,不适合经射精管自然腔道镜检,则在导丝软头引导下进入前列腺小囊内,在侧后壁5点或7点钟方向寻找到半透明的膜性区域,若此区域不明显,为了避免反复导丝硬头试戳导致的不必要损伤,可在TRUS引导下可视肾镜在小囊侧后壁穿刺进镜(图 3A、B);进镜后对精囊进行检查(图 3C),发现血凝块及脓胎予以冲净,脓液送培养。囊肿行钬激光去顶减压术;结石予以钬激光碎石(图 4A),并予以套石网篮取石,结石送成分分析。结石伴感染较重者,取石后换F6/7.5输尿管硬镜在导丝引导下行射精管短路开口的扩张,阿米卡星低压保留冲洗控制局部感染[9];息肉予以钬激光尽量切除并送活检(图 4B、C)。术毕,留置F18三腔尿管,必要时膀胱冲洗,1~3 d拔除尿管。按时精囊按摩2周,2周后规律性生活,随访6~24个月。
|
| A:尝试精囊穿刺;B:成功穿刺进入精囊;C:正常精囊蜂窝状结构 图 3 TRUS引导下可视肾镜穿刺过程 |
|
| A:钬激光碎石;B:精囊内新生物(息肉);C:钬激光新生物切除 图 4 TRUS引导下可视肾镜诊治情况 |
2 结果
14例患者均完成TRUS引导下微型可视肾镜精囊镜检,进镜成功率为100%,其中12例为双侧,2例为单侧。平均手术时间35(18~78)min,住院3.6(3~6)d,精囊内暗红色血凝块10例;脓胎2例,培养均未见阳性细菌;伴结石4例,成分分析均为感染性结石-六水磷酸镁铵;囊肿2例;息肉样改变1例,病理检查示精囊腺黏膜慢性炎改变;无明显异常者1例。术后血精均消失,随访6~24个月,1例术后6个月血精复发,予以口服左氧氟沙星,并结合患者证型使用“知柏地黄丸合二至丸加减或二妙散合小蓟饮子加减”治疗后患者症状缓解,治疗有效率为92.8%。6例射精痛及盆底不适症状基本缓解;1例出现精液稀薄、量多;未出现直肠损伤、附睾炎、逆行射精等并发症。TRUS引导下微型可视肾镜能适时监测穿刺进镜,避免反复穿刺,有效提高进镜成功率和降低手术损伤率。
3 讨论血精即精液中带血,发病隐匿,易出现反复致顽固性血精的发生。顽固性血精除反复血精的症状外,常伴盆底会阴不适,射精疼痛,易乏力、疲倦,过去因认识不足,易诊为慢性前列腺炎而延误诊疗。近年来,对血精症认识的不断深入,以及TRUS和MRI的普遍应用,精囊炎的诊断率已明显提高。其中,TRUS操作简单、经济易行,对血精诊断率高达95%,常作为门诊初筛的首要检查[10]。然而,顽固性血精的病因多种多样,其中以慢性炎症、精囊囊肿、精道结石等导致射精管远端梗阻最为常见,为进一步明确病因,可采用对软组织有更好分辨率的盆腔MRI检查。MRI能准确地分辨出血类型及精囊腺扩张程度,有效地指导手术治疗[11]。有学者通过数百例精囊镜对顽固性血精诊疗过程的分析,证实了MRI对血精诊断的可靠性[12-13],将其认为是诊断顽固性血精的金标准。因此,本组患者术前也进行了盆腔MRI检查。
MRI明确血精原因及精囊局部情况后,治疗的关键在于打破感染-梗阻-结石三者之间的恶性循环。精囊镜的出现给顽固性血精的治疗带来了曙光。LIU等[13]对114例顽固性血精患者使用F7输尿管硬镜进行诊疗,血精治愈率达到89%。朱晓博等[6]采用Wolf F8.5/ 11.5精囊镜对78例顽固性血精患者进行诊疗,其中血精改善率91.3%。精囊镜技术是一项安全、可靠、有效,又有一定难度的微创技术。进镜方式的选择和如何进入精囊是精囊镜手术成败的关键,最常用的进镜方式为经射精管自然通道扩张进镜和前列腺小囊内开窗进镜。
国内专家报道使用微型可视肾镜经射精管开口自然腔道对射精管和精囊进行检查,治疗血精[14-15],证实了可视肾镜在方向性和可操作性均较精囊镜具有明显优势,并且操作简单,易于掌握,手术时间短,无明显并发症。在另1项研究中,邵继春等[16]通过对射精管开口分布及精囊镜进镜方式进行初步研究得出:通过以精阜中线顶端为起点,向两侧作前列腺小囊边缘切线,根据射精管开口所处的位置初步分为3种不同类型。Ⅰ型:位于切线内区域及小囊下方区域(夹角Φ≤45°);Ⅱ型:切线外侧区域(夹角Φ>45°);Ⅲ型:未能发现正常射精管开口或射精管开口位于前列腺小囊内者。在上述3种类型中,Ⅱ型射精管开口出现概率最大(48.2%),Ⅰ型开口次之(42.9%),Ⅲ型开口出现概率最小(8.9%)。Ⅰ型开口患者建议采用经自然通道进镜;而Ⅱ、Ⅲ型开口患者所在比例超过一半,因经自然通道成功率低,建议行旁路法(前列腺小囊侧壁开窗)进入精囊。朱广远等[17]通过对临床病例和解剖学标本的相互印证证实,52.1%的患者术中不能探及射精管开口,与邵继春研究结果基本一致。
在采用旁路法治疗的患者中,除了部分病例在前列腺小囊内5、7点钟方向可见透明偏蓝色薄膜区,仍有部分患者因小囊壁较厚或者未见明显透明薄膜状及解剖位置变异等因素,需用导丝多次试探性盲插,该方法具有不确定性且易造成周围组织乃至直肠损伤。而如果行精阜切开,容易造成尿道狭窄或直肠损伤等可能,多不被推荐。并且在理论上前列腺小囊破窗进入射精管壶腹或精囊,是一种异常的假道,创伤的大小是否会与造成尿液反流,引起精囊或附睾感染、结石形成等问题相关,需要进一步观察。国内已有部分学者尝试在超声引导下精囊镜检查,取得较好的效果。但众所周知,目前惯用的精囊镜(即F6输尿管镜)镜体较粗、镜长较长、质量较大,因此在超声定位下操作难度较大,容易造成一些副损伤,且学习曲线较长。微型可视肾镜又称为可视穿刺针式经皮肾镜,其镜体细、镜长短且质量轻(仅有35 g),在超声引导下穿刺具有独特的优势。因此,是否可以通过微型可视肾镜来替代精囊镜,并将两者联合使用,目前缺乏相关报道。
本研究把超声定位和微型可视肾镜联合使用,TRUS实时引导下可视肾镜穿刺进镜:类似于TRUS引导下前列腺穿刺活检,先通过直肠超声冠状和矢状面对精囊和前列腺进行检查,沿超声探头显示切面置入可视肾镜于囊后壁5~7点钟位置,可见强回声的肾镜,适当调整超声切面和穿刺针位置,找到精囊薄壁处进针。其优势在于:在TRUS引导下穿刺,具有更好的方向性,结合可视肾镜操作性好、镜体细、创伤小、能更准确把握进针深度,避免术中反复盲穿导致的出血、视野不清及小囊和邻近直肠、膀胱等器官损伤,二者结合做到真正意义上的精准穿刺,有效提高手术成功率,减少并发症。
本研究采用直肠超声引导下微型可视肾镜旁路法诊疗的14例顽固性血精症患者,术后血精均消失,随访6~24个月,1例术后6个月血精复发,经中西医结合保守治疗后缓解,治疗有效率为92.8%。6例射精痛及盆底不适症状基本缓解;术中无直肠损伤,术后无附睾炎、逆行射精等并发症。初步证实了该手术方式的安全性和有效性。若术中发现较多结石和血凝块,建议穿刺成功后,可更换F6/7.5输尿管硬镜进行扩张和处理,能有效提高手术效率和减少术后粘连和梗阻的发生。对于通过术前影像学评估精囊未见明显异常侧,可不必强行穿刺,处理异常侧即可。中医治疗顽固性血精有其独特的疗效,本研究术后运用中西医结合治疗:使用“左氧氟沙星或头孢2代/3代”,辨别患者证型,方用“知柏地黄丸合二至丸加减或二妙散合小蓟饮子加减”,并根据术后血精情况,是否加用“桃红四物汤合二至丸加减”,能有效缓解患者射精痛、盆底不适等症状,降低术后血精复发,获得事半功倍之效[1, 18]。
本研究通过对TRUS引导下可视肾镜的临床实践和经验总结,表明该技术在进镜困难的情况下,能做到从纵向和横向适时监测穿刺进镜,在前列腺小囊内开窗进镜具有可视性好、操作性强、精囊进镜成功率高和并发症少等优点,手术时间和住院时间较普通精囊镜也有一定优势,学习曲线也更短。TRUS引导下可视肾镜是一种诊治顽固性血精安全、有效、微创的方法,可作为常规精囊镜技术的一个重要补充。
| [1] |
李彦锋, 李铮, 夏术阶. 射精管梗阻与精道内镜技术专家共识[M]. 北京: 中国医药科技出版社, 2017: 115-375. LI Y F, LI Z, XIA S J. Expert consensus on ejaculatory duct obstruction and ejaculatory duct endoscopy[M]. Beijing: China Medical Science and Technology Publishing House, 2017: 115-375. |
| [2] |
王瑞, 张卫星, 张天标, 等. 精囊镜治疗以血精为表现的精囊炎64例报告[J]. 中华男科学杂志, 2016, 22(4): 335-338. WANG R, ZHANG W X, ZHANG T B, et al. Transurethral seminal vesiculoscopy for the treatment of vesiculitis with hemospermia: a report of cases[J]. Natl J Androl, 2016, 22(4): 335-338. DOI:10.13263/j.cnki.nja.2016.04.010 |
| [3] |
YANG S C, RHA K H, BYON S K, et al. Transutricular seminal vesiculoscopy[J]. J Endourol, 2002, 16(6): 343-345. DOI:10.1089/089277902760261347 |
| [4] |
廖良功, 李彦锋, 朱通, 等. 精道内镜技术诊治顽固性血精216例临床分析[J]. 临床泌尿外科杂志, 2017, 32(1): 26-31, 38. LIAO L G, LI Y F, ZHU T, et al. Clinical analysis of the application of seminal vesiculoscopy in 216 cases of persistent and refractory hematospermia[J]. J Clin Urol, 2017, 32(1): 26-31, 38. DOI:10.13201/j.issn.1001-1420.2017.01.007 |
| [5] |
肖恒军, 闫卫鑫, 陆敏华, 等. 精囊镜技术治疗射精管梗阻性无精子症:附36例报告[J]. 中华腔镜泌尿外科杂志(电子版), 2016, 10(5): 348-352. XIAO H J, YAN W X, LU M H, et al. Transurethral seminal vesiculoscopy for treatment of azoospermia secondary toejaculatory duct obstruction: report of 36 cases[J]. Chin J Endourol (Electron Ed), 2016, 10(5): 348-352. |
| [6] |
朱晓博, 张祥生, 张士龙, 等. 8.5/11.5F精囊镜在顽固性血精诊治中的应用[J]. 中华男科学杂志, 2016, 22(3): 225-228. ZHU X B, ZHANG X S, ZHANG S L, et al. 8.5/11.5F transurethral seminal vesiculoscopy in the diagnosis and treatment of refractory hematospermia[J]. Natl J Androl, 2016, 22(3): 225-228. DOI:10.13263/j.cnki.nja.2016.03.006 |
| [7] |
苏学勇, 潘翔, 刘永昌. 尿道精囊镜与超声引导下精囊穿刺置管诊治顽固性血精的效果观察[J]. 白求恩医学杂志, 2016, 14(3): 288-290. SU X Y, PAN X, LIU Y C. Puncture and catheterization between by transurethral endoscopy of seminal vesicle and ultrasound guide on the treatment of obstinate hemospermia[J]. J Bethune Mil Med Coll, 2016, 14(3): 288-290. DOI:10.16485/j.issn.2095-7858.2016.03.010 |
| [8] |
李瑞晓, 唐启胜, 王磊, 等. 术中超声辅助对精囊镜检成功率及精囊腺疾病治疗的效果观察[J]. 现代泌尿外科杂志, 2019, 24(3): 190-192. LI R X, TANG Q S, WANG L, et al. Efficacy of real-time transrectal ultrasonography in seminal vesiculoscopy and treatment of seminal vesicular diseases[J]. J Mod Urol, 2019, 24(3): 190-192. DOI:10.3969/j.issn.1009-8291.2019.03.006 |
| [9] |
王磊, 刘智勇, 许传亮, 等. 经尿道精囊镜诊治顽固性或复发性血精162例临床资料分析[J]. 中华男科学杂志, 2013, 19(6): 531-534. WANG L, LIU Z Y, XU C L, et al. Transurethral seminal vesiculoscopy for refractory or recurrent hemospermia: Clinical analysis of 162 cases[J]. Natl J Androl, 2013, 19(6): 531-534. DOI:10.13263/j.cnki.nja.2013.06.011 |
| [10] |
ZHAO H W, LUO J H, WANG D H, et al. The value of transrectal ultrasound in the diagnosis of hematospermia in a large cohort of patients[J]. J Androl, 2012, 33(5): 897-903. DOI:10.2164/jandrol.111.013318 |
| [11] |
MITTAL P K, CAMACHO J C, SAHANI D V, et al. Hematospermia evaluation at MR imaging[J]. Radiographics, 2016, 36(5): 1373-1389. DOI:10.1148/rg.2016150195 |
| [12] |
LI B J, ZHANG C, LI K, et al. Clinical analysis of the characterization of magnetic resonance imaging in 102 cases of refractory haematospermia[J]. Andrology, 2013, 1(6): 948-956. DOI:10.1111/j.2047-2927.2013.00132.x |
| [13] |
LIU B J, LI J, LI P C, et al. Transurethral seminal vesiculoscopy in the diagnosis and treatment of intractable seminal vesiculitis[J]. J Int Med Res, 2014, 42(1): 236-242. DOI:10.1177/0300060513509472 |
| [14] |
张彦桥, 杨文增, 林向阳, 等. 可视穿刺系统在血精患者临床诊治中的应用研究[J]. 中国内镜杂志, 2017, 23(11): 97-100. ZHANG Y Q, YANG W Z, LIN X Y, et al. Clinical application of all seeing needle system in diagnosis and treatment of patients with hematospermia[J]. China J Endosc, 2017, 23(11): 97-100. DOI:10.3969/j.issn.1007-1989.2017.11.020 |
| [15] |
周可义, 杨文增, 崔振宇, 等. 可视微型肾镜在血精检查中的应用[J]. 中华男科学杂志, 2018, 24(6): 525-528. ZHOU K Y, YANG W Z, CUI Z Y, et al. F4.8 visual miniature nephroscope for the diagnosis and treatment of hematospermia[J]. Natl J Androl, 2018, 24(6): 525-528. DOI:10.13263/j.cnki.nja.2018.06.008 |
| [16] |
邵继春, 曾治军, 王兴, 等. 射精管开口的分布规律及精囊镜进镜方式的初步研究[J]. 中华男科学杂志, 2018, 24(8): 686-689. SHAO J C, ZENG Z J, WANG X, et al. Distribution of ejaculatory duct openings and the method of entering the vesiculoscope into the seminal vesicle[J]. Natl J Androl, 2018, 24(8): 686-689. DOI:10.13263/j.cnki.nja.2018.08.003 |
| [17] |
朱广远, 张治国, 张文达, 等. 精囊精道解剖学特点及在临床内镜手术中的指导意义[J]. 中华男科学杂志, 2018, 24(9): 802-806. ZHU G Y, ZHANG Z G, ZHANG W D, et al. Anatomic characterization of the seminal vesicle and its guiding significance in seminal vesiculoscopy[J]. Natl J Androl, 2018, 24(9): 802-806. DOI:10.13263/j.cnki.nja.2018.09.006 |
| [18] |
臧大伟, 郑连文, 王小龙. 顽固性血精症的中西医研究进展[J]. 吉林医学, 2017, 38(9): 1769-1770. ZANG D W, ZHENG L W, WANG X L. Research progress of obstinate hemospermia in traditional Chinese and Western medicine[J]. Jilin Med J, 2017, 38(9): 1769-1770. DOI:10.3969/j.issn.1004-0412.2017.09.081 |



