急性冠状动脉综合征(acute coronary syndrome, ACS)是指冠状动脉内不稳定的粥样斑块破裂或糜烂引起急性血栓形成所导致的心脏严重缺血综合征, 是心血管患者的急危重症, 以病死率高为其特点, 对于极高危的非ST段抬高型心肌梗死(non ST segment elevation myocardial infarction, NSTEMI)和时间窗口内的ST段抬高型心肌梗死(ST-segment elevation myocardial infarction, STEMI)患者, 急诊经皮冠状动脉介入治疗(percutaneous coronary intervention, PCI)是减少病死率、改善预后的主要方法[1-2]。然而急诊PCI患者术中慢/无复流发生率约为19.5%~49.5%, 6个月的主要不良心脑血管事件发生率高达16.7%, 明显高于未发生慢/无复流现象的主要不良心脑血管事件发生率5.6%[3-6]。慢/无复流是急诊PCI术中的主要并发症之一, 其发生率明显高于稳定性心绞痛患者, 众多研究提示了慢/无复流与主要不良心血管事件(MACE)的相关性[5, 7-8]。PCI术中慢/无复流现象是由一系列复杂交错的病理生理变化引起, 可能包括微血栓栓塞、微血管结构变化、炎症刺激、缺血性损伤、再灌注损伤、微血管机械性损伤[9], 高血栓负荷是慢/无复流的独立预测因素[6, 10-11], 并且慢/无复流与凝血级联反应激活具有相关性[12]。D-二聚体可反映凝血级联反应激活及血栓事件, 是高凝状态和继发性纤溶功能亢进的分子标志物之一[13], 多项研究已经证实D-二聚体可以预测急诊PCI术中出现慢/无复流现象[4, 14], 但是特异度较低[15], 且部分临床研究是作为回顾性指标进行D二聚体检测, 缺乏临床预测价值, 目前用来预测PCI术中慢/无复流现象还存在较多争议。活化部分凝血活酶时间(activated partial thromboplastin time, APTT)亦是凝血级联反应的重要指标, 反映了冠心病患者体内凝血和纤溶系统异常, 是预测心血管事件的重要指标之一[16-17]。目前其对于慢/无复流是否存在预测价值尚不清楚。在本研究中, 探讨联合检测D-二聚体/APTT是否可提高对慢/无复流的预测价值。
1 资料与方法 1.1 研究对象选择2015年11月至2018年6月间陆军军医大学第二附属医院心血管内科门诊就诊行急诊PCI的急性冠脉综合征患者227例, 其中男性151例, 女性30例, 年龄(60.2±12.7)岁。入选标准:①符合中国医师协会急诊医师分会制定的ACS相关诊疗标准:持续性缺血性胸痛, 心电图有ST段、T波的标志性改变。其中STEMI和NSTEMI患者的TNT-I或CK-MB高于正常参考值上限[18]。②符合指南行急诊PCI的推荐意见[19]。③PCI术中是否发生慢/无复流现象需同时经过2名或者以上具有丰富的介入经验的医师共同确诊。排除标准:①冠状动脉搭桥术后, 冠状动脉痉挛, PCI术后有残余狭窄、夹层、血栓栓塞患者。②同时伴有其他器官严重功能障碍、心肌病、严重贫血、严重感染、自身免疫性疾病、严重肝肾功能不全、恶性肿瘤病史。③近3个月有重大手术史, 或缺血性脑卒中病史。④溶栓后患者。⑤因情况紧急或者绕行急诊科胸痛中心而未完成抽血检查的患者。按照排除标准排除冠状动脉搭桥术后1例, 合并心肌病1例, 严重贫血5例, 严重肝肾功能不全12例, 恶性肿瘤病史3例, 溶栓后3例, 因情况紧急或者绕行急诊科胸痛中心的患者未完成抽血检查21例, 合计排除46例, 最后符合入选标准181例, PCI术中发生慢/无复流现象患者37例, 正常血流患者144例。本研究已通过陆军军医大学第二附属医院伦理委员会伦理审查及批准(伦审研第201611号)。本研究中所有患者及家属均已知情同意并自愿加入研究。
1.2 TIMI血流分级的标准和慢/无复流的定义TIMI血流分级为心肌梗塞溶栓治疗(thrombolysis in myocardial infarction, TIMI), 在临床试验中, 用冠状动脉造影方法评价冠状动脉再灌注的标准[20]分为:①TIMI 0级(无灌注):血管闭塞远端无前向血流; ②TIMI 1级(渗透而无灌注):造影剂部分通过闭塞部位, 但不能充盈远端血管; ③TIMI 2级(部分灌注):造影剂可完全充盈冠状动脉远端, 但造影剂充盈及清除的速度较正常冠状动脉延缓; ④TIMI 3级(完全灌注):造影剂完全、迅速充盈远端血管并迅速清除。慢/无复流定义为在冠脉无机械性梗阻因素(急性闭塞、残余狭窄、严重夹层、痉挛或血栓形成等)前提下, 前向血流≤TIMI 2级[6]。
1.3 研究方法入院后、急诊PCI前抽取外周静脉血检测D-二聚体、凝血功能水平。采用全自动乳胶凝集免疫比浊法检测血浆D-二聚体水平, 采用凝血酶法检测APTT水平; 全自动生化分析仪为Werfen ACLTOP700 (西班牙)。
收集并记录入院病例的一般临床资料, 包括年龄、性别、收缩压、舒张压、心率、吸烟史、高血压史、糖尿病史、心肌肌钙蛋白I(TNT-I)、心肌酶谱、脑钠肽(BNP)、血常规、肾功能、血脂等。
1.4 统计学分析本研究使用SPSS 19.0统计软件对数据进行分析。对于符合正态性分布的连续性变量以x±s表示, 组间比较采用独立样本t检验; 对于不符合正态分布的连续性变量使用中位数(M)及四分位数(P25-P75)表示, 组间比较采用秩和检验。对于分类变量, 应用例数(n)及百分比(%)表示, 组间差异使用Person’s或Fisher精确概率法检验。使用单因素Logistic回归模型分析ACS患者行急诊PCI发生慢/无复流事件的危险因素, 将年龄及单因素分析中P值小于0.1的因素纳入多因素Logistic回归模型分析ACS患者行急诊PCI发生慢/无复流现象的危险因素。应用ROC曲线分析危险因素对评估急诊PCI术中发生慢/无复流现象的预测价值。所有检验均以双侧P < 0.05表示差异有统计学意义。
2 结果 2.1 两组研究对象一般资料比较本研究搜集了2015-2018年间我院行急诊PCI的急性冠脉综合征患者181例, 受试者年龄(60.2±12.7)岁, 其中男性151例(83.42%), 女性30例(16.57%)。根据行急诊PCI术中是否发生慢/无复流现象将受试人群分为慢/无复流组(n=37)和正常血流组(n=144)。在年龄、性别构成、吸烟史、高血压史、糖尿病史、弥漫性病变、多支病变等因素上组间差异无统计学意义。首次医疗接触时间至血管开通时间(min)在组间无统计学意义[170.00(123.50~192.50) vs 172.50 (130.50~190.00), P=0.608]。见表 1。
| 组别 | n | 年龄/岁 | 男/女 | 吸烟史[n(%)] | 高血压史[n(%)] | 糖尿病史[n(%)] | 弥漫性病变[n(%)] | 多支病变[n(%)] |
| 慢/无复流组 | 37 | 64.54±10.22 | 29/8 | 23(62.16) | 19(51.35) | 5(13.51) | 26(70.27) | 30(81.08) |
| 正常血流组 | 144 | 60.77±11.74 | 122/22 | 81(56.25) | 75(52.08) | 32(22.22) | 106(73.61) | 128(88.88) |
| 合计 | 181 | 61.54±11.52 | 151/30 | 104(57.45) | 94(51.93) | 144(79.55) | 132(72.92) | 158(87.29) |
| 统计量 | -1.782 | 0.857 | 0.421 | 0.006 | 1.373 | 0.166 | 1.618 | |
| P | 0.076 | 0.355 | 0.516 | 0.937 | 0.241 | 0.683 | 0.203 | |
| 组别 | 术后 TIMI分级[n(%)] |
PCI部位[n(%)] | ||||||
| 0 | 1 | 2 | 3 | 前降支 | 回旋支 | 右冠 | ||
| 慢/无复流组 | 7(18.91) | 7(18.91) | 23(62.16) | 0(0.00) | 18(20.00) | 8(21.05) | 11(20.75) | |
| 正常血流组 | 0(0.00) | 0(0.00) | 0(0.00) | 144(100.00) | 72(80.00) | 30(78.94) | 42(79.24) | |
| 合计 | 7(3.86) | 7(3.86) | 23(12.70) | 144(79.55) | 90(49.72) | 38(20.99) | 53(29.28) | |
| 统计量 | -13.330 | 0.126 | ||||||
| P | < 0.001 | 0.899 | ||||||
2.2 两组研究对象生化指标水平的比较
慢/无复流组术前D-二聚体明显高于正常血流组[0.42(0.22~0.91) vs 0.31(0.18~0.55), P=0.036], 而活化部分凝血活酶时间明显低于正常血流组[(26.04± 5.07) vs 2(9.43±7.82), P=0.013]。2组受试者在TNT-I、CKMB、BNP、LDL-C、肾小球滤过率、CRP、凝血酶原时间、国际标准化比值、凝血酶时间、纤维蛋白原、抗凝血酶-Ⅲ等因素上组间差异无统计学意义。见表 2。
| 组别 | n | TNT-Ⅰ/ng·mL-1 | CKMB/IU·L-1 | BNP/pg·mL-1 | 术前 D二聚体/mg·L-1 |
LDL-C/mmol·L-1 | 肾小球滤过率 /ml·min-1·1-1 |
CRP/mg·L- | 国际标准化比值 | 活化部分凝血活酶时间/s | 凝血酶时间/s | 纤维蛋白原/g·L-1 | 抗凝血酶-Ⅲ/% |
| 慢/无复流组 | 37 | 4.77(0.81-24.05) | 72.00(23.50-198.50) | 135.00(41.55-308.00) | 0.42(0.22-0.91) | 3.03±0.71 | 85.69±26.30 | 6.30(5.00-21.00) | 0.94±0.07 | 26.04±5.07 | 17.87±2.51 | 3.33±1.01 | 95.38±17.65 |
| 正常血流组 | 144 | 3.86(0.87-16.12) | 58.50(23.25-169.75) | 149.50(63.5-291.25) | 0.31(0.18-0.55) | 3.06±0.89 | 91.80±26.41 | 5.00(5.00-15.08) | 0.97±0.27 | 29.43±7.82 | 19.03±5.78 | 3.27±1.16 | 93.32±20.60 |
| 合计 | 181 | 4.27(0.88-17.20) | 62.00(23.50-181.00) | 147.00(60.60-289.50) | 0.32(0.20-0.62) | 3.06±0.86 | 90.55±26.43 | 5.00(5.00-18.35) | 0.96±0.24 | 28.73±7.45 | 18.79±5.29 | 3.28±1.13 | 93.74±20.00 |
| 统计量 | 0.635 | 0.503 | -0.558 | 2.099 | 0.227 | 1.257 | 0.480 | 0.751 | 2.498 | 1.190 | -0.256 | -0.558 | |
| P | 0.525 | 0.615 | 0.577 | 0.036 | 0.821 | 0.211 | 0.631 | 0.454 | 0.013 | 0.236 | 0.798 | 0.578 |
2.3 Logistics回归模型分析结果
为了探究患者行急诊PCI术后发生无复流现象的危险因素及保护因素, 我们将基线资料及生化指标等因素纳入单因素Logistics回归模型分析后发现, 术前D-二聚体(OR=2.431, 95%CI=1.334-4.429, P=0.004)、术前活化部分凝血活酶时间(OR=0.906, 95%CI=0.841-0.976, P=0.009)与急诊PCI术后发生无复流现象明显相关。
进一步将传统危险因素(年龄)以及单因素分析中P < 0.1的因素纳入多因素Logistic回归模型分析, 结果显示, 术前D-二聚体(OR=2.801, 95%CI=1.399-5.610, P=0.004)仍是患者行急诊PCI术后发生无复流现象的危险因素, 术前活化部分凝血活酶时间(OR=0.881, 95%CI=0.810-0.959, P=0.003)仍是患者行急诊PCI术后发生无复流现象的保护因素。见表 3。
| 变量 | B | SE | Wals | OR | 95%CI | P |
| 年龄a | -0.425 | 0.462 | 0.848 | 0.654 | 0.264~1.616 | 0.357 |
| 性别a | 0.030 | 0.017 | 3.099 | 1.030 | 0.997~1.065 | 0.078 |
| 术前 D二聚体a |
0.888 | 0.306 | 8.421 | 2.431 | 1.334~4.429 | 0.004 |
| 活化部分凝血活酶时间a | -0.099 | 0.038 | 6.805 | 0.906 | 0.841~0.976 | 0.009 |
| 年龄b | 0.030 | 0.019 | 2.534 | 1.031 | 0.993~1.069 | 0.111 |
| 性别b | -0.239 | 0.533 | 0.201 | 0.787 | 0.277~2.237 | 0.654 |
| 术前 D二聚体b |
1.030 | 0.354 | 8.450 | 2.801 | 1.399~5.610 | 0.004 |
| 活化部分凝血活酶时间b | -0.126 | 0.043 | 8.614 | 0.881 | 0.810~0.959 | 0.003 |
| a:单因素Logistics回归模型; b:多因素Logistics回归模型 | ||||||
2.4 ROC曲线分析结果
ROC曲线显示, 术前D-二聚体对于本研究受试人群行急诊PCI治疗术中发生慢/无复流现象具有一定的预测价值[ROC曲线下面积(AUC)=0.612, 95%CI= (0.537-0.683), P=0.032]。此外, 术前活化部分凝血活酶时间对于该人群术中发生慢/无复流现象也具有一定的预测价值[ROC曲线下面积(AUC)=0.653, 95%CI=(0.579-0.722), P=0.002]。当D-二聚体联合APTT指标后AUC提高到0.697(95%CI=0.624-0.763, P < 0.001)。见图 1。
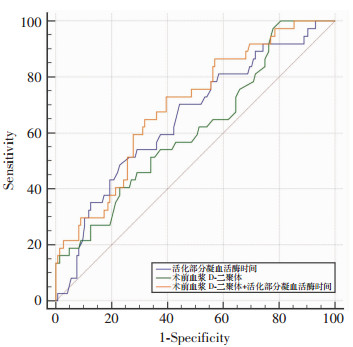
|
| 图 1 术前血浆D-二聚体、活化部分凝血活酶时间及两者联合预测急诊PCI术中发生慢/无复流事件的ROC曲线 |
2.5 比较高危组与非高危组慢/无复流现象
根据D-二聚体和APTT的ROC曲线计算相应的Cutoff值(分别为0.55 mg/L、27.55 s)。我们利用相应的Cutoff值将人群分为高危组及非高危组。高危组定义为D二聚体>0.55 mg/L且APTT < 27.55 s, 其余人群均定义为非高危组。研究结果显示, 高危组较非高危组慢/无复流发生率显著增高(36.17% vs 14.92%, P=0.002)。
3 讨论慢/无复流是指冠状动脉经介入治疗解除机械性阻塞后, 冠状动脉造影显示血管再通, 同时无残余狭窄、严重夹层、痉挛或血栓形成导致的心肌再灌注不足的现象[21-23]。ACS患者急诊PCI术中发生慢/无复流与PCI术后MACE具有密切相关性[24-25]。本研究中总人群的慢/无复流发生率20.44%, 和Dong-bao等[6]研究结果(19.5%)相符, D-二聚体与急诊PCI术中发生慢/无复流呈正相关, APTT与急诊PCI术中发生慢/无复流呈负相关, 而联合D-二聚体/APTP指标对急诊PCI术中发生慢/无复流具有更好的预测价值。
心肌缺血再灌注损伤和内皮损伤是再灌注慢/无复流的基础, 缺血期后冠状动脉再灌注时梗塞面积和微血管灌注不足的范围会进一步增加; 内皮损伤由急性炎症反应、活性氧物质的产生、细胞内钙超载和线粒体通透性转换孔的打开诱导, 超微结构变化局限于坏死区, 首先出现在心内膜下, 随后在较长时间的闭塞后向心外膜进展; 内皮细胞肿胀和突起, 以及肌细胞肿胀和组织水肿, 可能阻塞微脉管系统, 血管痉挛和血栓下游栓塞复合微血管阻塞, PCI可能导致血栓和动脉粥样硬化斑块脱落导致的远端栓塞, 微栓塞导致血小板和炎性细胞活化以及血管痉挛, 其与微循环的机械堵塞相结合, 从而减少冠状动脉血流[26]。既往研究提示血小板/淋巴细胞比例, 高血糖, C反应蛋白和单核细胞等生化指标与慢/无复流也具有相关性[6, 27-29], 凝血级联反应和与之相关的血栓性事件的严重性可能与慢/无复流有更密切的关系[11-12], 而D-二聚体是凝血过程中纤溶系统产生的交联纤维蛋白的特异度降解产物, 是持续纤维蛋白溶解和高凝状态严重程度的指标, 外周血中D-二聚体水平增高反映了体内高凝状态和血栓高负荷状态, 能间接反映血栓的形成和评估血栓的大小, 是术前评估慢/无复流的良好指标[30-31]。本研究结果D-二聚体和急诊PCI术中慢/无复流呈正相关, 支持ERKOL等[4, 14]的研究结果, D-二聚体水平的OR值和AUC曲线下面积低于国内部分回顾性分析[32], 可能与入选人群的筛选条件、样本量有关。ERKOL等[4]研究中AUC曲线下面积为0.604, 为了弥补单一使用D-二聚体的不足, 其采用的是联合心肌梗死前心绞痛这一临床症状来提高慢/无复流的预测价值, 但心肌梗死前心绞痛这一临床诊断的主观因素影响大, 无法有效统一标准, 在临床中实用价值不大。
此外, 在心肌缺血后再灌注期间组织因子暴露表达可激活外源性凝血途径, 使心肌内血小板和纤维蛋白原聚集, 导致梗塞面积和无复流区域的扩大, 缺血后再灌注期间组织因子介导的冠状动脉内凝血级联反应的激活是PCI术中慢/无复流现象的重要的病理生理机制[33]。APTT也是反映内源性凝血途径的血清学指标, APTT缩短反映ACS患者体内凝血和抗凝系统失衡情况, 可作为有效预测急性心血管事件发生及危险分层的临床指标, 对微血栓栓塞、凝血级联反应做出识别[17]。本研究采用D-二聚体、APTT两个客观的临床指标, 克服了前述评估标准不统一的缺点, 且全部数据为急诊PCI前采集, 也克服了回顾性数据对术中慢/无复流无法有效预测的缺点, 结果显示APTT与急诊PCI术中慢/无复流呈负相关, 且D二聚体>0.55/APTT < 27.55人群(高危组)发生无慢/复流的概率明显增高, 因此, 该研究提示通过对急诊PCI患者术前筛查D-二聚体、APTT, 有助于我们在术前识别出术中发生慢/无复流事件的高危人群, 进一步指导我们的诊疗, 可能今后有助于为发生无慢/复流预处理相关研究提供依据, 对帮助临床医师判断是否使用预防减少慢/无复流的发生率的药物具有重要的指导意义。本研究不足之处在于样本量还需进一步扩大, 对于其预测能力还需要更大规模临床试验验证。亦需再进一步进行随机对照、前瞻性的临床研究并深入分析和探讨。
| [1] |
KIMURA K, KIMURA T, ISHIHARA M, et al. JCS 2018 guideline on diagnosis and treatment of acute coronary syndrome[J]. Circ J, 2019, 83(5): 1085-1196. DOI:10.1253/circj.cj-19-0133 |
| [2] |
IBANEZ B, JAMES S, AGEWALL S, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC)[J]. Eur Heart J, 2018, 39(2): 119-177. DOI:10.1093/eurheartj/ehx393 |
| [3] |
吕海权. 冠脉介入术中无复流现象防治的研究进展[J]. 世界最新医学信息文摘, 2019, 19(45): 40-41. LYU H Q. Research progress in prevention and treatment of No-reflow phenomenon in coronary intervention surgery[J]. World Latest Med Inf, 2019, 19(45): 40-41. DOI:10.19613/j.cnki.1671-3141.2019.45.018 |
| [4] |
ERKOL A, ODUNCU V, TURAN B, et al. The value of plasma D-dimer level on admission in predicting no-reflow after primary percutaneous coronary intervention and long-term prognosis in patients with acute ST segment elevation myocardial infarction[J]. J Thromb Thrombolysis, 2014, 38(3): 339-347. DOI:10.1007/s11239-013-1044-3 |
| [5] |
韩雅玲, 邓捷, 荆全民, 等. 急性心肌梗死急诊介入治疗无再流发生的独立预测因素及对长期预后的影响[J]. 中华心血管病杂志, 2006, 34(6): 483-486. HAN Y L, DENG J, JING Q M, et al. Post primary percutaneous coronary intervention no-reflow in patients with acute myocardial infarction: contributing factors and long-term prognostic impact[J]. Chin J Cardiol, 2006, 34(6): 483-486. |
| [6] |
DONG-BAO L, QI H, ZHI L, et al. Predictors and long-term prognosis of angiographic slow/no-reflow phenomenon during emergency percutaneous coronary intervention for ST-elevated acute myocardial infarction[J]. Clin Cardiol, 2010, 33(12): E7-E12. DOI:10.1002/clc.20634 |
| [7] |
GIBSON C M, CANNON C P, MURPHY S A, et al. Relationship of TIMI myocardial perfusion grade to mortality after administration of thrombolytic drugs[J]. Circulation, 2000, 101(2): 125-130. DOI:10.1161/01.cir.101.2.125 |
| [8] |
ALIDOOSTI M, LOTFI R, LOTFI-TOKALDANY M, et al. Correlates of the "No-reflow" or "Slow-flow" phenomenon in patients undergoing primary percutaneous coronary intervention[J]. J Tehran Heart Cent, 2018, 13(3): 108-114. |
| [9] |
REZKALLA S H, KLONER R A. Coronary no-reflow phenomenon: from the experimental laboratory to the cardiac catheterization laboratory[J]. Catheter Cardiovasc Interv, 2008, 72(7): 950-957. DOI:10.1002/ccd.21715 |
| [10] |
YIP H K, CHEN M C, CHANG H W, et al. Angiographic morphologic features of infarct-related arteries and timely reperfusion in acute myocardial infarction: predictors of slow-flow and no-reflow phenomenon[J]. Chest, 2002, 122(4): 1322-1332. DOI:10.1378/chest.122.4.1322 |
| [11] |
NAGATA Y, USUDA K, UCHIYAMA A, et al. Characteristics of the pathological images of coronary artery thrombi according to the infarct-related coronary artery in acute myocardial infarction[J]. Circ J, 2004, 68(4): 308-314. DOI:10.1253/circj.68.308 |
| [12] |
KAUL S. The "no reflow" phenomenon following acute myocardial infarction: mechanisms and treatment options[J]. J Cardiol, 2014, 64(2): 77-85. DOI:10.1016/j.jjcc.2014.03.008 |
| [13] |
HOU H C, GE Z J, YING P, et al. Biomarkers of deep venous thrombosis[J]. J Thromb Thrombolysis, 2012, 34(3): 335-346. DOI:10.1007/s11239-012-0721-y |
| [14] |
ZHANG H Y, QIU B H, ZHANG Y, et al. The value of pre-infarction angina and plasma D-dimer in predicting No-reflow after primary percutaneous coronary intervention in ST-segment elevation acute myocardial infarction patients[J]. Med Sci Monit, 2018, 24: 4528-4535. DOI:10.12659/MSM.909360 |
| [15] |
NAPODANO M, RAMONDO A, TARANTINI G, et al. Predictors and time-related impact of distal embolization during primary angioplasty[J]. Eur Heart J, 2009, 30(3): 305-313. DOI:10.1093/eurheartj/ehn594 |
| [16] |
季亚娟, 丁晓梅. 冠心病患者凝血纤溶状态改变及其临床意义[J]. 心血管病学进展, 2009, 30(4): 646-648. JI Y J, DING X M. Coagulation and fibrinolysis in patients with coronary heart disease and clinical significance of changes in state[J]. Adv Cardiovasc Dis, 2009, 30(4): 646-648. |
| [17] |
戴利亚, 李君, 张德亭. 急性冠脉综合征血浆抗凝血酶与凝血指标的检测及其临床意义[J]. 中国卫生检验杂志, 2011, 21(7): 1753-1754, 1756. DAI L Y, LI J, ZHANG D T. The detection and clinical significances of plasma antithrombin and coagulation indexes in acute coronary syndrome[J]. Chin J Heal Lab Technol, 2011, 21(7): 1753-1754, 1756. |
| [18] |
中国医师协会急诊医师分会, 中华医学会心血管病学分会, 中华医学会检验医学分会.急性冠脉综合征急诊快速诊疗指南[J].中华急诊医学杂志, 2016, 25(4): 397-404. DOI: |
| [19] |
《中国经皮冠状动脉介入治疗指南(2016)》正式发布[J].中国介入心脏病学杂志, 2016, 24(6): 315. 《China Percutaneous Coronary Intervention Therapy Guide (2016)》officially released[J]. Chin J Intervent Cardiol, 2016, 24(6): 315. |
| [20] |
ANTMAN E M, MCCABE C H, GURFINKEL E P, et al. Enoxaparin prevents death and cardiac ischemic events in unstable angina/non-Q-wave myocardial infarction. Results of the thrombolysis in myocardial infarction (TIMI) 11B trial[J]. Circulation, 1999, 100(15): 1593-1601. DOI:10.1161/01.cir.100.15.1593 |
| [21] |
ASHRAF T, KHAN M N, AFAQUE S M, et al. Clinical and procedural predictors and short-term survival of the patients with no reflow phenomenon after primary percutaneous coronary intervention[J]. Int J Cardiol, 2019, S0167-S5273(19): 32691-9. DOI:10.1016/j.ijcard.2019.07.067 |
| [22] |
DEL TURCO S, BASTA G, DE CATERINA A R, et al. Different inflammatory profile in young and elderly STEMI patients undergoing primary percutaneous coronary intervention (PPCI): Its influence on no-reflow and mortality[J]. Int J Cardiol, 2019, 290: 34-39. DOI:10.1016/j.ijcard.2019.05.002 |
| [23] |
TASAR O, KARABAY A K, ODUNCU V, et al. Predictors and outcomes of no-reflow phenomenon in patients with acute ST-segment elevation myocardial infarction undergoing primary percutaneous coronary intervention[J]. Coron Artery Dis, 2019, 30(4): 270-276. DOI:10.1097/MCA.0000000000000726 |
| [24] |
ZHANG X Y, SUN Y, YANG X Y, et al. Effect of Chinese medicine on No or slow reflow after percutaneous coronary intervention in myocardial infarction patients: A systematic review and meta-analysis[J]. Chin J Integr Med, 2019. DOI:10.1007/s11655-019-2703-9 |
| [25] |
NDREPEPA G, COLLERAN R, KASTRATI A. No-reflow after percutaneous coronary intervention: a correlate of poor outcome in both persistent and transient forms[J]. EuroIntervention, 2018, 14(2): 139-141. DOI:10.4244/EIJV14I2A21 |
| [26] |
JAFFE R, CHARRON T, PULEY G, et al. Microvascular obstruction and the no-reflow phenomenon after percutaneous coronary intervention[J]. Circulation, 2008, 117(24): 3152-3156. DOI:10.1161/CIRCULATIONAHA.107.742312 |
| [27] |
TOPRAK C, TABAKCI M M, SIMSEK Z, et al. Platelet/lymphocyte ratio was associated with impaired myocardial perfusion and both in-hospital and long-term adverse outcome in patients with ST-segment elevation acute myocardial infarction undergoing primary coronary intervention[J]. Adv Interv Cardiol, 2015, 11(4): 288-297. DOI:10.5114/pwki.2015.55599 |
| [28] |
WANG Z, REN L H, LIU N, et al. Association of monocyte count on admission with angiographic no-reflow after primary percutaneous coronary intervention in patients with ST-segment elevation myocardial infarction[J]. Kardiol Pol, 2016, 74(10): 1160-1166. DOI:10.5603/KP.a2016.0065 |
| [29] |
IWAKURA K, ITO H, KAWANO S, et al. Predictive factors for development of the no-reflow phenomenon in patients with reperfused anterior wall acute myocardial infarction[J]. J Am Coll Cardiol, 2001, 38(2): 472-477. DOI:10.1016/s0735-1097(01)01405-x |
| [30] |
GAO R H, WANG J J, ZHANG S H, et al. The value of combining plasma D-dimer and endothelin-1 levels to predict No-reflow after percutaneous coronary intervention of ST-segment elevation in acute myocardial infarction patients with a type 2 diabetes mellitus history[J]. Med Sci Monit, 2018, 24: 3549-3556. DOI:10.12659/MSM.908980 |
| [31] |
SARLI B, AKPEK M, BAKTIR A O, et al. Impact of D-dimer level on postinterventional coronary flow and in-hospital MACE in ST-segment elevation myocardial infarction[J]. Herz, 2015, 40(3): 507-513. DOI:10.1007/s00059-013-4029-2 |
| [32] |
张卫君, 胡铂. 血浆D-二聚体水平对急性ST段抬高型心肌梗死经皮冠状动脉介入治疗术中无复流的预测价值[J]. 上海医学, 2019, 42(2): 65-69. ZHANG W J, HU B. Predictive value of plasma D-dimer level for no-flow after primary percutaneous coronary intervention in patients with ST-segment elevation acute myocardial infarction[J]. Shanghai Med J, 2019, 42(2): 65-69. |
| [33] |
GOLINO P, RAGNI M, CIRILLO P, et al. Recombinant human, active site-blocked factor VⅡa reduces infarct size and no-reflow phenomenon in rabbits[J]. Am J Physiol Heart Circ Physiol, 2000, 278(5): H1507-H1516. DOI:10.1152/ajpheart.2000.278.5.H1507 |



