输尿管软镜技术是一门新兴微创技术,随着输尿管软镜在诊治尿路疾病方面的广泛应用与发展,其相关辅助设备的研发也得到推进。其中,输尿管软镜鞘是输尿管软镜手术重要的辅助设备,其主要作用是扩张输尿管,建立软镜器械手术通道。自1974年发明第一代软镜鞘以来,人们对软镜鞘不断进行改进,相对传统功能技艺,现软镜鞘具有可重复进出集水系统,减少肾盂内的压力,保护软镜管镜,优化进入集水系统过程时间等优势[1-2]。虽然软镜鞘研发取得进步,但目前常用的鞘管口径较大,且固定不变,在置入和拔出过程中,摩擦输尿管内壁,造成输尿管黏膜损伤[3]。Cook Flexor输尿管导入鞘作为目前常用的软镜鞘,具有传感性好、减少剪切力等优点,理论上增加了管鞘的安全性[4],但该软镜鞘的保护效果仍有争议[5]。此外,常规输尿管软镜操作时间长,手术过程中需外加导丝置入。为此,我们研制出一种口径可变的输尿管软镜鞘管,能小口径置管,大口径操作,有效减轻输尿管摩擦损伤,缩短操作时间。本研究制作带水囊的可扩张鞘管,并通过随机对照动物实验探究鞘管的应用效果。
1 材料与方法 1.1 动物、设备与材料成年雌性中华猪由陆军军医大学实验动物中心提供,膀胱镜购自德国Wolf内镜公司,斑马导丝、12Fr输尿管软镜鞘购自美国Cook公司,UG NX软件7.0版来自美国西门子UGS PLM公司,AutoCAD2009来自美国Autodesk公司,计算机数控机床来自中国精益公司,亲水薄膜(乙二烯-丙二烯共聚物)、硅胶、氯氧化铋聚乙烯均来自中国福生源。
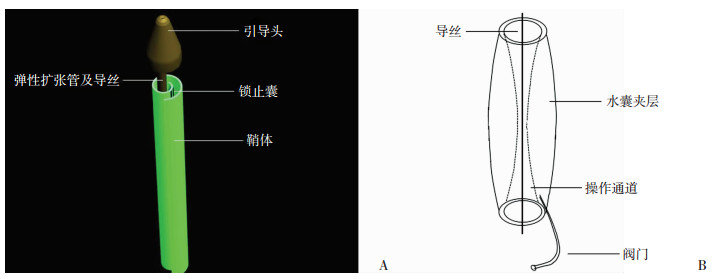
1.2 鞘管设计及制作 1.2.1 鞘管设计参数参照输尿管正常管径3 mm,常规输尿管软镜鞘长度46 cm,操作管径为4~5 mm[6]。据此,设计鞘管长度为46 cm,扩张前管径为2 mm,扩张后管径为4 mm。新型鞘管主要结构有:自然卷曲成筒状的鞘体,鞘体一端外侧壁上设有可扩张锁止囊;鞘体内放入弹性扩张管,管内附有导丝,扩张管前端设有圆锥型钝性头端,便于置管。然而目前的精细工艺无法达到止锁装置的制作要求,我们对弹性扩张管和锁止囊进行改进,采用双层鞘体水囊结构,包含水囊夹层和操作通道(图 1)。
|
| A:新型鞘管原示意图;B:新型鞘管改进图 图 1 新型鞘管结构图 |
1.2.2 设计原理
自然情况下,鞘管处于回缩状态,口径小,利于输尿管置管;置管后,通过向夹层内注入液体,扩张鞘管,其鞘管内径作为操作通道。需拔除时,排除液体,鞘管回缩,便于拔除。
数字化工业图设计完成后,完成各部件模拟加工,利用数控车床进行吹塑、挤塑等部件制作,最后将各部件进行组装,成功制成带水囊可扩张鞘管。
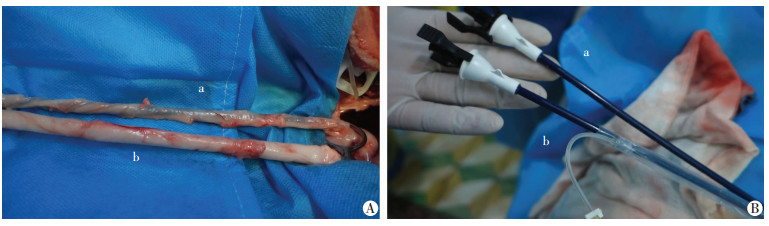
1.3 鞘管置入拔除实验选用雌性中华猪12头,体质量(70.4±4.7)kg,用随机数字表法分成实验组和对照组,每组各6头。术前12 h禁食,2 h禁水。术中用3%戊巴比妥钠30 mg/kg腹腔注射诱导麻醉,后用丙泊酚5%静脉维持麻醉。猪取仰卧位,机械通气维持正常呼吸。在无菌条件下,作腹正中切口,切开腹直肌、后腹膜,游离出输尿管和膀胱。实验组:膀胱镜下找到输尿管口;向膀胱镜操作口内置入新型鞘管,插至肾盂;移除膀胱镜;经水囊扩张鞘管口径达到所需要求;取出导丝;排水收缩鞘管,取出鞘管。对照组:膀胱镜下找到输尿管口;向膀胱镜内置入导丝;移除膀胱镜,在导丝引导下置入12Fr鞘管;取出导丝;退出鞘管(图 2)。
|
| a:实验组;b:对照组A:两组鞘管置入输尿管对比;B:两组鞘管对比 图 2 对照组和实验组鞘管置入拔除实验对比 |
分别记录2组操作时间(膀胱镜置入至拔除软镜鞘管)、鞘管置入和拔除时间、鞘管置入过程管径、鞘管置入成功率。后取出输尿管,将输尿管泡10%福尔马林的液体中,保存并用于病理组织切片。所有实验过程由2位经验丰富的医师执行,在实验操作过程中一人进行实验组和对照组的鞘管置入拔除操作,另一人协助操作。
动物实验共获得24条输尿管,每组各12条,每一条输尿管沿管轴垂直方向按近、中、远端多部位进行等长5段切开,每段固定后,镶嵌入同一块石蜡中。经石蜡切片后,用苏木精伊红(HE)染色封片。根据分层抽样随机抽取切片。由2位经验丰富的病理科医师通过标准化输尿管内镜输尿管病理分级(post-ureteroscopic lesion scale, PULS)评估输尿管损伤程度[7-8],具体见表 1。
| 分级 | 输尿管病理损伤 |
| 0级 | 未见黏膜病变,但可有轻度水肿 |
| 1级 | 轻微表皮黏膜撕裂,伴明显水肿或出血 |
| 2级 | 黏膜或黏膜下病变,但不累及肌层 |
| 3级 | 病变突破肌层,但未达到基层 |
| 4级 | 病变进入基层 |
| 5级 | 输尿管完全断开 |
1.4 统计学分析
采用SPSS 20.0统计软件进行数据分析,数据以x±s表示,两组间数据比较采用t检验、秩和检验,检验水准α=0.05。
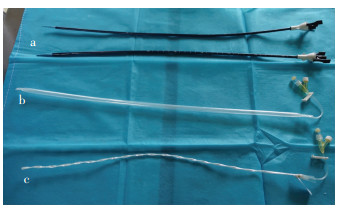
2 结果 2.1 可变口径输尿管软镜鞘按照设定的参数和数字化设计,各部件加工组装,成功制成口径可变输尿管软镜鞘——带水囊可扩张鞘管(图 3),并对其应用下一步实验研究。
|
| a:输尿管软镜鞘(12Fr);b:水囊可扩张鞘管(扩张状态);c:水囊可扩张鞘管(原状态) 图 3 12Fr软镜鞘与带水囊可扩张鞘管实体图 |
2.2 鞘管置入拔除实验
选用12头雌性中华猪,进行24次鞘管置入拔除实验,比较两种鞘管的应用效果。实验组操作时间、置入时间显著少于对照组(P < 0.05),置入时鞘管外径显著小于对照组(P < 0.05),成功率显著高于对照组(P < 0.05)。见表 2。
| 组别 | n | 操作时间/min | 置入时间/min | 拔出时间/min | 置入时鞘管外径/mm | 置入后鞘管内径/mm | 成功率(%) |
| 实验组 | 12 | 9.59±2.95 | 1.58±0.41 | 0.67±0.18 | 2.15±0.25 | 3.85±0.11 | 100 |
| 对照组 | 12 | 13.74±3.72 | 3.53±1.09 | 0.69±0.21 | 4.00±0.08 | 3.87±0.93 | 80 |
| P值 | 0.01 | 0.01 | 0.81 | <0.01 | 0.59 | 0.04 |
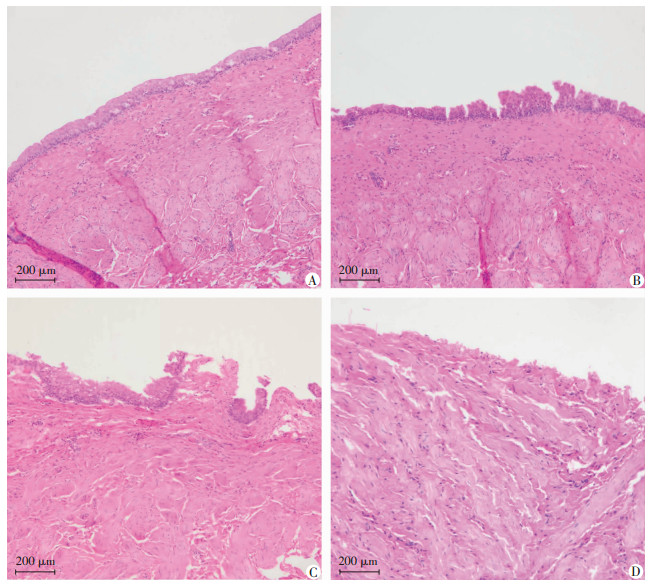
输尿管组织形态学观察评分,纳入切片为236张。参照PLUS分级评价输尿管病变部位,得到典型输尿管损伤病理图片(图 4)。汇总两组病理分级切片数(表 3),通过两独立样本秩和检验得出,运用新型鞘管的输尿管损伤程度轻于常规鞘管(P < 0.05)。
|
| A:移行上皮完整;B:移行上皮断裂或脱落;C:移行上皮层断裂,固有层撕裂;D:移行上皮层和固有层剥脱,留有纵行平滑肌层 图 4 HE染色观察典型输尿管损伤病理组织变化 |
3 讨论
输尿管软镜鞘的功能是为软镜提供肾盂通道,但操作过程中仍存在问题:①输尿管损伤大,鞘管口径较大,且固定不变,而输尿管口径小,这种矛盾造成输尿管在扩张过程中承受很大的剪切力[9]。②操作时间长,操作过程繁琐。我们制作带水囊可扩张鞘管的原理:该鞘管通过改变径向、周向的方式在输尿管内部进行扩张,有效避免鞘管上行时的轴向剪切力和摩擦力[10],极大程度减少输尿管损伤。结构:该鞘管摒弃了内扩张器和传统鞘的其他设计,改进为水囊夹层,通过液压,使鞘管外层能均匀扩张输尿管,内层能稳定建立软镜通道。扩张器与尖端改为一体[11],消除了不连续部分夹住输尿管引起损伤的可能。应用:有别于手术操作传统软镜鞘需外加放置导丝,新型软镜鞘不需置入导丝,且小口径新型鞘管置入输尿管更容易,操作方便,节省手术时间。
本研究选用12头中华猪,分别行新型鞘进镜法(实验组)和传统扩张鞘进镜法(对照组),两组进行相同术前准备。结果显示:①性能测试:扩张前新型鞘管的口径小,约为传统鞘管口径的一半,而扩张后能达到传统鞘管口径大小。证实新型鞘管除了能建立软镜通道、支撑扩张输尿管,还能实现小口径置管,其性能优于传统鞘管。②操作测试:新型鞘管操作时间、置入时间短于传统鞘管。其原因是新型鞘管口径小,且内置导丝,可直接置入输尿管,省去置入导丝等繁琐环节。操作过程中,泌尿外科医师明显感觉新型鞘在置入过程中更容易且省力。可能是由于新型鞘管摩擦轻,不会造成输尿管套叠或夹层情况。但两种鞘管拔出过程没有明显差异。
目前输尿管病理损伤评价有两种方法:内镜观察创伤量表评分[12]和病理组织学评分。由于观察法往往低估了输尿管的实际损伤[13],且带有主观性,本研究采用病理组织评价。研究显示,传统鞘和新型鞘损伤程度多在黏膜和肌层(切片范围在1~3级),没有输尿管基层损伤和输尿管穿孔(4、5级无切片)。说明两种鞘管都不会造成严重的输尿管损伤,与文献[14]报道结果一致。但是临床上一些微小的输尿管损伤会被泌尿科医师忽视,也会造成术后输尿管出血、溃烂等并发症[15]。输尿管损伤分级比较中,两组间差异有统计学意义,表明新型鞘管对输尿管损伤更小,安全性更高。
本实验存在的不足需予以改进。材料上,鞘管表面亲水涂层会随着鞘管的使用而受损,如何增加材料使用次数、提高鞘管性价比、优化亲水材料需进一步考虑。应用上,软镜鞘放置能否成功,除输尿管狭窄因素外,还有输尿管走形、输尿管膀胱开口状况等因素影响,在下一阶段的工作中,我们会认真考虑该管鞘的成果转化和临床应用事宜,包括该管鞘的适应证、禁忌证等,并进行大量实验研究,完善鞘管的结构与功能。
综上所述,本研究成功设计了口径可变的输尿管软镜鞘,验证了该鞘管不仅能建立与传统鞘管相同的操作通道,而且口径更小,能优化手术操作、减少输尿管损伤,具有很好的创新性和应用前景。
志谢 感谢新桥医院泌尿外科医工结合团队、医务人员对鞘管研制及实验操作的技术支持| [1] |
DE CONINCK V, KELLER E X, RODRÍGUEZ-MONSALVE M, et al. Systematic review of ureteral access sheaths: facts and myths[J]. BJU Int, 2018, 122(6): 959-969. DOI:10.1111/bju.14389 |
| [2] |
SENER T E, CLOUTIER J, VILLA L, et al. Can we provide low intrarenal pressures with good irrigation flow by decreasing the size of ureteral access sheaths?[J]. J Endourol, 2016, 30(1): 49-55. DOI:10.1089/end.2015.0387 |
| [3] |
TRAXER O, THOMAS A. Prospective evaluation and classification of ureteral wall injuries resulting from insertion of a ureteral access sheath during retrograde intrarenal surgery[J]. J Urol, 2013, 189(2): 580-584. DOI:10.1016/j.juro.2012.08.197 |
| [4] |
DELTO J C, WAYNE G, SIDHU A, et al. The single wire ureteral access sheath, both safe and economical[J]. Adv Urol, 2016, 2016: 6267953. DOI:10.1155/2016/6267953 |
| [5] |
LOFTUS C J, GANESAN V, TRAXER O, et al. Ureteral wall injury with ureteral access sheaths: A randomized prospective trial[J]. J Endourol, 2019.[Epub ahead of print]. DOI: 10.1089/end.2018.0603.
|
| [6] |
胡文刚, 黄赤兵, 冯嘉瑜, 等. 多用途透明泌尿系统模型的设计[J]. 生物医学工程学杂志, 2014, 31(2): 293-297, 313. HU W G, HUANG C B, FENG J Y, et al. Design of a multifunctional and transparent urinary system model[J]. J Biomed Eng, 2014, 31(2): 293-297, 313. DOI:10.7507/1001-5515.20140055 |
| [7] |
SCHOENTHALER M, BUCHHOLZ N, FARIN E, et al. The post-ureteroscopic lesion scale(PULS):a multicenter video-based evaluation of inter-rater reliability[J]. World J Urol, 2014, 32(4): 1033-1040. DOI:10.1007/s00345-013-1185-1 |
| [8] |
ÖZSOY M, KYRIAZIS I, VRETTOS T, et al. Histological changes caused by the prolonged placement of ureteral access sheaths: an experimental study in Porcine model[J]. Urolithiasis, 2018, 46(4): 397-404. DOI:10.1007/s00240-017-1007-9 |
| [9] |
DE S, SARKISSIAN C, TORRICELLI F C, et al. New ureteral access sheaths: a double standard[J]. Urology, 2015, 85(4): 757-763. DOI:10.1016/j.urology.2014.07.009 |
| [10] |
PATEL N, MONGA M. Ureteral access sheaths: a comprehensive comparison of physical and mechanical properties[J]. Int Braz J Urol, 2018, 44(3): 524-535. DOI:10.1590/S1677-5538.IBJU.2017.0575 |
| [11] |
HARPER J D, EBRAHIMI K Y, AUGE B K, et al. Comparison of a novel radially dilating balloon ureteral access sheath to a conventional sheath in the Porcine model[J]. J Urol, 2008, 179(5): 2042-2045. DOI:10.1016/j.juro.2007.12.042 |
| [12] |
KOURAMBAS J, BYRNE R R, PREMINGER G M. Does a ureteral access sheath facilitate ureteroscopy?[J]. J Urol, 2001, 165(3): 789-793. DOI:10.1097/00005392-200103000-00012 |
| [13] |
LILDAL S K, SØRENSEN F B, ANDREASSEN K H, et al. Histopathological correlations to ureteral lesions visualized during ureteroscopy[J]. World J Urol, 2017, 35(10): 1489-1496. DOI:10.1007/s00345-017-2035-3 |
| [14] |
MIERNIK A, WILHELM K, ARDELT P U, et al. Standardized flexible ureteroscopic technique to improve stone-free rates[J]. Urology, 2012, 80(6): 1198-1202. DOI:10.1016/j.urology.2012.08.042 |
| [15] |
王洛夫, 江军, 靳风烁, 等. 输尿管镜手术并发症及防治措施[J]. 第三军医大学学报, 2004, 26(9): 811-813. WANG L F, JIANG J, JIN F S, et al. Complications and management of ureteroscopy[J]. J Third Mil Med Univ, 2004, 26(9): 811-813. DOI:10.3321/j.issn:1000-5404.2004.09.020 |



