医源性输精管损伤是指由医疗性操作导致的输精管损伤。由于男性生殖系统由左右两侧独立且对称的生精器官(睾丸)及精道系统(主要指输精管)组成,当单侧输精管受损时如患者生育功能不受影响,往往难以确定医源性输精管损伤的存在。只有当对侧生精异常和/或合并对侧精道系统异常,或者双侧输精管同时或先后受损,患者因不育就诊时才得以发现。因此,依据临床情况推断,医源性输精管损伤的发生率远高于其诊断率。医源性输精管损伤除因绝育手术行输精管结扎之外,通常发生在腹股沟区域。SHEYNKIN等[1]对472例有腹股沟区或会阴区手术史者的梗阻性无精子症患者的临床资料进行统计分析发现,7.2%的患者存在医源性输精管损伤,其中多数为幼儿时期腹股沟疝手术损伤(占59%),其次为成人腹股沟疝手术(29%)。早在20世纪90年代,国内外学者开始尝试开放手术复通输精管,均取得较为满意的疗效。随着显微外科技术的发展,医源性输精管损伤后梗阻的复通率进一步提高。本研究收集2014年1月至2018年6月就诊于本院因多年不育伴有腹股沟疝手术史,且经检查诊断为梗阻性无精子症的患者17例,行显微镜手术探查,16例患者发现单侧或双侧医源性腹股沟区输精管损伤,分析其临床诊治经验,以提高对本病的认识。
1 资料与方法 1.1 临床资料本研究经本院伦理委员会审批通过(2018-85),参考梗阻性无精子症定位诊断的相关文献[2-3],收集本院2014年1月至2018年6月诊断为梗阻性无精子症且有腹股沟疝手术史的住院患者17例。纳入标准:①年龄18~40岁;②诊断为梗阻性无精子症,且有自然生育需求;③有明确腹股沟疝手术史,其中单侧手术者4例,双侧手术者13例。排除标准:①有泌尿生殖系结核病史;②合并凝血功能异常;③合并慢性精囊炎致射精管梗阻。所有患者术前多次精液常规检查显示:精液量均正常,离心未找到精子;精浆生化检查果糖水平正常,中性α-糖苷酶水平明显低于正常;性激素全套检查显示LH、FSH、T均处于正常水平;经直肠前列腺及精囊彩超或盆腔MR扫描排除精囊异常及射精管梗阻。查体:除1例患者右侧睾丸缺如外,余16例患者双侧睾丸大小、质地正常,睾丸体积(15.7±4.5)cm3,双侧附睾饱满,未扪及异常结节,1例患者阴囊部未扪及左侧输精管,右侧输精管可及,余16例患者双侧输精管可在阴囊部皮下清晰扪及。
1.2 手术过程患者采用硬腰联合麻醉,取平卧位,常规消毒、铺巾,留置导尿。13例双侧疝手术者直接取原腹股沟区手术切口,其中1例右侧睾丸缺如者仅作左侧腹股沟区探查,其余均为双侧探查。逐层切开腹壁,打开腹股沟管,游离精索后提起,拇指和食指指腹触诊输精管寻找可能的离断或损伤部位,并在外环口和内环口之间于显微镜下仔细探查确认输精管损伤部位,发现输精管多在内环口平面完全离断(图 1A),或有纤细瘢痕条索状组织连接远近两端输精管(图 1B)。充分松解输精管两断端,切除瘢痕组织,分别探查输精管两断端的通畅性。向输精管远睾端内插入24G静脉留置针套管,注入10~20 mL生理盐水证实远睾端通畅,挤压附睾见输精管近睾端溢出乳白色或淡黄色液体,吸取少许液体涂片后显微镜下观察找到精子或精子碎片,证实近睾端通畅。在手术显微镜下行输精管对端吻合术(vasovasostomy, VV)。用1.0 mm记号笔在输精管两断端断面作等距六点标记,9-0不可吸收线对端缝合黏膜层,8-0不可吸收线间断缝合浆肌层加固,然后用5-0丝线缝合固定输精管周围筋膜组织2~3针,以减低输精管吻合口张力。其中1例探查未见腹股沟区输精管损伤,进一步阴囊探查发现双侧附睾梗阻,行显微镜下标准2针套叠式双侧输精管附睾端侧吻合术(vasoepididymostomy,VE)。主要方法:在附睾体部或头部打开附睾被膜,寻找管腔饱满充盈的附睾管作为备吻合区,采用“单针法”预置10-0尼龙线,显微手术刀纵行切开预置缝线的附睾管,见有多量稀薄乳白色附睾液溢出,吸取附睾液涂片镜下观察存在精子,证实此处附睾管通畅,采用两针纵向套叠式端侧吻合输精管断端及附睾管切口,9-0不可吸收线将输精管外膜与附睾被膜间断缝合。
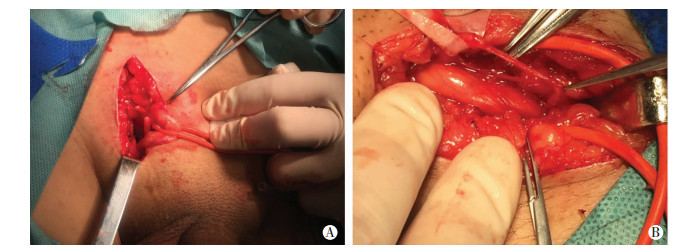
|
| A:输精管在内环口附近完全离断,两断端间距小于2 cm;B:输精管两断端间为纤维条索样组织相连,两断端间距长约3 cm(左侧为输精管近睾端,右侧为输精管远睾端) 图 1 术中所见输精管损伤情况 |
4例有单侧疝手术史者先探查阴囊,分侧打开睾丸鞘膜腔,将双侧睾丸附睾提出,游离并探查阴囊部双侧输精管,发现1例患者未手术侧(左侧)输精管缺如,其余患者双侧输精管如常。于输精管近附睾尾部区域切开半圈,挤压附睾吸取输精管切口近睾端液体涂片,发现4例疝手术侧近睾端均通畅,同上法行注水试验或结合斑马导丝插管探查证实疝手术侧输精管在腹股沟管区域存在梗阻。探查未手术侧输精管显示切口远睾端通畅,挤压附睾吸取输精管切口近睾端液体涂片,发现3例患者附睾尾部液体均无精子,表明附睾尾部均不通畅。关闭疝手术侧输精管切口继续行腹股沟区探查,有条件者均行显微镜下VV,未手术侧因附睾尾部梗阻进一步行2针套叠式VE。
1.3 术后处理及随访17例患者术后予常规抗感染、镇痛等对症治疗。术后4周内避免同房及剧烈活动,术后8周开始门诊复诊及电话随访,每月查1次精液常规直至患者配偶受孕或失访。精液常规查到精子证实输精管复通成功,患者配偶自然妊娠或分娩即自然受孕成功。
2 结果17例患者(33例次输精管,1例次因单侧睾丸缺如未探查)均进行了手术探查。13例有双侧疝手术史者行25例次输精管探查,其中5例患者共8例次(3例患者为双侧,2例患者为单侧)因输精管损伤段过长,多部位梗阻或未能找到远睾端断端,而放弃进行吻合。1例患者双侧腹股沟区探查均未发现梗阻,阴囊探查发现梗阻位于附睾平面,遂行双侧VE,其余15例次成功实施VV。4例有单侧疝手术史者探查(8例次输精管探查)结果显示,疝手术侧探查确认1例输精管长段多部位梗阻放弃,其余3例患者成功进行了VV,非手术侧探查确认1例患者输精管缺如,其余3例存在附睾梗阻,遂行非手术侧VE(表 1)。总结腹股沟疝手术对输精管造成的损伤,分为下列几种情况:内环口平面短距离离断(两断端间距1~2 cm):11例次;内环口平面短距离局限性闭塞(两断端间距1~2 cm):9例次;腹股沟区域长距离离断(两断端距离大于3 cm):2例次;远睾端断端消失或无法探及(内环口以上及膀胱后方区域均未能发现远睾端断端):5例次;未见损伤:2例次。具体见表 2。术后随访7个月至3年(19.6±9.5个月),复查精液常规查见精子者13例,精子密度(33.1±25.6)×106/L,精道复通率为74.6%。配偶自然受孕成功者6例,自然受孕率为35.3%,与国内李朋等[4]研究结果一致。此外有3例借助试管婴儿技术受孕成功。
| 疝手术史 | n | 输精管探查例次 | 精道复通例次 | ||
| VV | VE | 仅探查 | |||
| 双侧 | 13 | 25a | 15 | 2 | 8 |
| 单侧 | 4 | 8b | 3 | 3 | 2 |
| 合计 | 17 | 33 | 18 | 5 | 10 |
| a:1例患者因右侧睾丸缺如仅行左侧手术探查;b:1例患者因左侧输精管缺如仅行右侧精道吻合 | |||||
| 疝手术史 | n | 短距离离断 | 长距离离断 | 局限性闭塞 | 远端未探及 | 无损伤 |
| 双侧 | 13 | 8 | 2 | 8 | 5 | 2 |
| 单侧 | 4 | 3 | 0 | 1 | 0 | 0 |
| 合计 | 17 | 11 | 2 | 9 | 5 | 2 |
3 讨论
男性幼儿时期腹股沟区手术(以腹股沟疝手术为代表)是导致医源性腹股沟区输精管损伤的主要原因。由于幼儿时期男性生殖系统发育缓慢,输精管纤细,部分病例可能存在输精管走形变异(比如走形于精索的侧方或前方),且该类手术常由基层医院普外科医师执刀进行,如术者对腹股沟管内局部解剖不够熟悉,操作不够细致,或出血导致术区视野不佳,尤其是在内环口平面进行荷包缝合时,如果精索和疝囊颈部分离不够充分,则误伤输精管的可能性大大增加。输精管损伤方式包括钳夹、电灼、误扎、误切,甚至暴力扯断等。成人无张力疝修补术时使用的补片同样可刺激切口局部纤维组织增生导致腹股沟区输精管梗阻[5]。研究表明儿童时期有腹股沟疝手术史的不育症患者中输精管梗阻的发生率高达26.7%[6]。本组17例有单侧或双侧腹股沟疝手术史的梗阻性无精子症患者中,手术探查证实16例患者疝手术侧均存在明确的输精管损伤后梗阻,且损伤位置多临近内环口平面或位于腹股沟管上段,其中约74.1%(20/27)的损伤情况为内环口平面的输精管短距离离断或局限性闭塞。同时发现,如果早期的损伤致输精管完全离断,随着患者的生长发育,不排除其远睾端有退缩至盆腔内且发育滞后,无法寻及的可能性。分析所有未能进行精道复通的9例次手术,3例患者5例次在内环口以上腹膜后区域反复探查,包括输精管跨越髂血管区域及膀胱后方,均未能找到远睾端,最终只得放弃。3例患者4例次术中虽发现两侧断端,但远睾端(主要指输精管远端或射精管水平)或/和近睾端探查发现存在另外1处以上部位梗阻,无法手术复通。
本研究发现,即便幼儿时期仅因单侧腹股沟疝手术发生医源性输精管损伤,也有成年后出现梗阻性无精子症的可能性,本组4例患者出现该情况,手术探查证实除疝手术侧明确发生输精管损伤后梗阻外,1例患者非手术侧恰好为输精管缺如,另外3例患者非手术侧由于附睾炎等因素等诱发附睾梗阻,从而导致单侧疝手术后梗阻性无精子症。对于那些仅接受过单侧疝手术的输精管损伤患者,如其成年后生育功能未受影响,则往往难以发现实际已经发生的医源性单侧输精管损伤。因此,客观上由于疝手术导致的输精管损伤可能远高于临床所见。这就要求术者在进行腹股沟疝手术时高度重视解剖层次,精细操作,尽量降低医源性输精管损伤的风险,比如借助手术显微镜[7]。
对于有生育要求的医源性输精管损伤成年患者,早期国内外学者多采用开放手术尝试输精管再通,并积累了一定的经验,但是由于输精管损伤梗阻部位及长度的不可预测性,直接探查腹股沟区面临寻找远睾端输精管困难及直接对端吻合困难等难题,且手术耗时长,疗效有限[1, 8-10]。因此有学者提出采取改变输精管解剖途径的“短路”方法,通过闭孔或耻骨结节上方转移输精管,可显著缩短吻合手术所需的输精管长度,保证其两断端无张力吻合[8, 11-12]。SHAEER等[13]报道采用腹腔镜技术将盆段输精管部分游离后自内环口处离断然后从外环口处戳孔引出,旷置腹股沟段输精管,对端吻合输精管两端,复通成功率为68%。随着显微技术的发展,借助手术显微镜精细解剖、精准吻合输精管避免了传统开放手术下输精管管腔黏膜对位不准确、微组织嵌入等缺点,输精管复通成功率更高,成为目前治疗腹股沟区输精管损伤后梗阻的首选推荐方案[14-16]。国内部分学者采用腹腔镜联合显微外科技术治疗此类输精管损伤后梗阻,为患者提供了更为有效的技术保障[3, 17-19]。我们在对这类患者实施手术探查时均采用原手术切口进行腹股沟探查,寻找输精管断端困难时再向上或向下延长切口,未进行腹腔镜下探查,结果显示,81.5%(22/27)的情况可顺利找到输精管梗阻的远近端,并有66.7%(18/27)的情况可顺利进行吻合,而无须借助腹腔镜探查。仅有18.5%(5/27)的情况是由于输精管缺损过长,远睾端过深或其他未知的情况,导致通过腹股沟切口进行探查难以寻及远睾端输精管。基于本组研究结果,我们认为针对该类患者的手术策略应该是首选腹股沟原手术切口作为探查切口,而术中在腹股沟区未能找到远睾端输精管断端时,再积极借助于腹腔镜技术寻找远睾端,可能有利于进一步提高该类情况的处理成功率。
综上所述,我们认为医源性腹股沟区输精管损伤的首选治疗是输精管显微手术复通,与最新欧洲泌尿外科指南(2018年版)建议一致[20]。由于医源性腹股沟区输精管损伤可能出现输精管长段缺损、远睾端回缩、继发附睾管梗阻等,术者同时掌握显微镜及腹腔镜技术能最大程度提高手术的复通率。若术者单位具备冷冻精子条件,可将术中获得的精子冻存以备手术失败时作辅助生殖使用[4]。如患者输精管复通手术失败或夫妇一方或双方存在其他不孕不育因素,可以考虑尝试辅助生殖技术。
| [1] | SHEYNKIN Y R, HENDIN B N, SCHLEGEL P N, et al. Microsurgical repair of iatrogenic injury to the vas deferens[J]. J Urol, 1998, 159(1): 139–141. DOI:10.1016/S0022-5347(01)64036-9 |
| [2] |
袁谦, 江洪涛, 白忠原, 等. 梗阻性无精子症的定位诊断及病因分析[J].
中国男科学杂志, 2013, 27(4): 53–55.
YUAN Q, JIANG H T, BAI Z Y, et al. Localization and etiological analysis of obstructive azoospermia[J]. Chin J Androl, 2013, 27(4): 53–55. DOI:10.3969/j.issn.1008-0848.2013.04.014 |
| [3] |
江洪涛, 刘增钦, 郭吉楠, 等. 医源性输精管损伤致梗阻性无精子症的诊断和外科治疗[J].
中华泌尿外科杂志, 2016, 37(1): 52–56.
JIANG H T, LIU Z Q, GUO J N, et al. Diagnosis and surgical treatment of obstructive azoospermia due to iatrogenic vas duct injury[J]. Chin J Urol, 2016, 37(1): 52–56. DOI:10.3760/cma.j.issn.1000-6702.2016.01.015 |
| [4] |
李朋, 陈慧兴, 黄煜华, 等. 双侧斜疝术后输精管道损伤相关梗阻性无精子症的手术策略分析[J].
中华生殖与避孕杂志, 2017, 37(4): 272–275.
LI P, CHEN H X, HUANG Y H, et al. The strategy of surgical treatment of obstructiveazoospermia combined with injury to bilateral vas deferens after bilateral inguinal hernia repair[J]. Chin J Reprod Contracep, 2017, 37(4): 272–275. |
| [5] | WITKOWSKI P, TRABUCCO E E. Is there an increased risk of the vas deferens occlusion after mesh inguinalhernioplasty and what can we do about it?[J]. Ann Surg, 2007, 245(1): 153–154. DOI:10.1097/01.sla.0000245517.03031.d7 |
| [6] | MATSUDA T. Diagnosis and treatment of post-herniorrhaphy vas deferens obstruction[J]. Int J Urol, 2000, 7(Suppl): S35–S38. DOI:10.1046/j.1442-2042.2000.00171.x |
| [7] | SCHULSTER M L, COHN M R, NAJARI B B, et al. Microsurgically assisted inguinal hernia repair and simultaneous male fertility procedures: rationale, technique and outcomes[J]. J Urol, 2017, 198(5): 1168–1174. DOI:10.1016/j.juro.2017.06.072 |
| [8] |
朱雪阳, 曾青, 钟狂飚. 医源性双侧输精管损伤(附3例报告)[J].
中国男科学杂志, 2001, 15(3): 196–198.
ZHU X Y, ZENG Q, ZHONG K B. Iatrogenic injury to bilateral vas deferens (3 cases report)[J]. Chin J Androl, 2001, 15(3): 196–198. DOI:10.3969/j.issn.1008-0848.2001.03.019 |
| [9] |
薄立伟, 曹恒海, 马秀丽, 等. 腹股沟疝修补术致双侧输精管梗阻的临床研究[J].
中国计划生育学杂志, 2007, 15(3): 165–167.
BO L W, CAO H H, MA X L, et al. Clinical study of inguinal herniorrhaphyinduced bilateral vas deferens obstructions[J]. Chin J Fam Plan, 2007, 15(3): 165–167. DOI:10.3969/j.issn.1004-8189.2007.03.013 |
| [10] | SHIN D, LIPSHULTZ L I, GOLDSTEIN M, et al. Herniorrhaphy with polypropylene mesh causing inguinal vasal obstruction: A preventable cause of obstructive azoospermia[J]. Ann Surg, 2005, 241(4): 553–558. DOI:10.1097/01.sla.0000157318.13975.2a |
| [11] | BUCH J P, WOODS T. Retroperitoneal mobilization of the vas deferens in the complex vasovasostomy[J]. Fertil Steril, 1990, 54(5): 931–933. DOI:10.1016/S0015-0282(16)53959-4 |
| [12] |
吴天鹏, 张孝斌, 刘修恒, 等. 医源性双侧输精管损伤诊治体会[J].
生殖医学杂志, 2003, 12(3): 160–162.
WU T P, ZHANG X B, LIU X H, et al. Clinical analysis of iatrogenic injury to bilateral vas deferens[J]. J Reprod Med, 2003, 12(3): 160–162. DOI:10.3969/j.issn.1004-3845.2003.03.007 |
| [13] | SHAEER O K, SHAEER K Z. Pelviscrotalvasovasostomy: refining and troubleshooting[J]. J Urol, 2005, 174(5): 1935–1937. DOI:10.1097/01.ju.0000176738.55343.75 |
| [14] | MUI P, PERKINS A, BURROWS P J, et al. The need forepididymovasostomy at vasectomy reversal plateaus in older vasectomies: A study of 1229 cases[J]. Andrology, 2014, 2(1): 25–29. DOI:10.1111/j.2047-2927.2013.00143.x |
| [15] | CROSNOE L E, KIM E D, PERKINS A R, et al. Angled vas cutter for vasovasostomy: technique and results[J]. Fertil Steril, 2014, 101(3): 636–639.e2. DOI:10.1016/j.fertnstert.2013.11.014 |
| [16] | GROBER E D, KARPMAN E, FANIPOUR M. Vasectomy reversal outcomes among patients withvasal obstructive intervals greater than 10 years[J]. Urology, 2014, 83(2): 320–323. DOI:10.1016/j.urology.2013.09.016 |
| [17] |
刘毅东, 陈向锋, 平萍, 等. 显微外科吻合术治疗医源性腹股沟输精管梗阻[J].
中国男科学杂志, 2008, 22(9): 35–36.
LIU Y D, CHEN X F, PING P, et al. Microsurgical treatment for obstructive azoospermia induced by inguinal surgery[J]. Chin J Androl, 2008, 22(9): 35–36. DOI:10.3969/j.issn.1008-0848.2008.09.009 |
| [18] |
司徒杰, 张浩, 方友强, 等. 腹腔镜辅助输精管吻合术治疗双侧疝修补术后梗阻性无精症一例并文献复习(附视频)[J].
中华腔镜泌尿外科杂志(电子版), 2012, 6(6): 461–463.
SITU J, ZHANG H, FANG Y Q, et al. Laparoscopy-assisted vasovasostomy in the treatment of inguinal vasal obstructive azoospermia owing to inguinal hernia repair: A case report and review of the literature[J]. Chin J Endourol(Electr Vers), 2012, 6(6): 461–463. DOI:10.3877/cma.j.issn.1674-3253.2012.06.011 |
| [19] |
王磊, 刘智勇, 朴曙光, 等. 医源性双侧输精管损伤致无精子症的手术治疗经验总结[J].
中华男科学杂志, 2016, 22(7): 626–629.
WANG L, LIU Z Y, PIAO S G, et al. Surgical treatment of azoospermia caused by iatrogenic injury to bilateral vas deferens[J]. Nat J Androl, 2016, 22(7): 626–629. DOI:10.13263/j.cnki.nja.2016.07.010 |
| [20] | JUNGWIRTH A, DIEMER T, KOPA Z, et al. European association of urology guidelines on male infertility[EB/OL].[2019-01-12]. |



