2. 400001 重庆,重庆市急救中心肝胆外科;
3. 400038 重庆,陆军军医大学(第三军医大学)第一附属医院重症医学科
2. Department of Hepatobiliary Surgery, Chongqing Emergency Center, Chongqing, 400001;
3. Department of Critical Care Medicine, First Affiliated Hospital, Army Medical University (Third Military Medical University), Chongqing, 400038, China
妊娠期急性胰腺炎(acute pancreatitis in pregnancy, APIP)严重威胁母亲和胎儿生命安全,可发生于妊娠各个时期,尤以中晚期多见,约占整个孕期的79%[1-2]。孕期激素、饮食、子宫增大压迫和胆汁逆流入胰管等因素造成血脂升高[3],促进胆汁分泌和结石形成,逆流胆汁激活胰酶从而诱发APIP[4-6]。组织释放大量细胞因子、炎性介质和血管活性物质导致胰腺坏死、心血管损伤和肝肾功能不全,进而诱发多器官功能障碍综合征(multiple organ dysfunction syndrome, MODS),并且这些毒素和活性物质容易导致胎儿宫内窘迫,严重威胁母婴安全。
由于APIP起病急、进展快,诊断治疗难度较大。短期内尽快降低血脂,清除炎性介质细胞因子是治疗该病的关键点之一,而目前临床治疗手段乏力。血液净化技术的好处是最直接迅速地清除血液中有害物质,同时可减少部分药物的使用,避免药物对于孕妇和胎儿的副作用。大量临床实践证明连续性血浆滤过吸附(continuous plasma filtration adsorption, CPFA)对治疗重症急性胰腺炎极其重要且安全、有效,可显著改善临床症状、缩短病程,降低全身炎症反应综合征和MODS的发生率[7-13]。但目前很少有血浆滤过吸附技术应用于治疗APIP的报道,仅有黄智等[14]曾报道应用血浆置换治疗APIP获得良好的临床效果。
1998年TETTA等[15]提出CPFA治疗模式,联合血液滤过和吸附作用可更好地清除大分子和小分子物质,同时通过补充置换液,调节机体水、电解质和酸碱平衡,维持内环境的相对稳定。国内外大量CPFA治疗各种危重症的临床研究取得了良好的救治效果[16-21]。本研究收集了重庆市3家医院收治的18例CPFA治疗APIP的临床资料,描述性分析治疗前后血液中主要促炎/抗炎因子水平、免疫平衡状态指标和急性生理与慢性健康评估(APACHE)Ⅱ评分的变化,旨在探讨CPFA对于APIP的治疗效果,现报告如下。
1 对象与方法 1.1 一般资料收集2010年1月至2016年11月重庆市妇幼保健院、重庆市急救中心和陆军军医大学第一附属医院3家医院收治的18例APIP患者,平均年龄29.5岁;首次妊娠12例,再次妊娠6例;孕期16~39周不等。全部符合APIP的临床诊断;APACHEⅡ评分11~28(18.0±3.8)分。
1.2 纳入与排除标准纳入标准:①年龄为25~40岁孕妇;②符合APIP诊断标准[3-4];③APACHEⅡ评分大于或等于8分;④无CPFA治疗的绝对禁忌证;⑤近3个月未参加其他临床研究;⑥依从性好并签署知情同意书。
排除标准:①高度过敏体质;②有严重心、肝、肾功能障碍及造血系统合并症等疾病者;③患有精神障碍、癫痫;④血液净化治疗相关禁忌证。
1.3 方法 1.3.1 常规治疗APIP的方法患者均给予禁食、胃肠减压,补液纠正水电解质紊乱,早期积极扩容防治休克,选用以头孢菌素为主的抗生素防治感染,用复方丹参注射液联合羟乙基淀粉等改善机体微循环。胎儿未足月者可静脉滴注硫酸镁抑制宫缩,维持妊娠至足月,同时静脉应用地塞米松促使胎儿肺成熟。
1.3.2 CPFA治疗APIP的方法在常规治疗基础上,生命体征平稳、无出血倾向等血浆滤过吸附禁忌证、综合判断能够耐受CPFA的患者,分别于起病后1~5(2.0±2.1)d应用CPFA模式治疗(图 1),股静脉或中心静脉双腔留置导管建立血管通路,治疗过程中常规行心电图、血压、脉搏、体温、电解质、凝血功能等监测。
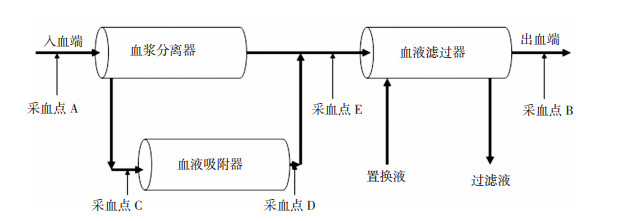
|
| 图 1 连续性血浆滤过吸附(CPFA)治疗模式 |
1.3.2.1 设备耗材
君肯55X血液净化机、PN2000N血浆分离器、AN69血液滤过器、HA330型血液吸附器。设备耗材均按说明书进行预处理。
1.3.2.2 主要治疗参数及治疗频率入血端全血流量为120 mL/min,血浆吸附流量为25 mL/min,血液滤过采用前置换,超滤量为3 mL/min。每例患者治疗2次,间隔时间为3~4 d,每次治疗时间为8 h。
1.3.2.3 局部肝素化进行抗凝血管通路建立成功后首先按照1.0 mg/kg剂量给患者注入普通肝素,治疗过程中在CPFA装置入血端按照15 mg/h的剂量维持,并于CPFA装置出血端注入等量鱼精蛋白中和,治疗结束30 min前停止使用肝素和鱼精蛋白。治疗过程中监测患者全血活化凝血时间,控制在180~240 s。
1.3.2.4 血液标本采集第1次治疗时采集A、B点血样,分别用于CPFA治疗前、后指标检测(记为A1、B1);采集C、D点血样,分别用于血液吸附前、后指标检测;采集E点血样和B点血样(B1)用于血液滤过前后指标检测。第2次治疗时仅采集A、B点血样,分别用于CPFA治疗前、后指标检测(记为A2、B2),见图 1。
1.4 观察指标 1.4.1 细胞因子及其受体检测ELISA试剂盒检测各采血点血浆中TNF-α、IL-1β、IL-6、IL-1ra、IL-10、sTNFR-Ⅰ及sTNFR-Ⅱ表达水平,并计算sTNFR/TNF-α。采用流式细胞仪检测外周血CD14+单核细胞表面人类白细胞抗原DR位点(HLA-DR)表达率。
1.4.2 APACHEⅡ评分记录18例患者治疗前后的APACHEⅡ评分。
1.4.3 血清淀粉酶活性变化采用酶速率法(37℃)记录治疗前后血清淀粉酶变化情况。
2 结果 2.1 CPFA治疗后细胞因子水平的改变第1次CPFA治疗后(A1 vs B1)血浆TNF-α、IL-1β、IL-6、IL-10水平明显下降;血液吸附后(C vs D)血浆TNF-α、IL-1β、IL-6水平明显降低,IL-10水平变化不明显;血液滤过后(E vs B1)血浆TNF-α、IL-1β、IL-6、IL-10水平变化不明显(表 1)。第2次CPFA治疗后(A2 vs B2)血浆TNF-α、IL-1β、IL-6水平明显降低;其他指标变化不明显(表 2)。第1次治疗开始前的入血端和第2次治疗结束后的出血端检测值比较(A1 vs B2):血浆中TNF-α、IL-1β、IL-6和IL-10水平明显降低;其余细胞因子水平变化不明显(表 3)。
| 采血点 | TNF-α /pg·mL-1 |
IL-1β /ng·mL-1 |
IL-6 /pg·mL-1 |
IL-10 /pg·mL-1 |
IL-1ra /pg·mL-1 |
sTNFR-Ⅰ /ng·mL-1 |
sTNFR-Ⅱ /ng·mL-1 |
| A1 | 431±52 | 91±15 | 295±47 | 403±75 | 400±146 | 0.092±0.038 | 0.19±0.01 |
| B1 | 241±41 | 48±10 | 150±25 | 190±39 | 338±107 | 0.075±0.033 | 0.18±0.06 |
| C | 432±52 | 98±16 | 278±45 | 371±50 | 401±131 | 0.090±0.032 | 0.18±0.01 |
| D | 285±33 | 52±13 | 150±38 | 302±43 | 359±109 | 0.076±0.051 | 0.18±0.02 |
| E | 282±52 | 74±22 | 214±55 | 254±55 | 360±139 | 0.076±0.023 | 0.18±0.04 |
| 采血点 | TNF-α /pg·mL-1 |
IL-1β /ng·mL-1 |
IL-6 /pg·mL-1 |
IL-10 /pg·mL-1 |
IL-1ra /pg·mL-1 |
sTNFR-Ⅰ /ng·mL-1 |
sTNFR-Ⅱ /ng·mL-1 |
| A2 | 301±56 | 70±11 | 251±44 | 309±200 | 356±112 | 0.078±0.044 | 0.18±0.02 |
| B2 | 138±32 | 36±9 | 109±32 | 233±178 | 287±121 | 0.076±0.018 | 0.18±0.01 |
| 采血点 | TNF-α /pg·mL-1 |
IL-1β /ng·mL-1 |
IL-6 /pg·mL-1 |
IL-10 /pg·mL-1 |
IL-1ra /pg·mL-1 |
sTNFR-Ⅰ /ng·mL-1 |
sTNFR-Ⅱ /ng·mL-1 |
| A1 | 431±52 | 91±15 | 295±47 | 403±75 | 400±146 | 0.092±0.038 | 0.19±0.01 |
| B2 | 138±32 | 36±9 | 109±32 | 233±178 | 287±121 | 0.076±0.018 | 0.18±0.01 |
2.2 2次CPFA治疗后其他指标变化
经过2次CPFA治疗,患者外周血CD14+单核细胞表面HLA-DR的表达率、sTNFR/TNF-α显著改善,APACHEⅡ评分明显降低,患者血清淀粉酶水平明显降低(表 4)。
| 检测时相点 | HLA-DR表达率(%) | sTNFR /TNF-α |
APACHEⅡ评分/分 | 血清淀粉酶/U·L-1 |
| 治疗前 | 38±11 | 0.654±0.08 | 18.0±3.8 | 483±136 |
| 治疗后 | 82±21 | 1.361±0.10 | 6.8±1.4 | 76±36 |
2.3 预后情况
18例患者在常规治疗基础上经过2次CPFA治疗后均康复,血清淀粉酶恢复正常,所有患者治疗过程顺利,未出现凝血、出血、低血压、过敏等不良反应。出院后随访半年,妊娠结局良好,均为足月分娩,无1例窒息或早产发生。
3 讨论重症急性胰腺炎起病急,变化快而凶险,常并发多器官衰竭(multiorgan failure, MOF)[22],妊娠期急性胰腺炎APIP是严重危害孕妇和胎儿的重症,也是MODS常见诱因之一[1-3]。既往研究表明APIP发病率仅为1/1 000~1/12 000[1],近年来已呈现逐渐增加的趋势,且发病率随胎龄的增加而升高[2]。和其他危重症机制一样,APIP病程中活化的单核细胞、中性粒细胞、淋巴细胞等释放出大量促炎因子,如TNF-α、IL-1β、IL-6以及抗炎因子,如sTNFR-Ⅰ、sTNFR-Ⅱ、IL-1ra和IL-10等,从而形成复杂的级联反应并导致脏器组织损害。大量细胞因子、炎症介质持续过度释放引起广泛性效应,造成血管内皮和远隔器官损伤,导致发生SIRS甚至MODS[23-25]。研究表明,炎症介质水平和APIP患者预后密切相关,如何有效清除过度释放的各种细胞因子、重塑机体免疫平衡成为治疗的一个关键问题[26]。由于机体内细胞因子的种类和数量众多,并且还存在大量未知的致病物质,针对一种或几种炎症因子的措施难以奏效,所以这种高细胞因子血症的临床预防和治疗一直是国内外医学界研究的热点和难点。
近年来血液净化得到迅猛发展,血液净化能最快速有效地清除体内相关致病物质、炎性介质和细胞因子,而且连续性血液滤过吸附治疗有拦河网一样的特点,即不管是已知的还是未知的致病物质,只要符合其清除特质,都能够很好地去除,非常适合治疗高细胞因子血症这类具有极其复杂的发病机制网络的病例。同时应用CPFA治疗,可以适当减少临床其他药物的使用,从而减少药物对于胎儿可能产生的毒副作用,收到双重的效果。理论上CPFA对于治疗APIP具有极大的价值,近些年,CPFA发展更加迅猛,治疗各种危重症的报道层出不穷,但尚少见于用于治疗APIP的相关报道。我们推测可能是由于CPFA治疗APIP的难度较大,以及孕妇进行长时间CPFA治疗风险较大,需要比一般患者保持更加平稳的血流动力学,故我们调低了血液滤过吸附治疗的流速,全血流速从150 mL/min下降到120 mL/min,血浆分离速度从35 mL/min下降到25 mL/min,超滤量从5 mL/min下降到3 mL/min,尽可能保证血流动力学平稳。但随之而来的另一个重要问题是抗凝,因为较低的流速容易导致体外循环凝血,并且孕妇凝血机制较普通人更加复杂,一般处于高凝状态,而在APIP时凝血机制还受到更多因素影响,这些情况极大地增加了CPFA的抗凝难度。鉴于低分子肝素一旦过量不易纠正,容易导致出血倾向,所以采用普通肝素的局部肝素化方法,并适当增加了肝素用量避免体外循环凝血,在回血端用等量鱼精蛋白中和肝素,防止对孕妇凝血状态产生影响。治疗过程中密切监测患者全血活化凝血时间,控制在180~240 s,同时密切观察体外循环管路和容器内是否存在凝血的预兆并及时调整处理。最终在治疗过程中,没有1例患者因为体外循环抗凝而出现相关问题,治疗得以顺利进行。
本研究发现,经过2次CPFA治疗,血浆中IL-1β、IL-6、TNF-α、IL-10水平显著下降;血液吸附和血液滤过均可清除上述细胞因子,但血液吸附清除能力明显强于血液滤过,这和文献[8]的研究一致。由于血液吸附器存在吸附剂容量有限的问题,血液滤过可作为必要的有效补充,更为关键的是通过血液滤过置换液的补充可以有效调节酸碱电解质平衡,维持机体内环境稳定,而血液吸附却没有这种功能,两者联合应用明显有取长补短的作用。同时我们也观察到:IL-1ra、sTNFR-Ⅰ与sTNFR-Ⅱ等在CPFA治疗前后下降不明显,而IL-1ra/ IL-1β和sTNFR/TNF-α水平明显增高,凸显了血液滤过吸附治疗“削峰平谷”样的作用[19-21]。这种作用调整了促炎/抗炎因子比例,利于机体免疫平衡的恢复。单核细胞HLA-DR表达率在治疗后升高,反映了机体免疫平衡得到部分重塑;APACHEⅡ评分明显降低,说明通过治疗患者病情得以好转。
本研究我们观察到CPFA对于促炎因子的清除率远大于抑炎因子,这是因为血浆滤过吸附有“削峰平谷”样的作用,对于浓度高的物质有优先清除作用。在炎症发展阶段,促炎因子浓度远大于抑炎因子,故血浆滤过吸附对于促炎因子的清除率更大,从而促使抗炎/抑炎因子重新达到平衡。此外,分析结果显示,第1次治疗使细胞因子水平下降后,第2次治疗可使TNF-α、IL-1β、IL-6水平有进一步明显下降,鉴于降低细胞因子是治疗的关键点,给予2次治疗是有意义的。
综上所述,APIP患者在积极内科治疗基础上,CPFA治疗可获得满意的治疗效果,使母子生命安全与健康得以有效确保,值得临床推广及应用。
| [1] | SALDIVAR-RODRÍGUEZ D, TREVIÑO-MONTEMAYOR O R, GUZMÁN-LÓPEZ A, et al. Acute pancreatitis in pregnancy[J]. Ginecol Obstet Mex, 2016, 84(2): 79–83. |
| [2] | DALE A G, HOLBROOK B D, SOBEL L, et al. Hyperparathyroidism in pregnancy leading to pancreatitis and preeclampsia with severe features[J]. Case Rep Obstet Gynecol, 2017, 2017: 6061313. DOI:10.1155/2017/6061313 |
| [3] | SRIVASTAVA G, RAHMAN N, ELSANDABESEE D, et al. Hyperlipidaemic pancreatitis in pregnancy[J]. J Obstet Gynaecol, 2010, 30(1): 59–60. DOI:10.3109/01443610903390999 |
| [4] | PITCHUMONI C S, YEGNESWARAN B. Acute pancreatitis in pregnancy[J]. WJG, 2009, 15(45): 5641. DOI:10.3748/wjg.15.5641 |
| [5] |
高志英, 邹杰, 徐兰枝. 妊娠期重症急性胰腺炎的临床分析[J].
中华保健医学杂志, 2008, 10(3): 189–191.
GAO Z Y, ZOU J, XU L Z. Clinical analysis of sever e acute pancreatitis during pregnancy[J]. Chin J Heal Care Med, 2008, 10(3): 189–191. |
| [6] |
肖炳华, 黄耿文, 李宜雄, 等. 妊娠期急性胰腺炎:单中心20年52例分析[J].
中国普通外科杂志, 2014, 23(3): 297–300.
XIAO B H, HUANG G W, LI Y X, et al. Acute pancreatitis during pregnancy: A 20-year single-center experience of 52 cases[J]. Chin J Gen Surg, 2014, 23(3): 297–300. DOI:10.7659/j.issn.1005-6947.2014.03.006 |
| [7] | HUANG C L, LIU J, LU Y Y, et al. Clinical features and treatment of hypertriglyceridemia-induced acute pancreatitis during pregnancy: A retrospective study[J]. J Clin Apher, 2016, 31(6): 571–578. DOI:10.1002/jca.21453 |
| [8] |
国家卫生和计划生育委员会. 危重孕产妇救治中心建设与管理指南[J].
发育医学电子杂志, 2018, 6(1): 1–6.
National Health and Family Planning Commission of China. Guidelines for the construction and management of critical maternal treatment centers[J]. J Development Med, 2018, 6(1): 1–6. DOI:10.3969/j.issn.2095-5340.2018.01.001 |
| [9] | GOTO S, OOKAWARA S, TABEI K R. Effectiveness of plasma exchange for acute pancreatitis induced by hyper triglyceridemia during pregnancy[J]. Ther Apher Dial, 2016, 20(1): 98–99. DOI:10.1111/1744-9987.12373 |
| [10] | ZHENG Y K, HU W H, WANG J R, et al. Plasma pheresis for the treatment of hypertriglyceridemia-induced severe acute pancreatitis in pregnancy: it could be a good choice[J]. Int J Colorectal Dis, 2015, 30(10): 1443–1444. DOI:10.1007/s00384-015-2137-6 |
| [11] |
汤耀卿. 血液净化与重症急性胰腺炎[J].
中国实用外科杂志, 2003, 23(9): 527–529.
TANG Y Q. Blood purification and severe acute pancreatitis[J]. Chin J Prac Surg, 2003, 23(9): 527–529. DOI:10.3321/j.issn:1005-2208.2003.09.010 |
| [12] |
黄鹤光, 卢星榕, 赵文新, 等. 晚期妊娠并发高血脂性重症急性胰腺炎的诊治[J].
中华普通外科, 2005, 20(7): 409.
HUANG H G, LU X R, ZHAO W X, et al. Hyperlipidemic severe acute pancreatitis in late pregnancy[J]. Chin J Gen Surg, 2005, 20(7): 409. DOI:10.3760/j.issn:1007-631X.2005.07.007 |
| [13] |
王锦权, 许戈良, 高玉华, 等. 连续性血液净化治疗重症急性胰腺炎机制的临床研究[J].
中国急救医学, 2004, 24(1): 18–20.
WANG J Q, XU G L, GAO Y H, et al. Mechanisms of treating severe acute pancreatitis with continuous blood purification[J]. Chin J Crit Care Med, 2004, 24(1): 18–20. DOI:10.3969/j.issn.1002-1949.2004.01.009 |
| [14] |
黄智. 观察血液透析滤过联合血浆置换治疗妊娠并重度高脂血症性胰腺炎的临床研究[J].
吉林医学, 2013, 34(30): 6255–6256.
HUANG Z. Clinical study of hemodiafiltration combined with plasma exchange in the treatment of pregnancy and severe hyperlipidemic pancreatitis[J]. Jilin Med J, 2013, 34(30): 6255–6256. |
| [15] | TETTA C, CAVAILLON J M, CAMUSSI G, et al. Continuous plasma filtration coupled with sorbents[J]. Kidney Int Suppl, 1998, 66: S186–189. DOI:10.1046/j.1523-1755.1998.00876.x |
| [16] | MAO H J, YU S, YU X B, et al. Effects of coupled plasma filtration adsorption on immune function of patients with multiple organ dysfunctionsyndrome[J]. Int J Artif Organs, 2009, 32(1): 31–38. DOI:10.1177/039139880903200104 |
| [17] |
季大玺, 龚德华, 徐斌. 连续性血液净化在重症监护病房中的应用[J].
中华医学杂志, 2002, 82(18): 1292–1294.
JI D X, GONG D H, XU B. Application of continuous blood purification in intensive care unit[J]. Natl Med J China, 2002, 82(18): 1292–1294. DOI:10.3760/j:issn:0376-2491.2002.18.026 |
| [18] |
郭利民. 急性肝衰竭、MODS与人工肝治疗[J].
透析与人工器官, 2005, 16(3): 40–46.
GUO L M. Acute liver failure, MODS and artificial liver treatment[J]. Chin J Dial Artif Organs, 2005, 16(3): 40–46. |
| [19] | YU W K, LI W Q, LI N, et al. Mononuclear histocompatibility leukocyte antigen-DR expression in the early phase of acute pancreatitis[J]. Pancreatology, 2004, 4(3/4): 233–243. DOI:10.1159/000078748 |
| [20] | RONCO C, BRENDOLAN A, LONNEMANN G, et al. A pilot study of coupled plasma with adsorption in septic shock[J]. Crit Care Med, 2002, 30: 1250–1255. DOI:10.1097/00003246-200206000-00015 |
| [21] | RONCO C, INGUAGGIATO P, D'INTINI V, et al. The role of extracorporeal therapies in sepsis[J]. J Nephrol, 2003, 16(Suppl 7): S34–S41. |
| [22] |
张莹, 石承先, 别平, 等. 重症急性胰腺炎大鼠肺脏iNOS mRNA表达及丹参的干预效应[J].
第三军医大学学报, 2005, 27(15): 1569–1572.
ZHANG Y, SHI C X, BIE P, et al. Effect of salvia miltiorrhiza on inducible nitric oxide synthase mRNA expression in lungs of rats with severe acute pancreatitis[J]. J Third Mili Med Univ, 2005, 27(15): 1569–1572. DOI:10.3321/j.issn:1000-5404.2005.15.012 |
| [23] |
姚咏明, 盛志勇, 林洪远, 等. 脓毒症定义及诊断的新认识[J].
中国危重病急救医学, 2004, 16(5): 321–324.
YAO Y M, SHENG Z Y, LIN H Y, et al. Current understanding in definitions and diagnosis of sepsis[J]. Chin Crit Care Med, 2004, 16(5): 321–324. DOI:10.3760/j.issn:1003-0603.2004.06.001 |
| [24] | CHEN X L, XIA Z F, BEN D F, et al. Role of p38 mitogen-activated protein kinase in lung injury after burn trauma[J]. Shock, 2003, 19(5): 475–479. DOI:10.1097/01.shk.0000055242.25446.84 |
| [25] | SUMMER W R. Severe sepsis: new concepts in pathogenesis and management[J]. Am J Med Sci, 2004, 328(4): 193–195. DOI:10.1097/00000441-200410000-00001 |
| [26] |
牛希华, 田社民, 汪洋, 等. 连续血液滤过治疗严重烧伤并发脓毒症患者32例[J].
中华损伤与修复杂志(电子版), 2007, 2(2): 128–132.
NIU X H, TIAN S M, WANG Y, et al. Treatment of continuous veno-venous hemofiltration (CVVH) in severe burn with sepsis: a report of 32 cases[J]. Chin J Injury Repair Wound Healing (Electr Ver), 2007, 2(2): 128–132. |



