鼻内镜修补术是目前治疗脑脊液鼻漏的最佳手术方式。而术前准确定位脑脊液鼻漏的漏口位置是经鼻内镜手术修补成功的关键因素[1]。磁共振成像(magnetic resonance imaging,MRI)3D-Cube T2序列是2D FSE的改进序列,通过可变翻转角回波采集技术和2D ARC并行加速成像技术两大技术,可以获得薄层无间距、各向同性、高分辨率的三维图像,可进行任意角度重建清晰显示漏口的位置。临床实践中,俯卧位MRI扫描能解决一些脑脊液鼻漏漏口位置靠前,仰卧位无法显示脑脊液活动性漏出的问题。但当脑脊液漏出量过大时,到扫描后期患者口鼻浸泡于脑脊液中,呼吸不畅,患者难于耐受。另一方面,脑脊液鼻漏患者往往合并颅底骨质缺损,骨皮质由于缺乏氢质子,在MRI所有序列中均表现为低信号,与鼻窦内的低信号气体不易分辨,有必要借助其他成像手段判断骨质缺损的确切部位。颅底CT平扫显示颅骨骨折敏感直观,图像质量较高,通过多平面重建直观展示骨折或脑组织疝入骨质缺损处。本研究观察本院22例脑脊液鼻漏患者3D-Cube T2序列与颅底CT平扫表现,探讨二者联用对脑脊液鼻漏检出率及漏口定位的作用。
1 资料与方法 1.1 临床资料收集本院2016年2月至2018年10月经手术及临床证实的22例脑脊液鼻漏患者的影像学资料。年龄16~69(42.4 ± 15.7)岁,其中男性15例,女性7例,病程为1 d至3年。22例中14例为脑外伤手术后,8例为颅内占位术后,临床表现主要为单侧或双侧鼻腔不自主流清亮液体,其中15例表现为持续性鼻腔流清液,另7例为间断性,部分患者伴有头痛、发热等症状。22例患者均行磁共振3D-Cube T2序列检查,其中13例行颅底CT平扫检查。患者均对病情有充分的知情,并签署了相关的医疗知情文书。本研究经中国注册临床试验伦理委员会批准(2016-研第046-01)。
1.2 检查方法MRI检查采用Signa HDx 1.5T磁共振扫描仪(GE healthcare, USA)及8通道正交头颅线圈,包括常规头颅平扫(横轴位T1WI、T2WI、T2FLAIR序列)及矢状面或冠状面3D-Cube T2序列。其中,横轴面T1WI、T2WI、T2FLAIR为2D常规扫描,扫描参数为常规设置;3D-Cube T2序列为3D扫描,扫描参数为TR 3 400 ms,TE 99.86 ms,FOV 24.5 mm×24.5 mm,层厚1.2 mm,重复次数1次,扫描时间为4 min 58 s。3D-Cube T2序列图像扫描完成后在ADW 4.6后处理工作站行多平面重建,观察脑脊液鼻漏及漏口情况。
颅底CT平扫采用美国LightSpeed 64层CT机(GE healthcare, USA),CT扫描参数为:层厚0.625 mm,螺矩因子1.0,矩阵512×512。患者仰卧位,扫描线上缘自额窦上2 cm,下缘至鼻孔行螺旋CT容积扫描,对扫描数据经计算机处理后得出冠状位、矢状位、轴位及合适位置的多平面重组图像(MPR)及三维(3D)图像。分别用骨窗及软组织窗观察漏口及骨折情况。
1.3 图像分析由2名经验丰富的高年资放射医师分别独立对患者图像进行观察,评价骨质缺损及鼻窦腔内积液情况,并同时观察扫描范围内有无其他异常,意见不一致时协商解决。结合文献[1]制订脑脊液鼻漏的诊断标准:颅底硬膜或颅骨的连续性中断、消失,缺损处见脑膜脑膨出;颅腔高信号脑脊液与鼻腔或鼻窦内高信号液体影之间的线状高信号影,相连处即考虑为漏口位置。
1.4 统计学分析采用SPSS 20.0统计软件,数据以x±s表示。13例联合3D-Cube T2序列检查与颅底CT平扫的检出率比较采用配对四格表资料的Fisher确切概率法。P < 0.05为差异有统计学意义。
2 结果 2.1 临床结果22例脑脊液鼻漏漏患者中14例为脑外伤后(图 1),8例为颅内占位术后(图 2、图 3),患者均表现为鼻腔不自主流清液。22例脑脊液鼻漏患者中有8例行鼻内镜修补术,2例为开颅修补术,10例患者手术预后良好,均一次修补成功;术后患者保持半卧位,避免用力大便、举重物等一系列引起颅内高压的举动,全身给予抗感染和脱水治疗。另12例为保守治疗。随访2~20个月,22例患者未见明显的手术并发症及脑脊液鼻漏复发。

|
| A:颅底CT平扫+矢状位重建示额骨、额窦壁、筛窦顶壁多发骨质不连续,额窦及筛窦窦腔内软组织密度影;B:3D-Cube T2矢状位扫描额叶脑组织挫裂伤,颅底骨质不连续,颅内脑脊液信号影与前组筛窦窦腔内高信号影相连续(白箭),提示脑脊液鼻漏 图 1 42岁男性脑外伤合并脑脊液鼻漏患者影像学表现 |
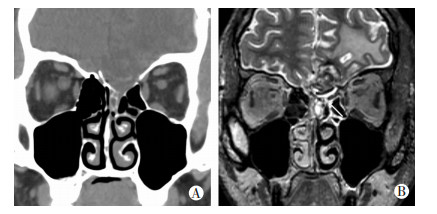
|
| A:颅底CT平扫+冠状位重建左侧筛窦顶壁骨质不连续;B:3D-Cube T2扫描+冠状位重建前颅窝底脑组织结构紊乱,颅内脑脊液信号与筛窦内半环状脑脊液信号影相连(白箭),提示脑脊液鼻漏 图 2 20岁男性前颅底神经鞘瘤术后脑脊液鼻漏患者影像学表现 |

|
| A:颅底CT平扫+矢状位重建示鞍底骨质不连续,蝶窦窦腔内软组织密度影;B:3D-Cube T2矢状位扫描垂体窝内未见垂体显示,蝶窦顶壁下缘弧形脑脊液信号影与颅内脑脊液信号相连;C:3D-Cube T2扫描+冠状位重建脑脊液由左上方流入右下方的流出通路(黑箭) 图 3 69岁男性垂体大腺瘤经蝶术后脑脊液鼻漏患者影像学表现 |
2.2 影像学结果
22例脑脊液鼻漏患者术前3D-Cube T2序列诊断17例(17/22,检出率77.3%),颅底CT平扫诊断9例(9/13,检出率69.2%),两种方式对脑脊液鼻漏的检出率差异无统计学意义(P=0.706)。13例联合3D-Cube T2序列扫描及颅底CT平扫共检出12例(12/13,检出率92.3%),检出率较单用一种方式明显提高(P < 0.05)。但仅有7例在3D-Cube T2序列及颅底CT平扫中均为阳性发现。22例脑脊液鼻漏患者中,3D-Cube T2序列共发现18个漏口,筛窦顶壁及上鼻道9个(图 1、2)、额窦6个、蝶窦及鞍旁2个(图 3)、筛板1个。其中,13例行颅底CT平扫的患者发现可疑漏口共11个,筛窦顶壁及上鼻道6个、额窦3个、蝶窦及鞍旁1个、筛板1个。3D-Cube T2序列结合颅底CT平扫一共发现21个可疑漏口,其中筛窦顶壁及上鼻道10个、额窦7个、蝶窦及鞍旁2个、筛板2个(表 1)。
| 漏口位置 | 3D-Cube T2 序列 |
颅底CT 平扫 |
3D-Cube T2 序列联合CT |
| 筛窦顶壁及上鼻道 | 9 | 6 | 10 |
| 额窦 | 6 | 3 | 7 |
| 蝶窦及鞍旁 | 2 | 1 | 2 |
| 筛板 | 1 | 1 | 2 |
| 合计 | 18 | 11 | 21 |
3 讨论
脑脊液鼻漏是神经外科的常见病,由脑脊液自硬脑膜、蛛网膜及颅底骨质缺损处流入鼻窦或鼻腔而形成的漏[2]。随着鼻内镜技术的不断发展,鼻内镜修补脑脊液鼻漏的安全性及有效性有明显的提高,目前是治疗脑脊液鼻漏的最佳手术路径,术前脑脊液鼻漏漏口的准确定位是鼻内镜修补术成功的关键。定位诊断方式主要包括核素扫描、CT和MRI检查等。核素扫描只能判断脑脊液鼻漏的侧别,不能准确判断漏口的确切位置。CT和MRI检查则是脑脊液鼻漏临床上常用的检查手段。
脑脊液鼻漏的MRI检查包括常规T2及鞘内注射对比剂的脑池造影检查,常规T2容易受鼻窦内黏膜增厚或炎性反应等干扰产生假象[3],诊断脑脊液鼻漏的特异度和敏感度不够高。MRI脑池造影特异度和敏感度分别是80%和92%[4],但它需要向椎管内注射对比剂,临床应用有一定的限制性,而且检查时间较长,部分颌面部严重外伤患者不能长时间耐受俯卧位检查。研究报道鞘内注射放射性核素来显示漏口,该方法敏感性高,但其具有空间分辨率差的缺点[5]。磁共振3D-Cube序列是2D FSE的改进序列,采用了可变翻转角回波采集技术和2D并行加速成像技术,采用常规仰卧位检查。3D-FSE-Cube序列成像的层厚较2D-FSE降低大约3倍,可达到0.6 mm的层厚,部分容积效应大大降低而使得解剖结构成像得到改进,2~3 mm的病变也能清晰显示。由于采用了2D并行加速成像技术,而且通过可变翻转角来延长回波链而降低扫描时间,完成一次检查所用时间控制在3~6 min,满足临床工作中对成像时间的要求。扫描所得图像的是薄层无间距、各向同性图像,且具备良好的信噪比和对比噪声比,可以通过多平面重建任意角度观察图像。3D-Cube T2序列对脑脊液成像的均匀度显示更佳,脑脊液在图像上表现为高信号。通过外周心电门控、流动补偿梯度、明确最小翻转角设定等技术依据flow/motion比值来进一步校正,最终确保能够得到更佳的脑脊液信号。3D-Cube T2序列能够很好地显示颅骨或硬膜的连续性,鼻窦或鼻腔内高信号与颅脑脑脊液高信号相连的线状高信号影即漏口所在位置。
脑脊液鼻漏的CT检查常用高分辨CT和脑池造影检查,前者只能通过颅内积气和骨折线等间接推测脑脊液漏,对合并脑膜脑等软组织膨出者显示欠佳;有研究报道通过窦腔积液的CT值来判断窦腔积液的性质,但窦腔内积血时,临床容易造成漏诊和误诊[6]。CT脑池造影检查有创、费时,且价格较贵,对于蛛网膜粘连及脑膜炎患者检查上有一定的使用限度,有极少部分患者漏出很少的对比剂滞留在鼻窦内,有文献提及仅通过发现鼻腔内棉球的对比剂,这样对于判断漏口的准确位置存在困难而且容易漏诊[7]。MSCT三维透明重建及Min MIP对外伤性气颅并脑脊液鼻漏漏口定位诊断的后处理技术,但当患者颅内未见积气或积气较少时,则漏口有可能显示较差或不能显示[8]。颅底CT平扫属于无创检查,操作简便,使用方便,具有扫描速度快,图像清晰客观、直观等特点。特别对于创伤性患者不仅可以同时了解患者是否伴有脑实质的外伤性改变,而且通过后处理重建技术,可任意方位及多平面观察颅骨骨质连续性中断、分离的情况,对于常规CT难以发现的隐匿性细微骨折显示较好。通过CT三维重建技术,不仅能清晰直观地显示颅底骨折的数量、位置、骨折类型及其与邻近结构的解剖关系,而且还可以通过观察相应窦腔内积液量的多少及CT值的高低来反应窦腔积液的性质。当窦腔积液CT值与脑脊液CT值接近时,应高度怀疑脑脊液鼻漏的可能。本组13例行颅底CT平扫的脑脊液鼻漏患者中,有9例(检出率69.%)为阳性发现,其检出率较高,但与3D-Cube T2序列(17/22,检出率77.3%)相比仍有所不足。
本研究中有13例脑脊液鼻漏联合了3D-Cube T2序列扫描及颅底CT平扫,共诊断出12例,其检出率提高到92.3%,说明联合应用3D-Cube T2序列及颅底CT平扫能发现更多的脑脊液鼻漏。其原因可能是3D-Cube T2序列对于鼻窦或鼻腔内脑脊液信号敏感,能对颅底CT平扫未能发现的细微骨折进行弥补。脑脊液鼻漏也有可能受检查体位的影响,平卧位检查并不表现为脑脊液漏出,在3D-Cube T2图像中不能发现线状高信号,俯卧位检查对于漏口偏前的患者有一定的帮助,但对于严重外伤患者俯卧位检查不是舒适体位,有一定的使用限制。而颅底CT平扫对于颅底骨折的检出并不受体位影响,而且通过后处理重建直观、清晰地展示骨折及窦腔情况,因此可弥补3D-Cube T2成像的不足。单独进行3D-Cube T2序列(检出率77.3%)或颅底CT平扫(检出率69.%)对脑脊液鼻漏的检出率都并不高;这13例患者仅有7例在3D-Cube T2序列及颅底CT平扫中均为阳性发现,也说明这两种成像都有各自的不足,两者联合可提高脑脊液鼻漏的检出率。本研究的样本量较小,研究的客观性和准确性受到一定的影响。下一步有必要扩大研究的样本量,对3D-Cube T2序列检查及颅底CT平扫的诊断准确度做出更客观的评价。
综上所述,MRI 3D-Cube T2序列对于脑脊液鼻漏的漏出液非常敏感,通过原始图像的多平面重建,能准确定位到漏口所在位置;并且检查时间短、简便易行,扫描图像的空间分辨率、信噪比、对比度均较高,有利于脑脊液鼻漏的显示,便于临床的推广应用。颅底CT平扫操作简便,展示骨质缺损或颅底、鼻窦壁骨折情况清晰直观,但只能推测脑脊液鼻漏的可能,对于窦腔内积液性质的判断尚不准确。总之,两种成像方式对脑脊液鼻漏的诊断有各自的优缺点,两者结合能提高脑脊液鼻漏的检出率。
| [1] |
翟翔, 张金玲, 刘钢. 垂体腺瘤术后延迟性脑脊液鼻漏影像学特点及鼻内镜修补术[J].
中国现代神经疾病杂志, 2017, 17(9): 96–99.
ZHAI X, ZHANG J L, LIU G. The imaging characteristics and nasal endoscopic repair surgery for delayed postoperative cerebrospinal fluid rhinorrhea in patients with pituitary tumor[J]. Chin J Contemp Neurol Neurosurg, 2017, 17(9): 96–99. DOI:10.3969/j.issn.1672-6731.2017.09.012 |
| [2] |
詹浩辉, 杨静, 徐秋霞, 等. MRI 3D-SPACE序列对脑脊液鼻瘘的诊断价值[J].
中国中西结合影像学杂志, 2015, 13(2): 186–187.
ZHAN H H, YANG J, XU Q X, et al. Diagnostic value of 3D-SPACE sequence in cerebrospinal fluid nasal fistula[J]. Chin J Integr Tradit Chin Western Med Imaging, 2015, 13(2): 186–187. DOI:10.3969/j.issn.1672-0512.2015.02.023 |
| [3] |
杨邦坤, 聂颖, 秦军, 等. 脑脊液鼻漏的诊断和治疗分析[J].
中国临床神经外科杂志, 2014, 19(4): 203–205.
YANG B K, NIE Y, QIN J, et al. An analysis of diagnosis and treatment of cerebrospinal fluid rhinorrhea[J]. Chin J Clin Neurosurg, 2014, 19(4): 203–205. DOI:10.13798/j.issn.1009-153X.2014.04.004 |
| [4] | ECIN G, ONER A Y, TOKGOZ N, et al. T2-weighted vs.intrathecal contrast-enhanced MR cisternography in the evaluation of CSF rhinorrhea[J]. Acta Radiol, 2013, 54(6): 698–701. DOI:10.1177/0284185113478008 |
| [5] |
滕问天, 李清水, 张伟恒, 等. 前颅底外伤性脑脊液鼻漏的CT诊断及手术治疗[J].
临床医学工程, 2013, 20(5): 259–261.
TENG W T, LI Q S, ZHANG W H, et al. CT diagnosis and operation treatment of the anterior skull base traumatic cerebrospinal fluid rhinorrhea[J]. Clin Med Eng, 2013, 20(5): 259–261. DOI:10.3969/j.issn.1674-4659.2013.05.0513 |
| [6] |
许海山. 13例外伤性脑脊液鼻漏的CT诊断及法医学意义经验谈[J].
影像研究与医学应用, 2017, 1(14): 92–93.
XU H S. CT Diagnosis and forensic significance of 13 cases of traumatic cerebrospinal fluid rhinorrhea[J]. Imaging Res Med Appl, 2017, 1(14): 92–93. DOI:10.3969/j.issn.2096-3807.2017.14.056 |
| [7] |
周燚, 徐中佑, 曹磊, 等. MSCT三维透明重建及最小密度投影在外伤性气颅并脑脊液鼻漏定位诊断中的价值[J].
实用放射学杂志, 2014, 30(10): 1765–1766.
ZHOU Y, XU Z Y, CAO L, et al. The value of MSCT in the localization of traumatic pneumorcania and CSF rhinorrhea with ray sum projection and MinIP[J]. J Pract Radiol, 2014, 30(10): 1765–1766. DOI:10.3969/j.issn.1002-1671.2014.10.046 |
| [8] |
徐华, 郑燕, 张琰, 等. 多层螺旋CT脑池造影诊断脑脊液鼻漏的价值[J].
医学影像学杂志, 2013, 23(7): 1001–1003, 1007.
XU H, ZHENG Y, ZHANG Y, et al. Value of multi-slice spiral CT cisternography in diagnosis of the CSF rhinorrhea[J]. J Med Imaging, 2013, 23(7): 1001–1003, 1007. DOI:10.3969/j.issn.1006-9011.2013.07.008 |



