体外心肺复苏(extracorporeal cardiopulmonary resuscitation,ECPR)是指对于心脏骤停(cardiac arrest,CA)患者,应用体外生命支持(extracorporeal life support,ECLS)进行复苏的技术,是常规心肺复苏(cardiopulmonary resuscitation,CPR)的拓展[1]。2015年美国心脏协会(American Heart Association,AHA)指南里明确提出:对于发生心脏骤停,且引起心脏骤停的病因可能逆转的患者,可以考虑ECPR替代传统心肺复苏(conventional cardiopulmonary resuscitation,CCPR)。实施ECPR的主要困难是,如何识别患者病情是否可逆以及是否做到及时予以ECPR[2]。目前国内的体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)技术快速发展,开展单位和病例数快速上升,ECMO辅助下的ECPR技术也得到了发展。然而受限于ECPR费用昂贵、资源有限、应用时机受限等因素,目前国内ECPR相关报道较少。本文回顾性分析了我院13例施行ECPR患者的临床资料,总结ECPR救治CA患者的建立时机、建立流程和团队配合等,现报告如下。
1 资料与方法 1.1 一般资料选取2012年1月至2017年12月,陆军军医大学第一附属医院ECMO团队救治的所有ECPR患者(伦理委员会审批号:KY201847),包括胸心外科、急救部、心内科、麻醉科、重症医学科等(表 1)。适应证:确切的心脏骤停、有效的CCPR、年龄 < 75岁、专业CPR 10~20 min后仍然无有效自主循环(return of spontaneous circulation,ROSC)。禁忌证:癌症、终末期肝衰竭、动脉夹层或动脉瘤患者等。共计13例ECPR患者,年龄16~69岁,中位年龄44岁,其中男性8例,女性5例。原发疾病包括急性心肌梗死、暴发性心肌炎、外科术后等(表 1)。
| 患者 | 年龄/岁 | 性别 | 主要诊断 | 置管地点 | CA到ECMO时间/min | ECMO时间/h | 撤机至出院时间/d | 预后 |
| 1 | 18 | 男 | 刀刺伤 | 急救部 | 41 | 27 | 0 | 死亡 |
| 2 | 53 | 女 | 急性心肌梗死 | CCU | 53 | 97 | 0 | 死亡 |
| 3 | 19 | 男 | 暴发性心肌炎 | 急救部 | 29 | 144 | 13 | 存活 |
| 4 | 46 | 女 | 风心病术后 | 胸心外ICU | 46 | 189 | 0 | 死亡 |
| 5 | 29 | 男 | 心包炎术后 | 胸心外ICU | 26 | 87 | 11 | 存活 |
| 6 | 28 | 男 | 榴弹伤 | 外院急救部 | 28 | 166 | 0 | 死亡 |
| 7 | 56 | 男 | 颅脑伤 | 急救部 | 56 | 52 | 0 | 自动出院 |
| 8 | 69 | 男 | CABG术后 | 胸心外ICU | 69 | 81 | 7 | 自动出院 |
| 9 | 52 | 女 | 风心病术后 | 胸心外ICU | 52 | 106 | 14 | 存活 |
| 10 | 16 | 男 | 暴发性心肌炎 | 外院手术室 | 26 | 117 | 16 | 死亡 |
| 11 | 44 | 女 | 风心病 | 重症医学科 | 44 | 90 | 0 | 死亡 |
| 12 | 57 | 男 | 腹膜炎、脓毒症 | 手术室 | 57 | 156 | 21 | 死亡 |
| 13 | 29 | 女 | 暴发性心肌炎 | 胸心外ICU | 83 | 141 | 11 | 存活 |
1.2 ECPR团队组成
包括CPR团队和ECMO团队,在ECPR时人数及角色略有不同。置管地点在我科监护室时:ECMO团队包括外科医师2名(至少1名为副主任医师),体外循环师1~3名;CPR团队包括监护室医师1名(副主任医师),重症医师2~3名,护士3~5名。置管地点在我科以外的科室时:CPR团队包括其他科室CPR救治组+我科监护室医师1名(副主任医师);ECMO团队包括外科医师2名(至少1名为副主任医师),体外循环师1名。
1.3 ECPR时的团队配合ECMO团队和CPR团队现场配合场景见图 1。ECPR时,团队配合及站位如图 2:监护室医师(医师1)和护士3共同组织心肺复苏,分别是CPR团队的医疗和护理负责人,监督全程救治,同时监护室医师负责气道管理和进行药物口头医嘱,护士1和2进行胸外按压和除颤;进行ECMO插管的医师(医师2和医师3)可以同时站在患者右侧或分别站于患者两侧;ECMO设备常规放在患者左下侧,1名到2名体外灌注师操作即可。护士4为巡回护士角色,提供快速支持,例如取药、耗材等。
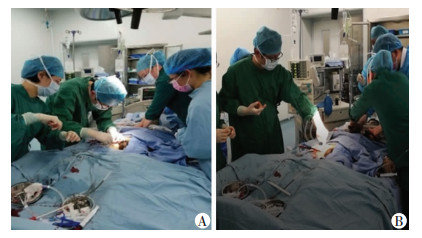
|
| A:CPR下的ECMO团队置管;B:ECMO置管过程中CPR团队行电除颤 图 1 ECMO团队和CPR团队配合场景 |

|
| A:我院ECPR团队配合示意图;B:国外ECPR团队配合示意图 图 2 ECPR团队中医护技的站位及配合 |
1.4 ECMO设备和管理
ECMO系统由离心泵、氧合器(Maquet,Hirrlingen,Germany)、肝素涂层的插管(Medtronic,Minneapolis,MN,USA)和热水器/冷却器(Sarns,Minneapolis,MN)组成。插管采用15~17 Fr动脉插管和19~21 Fr静脉插管,所有患者经股动静脉插入,常规留置动脉插管侧支,保证插管侧下肢血供。
ECMO的管理和撤机根据指南进行。初始流速为4.0~5.0 L/min,以保证脏器的灌注(MAP>60 mmHg)。根据组织灌注和血流动力学状态调整血管活性药的剂量。持续泵入肝素维持活化凝血时间(ACT)160~200 s、SvO2%维持在>65%、Hb>9 g/dL或Hct%>30%、PLT>50 000/μL。常规采用肺保护通气策略。神经系统保护:CPR时立即给予头部冰帽降温,待ECMO建立后常规将血温控制在亚低温,随后根据听力恢复及神经系统评估逐渐复温,复温过程与CCPR的神经系统保护相同。本中心ECMO患者常规每天行双下肢股动静脉超声检查及红外热感图检查,并观察下肢末端皮温和颜色。根据周围循环指标(动脉血气分析、混合静脉氧饱和度、乳酸和尿量),心功能逐渐恢复时下调ECMO流量。
2 结果 2.1 患者一般情况2007年6月至2018年5月,我院ECMO团队共救治107例患者,其中有13例为ECPR病例,占12.15%,男性8例,女性5例,患者年龄16~69岁,中位年龄44岁。临床诊断见表 1。ECPR置管地点包括我院和其他医院的手术室、ICU以及急救部抢救室,具备完善CPR救治条件的科室。均采用股动静脉置管的V-A ECMO模式。CA到ECMO建立时间26~83 min,中位时间46 min;ECMO支持时间为27~189 h,中位时间为106 h;ECMO撤机后到出院时间0~21 d,中位时间7 d。
2.2 ECPR置管地点和方式置管地点具体包括:1例在本院手术室,1例在外院手术室,3例在本院急救部抢救室,1例在外院急救部抢救室,5例在胸心外科监护室,1例在重症医学科,1例在CCU。患者均采用外周插管,即股动静脉置管的V-A ECMO辅助。全部采取的是切开置管方式。股静脉插管19 Fr或者21 Fr,动脉插管15 Fr或者17 Fr,常规安放远端8 Fr鞘管侧支。
2.3 生存率及并发症7例(53.85%,7/13)成功脱机,4例(30.77%,4/13)存活出院。存活患者2例为暴发性心肌炎,1例为双瓣置换术后低心排,1例为心包炎术后。脱机后死亡原因,1例为暴发性心肌炎撤机后16 d肺部大出血;1例为胆囊穿孔致全腹膜炎的脓毒症休克患者,撤机后21 d死于多器官衰竭;1例为冠状动脉旁路移植术(CABG)术后低心排撤机7 d后因呼吸衰竭,家属放弃治疗自动出院,电话随访患者出院后2 d死亡。不能脱机的6例死亡患者,1例为刀刺伤患者,原发出血不能控制;1例为急性冠脉综合征,心功能不能恢复;1例为风心病ECMO后脑出血;1例为榴弹伤,脑死亡;1例为颅脑外伤,因家属放弃治疗,自动出院;1例为风心病重症瓣膜疾病,心功能不能恢复(表 1)。
13例患者中插管部位渗血3例(23.08%),5例(38.46%)急性肾功能衰竭,1例(7.69%)脑死亡,2例(15.38%)肺部感染,1例(7.69%)心包填塞,1例(7.69%)插管肢体出院轻度跛行,3例(23.08%)多器官功能衰竭。由于常规监测插管侧下肢血供及侧支循环的建立,13例患者无截肢、缺血坏死并发症。
3 讨论2013年12月,世界体外生命支持组织(Extracorporeal Life Support Organization,ELSO)的ECPR指南提出的适应证与AHA指南相符合,即可逆的病情且有效CPR的患者。当CPR实施后5~30 min内仍然无ROSC恢复时,就应该积极予以ECPR。SIAO等[3]研究表明,心肺复苏后患者存在心肌功能不全,多发生于复苏后4~7 h,数天内完全缓解,在这一过程使用ECMO进行机械循环辅助,可以促进心脏收缩及舒张功能的恢复,避免患者发生反复心脏骤停。我院ECPR指征掌握在:①患者有确切的心脏骤停,且进行了有效的CCPR;②年龄 < 75岁;③专业CPR 10~20 min后仍然无ROSC;④导致心跳骤停的病因有可能逆转。
在CCPR过程中,大脑组织处于缺血缺氧状态,有研究指出其损伤程度影响着ECPR患者的短期和长期生存率[4]。CCPR的不足在于其只能为心脏和大脑分别提供10%~30%和30%~40%的正常血液供给。与CCPR相比,ECPR可以显著改善成年CA患者的预后,提高其出院生存率和神经功能状态。可能包括以下原因:首先,CA后ECMO可以代替心脏的泵血功能和肺的气体交换功能,为机体提供稳定的血液循环和充足的氧供;其次,ECPR在提高主动脉压力和冠状动脉血流方面,效果明显优于CCPR[5],这有助于保持心肌收缩力,促进自主循环恢复;除此之外,ECPR可以为患者的大脑提供持续有效的灌注,迅速恢复其有氧代谢,并通过保温水箱实现亚低温治疗,降低脑组织氧耗,减轻脑水肿,保护血脑屏障[6]。文献[7]报道,从CA到ECMO运转的时间 < 30 min的ECPR生存率为50%,30~60 min为30%,>60 min为18%。我院ECPR救治成功并存活的4例患者中,2例患者CA到建立ECMO的时间为30 min左右,1例为52 min,1例为83 min,符合文献[7]报道。因此,尽力缩短从CA开始到建立ECMO系统并开始转机的时间是ECPR的重中之重。为了缩短这一时间,我们做了如下工作:首先,经常在院内开展讲课,给大家灌输一旦发生心跳骤停,CCPR不能奏效时,应该立即呼唤ECPR团队,这个时间最好控制在CCPR启动5~10 min左右。ECMO团队接到求助电话后,人员和物资准备时间大概在15 min,从而保证从CA时间到ECMO转流时间在30 min左右;其次,所有ECMO需要的器械和耗材平时都放在一个行李箱内,做到急救时拎包就能出动;最后,因为我院多为高楼,ECMO设备移动需要依靠电梯,往往大量时间耗费在等电梯上,经过多次磨合,ECPR团队确定了最快的出动方式:接到相关科室呼救后,两名外科医师和监护室医师提着外科器械先行跑步到达抢救地点(大约耗时5 min),监护室医师指导相关科室进行CPR抢救,外科医师立即开始消毒、铺单、游离股动静脉,等体外团队推着ECMO机器和耗材到了以后,股动静脉已经游离出来(大约耗时15 min),体外团队开始预充ECMO套包,连接管道,开始转机(大约耗时10 min)。我院ECPR团队基本能保证在接到呼救以后30 min左右建立ECMO系统并开始转机。
应用ECMO行ECPR常常选用的插管部位,包括外科经胸的中心置管及穿刺或切开的外周置管。中心置管一般在手术室的心脏外科手术中,静脉插管置于右心房,动脉插管置于主动脉,该方法术后出血较外周插管明显增多。外周插管既可在手术室也可在ICU、急救部、普通病房等医院内的任何地方。国外救护车常规配备ECPR设备,可在野外、患者家里等院外条件下快速开展ECPR技术,大大提高了救治成功率。我院ECPR均在各个科室监护室及手术室完成,且均采用股动、静脉外周置管。ECPR最难点是寻找股动脉,这是因为以下几点原因:①CPR下没有可触及的动脉搏动,无法在体表定位股动脉。②大剂量肾上腺素的使用导致股动脉剧烈收缩。③CPR及间断的电除颤使得患者躯体无法静止,影响操作。我院ECPR团队中,置管的外科医师均为心胸外科高年资医师,且全部采取的是切开置管方式,置管成功率100%。ECPR时的插管型号国外文献[8]推荐:股静脉选用24~28 Fr插管,顶端到达右房增加引流量;股动脉16~18 Fr插管;动脉拔管常常需要外科修复。我院ECPR团队倾向于采用相对较细的动脉插管(17~19 Fr),其好处有:①利于提高一次性置管成功率,缩短ECMO建立的时间,减少脏器缺血时间;②减少安置侧肢体缺血。
ECPR的建立需要多学科密切合作,包括ICU团队、ECMO或体外循环团队、心脏科医师团队的协同配合。国外ECPR的穿刺置管常常由胸心外科医师操作,>85%的团队由胸心外科医师、灌注师、药师组成[9]。不仅团队构成很重要,在ECPR实施时的医、护、技的配合也有较明确的定位和作用[10]:CPR团队(黄色标志)由5名护士和1名医师(医师1)组成。护士1是心肺复苏团队的护理负责人,护士2和3负责轮流进行心脏按压,护士4负责静脉给药和除颤,护士5时刻准备为团队提供快速支持。医师(医师1)位于患者的头部,负责气道管理并指挥全局。医师1和护士1在治疗过程中的密切互动是最重要的。ECMO团队(红色标识)由3人组成:2名医师(医师2和3)和1名体外灌注师。这个小组的重点是插管和建立体外循环。我院ECPR团队组成:在本科室内行ECPR时,人员组成基本同图 2A组成。到科室外进行ECPR时,CPR团队往往由麻醉科和其他科室人员组成,我们只派出4~5人小组前往抢救地点,其中包括1名监护室医师进行全局协调,2名外科医师进行ECMO置管,1~2名体外灌注师进行机器预充和连接。目前我院ECPR团队,从切皮到建立ECMO系统转机,时间控制在15~30 min,居于国内领先水平。
虽然ECPR数量逐年快速增长,但总生存率变化不大,成人ECPR的撤机率在35%~40%,出院存活率在25%~30%[11]。ELSO统计>16岁的1 796例患者,年龄(50.0±18.5)岁,其中男性69%。2003-2006年生存率为27%,2007-2010年生存率28%,2011-2014年生存率为30%,总的生存率为29%[12]。国外文献报道ECPR的总生存率15%~60%,院内ECPR生存率为40%~50%(院内CCPR:15%~20%)。美国ECPR生存率:成人29%、新生儿和儿童41%(院内CCPR:22%);院外ECPR生存率15%~20%(院外CCPR:8%~10%)。国内江春景[13]报道了46例ECPR的救治存活率为28.3%。我院ECPR救治成功率为4/13(30.77%),与国内、国外报道的成人ECPR生存率相仿。
综上所述,我们认为为了提高ECPR救治成功率,应严格掌握适应证、优化流程。从CPR开始时,即可呼叫ECMO团队,时间 < 30 min无ROSC的CPR,推荐予以ECPR;时间>30 min无ROSC的CPR,慎重予以ECPR。启动ECPR时,切开或穿刺置管均可。根据ECMO团队的熟练程度,如果团队以外科医师为主,建议切开置管,如果团队以心内科、急救部或重症医学科医师为主,可以予以穿刺置管。考虑到CPR时血管强烈收缩,特别是动脉收缩明显,外周动脉插管建议选择相对偏小的型号,以提高一次性置管成功率,从而缩短CA到ECMO建立的时间。
| [1] | TESCHENDORF P, BERNHARD M. A bridge to life:ECPR who, when, where and why?[J]. Resuscitation, 2014, 85(6): 709–710. DOI:10.1016/j.resuscitation.2014.03.315 |
| [2] | KERN K B, HILWIG R W, BERG R A, et al. Postresuscitation left ventricular systolic and diastolic dysfunction. Treatment with dobutamine[J]. Circulation, 1997, 95(12): 2610–2613. DOI:10.1161/01.CIR.95.12.2610 |
| [3] | SIAO F Y, CHIU C C, CHIU C W, et al. Managing cardiac arrest with refractory ventricular fibrillation in the emergency department: Conventional cardiopulmonary resuscitation versus extracorporeal cardiopulmonary resuscitation[J]. Resuscitation, 2015, 92: 70–76. DOI:10.1016/j.resuscitation.2015.04.016 |
| [4] | STUB D, BYRNE M, PELLEGRINO V, et al. Extracorporeal membrane oxygenation to support cardiopulmonary resuscitation in a sheep model of refractory ischaemic cardiac arrest[J]. Heart Lung Circ, 2013, 22(6): 421–427. DOI:10.1016/j.hlc.2012.11.020 |
| [5] | RYU J A, CHUNG C R, CHO Y H, et al. The association of findings on brain computed tomography with neurologic outcomes following extracorporeal cardiopulmonary resuscitation[J]. Crit Care, 2017, 21(1): 15. DOI:10.1186/s13054-017-1604-6 |
| [6] | FAGNOU D, COMBES A, DE BACKER D. Extracorporeal cardiopulmonary resuscitation[J]. Curr Opin Crit Care, 2014, 20(3): 259–265. DOI:10.1097/MCC.0000000000000098 |
| [7] | KASHIURA M, SUGIYAMA K, TANABE T, et al. Effect of ultrasonography and fluoroscopic guidance on the incidence of complications of cannulation in extracorporeal cardiopulmonary resuscitation in out-of-hospital cardiac arrest:a retrospective observational study[J]. BMC Anesthesiol, 2017, 17(1): 4. DOI:10.1186/s12871-016-0293-z |
| [8] | TONNA J E, JOHNSON N J, GREENWOOD J, et al. Practice characterristics of Emergency Department extracorporeal cardiopulmonary resuscitation(eCPR) programs in the United States:The current state of the art of Emergency Department extracorporeal membrane oxygenation(ED ECMO)[J]. Resuscitation, 2016, 107: 38–46. DOI:10.1016/j.resuscitation.2016.07.237 |
| [9] | TRUMMER G, BENK C, KLEMM R, et al. Short-term heart and lung support:extracorporeal membrane oxygenation and extracorporeal life support[J]. Multimed Man Cardiothorac Surg, 2013, 2013: 1–9. DOI:10.1093/mmcts/mmt008 |
| [10] | CONRAD S A, RYCUS P T. Extracorporeal membrane oxygenation for refractory cardiac arrest[J]. Ann Card Anaesth, 2017, 20(Suppl 1): S4–S10. DOI:10.4103/0971-9784.197790 |
| [11] | RICHARDSON A S, SCHMIDT M, BAILEY M, et al. ECMO Cardio-Pulmonary Resuscitation (ECPR), trends in survival from an internationalmulticentre cohort study over 12-years[J]. Resuscitation, 2017, 112: 34–40. DOI:10.1016/j.resuscitation.2016.12.009 |
| [12] | JOFFE A R, LEQUIER L, ROBERTSON C M. Pediatric outcomes after extracorporeal membrane oxygenation for cardiac disease and for cardiac arrest: a review[J]. ASAIO J, 2012, 58(4): 297–310. DOI:10.1097/MAT.0b013e31825a21ff |
| [13] |
江春景, 杨峰, 郝星. 体外膜肺氧合辅助院内难治性心脏骤停患者转归的预测指标[J].
心肺血管病杂志, 2015, 34(12): 899–903.
JIANG C J, YANG F, HAO X. Outcome predictors in extracorporeal membrane oxygenation for in-hospital refractory cardiac arrest: a retrospective study[J]. J Cardiovasc Pulmonary Dis, 2015, 34(12): 899–903. DOI:10.3969/j.issn.1007-5062.2015.12.006 |



