先天性球形结肠(congenital pouch colon, CPC)指结肠呈不同程度的囊状扩张, 是先天性肛门直肠畸形(anorectal malformation, ARM)的一种罕见畸形[1], 绝大部分病例报道集中在印度, CPC在ARM中的发生率为2%~37%, 以男性患儿为主, 男女比例为2.25 :1~ 7.00 :1[2-3], 而国内少有报道。目前针对CPC, 手术是唯一的治疗方法, 我科2015-2017年共收治9例CPC患儿, 现就其临床特点和诊治体会做如下报告。
1 资料与方法 1.1 病例资料浙江大学医学院附属儿童医院2015-2017年共收治9例CPC患儿。诊断标准:腹部立位片(图 1A)及造影(图 1B)考虑CPC并在术中探查结肠呈球形扩张(图 1C)。
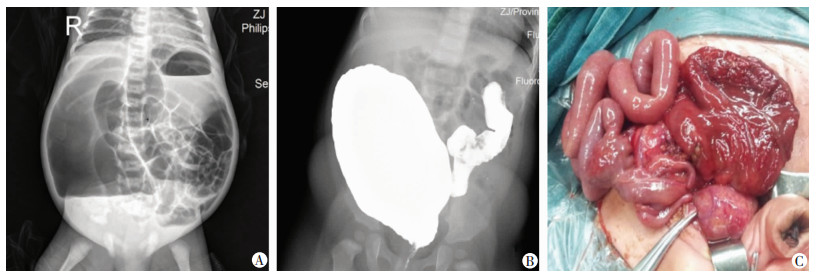
|
| A:腹部立位片; B:肠道造影; C:术中探查见结肠呈球形扩张合并美克尔憩室及重复阑尾 图 1 先天性球形结肠患儿的影像学表现与术中探查表现 |
本研究采用Saxena-Mathur分类法[4]:Ⅰ型, 没有正常结肠, 回肠直接与球形结肠相通; Ⅱ型, 回肠和球形结肠之间有正常盲肠; Ⅲ型, 正常升结肠和横结肠与球形结肠相连; Ⅳ型, 正常结肠伴乙状结肠呈球形; Ⅴ型, 两段球形结肠通过短结肠相连。
1.2 手术方式及术后评价方法手术方式分为腹腔镜肛门成形+球形结肠切除术、开腹球形结肠切除+肛门成形术、腹腔镜球形结肠切除术和开腹球形结肠切除术。术后排便功能评价采用Krickenbeck术后评价分类法(表 1)[1]。
| 问题 | 回答 |
| 自愿排便 | 是/否 |
| 排便的急迫感及控制排便的能力 | |
| 污粪 | 是/否 |
| 1级 | 偶尔(1~2次/周) |
| 2级 | 每天(无社会问题) |
| 3级 | 每天(有社会问题) |
| 便秘 | 是/否 |
| 1级 | 通过饮食调节可缓解 |
| 2级 | 需要泻剂 |
| 3级 | 对缓泻剂及饮食调节抵抗 |
2 结果 2.1 手术结局
9例CPC中, 男性7例, 女性2例, 患者确诊年龄为1 d至9个月1 d, 球形结肠手术切除年龄为3个月1 d至11个月13 d, 2例Ⅰ型, 1例Ⅲ型, 6例Ⅳ型(表 2)。
| 病例 | 性别 | 确诊年龄 | 分型 | 切除年龄 | 手术方式 | 合并异常 | 病理 |
| 1 | 男 | 1 d | Ⅳ型 | 5个月8 d | 剖腹探查, 球形结肠切除术 | 肠重复畸形、直肠会阴瘘 | 黏膜慢性炎, 肌间神经丛增生, 神经元存在 |
| 2 | 男 | 3个月1 d | Ⅳ型 | 3个月1 d | 腹腔镜下球形结肠切除, 肛门成形术 | 腹股沟斜疝、直肠尿道瘘 | 呈袋状肠管一段, 衬肠上皮, 局灶见鳞状上皮, 部分出血, 肌间神经元存在 |
| 3 | 男 | 4 d | Ⅳ型 | 9个月9 d | 腹腔镜下球形结肠切除, 肛门成形术 | 肠旋转不良、直肠尿道瘘 | 黏膜慢性炎伴肠管末端肌间神经丛内神经元缺乏 |
| 4 | 女 | 6个月17 d | Ⅳ型 | 10个月25 d | 腹腔镜下球形结肠切除术 | 直肠狭窄 | 肠壁充血、水肿, 肌间神经丛增生, 神经元存在 |
| 5 | 男 | 3 d | Ⅳ型 | 11个月13 d | 腹腔镜下球形结肠切除术 | 尿道下裂、阴茎阴囊转位、复杂先心、直肠会阴瘘 | 黏膜充血、水肿伴少量中性粒细胞浸润, 局部糜烂, 肌间神经丛增生, 神经元存在 |
| 6 | 男 | 6个月5 d | Ⅲ型 | 6个月5 d | 剖腹探查, 球形结肠切除, 肛门成形术 | 直肠膀胱瘘 | 肠管扩张, 肠壁水肿, 肌间神经丛内局部神经纤维增生, 神经元存在 |
| 7 | 男 | 5 d | Ⅳ型 | - | - | 复杂先心、直肠尿道瘘 | - |
| 8 | 女 | 9个月1 d | Ⅰ型 | 9个月1 d | 剖腹探查, 球形结肠切除, 肛门成形术 | 阑尾缺如、美克尔憩室、双角子宫、直肠阴道瘘、一穴肛 | 肠管扩张, 肠壁充血, 肌间神经丛增生, 神经元存在 |
| 9 | 男 | 1 d | Ⅰ型 | 3个月12 d | 剖腹探查, 球形结肠切除, 肛门成形术 | 重复阑尾、梅克尔憩室、直肠尿道瘘 | 肠壁水肿, 肌间神经元存在 |
手术方式包括2例腹腔镜球形结肠切除+肛门成形术、3例开腹球形结肠切除+肛门成形术、2例腹腔镜球形结肠切除术和1例开腹球形结肠切除术。另1例福利院男性患儿新生儿期在我院行结肠造瘘后3个月死于复杂先心病。术后2周开始扩肛, 均未出现切口感染、裂开, 直肠黏膜脱垂, 直肠回缩, 肛门失禁, 肛门狭窄和瘘管复发等并发症。7例术后病理为肌间神经丛增生, 神经元存在; 另1例报告为黏膜慢性炎症伴肠管末端肌间神经丛内神经元缺乏(表 2)。
2.2 术后排便功能根据Krickenbeck术后评价分类法, 8例CPC均表现良好的术后排便情况, 2例未出现污粪, 5例偶尔出现污粪, 1例每天出现污粪但无社会问题; 5例未出现便秘, 3例通过饮食调节可缓解(表 3)。8例患儿定期随访12~41个月, 均获得较好的排便效果, 生长情况较同龄儿童无明显发育迟缓。
| 病例 | 自愿排便 | 污粪 | 便秘 | |||||||
| 否 | 1级 | 2级 | 3级 | 否 | 1级 | 2级 | 3级 | |||
| 1 | 是 | √ | √ | |||||||
| 2 | 是 | √ | √ | |||||||
| 3 | 是 | √ | √ | |||||||
| 4 | 是 | √ | √ | |||||||
| 5 | 是 | √ | √ | |||||||
| 6 | 是 | √ | √ | |||||||
| 7 | - | - | - | |||||||
| 8 | 是 | √ | √ | |||||||
| 9 | 是 | √ | √ | |||||||
3 讨论
CPC的国内报道较少, 国外主要报道来自于印度西北部的拉贾斯坦邦乌代普尔地区, 该区CPC发病率最高, 占高位ARM的37%[5]。CPC的发病机制和胚胎学尚不清楚, 但饮食、环境因素和家族性遗传可能是该病的病因学因素[6]。根据Krickenbeck肛门直肠畸形国际诊疗分型[1], CPC属于其罕见畸形。现在常用的分型方法是Saxena-Mathur分类法[4], 其根据正常结肠的长度分为Ⅰ~Ⅳ型和两段球形结肠之间连有正常的结肠的Ⅴ型。
CPC的术前诊断可以借助腹部X线片(直立或倒立), 可见充满空气和胎粪的孤立宽大液平, 占据腹腔的一半以上[7]。LOPATER等[8]报道可通过产前超声诊断, 但本组病例均通过术前X线片诊断。术前特征性的液平与肛门直肠畸形的类型及瘘管的大小有关。腹部平片可预测CPC, 但最终还是需要手术确诊。本组病例中, 5例可见宽大的液平。CPC多是高位ARM伴泌尿生殖道瘘, 但也有低位瘘管的报道[9]。在男性患儿中, CPC往往与膀胱颈相连, 在女性患儿中, 瘘管可进入会阴、尿道及前庭, 再到泄殖腔畸形[2]。本组有3例CPC属于低位ARM, 其中有1例男性患儿为直肠会阴瘘伴有新生儿肠梗阻, 一期肛门成形并剖腹探查时发现球形结肠; 1例女性患儿为直肠狭窄, 术中探查可见结肠呈球形扩张; 1例是男性新生儿一期肛门成形术后, 发生消化道穿孔后, 急诊行剖腹探查时发现乙状结肠球形扩张伴穿孔; 其余6例均为高位ARM。
CPC可合并泌尿生殖系统和胃肠道异常, 常见的有肾积水、膀胱输尿管反流、肾功能不全、双角子宫、尿道下裂, 其次是肠旋转不良、阑尾畸形以及梅干腹综合征[7, 9-10]。本组中的9例CPC均合并其他结构异常, 其中1例一穴肛的女性CPC患儿同时合并阑尾缺如、美克尔憩室和双角子宫, 另1例死于复杂先心病。总体而言, CPC伴发畸形率较高, 甚至存在致命性畸形。同时CPC需与先天性结肠节段性扩张(congenital segmental dilatation of the colon, CSD)区别, CSD表现为界限清楚的局部肠管扩张, 其近远端肠管之间均可见移形段, 肠腔内无梗阻, 神经支配无异常, 分为肌层肥厚、肌层薄弱或缺如[11]。
目前手术是CPC唯一的治疗方法, 但具体方式主要取决于患儿的情况。MATHUR等[3]指出:所有CPC手术均先行瘘管结扎, Ⅰ和Ⅱ型CPC, 根据患儿情况, 分一期根治(球形结肠切除)和三期手术(回肠造瘘、球形结肠成形、肛门成形); Ⅲ和Ⅳ型CPC, 三期手术(球形结肠切除并造瘘、肛门成形、造瘘回纳); Ⅴ型CPC, 三期手术(远端球形结肠切除加近端球形结肠成形并造瘘、肛门成形、造瘘回纳)。MATHUR等[3]主张保留球形结肠, 并予以成形术, 但CHADHA等[12]认为球形结肠成形术后往往会再次扩张, 因此畸形需全部切除。TYAGI等[13]研究表明, 虽然扩张结肠肌肉的收缩功能在一定程度上得到了保留, 但缺乏自主收缩并存在组织学异常, 切除球形结肠有助于更好的外科治疗。且本组病例中存在球形结肠切除术后病理报告神经元缺乏。本组病例中的CPC, 我们均选择了根治性的球形结肠切除。对于低位ARM可暂不予造瘘, 可先予扩肛, 限期行球形结肠切除术; 高位ARM, 建议予一期行肠造瘘术, 二期行球形结肠切除+肛门成形术, 三期行肠造瘘回纳术。对于分期手术, 一期的造瘘需考虑二期手术时远端肠管能否足够拉至肛门处行肛门成形。
目前, 对于治疗肛门直肠畸形, 腹腔镜辅助肛门成形术(laparoscopically assisted anorectal pull-through, LAARP)较后矢状入路肛门成形术(posterior sagittal anorectoplasty, PSARP)更安全、美观且符合快速康复的理念[14]。CPC的扩张结肠可通过经腹和腹腔镜手术切除, 对于新生儿期行肠造瘘致肠粘连严重的患儿和术前诊断Ⅰ型CPC患儿, 我们采取开腹球形结肠切除术, 对于腹腔粘连情况良好的患儿, 我们采用腹腔镜球形结肠切除术。本组中有4例是通过腹腔镜切除球形结肠, 根据Krickenbeck术后评价分类法均显示良好的排便效果。李胜利等[15]在先天性球形结肠20例诊治体会中推荐行腹腔镜辅助球形结肠切除、瘘管结扎、肛门拖出一期肛门成形手术。SHINDE等[16]对CPC患者的随访中, 显示营养不良的发生率较高, 且Ⅰ/Ⅱ型CPC患者贫血和严重大便失禁的发生率明显高于Ⅲ/Ⅳ型CPC患者。
CPC属于ARM的罕见畸形, 本组纳入的病例数偏少, 且随访时间短。对于腹部立位片提示CPC的患儿, 应给予个体化的治疗, 主张切除球形结肠减少复发, 低位ARM可先予灌肠扩肛或肛门成形术后行球形结肠切除术, 高位ARM患儿, 可在术中探查扩张结肠并取组织活检, 分期手术。在无腹腔镜手术的禁忌时, 推荐腹腔镜辅助下切除球形扩张肠管, 患儿术后恢复良好。
| [1] | HOLSCHNEIDER A, HUTSON J, PEÑA A, et al. Preliminary report on the international conference for the development of standards for the treatment of anorectal malformations[J]. J Pediatr Surg, 2005, 40(10): 1521–1526. DOI:10.1016/j.jpedsurg.2005.08.002 |
| [2] | CHADHA R, KHAN N A. Congenital pouch colon[J]. J Indian Assoc Pediatr Surg, 2017, 22(2): 69–78. DOI:10.4103/jiaps.JIAPS_5_17 |
| [3] | MATHUR P, SAXENA A K, SIMLOT A. Management of congenital pouch colon based on the Saxena-Mathur classification[J]. J Pediatr Surg, 2009, 44(5): 962–966. DOI:10.1016/j.jpedsurg.2009.01.035 |
| [4] | SAXENA A K, MATHUR P. Classification of congenital pouch colon based on anatomic morphology[J]. Int J Colorectal Dis, 2008, 23(6): 635–639. DOI:10.1007/s00384-008-0450-z |
| [5] | MATHUR P, PRABHU K, JINDAL D. Unusual presentations of pouch colon[J]. J Pediatr Surg, 2002, 37(9): 1351–1353. DOI:10.1053/jpsu.2002.35007 |
| [6] | ATABEK C, DEMIRBAǦ S, SÜRER I, et al. Congenital pouch colon: is it really a rare pathology[J]. Turk J Gastroenterol, 2007, 18(4): 261–264. |
| [7] | MIRZA B, AHMAD S, SHEIKH A. Congenital pouch colon: a preliminary report from pakistan[J]. J Neonatal Surg, 2012, 1(3): 37. DOI:10.21699/jns.v5i4.411 |
| [8] | LOPATER J, HERY G, HADDAD M, et al. Congenital pouch colon: antenatal diagnosis and video-assisted management[J]. Pediatr Surg Int, 2010, 26(7): 759–761. DOI:10.1007/s00383-010-2589-2 |
| [9] | JHANWAR P, SHINDE N K, PATEL J N, et al. Congenital pouch colon associated with pseudoexstrophy: report of two cases[J]. APSP J Case Rep, 2016, 7(1): 9. DOI:10.21699/ajcr.v9i2.696 |
| [10] | BAWA M, GARG R K, DASH V, et al. Abdominoperineal pull-through with simultaneous extravesical detrussoraphy: an alternative surgical technique for congenital pouch colon with high-grade vesicoureteric reflux[J]. J Indian Assoc Pediatr Surg, 2018, 23(1): 48–50. DOI:10.4103/jiaps.JIAPS_20_17 |
| [11] | KAISER M, CASTELLANI C, SINGER G, et al. Huge congenital segmental dilatation of the sigmoid colon in a neonate: a "rarity to meet" and a "challenge to treat"[J]. Case Rep Pediatr, 2016, 2016: 9685307. DOI:10.1155/2016/9685307 |
| [12] | CHADHA R, BAGGA D, GUPTA S, et al. Congenital pouch colon: massive redilatation of the tubularized colonic pouch after pull-through surgery[J]. J Pediatr Surg, 2002, 37(9): 1376–1379. DOI:10.1053/jpsu.2002.35039 |
| [13] | TYAGI P, MANDAL M B, MANDAL S, et al. Pouch colon associated with anorectal malformations fails to show spontaneous contractions but responds to acetylcholine and histamine in vitro[J]. J Pediatr Surg, 2009, 44(11): 2156–2162. DOI:10.1016/j.jpedsurg.2009.04.032 |
| [14] | XIAO H, CHEN L, LIU S, et al. Comparison of laparoscopic-assisted anorectoplasty and posterior sagittal anorectoplasty for high and intermediate anorectal malformations[J]. Chinese Journal of Gastrointestinal Surgery, 2018, 21(1): 68–72. |
| [15] |
李胜利, 张军, 明安晓, 等. 先天性球形结肠20例诊治体会[J].
临床小儿外科杂志, 2012, 11(1): 36–38.
LI S L, ZHANG J, MING A X, et al. Clinical features and treatment of congenital pouch colon in 20 cases[J]. J Clin Ped Sur, 2012, 11(1): 36–38. |
| [16] | SHINDE N K, KUMAR P, DABLA P K, et al. Assessment of nutritional status of patients of congenital pouch colon following definitive surgery[J]. J Indian Assoc Pediatr Surg, 2017, 22(1): 13–18. DOI:10.4103/0971-9261.194613 |



