军队训练中桡骨颈骨折并不少见,约占军队训练伤性骨折的1.2%,桡骨颈骨折对肘关节功能影响较大,甚至出现伤残,影响军队战斗力[1]。目前对于移位明显的骨折,常采用切开复位克氏针或钢板螺钉系统固定,手术对肘关节软组织的干扰大,骨折愈合慢,且需二次取出内植物,容易造成肘关节粘连或骨折不愈合,治疗时间较长,难以快速回归部队。那么,是否可以借鉴儿童桡骨颈骨折经皮撬拨复位方式治疗这类军队训练伤性桡骨颈骨折呢?我院骨科自2005年9月至2017年3月采用经皮撬拨复位克氏针内固定治疗军队训练伤性桡骨颈骨折患者,效果满意,现报告如下。
1 对象与方法 1.1 研究对象自2005年9月至2017年3月,中国人民解放军第180医院骨科共收治桡骨颈骨折311例,其中男性265例,女性46例;年龄18~33(25.3±6.2)岁。受伤至手术时间2~46(6.1±2.7)h。受伤原因:摔伤229例;高处坠落伤41例;拳击伤41例。骨折均为单纯性桡骨颈骨折,根据O'Brien骨折分型:Ⅰ型138例,Ⅱ型152例,Ⅲ型21例。所有患者术中均首先试行经皮撬拨复位,如果复位成功,纳入撬拨组;复位失败时,则改为常规切开复位内固定,患者纳入对照组。其中撬拨组232例,采用透视下经皮克氏针撬拨复位内固定术;对照组79例,采用切开复位微型钢板内固定术。两组间一般情况比较差异无统计学意义(P>0.05),具备可比性(表 1)。本研究已获得医院伦理管理委员会审核通过(批号:20050407B),并获得患者及所属部队主官的授权,签署知情同意书和授权委托书。
| 组别 | 年龄(岁) | 性别(例) | 受伤至手术 时间(h) |
受伤原因(例) | O'Brien骨折分型(例) | ||||||
| 男 | 女 | 摔伤 | 高处坠落伤 | 拳击伤 | Ⅰ型 | Ⅱ型 | Ⅲ型 | ||||
| 撬拨组 | 25.1±6.4 | 200 | 32 | 5.9±3.1 | 172 | 29 | 31 | 103 | 114 | 15 | |
| 对照组 | 25.7±7.1 | 65 | 14 | 6.4±2.2 | 57 | 12 | 10 | 35 | 38 | 6 | |
| 统计值 | t=0.564 | χ2=0.774 | t=0.833 | χ2=0.410 | χ2=0.142 | ||||||
| P值 | 0.582 | 0.379 | 0.416 | 0.815 | 0.706 | ||||||
1.2 纳入标准和排除标准
纳入标准:(1)军队作战或训练中受伤者;(2)影像学确诊桡骨颈骨折;(3)年龄≥18岁;(4)受伤时间≤2周。排除标准:(1)骨折累及桡骨头或桡骨干;(2)合并桡骨头脱位;(3)合并肘关节其他部位骨折;(4)合并肘关节周围韧带损伤,需手术修复者;(5)术前肘关节畸形或曾经有肘关节严重外伤病史。
1.3 手术方法 1.3.1经皮克氏针撬拨复位内固定术右桡骨颈O桡骨颈克氏针撬Ⅱ型骨折,接受经皮克氏针撬拨复位内固定术(图 1A)。麻醉成功后,仰卧位,在C臂X线机透视下,前臂旋后屈肘90度体位,术者将1枚直径2.0 mm克氏针经桡骨颈骨折远端逐渐滑入骨折断端,针尖抵达骨折端对侧皮质(图 1B),以骨折远端为支点,根据骨折倾斜角度,将克氏针缓慢上抬,直到桡骨头关节面复位(图 1C)。助手用力向骨折近端撬拨针尾以恢复关节面角度,术者双手拇指置于桡骨头处,用力向内侧按压突出的桡骨头,通过向内侧的力量使桡骨颈复位。透视骨折复位满意后,用2枚或3枚直径1.5 mm的克氏针经皮从前外侧经过桡骨头近端外侧穿入固定骨折端,针尖需穿透对侧骨皮质(图 1D、E)。透视下确认固定满意后,折弯克氏针,剪除多余针尾,无菌敷料包扎。
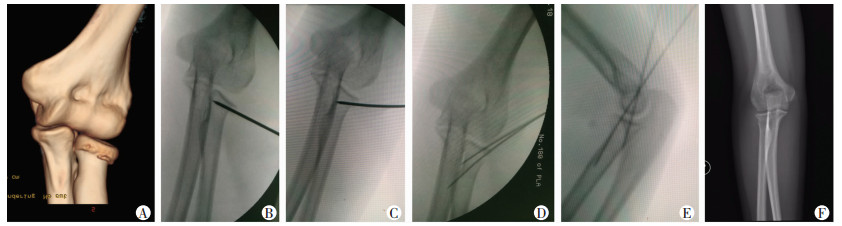
|
| 患者,女性,23岁,负重演习中跌倒致右肘部疼痛、活动受限2 h;A:术前CT三维重建提示右桡骨颈骨折,按O’Brien分型为Ⅱ型骨折;B:术中透视下骨折端置入直径2.0 mm撬拨克氏针,针尖沿骨折线抵达对侧骨皮质;C:撬拨复位后透视下见桡骨头关节面复位满意;D、E:术中交叉置入2枚直径1.5 mm克氏针,克氏针穿透对侧骨皮质;F:术后1个月拔除克氏针后,肘关节正侧位X线片显示桡骨颈骨愈合,桡骨头关节面位置满意 图 1 军队训练伤桡骨颈骨折经皮撬拨复位克氏针内固定术 |
1.3.2
切开复位微型钢板内固定术麻醉成功后,仰卧位,上臂放置充气止血带。取肘关节斜外侧Kocher入路,于肘肌与尺侧腕伸肌间隙进入,切开关节囊及环状韧带并作好标记,显露出桡骨颈骨折断端。清理断端凝血块和嵌入的软组织后,于骨折近端平行关节面钻入1枚直径1.5 mm克氏针,上抬克氏针并旋转桡骨头进行骨折复位。在保持骨折断端解剖复位的情况下,将前臂缓慢极度旋后,在桡骨头与尺骨切迹后外侧交界处骨折断端作一标志线,然后将前臂旋前,将微型钢板(山东威高骨科材料股份有限公司提供;型号:微型T型加压锁定重建钢板)上端后缘平标志线放置,骨折近端和远端各拧入2枚和3枚直径2.4 mm锁定螺钉固定。前臂旋前、旋后,确保钢板放置对旋转功能无阻碍后,冲洗切口,缝合环状韧带和关节囊,逐层缝合关闭切口,无菌敷料包扎。
1.4 评估指标 1.4.1 功能评估根据肘关节JOA功能评分对肘关节功能进行评估,JOA评分从疼痛、功能、活动度、关节动摇性、畸形五个方面评估肘关节功能恢复状况。总分100分,其中疼痛占30分,分轻、中、重度;功能占20分,包括日常动作和肌力;活动度占30分,包括屈伸活动度和旋转活动度;关节动摇性占10分,畸形占10分[2]。
1.4.2 骨折愈合评估肘关节X线正侧位片上,骨折断端四柱中有三柱以上发现桥接骨痂即可判定为骨愈合。如果X线难以判断骨愈合情况,则需应用CT扫描进一步检查。
1.5 术后处理撬拨组:术后石膏托固定肘关节于屈曲90度,前臂旋后位4周。克氏针于术后4周拔除(图 1F)。肘关节屈伸及前臂旋转功能锻炼在克氏针拔除后即可在康复理疗师指导下进行。术后2个月即可开始进行适应性训练,术后3个月重返部队。每个月检查肘关节正侧位X线片,记录骨折愈合时间;重返部队前进行末次随访,记录JOA功能评分。
对照组:术后肘关节即可开始进行主、被屈伸、旋转功能锻炼。术后3~4个月开始进行适应性训练,术后6个月重返部队。每个月检查肘关节正侧位X线片,记录骨折愈合时间;重返部队前进行末次随访,记录JOA功能评分。术后12个月需二次取出内植物。
1.6 统计学分析采用SPSS 20.0软件进行统计分析,符合正态分布的计量资料采用x±s表示。两组间的计量资料比较采用两样本均数t检验和单因素方差分析;计数资料比较采用卡方检验。检验水准α=0.05。
2 结果 2.1 术后功能比较末次随访时撬拨组的JOA评分(96.0±3.0)分,对照组的JOA评分(90.2±4.4)分,两组间比较差异有统计学意义(t=13.878, P<0.01)。两组在O’Brien骨折分型Ⅰ型、Ⅱ型与Ⅲ型3个亚组内JOA评分比较,差异有统计学意义(P<0.01)。撬拨组内各骨折类型间的JOA评分比较,差异无统计学意义。对照组内骨折Ⅰ型与Ⅱ型的JOA评分比较,差异无统计学意义;Ⅰ型与Ⅲ型及Ⅱ型与Ⅲ型的JOA评分比较,差异有统计学意义(P<0.01)。见表 2。
| 组别 | O’Brien骨折分 型的JOA功能评分(分) |
总体JOA功能评分(分) | ||
| Ⅰ型 | Ⅱ型 | Ⅲ型 | ||
| 撬拨组 | 96.2±3.0 | 95.7±2.9 | 96.0±3.2 | 96.0±3.0 |
| 对照组a | 90.1±4.3b | 90.5±3.6b | 87.3±5.2 | 90.2±4.4 |
| 统计值t | 14.063 | 11.101 | 16.208 | 13.878 |
| P值 | <0.01 | <0.01 | <0.01 | <0.01 |
| a:P<0.01,各骨折类型的JOA功能评分总体比较;b:P<0.01,与Ⅲ型比较 | ||||
2.2 骨折愈合情况比较
所有骨折均获得Ⅰ期愈合,未出现骨折再移位,其中撬拨组的骨折愈合时间4~6(5.1±0.5)周,对照组的骨折愈合时间12~22(17.5±4.0)周,两组间比较差异有统计学意义(t=18.008,P<0.01)。
2.3 并发症撬拨组出现14例钉道感染,拔除克氏针经多次换药后痊愈;无克氏针断裂、桡神经深支损伤或关节畸形、关节僵直等并发症。对照组出现3例切口不愈合,经二期清创后痊愈;2例出现切口深部早期感染,经清创保留内固定物后愈合;2例切口排斥反应,骨折愈合后经取出内固定物后痊愈;1例桡神经深支损伤,经营养神经治疗6个月后恢复;10例出现不同程度关节粘连,旋转功能轻度受限;未出现钢板断裂或关节畸形等并发症。
3 讨论 3.1 军队训练伤性桡骨颈骨折的流行病学分析在日常生活中,成人单纯性桡骨颈骨折的发病率较低,约占全身骨折0.3%,外伤原因多为跌倒时肘关节伸直外翻体位下受到垂直外力,但由于跌倒时的外力较轻,桡骨头受到的瞬间压强较小,能量大多被桡骨头吸收而出现桡骨头骨折,继续传导至桡骨颈的应力较少,所以出现桡骨头骨折发病率高,而桡骨颈骨折发病率低的情况[3]。但在军队作战和训练中,战士经常需要背负较大的重量,加之他们的动作较常人更快,所以当他们遇到上述相同的受伤机制时,桡骨头的瞬间压强是常人的几倍,甚至十几倍以上。桡骨头的骨小梁尚未出现形变时力量即已传导至桡骨颈,由于桡骨颈与桡骨干存在一定的角度,颈干交界处的应力瞬间增大而出现骨折,所以军队训练伤性桡骨颈骨折的发病率明显高于常人,可达全身骨折的1.2%[4]。同时本研究中发现,军队训练伤性桡骨颈骨折的受伤原因除不同程度的跌倒外伤,还存在拳击伤这种特殊的受伤机制,该受伤原因占13.2%。这种受伤机制尚未见文献报道,笔者认为原因可能是,战士在进行拳击动作时,前臂旋前时桡骨头关节面与肱骨小头关节紧密接触,由于关节软骨的缓冲,桡骨头压强减小,而经桡骨干向上传导的应力则集中在桡骨颈,继而出现骨折,但该受伤机制尚需进一步生物力学研究的确证。
3.2 传统治疗方法的不足之处目前移位性成人桡骨颈骨折还是以微型钢板内固定为主要手术方式,但该术式为开放术式,对肘外侧软组织的干扰较大,容易出现肘关节功能障碍,尤其对前臂旋转功能影响最大[5]。本研究中79例微型钢板固定患者中出现10例不同程度关节粘连和旋转功能受限,功能受限率达12.7%,这无形中对战士的战斗力会产生一定的影响。而且这10例患者包括3例切口不愈合,2例切口深部感染和2例切口排斥反应,这些切口并发症无疑会增加局部的瘢痕形成,而且增加治疗成本和治疗时间,不利于患者早日回归部队。值得注意的是,在该组中O’Brien Ⅲ型的JOA功能评分为(87.3±5.2)分,低于Ⅰ型和Ⅱ型的(90.1±4.3)分和(90.5±3.6)分,差异有统计学意义,这可能是Ⅲ型骨折术中复位时需剥离的软组织范围更大有关,也进一步说明软组织的干扰可以加重术后肘关节的功能障碍。那么,如何规避这些并发症,增加治疗的时效比,尽早恢复战斗力,成为军队战创伤救治中的重要课题。
3.3 经皮撬拨复位内固定的优势经皮克氏针撬拨复位内固定术在儿童桡骨颈骨折中的应用较为成熟,具有微创、快速康复和操作简单的优点[6],这些优点符合军队训练伤救治中尽快恢复战斗力的要求,但在成人桡骨颈骨折尚无相关文献报道。由于成人与儿童存在较大差异,克氏针撬拨是否能满意复位并维持复位,在拔除克氏针时骨折愈合程度是否足以支撑功能锻炼,肘关节石膏托固定是否对前臂旋转功能存在影响,这些问题尚存在疑问。
由于肱桡关节和尺桡骨间膜的存在,桡骨颈骨折大都以桡骨头关节倾斜为主要移位方式,骨折端都会有部分骨质接触,骨折端完全分离移位的少见[7]。这种移位方式,通过手法间接复位非常困难,但也恰恰为克氏针经皮撬拨复位提供了可能性。本研究中笔者通过单枚直径2.0mm的克氏针进行撬拨,桡骨头骨折端沿着克氏针形成的“滑轨”通道达到复位,311例中265例复位成功,成功率达85.2%,操作简单,复位时间短,这也证明了在军队训练伤性桡骨颈骨折的治疗中经皮克氏针撬拨复位的可靠性。而且骨折复位成功后通过2~3克氏针固定并未出现固定失败或复位丢失的情况,术后复查X线片均未出现骨折再移位情况,这可能与闭合复位固定桡骨颈骨折时,未破坏周围血供,在克氏针拨除时骨折端已有较坚强的骨痂形成,足以维持骨折的稳定性有关。
血供的保护能促进骨痂愈合,这已经是临床骨科医师的共识。本研究中切开复位的病例骨折愈合时间达到(17.5±4.0)周,这与SHABTAI等[8]的研究相似,但经皮复位组的骨折愈合时间仅为(5.1±0.5)周,显著优于切开复位组。骨折愈合时间的缩短有利早期拔除克氏针进行功能锻炼,经皮复位组均在术后4周拔除克氏针,而在功能锻炼的过程中无1例出现骨折端的塌陷,说明4周的肘关节制动可以满足骨折愈合的条件。
LITTLE[9]认为桡骨颈骨折的主要并发症是旋转功能丢失,这与术中软组织剥离形成瘢痕和术后肘关节制动有关。本研究中笔者发现79例桡骨颈的切开复位病例中,有10例出现肘关节粘连,旋转功能受限,发病率达12.7%,这可能与术后切口不愈合、排斥反应或切口感染有关,这些并发症可能导致肘关节外侧瘢痕增生加重或肱桡关节间隙出现粘连带,影响桡骨头的旋转功能。而撬拨组虽然通过经皮克氏针复位对软组织的干扰轻微,但术后需要4周的肘关节制动,无法进行早期功能锻炼,这种制动是否也会影响肘关节功能呢?SCHWARTZ等[10]在兔膝关节损伤模型中发现,外伤后制动过程中(6.7±1.3)周以内形成的粘连主要为血肿机化后的疏松结缔组织,胶原纤维少,容易松解,早期功能锻炼后不易造成关节僵硬。笔者在研究中发现克氏针经皮撬拨组的术后JOA功能评分达到(96.0±3.0)分,优于切开复位组,而且无1例出现关节粘连或前臂旋转功能受限,所以笔者认为桡骨颈骨折经皮复位后,选择4周的制动时间不会影响肘关节功能。
3.4 经皮撬拨复位内固定操作要点和注意事项进针点的选择:TIBREWAL等[11]2013年提出了桡骨近端操作“安全区”概念,他认为在前臂旋后位,桡骨近端前、后缘与桡骨茎突形成一个三角形的区域,在这个区域内操作可以避免桡神经深支。笔者在所有撬拨组病例中采用“安全区”进针的方法,均未出现桡神经深支损伤,所以笔者建议撬拨或克氏针固定时应尽量在“安全区”内进行,避免神经损伤的并发症。
撬拨的方向和力度:笔者的经验是采用直径2.0 mm克氏针进行撬拨,克氏针针尖由桡骨颈远端向近端逐渐滑移,直至触及骨折端,透视下需要平行骨折线缓慢刺入,针尖需达到对侧骨皮质,这样可以以对侧骨皮质为支点,增加撬拨的效率。同时撬拨时不能贪图一步到位,应在透视下缓慢撬拨,不能用暴力,关节面到达预定位置后应立即停止,否则可能出现骨折端劈裂,甚至桡骨头骨折。
固定克氏针置入注意事项:2~3枚固定克氏针以直径1.5 mm为宜,克氏针由桡骨头外侧缘进入,通过骨折端后应穿透桡骨近端骨皮质,增加固定的稳定性。而且克氏针固定结束后,不宜再旋转前臂,避免克氏针折弯或断裂。
综上所述,经皮撬拨复位内固定治疗军队训练伤性桡骨颈骨折,具有微创、快速康复、功能满意的优点,有利于快速恢复战斗力,是值得推荐的手术方式。
| [1] | KATZNELSON A, CONFORTI B. War injuries of the shoulder, arm and elbow[J]. Prog Surg, 1979, 16: 68–88. DOI:10.1159/000402254 |
| [2] | WADA T, MORIYA T, IBA K, et al. Functional outcomes after arthroscopic treatment of lateral epicondylitis[J]. J Orthop Sci, 2009, 14(2): 167–174. DOI:10.1007/s00776-008-1304-9 |
| [3] | CHEN H, WU D, PAN T, et al. Comparison of three different fixation constructs for radial neck fractures: a biomechanical study[J]. J Orthop Surg Res, 2017, 12(1): 175. DOI:10.1186/s13018-017-0680-2 |
| [4] | CHANDLER H, MACLEOD K, PENN-BARWELL JG, et al. Extremity injuries sustained by the UK military in the Iraq and Arghanistan conflicts: 2003-2014[J]. Injury, 2017, 48(7): 1439–1443. DOI:10.1016/j.injury.2017.05.022 |
| [5] | KEIL H, SCHNETZKE M, KOCHARYAN A, et al. Long-term results after non-operative and operative treatment of radial neck fractures in adults[J]. J Orthop Surg Res, 2018, 13(1): 28. DOI:10.1186/s13018-018-0731-3 |
| [6] |
王鑫, 赵亮, 高广辉, 等. 经皮撬拨复位克氏针内固定治疗儿童桡骨颈骨折[J].
中华手外科杂志, 2015, 31(4): 307–308.
WANG X, ZHAO L, GAO G H, et al. Percutaneous poking reduction for treatment of pediatric radial neck fracture[J]. Chin J Hand Surg, 2015, 31(4): 307–308. DOI:10.3760/cma.j.issn.1005-054x.2015.04.025 |
| [7] | BURTON K R, MELLEMA J J, MENENDEZ M E, et al. The yield of subsequent radiographs during nonoperative treatment of radial head and neck fractures[J]. J Shoulder Elbow Surg, 2016, 25(8): 1216–1222. DOI:10.1016/j.jse.2016.03.007 |
| [8] | SHABTAI L, ARKADER A. Percutaneous reduction of displaced radial neck fractures achieves better results compared with fractures treated by open reduction[J]. J Pediatr Orthop, 2016, 36(Suppl 1): S63–S66. DOI:10.1097/BPO.0000000000000763 |
| [9] | LITTLE KJ. Elbow fractures and dislocations[J]. Orthop Clin North Am, 2014, 45(3): 327–340. DOI:10.1016/j.ocl.2014.03.004 |
| [10] | SCHWARTZ Z, GRIFFON D. Nonrigid external fixation of the elbow, coxofemoral, and tarsal joints in dogs[J]. Compend Contin Educ Vet, 2008, 30(12): 648–653. |
| [11] | TIBREWAL S, SAHA S, HADDO O. Percutaneous K-wire buttress technique for displaced radial neck fracture[J]. Ortop Traumatol Rehabil, 2013, 15(2): 169–174. DOI:10.5604/15093492.1045948 |



