肺炎是仅次于缺血性心脏病和脑血管疾病的全球第3大死因,是世界范围内医疗保健的重大问题[1]。成人社区获得性肺炎(community acquired pneumonia,CAP)是一种常见的高住院率、潜在威胁生命的疾病[2],抗生素的延迟使用与死亡风险增加相关。因此,肺炎的及时和准确诊断显得至关重要。
目前,胸部X线被推荐作为成人疑诊肺炎患者的首选检查方法,X线上出现新的浸润病灶,认为肺炎诊断成立[3]。然而,有研究表明胸部X线诊断肺炎的敏感性和特异性不高[4-6];同时由于胸部X线具有辐射,因此,胸部X线在肺炎诊断和随访中的价值有限。胸部CT被认为是肺炎诊断的“金标准”,能够更早地诊断肺炎,并且具有更高的灵敏度和特异性[6];但胸部CT增加辐射暴露、费用高且需将患者转移到CT室才能完成[7-8]。
超声是临床常用的重要影像学检查手段之一。但由于肺泡内充满气体,而气体与其他组织的声阻抗差别极大,超声波在遇到气体时会发生全反射。长期以来,超声检查被认为不适于肺实质的评估[9]。近年来,随着超声医学的发展、研究的深入及认识的提高,肺超声(lung ultrasound,LUS)逐渐成为评价肺部病变的重要方法,LUS检查已被证明可用于一系列病理性肺部疾病的评估[10-12]。
LUS检查可作为床旁诊断工具,对包括肺炎在内的各种肺部疾病的诊断显示出高度敏感性。然而,先前的研究并不总是将胸部CT作为确定肺实变的“金标准”。本研究拟选择疑诊CAP需行胸部CT扫描的成人患者为研究对象,以胸部CT为诊断“金标准”,在不同治疗时间段进行LUS随访,以求证肺超声诊断CAP的准确性。
1 资料与方法 1.1 研究设计方案采用前瞻性自身前后对照研究。筛选2017年2-12月于我院呼吸科住院,需进行胸部CT检查的疑诊CAP成人患者为研究对象。入选39例疑诊CAP患者,其中男性20例,女性19例,患者年龄18~91(49.67± 18.29)岁。结合实验室检查结果,以胸部CT为CAP诊断“金标准”,判断LUS诊断CAP的准确性。本研究通过了重庆医科大学附属大学城医院伦理委员会审查(2017年伦审016号)。
1.2 纳入和排除标准纳入标准:年龄在18岁以上;至少有2个呼吸系统症状。如发热(体温>38℃)、咳嗽、咳脓痰、胸痛及呼吸困难。排除标准:年龄 < 18周岁、医院获得性肺炎、本次就诊时已经进行全身抗生素治疗、严重免疫抑制状态、孕妇及哺乳期妇女。
1.3 诊断标准肺超声诊断标准:肺实变即胸膜下低回声或类似肝实质或脾实质的实性组织样回声[13],伴或不伴空气支气管征,亦可见B线增多、胸腔积液。当胸壁各区域显示至少1处肺实变时,LUS被认为阳性。胸部CT诊断标准:表现为斑片状或大片状高密度影,其内可见空气支气管征、磨玻璃影、小叶间隔增厚等,亦可见胸膜线增厚、胸膜下渗出等。
1.4 研究方法所有患者均需在入院当天完成LUS、胸部CT和实验室检查,分别在治疗第5~7天、治疗第10~14天再次进行LUS和实验室检查随访。超声评估病变的位置、实变范围,同时评估空气支气管征以及胸腔积液的比例;通过不同治疗时间段肺炎病灶变化情况,分析LUS随访CAP的可行性。
1.4.1 肺超声入选患者首先进行肺超声检查。仪器:索诺声(Sonosite M-Turbo)便携式超声诊断仪,探头:2~5 MHz凸阵探头。胸部分区采用文献[10]报道的方法:以胸骨旁线、腋前线、腋后线和椎旁线为界,将单侧胸壁分为前壁、侧壁和后壁3个区域,胸骨旁线和腋前线之间的区域为前壁,腋前线和腋后线之间的区域为侧壁,腋后线和椎旁线之间的区域为后壁,再将前壁和侧壁分为上下2个部分,整个胸壁被分为10区。操作者:从事超声诊断工作10年以上且经过LUS检查培训的主治医师。操作方法:操作者在患者仰卧位或半卧位进行前胸壁和侧胸壁的扫查,在患者坐位时进行后胸壁的扫查。按前壁、侧壁和后壁的顺序依次完成各肋间的系统性扫查。
1.4.2 CT成像本组入选患者的胸部CT检查在LUS之后进行,且在入院24 h内完成。胸部CT结果由经验丰富的放射科医师解读,放射科医师对患者LUS检查结果和实验室检查结果不知情。
1.4.3 实验室检查项目包括C反应蛋白(C-reactive protein,CRP)水平、白细胞计数和中性粒细胞计数。
1.5 诊断性能的评估以胸部CT检查结果为参考标准,通过LUS诊断肺炎的特异性、敏感性、阳性预测值和阴性预测值,分析LUS诊断CAP的诊断价值;通过不同治疗时间段LUS上病灶的变化情况,分析LUS随访肺炎患者的可行性。
1.6 统计学分析使用SPSS 24.0统计软件分析数据。计量资料以M(P25,P75)形式记录,采用Wilcoxon符号秩和检验。
2 结果 2.1 本组疑似CAP患者肺超声诊断结果纳入研究的39例患者中,31例经胸部CT诊断为CAP,8例胸部CT表现为阴性;29例在LUS上至少有1处肺实变,另10例LUS表现为阴性。
患者肺超声检查由同一操作者完成,29例患者在LUS中表现出至少1处肺实变征象被诊断为CAP(图 1)。以胸部CT检查结果为参考标准,LUS正确诊断28例(图 2),LUS显示假阴性3例;胸部CT显示非肺炎的8例患者中,LUS正确诊断7例,1例表现为假阳性。LUS诊断肺炎的敏感性为90.3%,特异性为87.5%,阳性预测值为96.6%,LUS诊断肺炎的阴性预测值为70%。
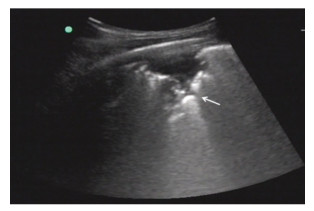
|
| ↖:示低回声的实变组织样回声(患者,男性,32岁) 图 1 社区获得性肺炎典型肺实变超声声像表现 |
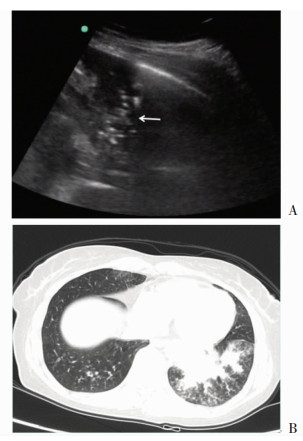
|
|
A:左侧下胸壁肺实变;B:左下肺片状高密度影 ↖:示实变组织内支气管(患者,女性,19岁,因咳嗽、咳痰、发热5 d入院) 图 2 社区获得性肺炎患者肺超声及胸部CT表现 |
2.2 CAP患者的超声特征
由LUS正确诊断为CAP的28例患者中,病变发生在左侧者8例(28.6%),发生在双侧者9例(32.1%),11例患者病变不止一个(39.3%);阳性空气支气管征23例(82.1%),胸腔积液10例(35.7%),入院当天肺部病变面积中位数为8.75 cm2(表 1)。
| 时间 | n | LUS阳性患者 | 病变位置/例(%) | 病变 > 1个/例(%) | 空气支气管征/例(%) | 胸腔积液/例(%) | 病变范围/cm2 | 实验室检查 | ||||
| 左侧 | 右侧 | 双侧 | C反应蛋白/mg·L-1 | 白细胞计数/109·L-1 | 中性粒细胞计数/109·L-1 | |||||||
| 入院当天 | 39 | 28 | 8(28.6) | 11(39.3) | 9(32.1) | 11(39.3) | 23(82.1) | 10(35.7) | 8.75(6.35~11.48) | 48.6(23.85~80.3) | 7.28(5.77~9.81) | 5.12(4.19~7.71) |
| 第5~7天 | 24 | 20 | 6(30) | 8(40) | 6(30) | 7(35) | 14(70) | 5(25) | 4.75(3.15~8.33)a | 9.6(5.00~21.75) | 6.89(5.26~8.76) | 4.44(3.41~5.86) |
| 第10~14天 | 15 | 8 | 2(25) | 3(37.5) | 3(37.5) | 3(37.5) | 5(62.5) | 0 | 2.65(1.25~3.58)b | 5.7(5.00~13.7) | 5.5(4.84~6.95) | 3.48(2.90~4.15) |
| a:P < 0.05,与入院当天比较,b:P < 0.05,与第5~7天比较 | ||||||||||||
2.3 CAP随访结果
疾病预后可以在LUS上表现出来。治疗第5~7天、第10~14天,分别有24、15例获得随访。结果显示:空气支气管征比例从82.1%降至70%再降至62.5%,病灶面积中位数从8.75 cm2降至4.75 cm2再降至2.65 cm2,胸腔积液比例从35.7%降至25%至完全消失;在治疗第10~14天,C反应蛋白水平中位数从入院当天48.6 mg/L降至5.7 mg/L,白细胞计数中位数从7.28×109/L降至5.5×109/L,中性粒细胞计数中位数从5.12×109 /L降至3.48×109/L(表 1)。
3 讨论CAP是指医院外罹患的感染性肺实质炎症。包括具有明确潜伏期的病原体感染在入院后于潜伏期内发病的肺炎[14]。肺炎的影像学检查主要依靠胸部X线和胸部CT,但胸部X线和胸部CT均存在辐射暴露和转运途中的风险,无法实时监测患者的病情变化,而LUS可在床旁进行,安全、方便、快捷,可实时观察,多次重复进行,能够在各种不同情况下使用,在患者病变诊断和实时监测方面优势突出,在临床上逐渐被接受,特别是急诊科和重症监护室。
在正常肺组织中,由于气体的全反射限制了超声波对深部组织结构的进一步探查,超声声像图中唯一能被显示的是胸膜组织,表现为1条随呼吸运动来回滑动的弧形强回声,为“胸膜线”;脏层胸膜和壁层胸膜之间的相对运动,称为“胸膜滑动征”。与胸膜线平行且呈等距离排列的、强度依次递减的强回声,称之为“A线”。胸膜线、胸膜滑动征和A线的组合表示正常肺通气。当肺组织中的气体、液体、细胞成分比例发生变化时,各组织声阻抗差异呈现不同超声征象,是LUS成像的基础。一旦肺内的空气被液体等替代出现肺实变,且这些病变区域达到胸膜时,就可以被超声检测到。肺实变超声声像图的核心表现为胸膜下低回声或类似肝实质或脾实质的实性组织样回声[13],伴或不伴空气支气管征。
本组结果显示,在疑诊CAP患者中,以胸部CT成像作为参考标准,LUS诊断CAP的敏感性为90.3%,特异性为87.5%,其阳性预测值达96.55%;1项LUS诊断成人肺炎的荟萃分析[15]指出,LUS诊断肺炎的敏感性和特异性分别为88%和86%。本研究结果与此类似,表明LUS是诊断肺炎的可靠手段。
LUS不能识别CAP患者所有肺部病变,此前有研究表明该比例在8%左右[16]。LUS诊断肺炎的准确性可能受到解剖结构的影响,深部局限性未累及胸膜特别是中心部的病变不能被检测到[17];另外,肩胛骨、锁骨上窝及腋窝区域难以进行肺超声的检查,这些部位的病变容易漏诊。本组中,3例(9.7%)患者胸部CT诊断为肺炎而LUS表现为阴性,对这3例患者进行回顾性分析发现,其中2例因病变位置较深,范围较小在LUS上表现为阴性,另有1例患者因病灶位于肺上叶未能被LUS检测到。
尽管胸部CT长久以来被认为是评估肺实变的“金标准”,但在所有患者中进行胸部CT检查是不符合医疗常规及伦理要求的,其应用限于病情更复杂的小部分患者。胸部CT应用的主要问题在于辐射暴露、费用和必须转运至CT室,虽然新的减少CT辐射剂量的方案可能减少辐射暴露的风险[8],但安全问题性仍是胸部CT在CAP患者中使用受限的一个重要因素。本组纳入的患者基于病情需要均进行了胸部CT检查,NAZERIAN等[18]做过类似研究,以不明原因的呼吸困难、胸痛、咳嗽、咯血为主诉的急诊入院患者为研究对象,将胸部CT作为参考标准,明确LUS诊断肺实变的准确性。研究结果显示,胸部CT发现285例患者中有81例存在肺实变,LUS诊断肺实变的敏感性为82.8%,特异性95.5%。而本研究胸部CT诊断CAP的阳性率及LUS诊断CAP的敏感性较高,这可能是由于研究对象的不同造成的。
本研究还对LUS在CAP随访中的价值进行了分析。REISSIG等[16]对CAP患者进行随访发现,病变面积中位数从入院当天的15.3 cm2降至治疗第13~16天的0.2 cm2;LUS也用于儿童CAP的随访[19],研究结果显示在治疗第1天、第3~6天、第7~14天,肺炎实变的平均面积分别为10.9、5.5、2.0 cm2。尽管CAP患者随访时间不一致,但本研究与前2项研究在随访中呈现相同趋势,病变面积逐渐缩小。本研究重点随访了病变范围、空气支气管征和胸腔积液出现的比率,病变监测过程中发现,随着治疗时间的延长,实变范围逐渐减小,空气支气管征、胸腔积液阳性比逐渐降低。
LUS在患者随访中的应用一定程度上可减少患者辐射暴露的风险和费用负担。本研究对LUS用于肺炎的随访进行了探索,但由于随访的病例偏少,LUS是否可以作为CAP患者的随访手段还需进一步研究。本研究着重对病变面积进行了随访,在此后的研究中,还可以对病变前后径、左右径和上下径一一测量,随访其变化,更全面了解CAP的好转情况;此外,还可对肺实变范围与实验室检查如CRP、白细胞计数和中性粒细胞计数高低进行相关性分析,LUS与实验室检查的结合能否更好地评估病情变化也是未来的努力方向。
总之,LUS作为一个可靠的影像学检查方法,可以用于CAP患者的诊断和随访,但是否可以作为CAP患者的随访手段广泛使用还需进一步研究。
| [1] | Global Burden of Disease Study 2013 Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013[J]. Lancet, 2015, 386(9995): 743–800. DOI:10.1016/S0140-6736(15)60692-4 |
| [2] | CORRADI F, BRUSASCO C, GARLASCHI A, et al. Quantitative analysis of lung ultrasonography for the detection of community-acquired pneumonia: a pilot study[J]. Biomed Res Int, 2015, 2015: 868707. DOI:10.1155/2015/868707 |
| [3] | WILKINS T R, WILKINS R L. Clinical and radiographic evidence of pneumonia[J]. Radiol Technol, 2005, 77(2): 106–110. |
| [4] | HAGAMAN J T, ROUAN G W, SHIPLEY R T, et al. Admission chest radiograph lacks sensitivity in the diagnosis of community-acquired pneumonia[J]. Am J Med Sci, 2009, 337(4): 236–240. DOI:10.1097/MAJ.0b013e31818ad805 |
| [5] | MAUGHAN B C, ASSELIN N, CAREY J L, et al. False-negative chest radiographs in emergency department diagnosis of pneumonia[J]. R I Med J, 2014, 97(8): 20–23. |
| [6] | HAYDEN G E, WRENN K W. Chest radiograph vs. computed tomography scan in the evaluation for pneumonia[J]. J Emer Med, 2009, 36(3): 266–270. DOI:10.1016/j.jemermed.2007.11.042 |
| [7] | BRENNER D J, HALL E J. Computed tomography-an increasing source of radiation exposure[J]. N Engl J Med, 2007, 357(22): 2277–2284. DOI:10.1056/NEJMra072149 |
| [8] | MAYO J R, ALDRCH, MULLER, et al. Radiation exposure at chest CT: a statement of the fleischner society[J]. Radiology, 2003, 228(1): 15–21. DOI:10.1148/radiol.2281020874 |
| [9] |
张丹, 席修明. 危重患者的肺部超声检查[J].
中华医学超声杂志(电子版), 2006, 3(1): 58–60.
ZHANG D, XI X M. Pulmonary ultrasonography in critically ill patients[J]. Chin J Med Ultrasound(Electr Vers), 2006, 3(1): 58–60. DOI:10.3969/j.issn.1672-6448.2006.01.019 |
| [10] | LICHTENSTEIIN D A, LASCOLS N, MEZIERE G, et al. Ultrasound diagnosis of alveolar consolidation in the critically ill[J]. Inten Care Med, 2004, 30(2): 276–281. DOI:10.1007/s00134-003-2075-6 |
| [11] | REISSIG A, KROEGEL C. Sonographic diagnosis and follow-up of pneumonia: a prospective study[J]. Respiration, 2007, 74: 537–547. DOI:10.1159/000100427 |
| [12] | PARLAMENTO S, COPETTI R, DI B S. Evaluation of lung ultrasound for the diagnosis of pneumonia in the ED[J]. Am J Emer Medi, 2009, 27(4): 379–384. DOI:10.1016/j.ajem.2008.03.009 |
| [13] | VOLPICELLI G, ELBARBARY M, BLAIVAS M, et al. International evidence-based recommendations for point-of-care lung ultrasound[J]. Inten Care Med, 2012, 38(4): 577–591. DOI:10.1007/s00134-012-2513-4 |
| [14] |
中华医学会呼吸病学分会. 中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J].
中华结核和呼吸杂志, 2016, 39(4): 253–279.
Chinese Thoracic Society. Guidelines for diagnosis and treatment of adult community acquired pneumonia in China (2016 Edition)[J]. Clin J Tuberc Respir Dis, 2016, 39(4): 253–279. DOI:10.3760/cma.j.issn.1001-0939.2016.04.005 |
| [15] | LONG L, ZHAO H T, ZHANG Z Y, et al. Lung ultrasound for the diagnosis of pneumonia in adults: a meta-analysis[J]. Medicine, 2017, 96(3): e5713. DOI:10.1097/MD.0000000000005713 |
| [16] | REISSIG A, COPETTI R, MATHIS G, et al. Lung ultrasound in the diagnosis and follow-up of community-acquired pneumonia: a prospective, multicenter, diagnostic accuracy study[J]. Chest, 2012, 142(4): 965–972. DOI:10.1378/chest.12-0364 |
| [17] | GARGANI L, VOLPICELLI G. How I do it: lung ultrasound[J]. Cardiovasc Ultrasound, 2014, 12(1): 1–10. DOI:10.1186/1476-7120-12-25 |
| [18] | NAZERIAN P, VOLPICELLI G, VANNI S, et al. Accuracy of lung ultrasound for the diagnosis of consolidations when compared to chest computed tomography[J]. Am J Emer Med, 2015, 7(Suppl 1): A13. DOI:10.1016/j.ajem.2015.01.035 |
| [19] | HO M C, KER C R, HSU J H, et al. Usefulness of lung ultrasound in the diagnosis of community-acquired pneumonia in children[J]. Pediatr Neonatol, 2015, 56(1): 40–45. DOI:10.1016/j.pedneo.2014.03.007 |



