2. 400045 重庆, 重庆康华众联心血管病医院:心血管内科
2. Department of Cardiovascular Diseases, Chongqing Kanghua Zhonglian Cardiovascular Hospital, Chongqing, 400045, China
在临床工作中,左心室室壁厚度的准确测量,与心脏疾病的准确诊断、治疗方案制定、预后转归等息息相关,如高血压、冠心病、肥厚型心肌病等[1-2]。目前,常规二维超声心动图(two-dimensional echocardiography, 2DE)是临床最常使用的测量左心室室壁厚度的检查手段[3]。但是2DE由于近场伪像、肺气干扰等原因造成图像质量不佳,从而导致部分节段左心室室壁厚度无法准确测量[4]。近年来,国内外多项研究表明,利用左心声学造影(left ventricle opacification, LVO)能够准确勾画出心室边界,从而从根本上解决2DE图像质量不佳的缺点,准确测量左心室室壁厚度,测量结果与心脏核磁共振有良好的相关性[4-6]。但是,由于我国医疗现状,临床上尚未全面应用LVO检查[7],加之尚缺乏利用LVO检查结果指导2DE测量室壁厚度的相关研究,因此,本研究拟进行LVO与2DE的对照研究,从而指导2DE测量左心室室壁厚度的临床应用。
1 资料与方法 1.1 研究对象收集2017年3月至2018年3月113例于我院心血管内科行LVO及2DE检查的患者超声资料,然后对比分析每例患者两种检查方法测量左心室室壁厚度结果。其中男性48例,女性65例,年龄(58.41±14.78)岁,身高(160.07±9.85)cm,体质量(70.24±7.11)kg。113例患者临床初诊结果为:高血压30例,冠心病33例,肥厚型心肌病5例,高血压合并冠心病8例,慢性风湿性心脏瓣膜病11例,扩心病13例,心肌淀粉变性1例,正常12例。以上患者均除外LVO禁忌证:对造影剂过敏者;存在右向左分流的心脏病患者、重度肺动脉高压患者(肺动脉收缩压>90 mmHg)、未得到控制的原发性高血压患者、成人呼吸窘迫综合征;妊娠和哺乳期妇女。本研究2017年3月1日获得重庆康华众联心血管病医院伦理委员会批准,上述所有检查均获得患者知情同意。
1.2 研究方法 1.2.1 仪器设备及检查医师超声检查仪器为Philips EPIQ 7C,超声探头为X5-1三维全容积探头。LVO及2DE均由同1名具有10年超声心动图工作经验医师进行,LVO造影剂注射由同1名具有1年超声造影工作经验护士进行。
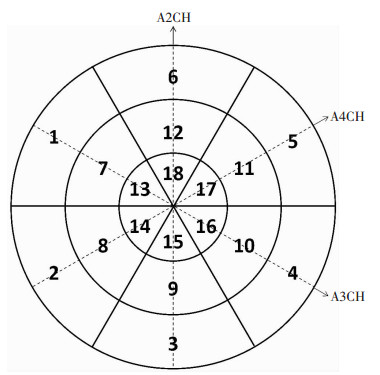
1.2.2 左心室室壁分段测量厚度将左心室室壁分为18节段研究[8-9],分段方式见图 1。分别测量每节段中段处舒张末期及收缩末期室壁厚度[10]。取图像质量最佳的时相,每节段测量3次,然后取平均值。
|
|
A4CH(心尖四腔) 2:后间隔基底段;8:后间隔中段;14:后间隔心尖段;17:前侧壁心尖段;11:前侧壁中段;5:前侧壁基底段 A2CH(心尖两腔) 3:下壁基底段;9:下壁中段;15:下壁心尖段;18:前壁心尖段;12:前壁中段;6:前壁基底段 A3CH(心尖三腔) 1:前间隔基底段;7:前间隔中段;13:前间隔心尖段;16:后侧壁心尖段;10:后侧壁中段;4:后侧壁基底段 图 1 左心室室壁18节段划分方法 |
1.2.3 2DE研究方案
患者取左侧卧位,连接心电图,选取X5-1探头成人心脏模式,适当调节增益、深度,依次采集患者心尖四腔(A4CH)、心尖两腔(A2CH)、心尖三腔切面(A3CH),每切面存储6个心动周期。然后根据18节段划分方法分别测量每节段舒张末期及收缩末期室壁厚度。
1.2.4 LVO研究方案超声造影剂选用声诺维,抽取生理盐水5 mL,用力振荡瓶子20 s,直至冻干粉末完全分散并得到均一的白色乳状液体,抽取2 mL配制的造影剂溶液。选取患者左前臂浅表静脉穿刺,团注0.5 mL造影剂后,然后以每10秒推注0.1 mL的速度,维持至检查结束[6, 11]。选取Contrast LVO模式,调节MI=0.3左右,Gain=70%左右[5, 12],待左心腔均匀显影后,依次采集患者A4CH、A2CH、A3CH,每切面存储6个心动周期。然后根据18节段划分方法分别测量每节段舒张末期及收缩末期室壁厚度。以LVO测量结果作为参考标准进行分析。
1.3 统计学分析数据分析利用SPSS 24.0软件进行。计量资料采用x±s表示,采用配对样本t检验分别比较18节段两种检查方法测量舒张末期及收缩末期室壁厚度的统计学差异。检验水准:α=0.05。
2 结果 2.1 两种检查方法测量18节段舒张末期室壁厚度差异分析113例患者分别用2DE及LVO测量舒张末期18节段左心室室壁厚度,结果如表 1,图 2~3所示。我们可以看出2DE测量的舒张期室壁厚度平均值范围在8.30~11.97 mm之间。LVO测量的舒张期室壁厚度平均值范围在9.54~11.99 mm之间。将18节段分别作配对t检验,进一步分析两种检查方法在测量舒张期室壁厚度中的差异。结果显示:①第1、2、7、8、11节段两种方式测量结果非常相近,差异无统计学意义(P>0.05)。②其余节段两种方法测量结果存在一定差异,差异有统计学意义(P < 0.05),其中4、9、10、15、18节段两种检查方法测量结果差异较大,而5、6、12节段两种检查方法测量结果差异较小。③利用2DE测量室壁厚度时,在A4CH切面与LVO差异最小,其中有3个节段差异无统计学意义(P>0.05);在A2CH时,2DE与LVO测量结果差异最大,所有节段差异均有统计学意义(P < 0.05);而在A3CH时,2DE测量结果较LVO测量结果差异居于A4CH与A2CH之间,有两个节段差异无统计学意义(P>0.05)。
| 切面 | 节段 | 室壁厚度 | 配对差值 | P值 | |
| 2DE | LVO | ||||
| A4CH | 2 | 11.97±2.53 | 11.99±2.52 | -0.02±0.21 | 0.32 |
| 5 | 10.33±2.50 | 10.53±2.51 | -0.19±0.14 | 0.00 | |
| 8 | 11.96±2.52 | 11.93±2.55 | 0.04±0.28 | 0.16 | |
| 11 | 10.21±2.51 | 10.23±2.55 | -0.03±0.18 | 0.11 | |
| 14 | 11.32±2.85 | 11.84±2.52 | -0.52±1.82 | 0.00 | |
| 17 | 9.68±2.76 | 10.26±2.66 | -0.58±0.64 | 0.00 | |
| A2CH | 3 | 10.17±2.71 | 11.00±2.47 | -0.84±1.11 | 0.00 |
| 6 | 10.34±2.51 | 10.53±2.51 | -0.18±0.27 | 0.00 | |
| 9 | 10.13±2.72 | 11.26±2.82 | -1.13±0.60 | 0.00 | |
| 12 | 10.37±2.50 | 10.53±2.51 | -0.16±0.40 | 0.00 | |
| 15 | 9.31±2.97 | 10.48±2.83 | -1.17±1.94 | 0.00 | |
| 18 | 8.30±2.64 | 9.54±2.49 | -1.24±1.65 | 0.00 | |
| A3CH | 1 | 11.14±2.47 | 11.11±2.52 | 0.03±1.61 | 0.85 |
| 4 | 10.19±2.70 | 11.27±2.79 | -1.07±0.54 | 0.00 | |
| 7 | 11.13±2.48 | 11.13±2.50 | 0.00±0.35 | 0.95 | |
| 10 | 10.14±2.69 | 11.31±2.69 | -1.17±0.27 | 0.00 | |
| 13 | 9.95±2.73 | 10.37±2.73 | -0.42±0.01 | 0.00 | |
| 16 | 9.74±2.66 | 10.26±2.66 | -0.52±0.11 | 0.00 | |

|
| A:A4CH;B:A2CH;C:A3CH 图 2 2DE测量舒张末期室壁厚度 |
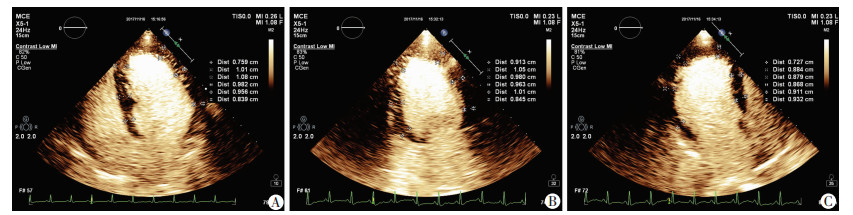
|
| A:A4CH;B:A2CH;C:A3CH 图 3 LVO测量舒张末期室壁厚度 |
2.2 两种检查方法测量18节段收缩末期室壁厚度差异分析
113例患者分别用2DE及LVO测量收缩末期18节段左心室室壁厚度,结果见表 2。我们可以看出2DE测量的收缩期室壁厚度平均值范围在7.40~10.97 mm之间。LVO测量的收缩期室壁厚度平均值范围在8.46~10.89 mm之间。将18节段分别作配对t检验,进一步分析两种检查方法在测量收缩期室壁厚度中的差异。结果显示:①收缩期两种方法测量室壁厚度差异无统计学意义的节段较舒张期明显增多,1、2、7、8、9、11、12、13、14九个节段差异无统计学意义(P>0.05)。②仅有3、4、6、10、15、16、17七节段差异有统计学意义(P < 0.05)。③与舒张期相似,A4CH切面时两种方法测量差异最小,A2CH最大,A3CH居中。A4CH切面6个节段中有4个节段差异无统计学意义(P>0.05), A3CH中有3个节段差异无统计学意义(P>0.05),A2CH中有2个节段差异无统计学意义(P>0.05)。
| 切面 | 节段 | 室壁厚度 | 配对差值 | P值 | |
| 2DE | LVO | ||||
| A4CH | 2 | 10.97±2.13 | 10.89±2.12 | 0.09±0.19 | 0.36 |
| 5 | 9.46±2.89 | 9.61±2.67 | -0.15±0.21 | 0.01 | |
| 8 | 10.58±2.45 | 10.66±2.47 | -0.08±0.18 | 0.51 | |
| 11 | 9.83±2.61 | 9.80±2.58 | 0.03±0.15 | 0.45 | |
| 14 | 8.87±2.85 | 8.99±2.47 | -0.12±0.22 | 0.13 | |
| 17 | 8.13±2.81 | 8.46±2.56 | -0.33±0.98 | 0.00 | |
| A2CH | 3 | 9.17±2.51 | 9.01±2.27 | 0.16±0.98 | 0.02 |
| 6 | 9.15±2.34 | 9.71±2.61 | -0.56±0.47 | 0.00 | |
| 9 | 9.01±2.65 | 8.97±2.61 | 0.04±0.59 | 0.15 | |
| 12 | 9.14±2.48 | 9.21±2.53 | -0.05±0.32 | 0.21 | |
| 15 | 8.17±2.77 | 9.48±2.56 | 0.21±1.11 | 0.00 | |
| 18 | 7.40±2.68 | 8.88±2.47 | -0.21±0.98 | 0.00 | |
| A3CH | 1 | 10.56±2.47 | 10.53±2.58 | 0.03±0.58 | 0.75 |
| 4 | 9.18±2.63 | 10.01±2.88 | -0.83±1.54 | 0.00 | |
| 7 | 9.42±2.51 | 9.38±2.47 | 0.04±0.33 | 0.88 | |
| 10 | 9.11±2.68 | 9.08±2.69 | 0.03±0.45 | 0.01 | |
| 13 | 8.94±2.66 | 9.01±2.66 | -0.08±0.09 | 0.24 | |
| 16 | 7.79±2.79 | 9.01±2.54 | -1.22±1.11 | 0.00 | |
3 讨论
2DE作为临床最常用的测量左心室室壁厚度的检查方法,具有无创、费用低、可重复检查等优点[13]。但是,由于心尖近场伪像、肺气干扰等原因造成部分患者图像质量不佳,导致某些节段图像质量不佳(特别是心尖节段),从而使其测量结果存在一定误差[4, 14]。
近年来,随着国内外心脏超声造影技术的飞速发展,超声造影剂能够通过肺循环使左心清晰显影,克服了常规2DE图像质量不佳的缺陷,使我们可以对心室内外膜面进行清晰的描绘,增加了室间隔的对比度,极大的提高了左室室壁厚度测量的准确性[4]。近年来,国内外多项研究表明,LVO测量心脏结构与心脏核磁共振有很高的一致性[5-6, 15]。特别是在EACVI(欧洲心血管影像协会)2017年超声造影指南中,存在两个及以上节段图像质量不佳时应使用造影剂测量(Class I, Level A) [6]。但是,由于中国医疗现状,造影剂的使用在临床工作中增加了左室室壁厚度测量的成本及检查的时间[16],使其并非像常规2DE一样广泛使用。
因此,本研究以LVO检查结果作为参考标准,拟通过对2DE和LVO测量舒张期及收缩期左心室室壁厚度的结果进行对比研究,从而利用研究结果,指导常规2DE在测量左室室壁厚度的临床工作中的应用。本研究发现:①两种检查方法在第1、2、7、8、11节段测量舒张期室壁厚度的结果非常相近,差异无统计学意义(P>0.05)。因此,我们认为,常规2DE在前间隔基底段及中段、后间隔基底段及中段、前侧壁中段室壁厚度的测量中结果准确可信,临床上可以广泛应用于上述节段的舒张期室壁厚度测量。②其余节段两种方法测量舒张期室壁厚度的结果存在一定差异,差异均有统计学意义(P < 0.05)。进一步观察上述节段差值,我们看到第4、9、10、15、18节段两种检查方法测量结果差异较大,而第5、6、12节段两种检查方法测量结果差异较小。因此,在临床实际工作中,2DE对于前侧壁基底段、前壁基底段及中段舒张期室壁厚度的测量中虽然存在一定误差,但测量结果比较可信,需考虑2DE测量结果偏小的因素。2DE在对于后侧壁基底段及中段、下壁中段及心尖段、前壁心尖段的舒张期测量不够准确,当存在以上节段显示效果不佳时,建议使用LVO进行测量。③按照各节段获取的超声断面,我们发现两种检查方法3个心尖切面测量舒张期左心室室壁厚度的结果差异均有统计学意义(P < 0.05)。但是,在A4CH切面时差异最小, 在A2CH切面时差异最大,在A3CH时差异居中。因此,在2DE的临床应用中,A4CH测量结果可信度最高,A2CH测量结果可信度最低,如需在A2CH测量室壁厚度时,建议应用LVO。④2DE在收缩期室间隔厚度测量中,准确度较舒张期高,有9个节段差异无统计学意义,而舒张期只有5个节段。这是由于收缩期心尖收缩后远离近场,使左心室室壁的准确测量成为可能。虽然在临床工作中,我们测量左心室室壁厚度应在舒张期测量,但如需要测量收缩期厚度时,2DE能够作为一种相对准确的检查方法。
回顾以往文献报道,2DE测量室壁厚度的困难区域主要集中在心尖区[17-19]。但本研究发现,除心尖区外后侧壁基底段及中段的测量也存在相似的难度。
综上所述,我们可以看出,在临床实际工作中,常规2DE测量室壁厚度的使用应在特定范围内测量,当超出该范围时LVO应作为临床测量室壁厚度的补充手段。我们相信,只要熟练掌握测量室壁厚度的应用范围及注意事项,2DE在临床的广泛应用中一定会更加准确、有效。
| [1] | HUELNHAGEN T, HEZEL F, SERRADAS DUARTE T, et al. Myocardial effective transverse relaxation time T2* correlates with left ventricular wall thickness:A 7.0 T MRI study[J]. Magn Reson Med, 2017, 77(6): 2381–2389. DOI:10.1002/mrm.26312 |
| [2] | BITON Y, GOLDENBERG I, KUTYIFA V, et al. Relative wall thickness and the risk for ventricular tachyarrhythmias in patients with left ventricular dysfunction[J]. J Am Coll Cardiol, 2016, 67(3): 303–312. DOI:10.1016/j.jacc.2015.10.076 |
| [3] | CHO E J, PARK S J, KIM E K, et al. Effects of increased left ventricular wall thickness on the myocardium in severe aortic stenosis with normal left ventricular ejection fraction:Two-and three-dimensional multilayer speckle tracking echocardiography[J]. Echocardiography, 2017, 34(4): 511–522. DOI:10.1111/echo.13474 |
| [4] | PORTER T R, ABDELMONEIM S, BELCIK J T, et al. Guidelines for the cardiac sonographer in the performance of contrast echocardiography:a focused update from the American Society of Echocardiography[J]. J Am Soc Echocardiogr, 2014, 27(8): 797–810. DOI:10.1016/j.echo.2014.05.011 |
| [5] | SALOUX E, LABOMBARDA F, ANTHUNE B, et al. Diagnostic value of three-dimensional contrast-enhanced echocardiography for left ventricular volume and ejection fraction measurement in patients with poor acoustic windows:an echo MRI comparison[J]. Arch Cardiovasc Dis, 2013, 106(4): 257–257. DOI:10.1016/j.echo.2014.06.006 |
| [6] | SENIOR R, BECHER H, MONAGHAN M, et al. Clinical practice of contrast echocardiography:recommendation by the european association of cardiovascular imaging (EACVI) 2017[J]. Eur Heart J Cardiovasc Imaging, 2017, 18(11): 1205–1205a. DOI:10.1093/ehjci/jex182 |
| [7] |
田锦润, 丁云川, 王庆慧, 等. 左心声学造影的临床应用进展[J].
临床超声医学杂志, 2017, 19(12): 838–840.
TIAN J R, DING Y C, WANG Q H, et al. Left heart contrast echocardiography:development and application[J]. J Clin Ultrasound in Med, 2017, 19(12): 838–840. DOI:10.3969/j.issn.1008-6978.2017.12.017 |
| [8] | HENJES C R, HUNGERBVHLER S, BOJARSKI I B, et al. Comparison of multi-detector row computed tomography with echocardiography for assessment of left ventricular function in healthy dogs[J]. Am J Vet Res, 2012, 73(3): 393–403. DOI:10.2460/ajvr.73.3.393 |
| [9] |
刘延玲, 熊鉴然. 临床超声心动图学[M]. 北京: 科学出版社, 2014: 839-866.
LIU Y L, XIONG J R. Clinical echocardiography[M]. Beijing: Science Press, 2014: 839-866. |
| [10] |
朱天刚, 霍勇, 张运. 超声心动图规范化培训教材[M]. 北京: 人民卫生出版社, 2012: 152-154.
ZHU T G, HUO Y, ZHANG Y. Standardized training materials for echocardiography[M]. Beijing: People's Medical Publishing House, 2012: 152-154. |
| [11] | SIRTORI C R, LABOMBARDA F, CASTELNUOVO S, et al. The use of echocardiography for the non-invasive evaluation of coronary artery disease[J]. Ann Med, 2017, 49(2): 134–141. DOI:10.1080/07853890.2016.1243801 |
| [12] | GIANNETTI A, MATERGI M, BISCONTRI M, et al. Contrast-enhanced ultrasonography in clinical practice in Crohn's disease:feasibility of destruction/replenishment method and software analysis[J]. J Ultrasound, 2017, 20(4): 309–319. DOI:10.1007/s40477-017-0263-4 |
| [13] | RADWAN H, HUSSEIN E. Value of global longitudinal strain by two dimensional speckle tracking echocardiography in predicting coronary artery disease severity[J]. Egypt Heart J, 2017, 69(2): 95–101. DOI:10.1016/j.ehj.2016.08.001 |
| [14] | AGHAJANI H, FAAL M, HOSSEINSABET A, et al. Evaluation of left atrial function via two-dimensional speckle-tracking echocardiography in patients with coronary artery ectasia[J]. J Clin Ultrasound, 2017, 45(4): 231–237. DOI:10.1002/jcu.22435 |
| [15] | ZHAO H, O'QUINN R, AMBROSE M, et al. Contrast-enhanced echocardiography has the greatest impact in patients with reduced ejection fractions[J]. J Am Soc Echocardiogr, 2018, 31(3): 289–296. DOI:10.1016/j.echo.2017.09.003 |
| [16] | SPOREA I, BADEA R, BRISC C, et al. Romanian national guidelines on contrast enhanced ultrasound in clinical practice[J]. Med Ultrason, 2017, 19(4): 401–415. DOI:10.11152/mu-1349 |
| [17] |
刘明春. 12例心尖部肥厚性型心肌病超声心动图分析[J].
医学信息, 2015(11): 227.
LIUM C. Echocardiographic analysis of 12 cases of apical hypertrophic cardiomyopathy[J]. Med Information, 2015(11): 227. DOI:10.3969/j.issn.1006-1959.2015.11.316 |
| [18] | SACCHERI M C, CIANCIULLI T F, MORITA L A, et al. Speckle tracking echocardiography to assess regional ventricular function in patients with apical hypertrophic cardiomyopathy[J]. World J Cardiol, 2017, 9(4): 363–370. DOI:10.4330/wjc.v9.i4.363 |
| [19] | GARCIA R, LABARRE Q, DEGAND B, et al. Apical left ventricular myocardial dysfunction is an early feature of cardiac involvement in myotonic dystrophy type 1[J]. Echocardiography, 2017, 34(2): 184–190. DOI:10.1111/echo.13426 |



