2. 400016 重庆, 重庆医科大学附属第一医院超声消融治疗中心
2. Ultrasound Ablation Center, the First Affiliated Hospital of Chongqing Medical University, Chongqing, 400016, China
子宫肌瘤是女性最常见的良性肿瘤,多发生于30~ 50岁,发生率为20%~50%[1]。其主要症状有经量增多、压迫症状等。研究[2]报道5%~10%的子宫肌瘤患者合并不孕、不育。药物治疗仅可暂时控制症状,肌瘤剔除术对黏膜下肌瘤患者妊娠结局有较好改善作用[3],子宫动脉栓塞术(uterine artery embolization, UAE)有可能损害卵巢血供及内膜功能因而不推荐用于有生育要求的患者。高强度聚焦超声(high-intensity focused ultrasound, HIFU)消融子宫肌瘤已为越来越多的患者所接受,但对妊娠影响的证据仍需进一步积累。本研究拟通过随访分析无生育史的子宫肌瘤患者行HIFU治疗后妊娠情况,探讨HIFU治疗子宫肌瘤对术后妊娠及妊娠结局的影响,为有生育要求的子宫肌瘤患者的治疗选择提供临床依据。
1 资料与方法 1.1 一般资料选择2010年1月至2016年12月在重庆医科大学附属第一医院妇科门诊诊断为子宫肌瘤而入院接受HIFU消融的患者,其中无生育史患者423例。收集患者术前病史资料及HIFU治疗记录,并进行随访。纳入标准:①患者,女性,年龄20~42岁;②有生育愿望及生育计划;③HIFU术后有规律性生活且未避孕。排除标准:①明确诊断配偶为不育症者:②术后因其他原因致无生育条件者,如子宫切除或双侧附件切除者;③不愿接受随访者。研究获得伦理委员会批准(2006-16),所有患者均签署知情同意书。
1.2 仪器与治疗仪器采用重庆海扶医疗科技股份有限公司生产的海扶刀® JC型聚焦超声肿瘤治疗系统。患者治疗时取俯卧位,静脉给予枸橼酸芬太尼及咪达唑仑镇静镇痛下单次超声消融治疗,结合患者术前MRI在机载超声引导下确定病灶大小、个数及位置,采取点辐照治疗方式,辐照功率200~400 W,根据患者术中疼痛反应及靶区灰度变化调整治疗功率和单位时间内投放的能量。HIFU治疗后1周内增强MRI测量无灌注区的范围为消融范围。此后彩超定期随访子宫恢复情况及肌瘤缩小情况。选择HIFU治疗的入选标准[4]:①临床诊断为子宫肌瘤患者;②绝经前妇女,非妊娠期妇女;③治疗系统机载超声可见的肌瘤,非带蒂的肌瘤;④患者能准确交流治疗中的感受。
1.3 研究方法回顾分析患者年龄、孕产史、主要临床症状、肌瘤大小等一般病史资料,电话随访患者子宫肌瘤相关症状变化、复查的肌瘤情况及妊娠情况。
1.4 统计学方法采用SPSS 20.0统计分析软件。计量资料以x±s表示,计数资料以百分率表示,计数资料的比较采用χ2检验。在单因素分析中,对分类变量采用χ2检验或Fisher精确概率;对定量资料采用单因素Logistic回归,对于单因素分析有统计意义的所有变量进一步行多因素回归分析。检验水准α=0.05。
2 结果 2.1 一般资料符合入选标准的子宫肌瘤患者共267例,中位随访时间为4(1~7)年,接受HIFU手术时年龄为22~ 42(31.3±4.2)岁,单发肌瘤181例(67.79%),多发肌瘤86例(32.21%),治疗肌瘤数目为1~10 (1.5±1.1)个。术前有子宫肌瘤相关症状者209例(78.28%),术前血红蛋白(122.7±14.2)g/L,其中有88.50%的患者HIFU术后症状改善,术后血红蛋白(131.2±11.5)g/L。黏膜下肌瘤患者有10例经阴道排出,有4例肌瘤完整排出。术前有妊娠史者119例(44.57%),术前有妊娠丢失史者14例(5.24%),术前不孕病史59例(22.10%)。
2.2 HIFU术后妊娠及结局267例患者中,155例于HIFU术后(14.1±12.4)个月妊娠157次,妊娠率为58.80%(157/267), 自然受孕率93.63%(147/157)。已成功分娩106次,剖宫产69.81%(74/106),经阴道分娩30.19%(32/106)。106次分娩中,包括足月分娩98次、早产8次。106次妊娠分娩新生儿109名,其中有6名是同卵双生儿。足月产儿100名,早产儿9名,出生体质量1.5~4.8(3.3± 0.5)kg,其中低体质量儿9名,巨大儿2名,余为健康新生儿。尚有26例正在妊娠中。
在106次成功妊娠分娩中,无妊娠期及分娩期子宫破裂发生。妊娠期并发症发生率为11.32%(12/106), 包括:前置胎盘6例,胎盘功能不足1例,肝内胆汁淤积症1例,胎膜早破1例,孕晚期卵巢囊肿异常增大1例,宫颈内口松弛2例;未出现妊娠期高血压、妊娠合并糖尿病等。围产期并发症发生率6.60%(7/106),均为产后大出血,包括1例中央型前置胎盘伴胎盘植入,行子宫全切除术;1例中央型前置胎盘,剖宫产术中成功止血;1例子宫收缩乏力,给予子宫压迫缝合;4例胎盘娩出后行肌瘤剔除致大出血,3例子宫压迫缝合成功止血,1例行子宫次全切除术抢救成功。
2.3 HIFU术后妊娠相关影响因素分析在267例患者中,妊娠组155例,未妊娠组112例,比较两组年龄、术前不孕史、术后靶肌瘤体积缩小率≥50%,差异有统计学意义(P < 0.05,图 1,表 1)。将以上有统计学意义的因素进行多因素分析发现年龄、术前不孕病史对术后妊娠的影响差异有统计学意义(P < 0.05),分别为年龄(B=-1.023, P=0.001),不孕病史(B=-1.630, P=0.000),而术后靶肌瘤体积变化及症状改善情况对术后妊娠的影响无统计学意义(P>0.05, 表 2)。将妊娠组中自然流产组、早产组、足月产组3组比较分析,得出肌瘤数目3组间比较差异有统计学意义(P < 0.05),足月产组单发肌瘤较多见(79.17%);而肌瘤类型、肌瘤在HIFU术后的体积变化及孕期的体积变化对妊娠结局的影响,3组比较差异无统计学意义(P>0.05,表 3)。
| 组别 | 年龄/岁 | 术前有妊娠史 | 术前妊娠丢失史 | 术前不孕史 | 肌瘤数目 单发/多发 |
肌瘤类型(肌壁间/ 浆膜下/黏膜下) |
术后靶肌瘤体积 缩小率≥50% |
术前有临 床症状 |
术后症状改善 | 术前血红蛋白 /g·L-1 |
术后血红蛋白 /g·L-1 |
| 妊娠组 | 31.1±4.1(23~42) | 71(45.81) | 11(7.10) | 11(7.10) | 107/48 | 121/26/8 | 90(58.06) | 125(80.65) | 120(96.00) | 125.2±12.8 | 133.4±10.2 |
| 未妊娠组 | 32.8±4.4(22~42) | 47(41.96) | 3(2.68) | 48(42.86) | 67/45 | 74/31/7 | 35(31.25) | 84(75.00) | 65(77.38) | 122.5±13.9 | 130.6±11.7 |
| t/x2 | 85.796 | 0.389 | 2.554 | 48.300 | 2.430 | 5.039 | 18.776 | 1.219 | 11.480 | 57.081 | 37.125 |
| P | 0.000 | 0.533 | 0.110 | 0.000 | 0.119 | 0.801 | 0.000 | 0.270 | 0.000 | 0.171 | 0.230 |
| 变量 | B | S.E | Wals | df | Sig. | Exp(B) |
| 年龄 | -1.023 | 1.368 | 8.011 | 1 | 0.001 | 0.016 |
| 术前不孕史 | -1.630 | 0.018 | 5.813 | 1 | 0.000 | 0.650 |
| 术后靶肌瘤体积缩小率≥50% | -22.323 | 4 045.612 | 0.000 | 1 | 0.996 | 0.000 |
| 术后症状改善 | 1.083 | 1.410 | 5.969 | 1 | 0.068 | 2.853 |
| 组别 | n | 肌瘤数目 | 主要靶肌瘤类型 | 主要靶肌瘤体积变化 | ||||||
| 单发 | 多发 | 肌壁间 | 浆膜下 | 黏膜下 | 术后体积缩小率≥50% | 孕期肌瘤增大 | ||||
| 自然流产组 | 18 | 8(44.44) | 10(55.56) | 14(77.78) | 3(16.67) | 1(5.56) | 9(50.00) | 5(27.78) | ||
| 早产组 | 8 | 3(37.50) | 5(62.50) | 7(87.50) | 0(0.00) | 1(12.50) | 4(50.00) | 4(50.00) | ||
| 足月产组 | 96 | 76(79.17) | 20(20.83) | 77(80.21) | 17(17.71) | 2(2.08) | 59(61.46) | 49(51.04) | ||
| χ2 | 13.717 | 13.717 | 0.335 | 1.691 | 2.872 | 1.111 | 3.310 | |||
| P | 0.001 | 0.001 | 0.846 | 0.429 | 0.238 | 0.418 | 0.191 | |||
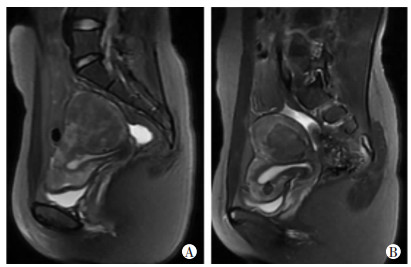
|
| A:HIFU术前,子宫肌瘤位于后壁肌壁间;B:HIFU术后1个月内MR图像示肌瘤缩小(体积缩小率≥50%) 图 1 MRI观察子宫肌瘤患者HIFU治疗前后的靶肌瘤体积变化 |
3 讨论
目前,生育年龄的推迟已成为全球趋势。随着年龄的增长,子宫肌瘤的累积发生率明显增加,多数子宫肌瘤发生于30~50岁女性。子宫肌瘤可导致不孕、流产、早产、胎位异常、胎儿生长受限、胎膜早破、前置胎盘、胎盘早剥、胎盘粘连、产时子宫收缩乏力、产后出血以及产褥感染等一系列不利影响。子宫肌瘤患者怀孕后,约55%的子宫肌瘤在妊娠后会出现明显增大的现象[5]。因此,对于未育子宫肌瘤患者的治疗方案,除了考虑子宫肌瘤对患者健康的影响,还要重视手术可能造成的对于妊娠、分娩的影响。HIFU是一种新的非侵入性的治疗技术,将超声波聚焦于靶区组织使其产生凝固性坏死而不损伤邻近正常组织。QIN等[6]报道了24例子宫肌瘤患者在HIFU治疗后1年内妊娠是安全的,可获得正常新生儿。由于妊娠相关性研究的前瞻性随机对照临床试验(RCT)存在分配的伦理问题而极具挑战,真实世界数据(RWD)对创新型技术应用范围的合理拓展具有重要价值[7]。本研究旨在通过HIFU治疗子宫肌瘤后妊娠情况的RWD分析,为有生育要求的子宫肌瘤患者的治疗选择提供临床依据。
本研究中,无生育史的子宫肌瘤患者接受HIFU治疗后,88.50%的患者子宫肌瘤相关症状得到缓解。尽管有7.10%(11例)的患者曾被诊断为不孕症,HIFU术后4(1~7)年内妊娠率仍达58.80%(157/267),包括10例患者辅助生殖胚胎植入成功受孕,这一结果与BERNARDI等[8]报道的子宫肌瘤剔除术后62.2%~ 68.0%的妊娠率相当。子宫肌瘤HIFU治疗后虽然保留在原位,但子宫肌瘤的血供被阻断,体积缩小,子宫恢复正常收缩功能,受孕条件得到改善。本组病例中仍有11.61%发生了自然流产,但显著低于肌瘤合并妊娠自然流产率(20.0%~46.7%)[9-10]。多因素分析发现年龄、术前不孕史是影响术后妊娠的主要因素,验证了李俊书等[11]研究不孕症患者HIFU术后的妊娠情况结果。HIFU术后妊娠组中肌瘤缩小率≥50%的比例占58.06%,明显高于未妊娠组31.25%。子宫肌瘤HIFU消融后受体内雌孕激素的影响,残余肌瘤仍有增大可能。前期李俊书等[12]研究发现,HIFU术后妊娠者孕期靶肌瘤增大程度对妊娠结局无不良影响。VITAGLIANO等[13]发现肌瘤在妊娠期前3个月增大,但肌瘤在整个妊娠期的影响尚不明确。本组中妊娠后发生自然流产、早产、足月产的3组患者比较肌瘤增大情况差异无统计学意义(P>0.05)。肌瘤增大者的比例略低于肌瘤合并妊娠的患者。邹敏等[14]报道多发性子宫肌瘤HIFU后妊娠及分娩率与单发性肌瘤相当,而本组病例中足月产以单发肌瘤较多见[79.17%(76/96)],提示多发肌瘤仍可能是影响HIFU术后妊娠及妊娠结局的重要因素,在术前应与患者充分沟通单发与多发肌瘤对术后妊娠的影响。HANSTEDE等[15]认为聚焦超声治疗可能促进子宫肌瘤患者的生育功能,这仍需进一步的临床证据积累。相信随着相关影响因素的明确,有生育要求的患者可以在HIFU这一非侵入性治疗中获益。
在妊娠及产程安全性方面,本组病例中,无妊娠期子宫破裂发生,妊娠并发症发生率为11.32%, 6例(5.66%)前置胎盘,发生率高于文献报道的子宫肌瘤合并妊娠者1.4%的发生率[10]。前置胎盘与宫腔手术史、患者年龄等多种因素相关,是否HIFU治疗后胎盘异常的发生风险增大,需要进一步控制影响因素后进行对比研究。本组病例中早产发生率为7.55%,低于肌瘤剔除术后10.0%~10.3%[9, 16], 也低于肌瘤合并妊娠者20%[10]。与蔡惠芬等[17]报道的年龄在35岁及以下的产妇的早产发生率(10.3%)相比较低。分析原因可能为HIFU治疗后子宫收缩功能恢复正常致早产率降低,与肌瘤剔除术后妊娠的比较仍需进一步积累证据。本研究中分娩期并发症主要为产后出血,发生率6.60%(7/106), 除中央型前置胎盘伴胎盘植入和子宫收缩乏力外,多数(66.7%)与剖宫产术中行肌壁间肌瘤剔除术有关,且导致1例患者行子宫次全切除术的后果。TOPÇU等[18]认为剖宫产术中行肌瘤剔除术对部分黏膜下或浆膜下肌瘤是安全的,对于肌壁间肌瘤由于妊娠晚期子宫血供丰富,剖宫产术中行肌瘤剔除术需谨慎选择。SWARRAY-DEEN等[19]报道了1例子宫肌瘤患者在妊娠期间发生自发性肌瘤破裂,提示即使是良性肿瘤也可能造成产科急症。虽然本组病例及前期报道均未有HIFU治疗子宫肌瘤后妊娠有子宫破裂的危重情况发生,经HIFU术后妊娠仍应进行危险性评估和高危妊娠监控。
综上所述,HIFU治疗子宫肌瘤具有非侵入性,且定位准确。无生育史的患者接受HIFU治疗后肌瘤体积缩小,利于胚胎着床及生长,增加受孕机会,且未增加孕期及分娩期并发症。今后,基于真实世界证据(RWD)的积累及适宜条件下的随机对照研究,有望明确HIFU治疗与传统手术对未育子宫肌瘤患者的优势与获益,为未育子宫肌瘤患者的治疗提供新的选择。
志谢: 感谢重庆医科大学附属第一医院超声消融中心医师张蓉、杨超等对本研究给予的指导帮助| [1] | ALEKSANDROVYCH V, BEREZA T, SAJEWICZ M, et al. Uterine fibroid: common features of widespread tumor (Review article)[J]. Folia Med Cracov, 2015, 55(1): 61–75. |
| [2] |
冷金花, 李雷. 腹腔镜子宫肌瘤剔除术相关临床问题[J].
中国实用妇科与产科杂志, 2012, 28(12): 895–898.
LENG J H, LI L. Laparoscopic myomectomy related clinical problems[J]. Chin J Prac Gynecol Obstet, 2012, 28(12): 895–898. |
| [3] | RACKOW B W, TAYLOR H S. Submucosal uterine leiomyomas have a global effect on molecular determinants of endometrial receptivity[J]. Fertil Steril, 2010, 93(6): 2027–2034. DOI:10.1016/j.fertnstert.2008.03.029 |
| [4] |
朱丽, 陈文直, 陈锦云, 等. 咪唑安定-芬太尼镇静镇痛在超声消融子宫肌瘤中的应用研究[J].
重庆医科大学学报, 2009, 34(11): 1556–1558.
ZHU L, CHEN W Z, CHEN J Y, et al. Response of conscious-sedation in ultrasound ablation for uterine fibroids[J]. J Chongqing Med Univ, 2009, 34(11): 1556–1558. DOI:10.13406/j.cnki.cyxb.2009.11.07 |
| [5] |
石一复. 妊娠对子宫肌瘤的影响[M]//郎景和, 石一复, 王智彪. 子宫肌瘤. 北京: 人民卫生出版社, 2014: 178-179.
SHI Y F. The effect of pregnancy on uterine fibroids[M]// LANG J H, SHI Y F, WANG Z B. Uterine myoma. Beijing: People's Medical Publishing House, 2014: 178-179. |
| [6] | QIN J, CHEN J Y, ZHAO W P, et al. Outcome of unintended pregnancy after ultrasound-guided high-intensity focused ultrasound ablation of uterine fibroids[J]. Int J Gynaecol Obstet, 2012, 117(3): 273–277. DOI:10.1016/j.ijgo.2012.01.011 |
| [7] | CHETTA J, HU Y Z. Use of real-world evidence to support regulatory decision-making for medical devices[EB/OL]. [2017-10-10]. |
| [8] | BERNARDI T S, RADOSA M P, WEISHEIT A, et al. Laparoscopic myomectomy: a 6-year follow-up single-center cohort analysis of fertility and obstetric outcome measures[J]. Arch Gynecol Obstet, 2014, 290(1): 87–91. DOI:10.1007/s00404-014-3155-2 |
| [9] | RADHIKA B H, NAIK K, SHREELATHA S, et al. Case series: pregnancy outcome in patients with uterine fibroids[J]. J Clin Diagn Res, 2015, 9(10): QR01–QR04. DOI:10.7860/JCDR/2015/14375.6621 |
| [10] | KLATSKY P C, TRAN N D, CAUGHEY A B, et al. Fibroids and reproductive outcomes: a systematic literature review from conception to delivery[J]. Am J Obstet Gynecol, 2008, 198(4): 357–366. DOI:10.1016/j.ajog.2007.12.039 |
| [11] |
李俊书, 陈文直, 胡亮, 等. 不孕症患者子宫肌瘤HIFU消融术后妊娠相关影响因素分析[J].
中国超声医学杂志, 2016, 32(11): 1018–1022.
LI J S, CHEN W Z, HU L, et al. Analyze relevant influence factors on reproductive outcomes after HIFU ablation treatment for infertile women with uterine fibroids[J]. Chin J Ultrasound Med, 2016, 32(11): 1018–1022. |
| [12] |
李俊书, 陈文直, 胡亮, 等. 子宫肌瘤超声消融术后妊娠对靶肌瘤的影响及妊娠结局[J].
中国介入影像与治疗学, 2017, 14(5): 278–282.
LI J S, CHEN W Z, HU L, et al. Effect of pregnancy on target fibroids and pregnancy outcome after ultrasound ablation[J]. Chin J Interv Imaging Ther, 2017, 14(5): 278–282. DOI:10.13929/j.1672-8475.201610026 |
| [13] | VITAGLIANO A, NOVENTA M, DI SPIEZIO SARDO A, et al. Uterine fibroid size modifications during pregnancy and puerperium: evidence from the first systematic review of literature[J]. Arch Gynecol Obstet, 2018, 297(4): 823–835. DOI:10.1007/s00404-017-4621-4 |
| [14] |
邹敏, 熊郁, 汪炼, 等. 多发子宫肌瘤高强度聚焦超声治疗与生育[J].
中国实用妇科与产科杂志, 2016, 32(2): 132–135.
ZOU M, XIONG Y, WANG L, et al. Pregnancy outcome of patients with multiple uterine fibroids treated with high intensity focused ultrasound[J]. Chin J Pract Gynecol Obstet, 2016, 32(2): 132–135. DOI:10.7504/fk2016010105 |
| [15] | HANSTEDE M M, TEMPANY C M, STEWART E A. Focused ultrasound surgery of intramural leiomyomas may facilitate fertility: a case report[J]. Fertil Steril, 2007, 88(2): 497–495. DOI:10.1016/j.fertnstert.2006.11.103 |
| [16] | KOO Y J, LEE J K, LEE Y K, et al. Pregnancy outcomes and risk factors for uterine rupture after laparoscopic myomectomy: a single-center experience and literature review[J]. J Minim Invasive Gynecol, 2015, 22(6): 1022–1028. DOI:10.1016/j.jmig.2015.05.016 |
| [17] |
蔡惠芬, 刘小燕, 王江, 等. 232例青少年初产的围产结局分析[J].
第三军医大学学报, 2017, 39(15): 1574–1577.
CAI H F, LIU X Y, WANG J, et al. Analysis of perinatal outcomes in 232 adolescent primiparas[J]. J Third Mil Med Univ, 2017, 39(15): 1574–1577. DOI:10.16016/j.1000-5404.201702134 |
| [18] | TOPÇU H O, İSKENDER C T, TIMUR H, et al. Outcomes after cesarean myomectomy versus cesarean alone among pregnant women with uterine leiomyomas[J]. Int J Gynaecol Obstet, 2015, 130(3): 244–246. DOI:10.1016/j.ijgo.2015.03.035 |
| [19] | SWARRAY-DEEN A, MENSAH-BROWN S A, COLEMAN J. Rare complication of fibroids in pregnancy: Spontaneous fibroid rupture[J]. J Obstet Gynaecol Res, 2017, 43(9): 1485–1488. DOI:10.1111/jog.13405 |



