随着社会经济的发展和全民运动的兴起,竞技性及非竞技性半月板损伤发生率逐年增高[1]。半月板在膝关节减震、关节润滑、应力传导,保持膝关节稳定性及本体感觉中起着重要的作用[2]。同时半月板作为一种功能性结构,通过提高关节的完整性和接触面积,防止应力过于集中,达到保护关节软骨的目的[3],所以及时准确诊断并有效治疗半月板损伤显得尤为重要。目前在诊断上,磁共振成像(magnetic resonance imaging,MRI)作为一种无创检查,因其极高的敏感性和准确性,成为诊断半月板损伤的首选检查[4]。但不可否认的是MRI对于幽闭恐惧症、肥胖(体质量>170 kg)、佩戴起搏器或有金属植入物的患者依旧有其局限性[5]。并且,MRI检查在半月板修复术后短、中期的疗效评价中并不被推荐,特别是半月板的疤痕愈合会在MRI上出现类似于半月板损伤的信号[6],甚至在全内缝合半月板术后10年,对无症状患者行MRI检查,影像上仍可见异常的水平损伤及放射状损伤信号[7]。目前的肌肉骨骼肌超声(MSK-US)是一种非离子成像模式,相对于MRI有着价格低廉、携带方便、操作安全、重复检查依从性好等优势[8]。但按照常规方法,超声不能准确显示包括半月板在内的膝关节深层结构,且由于无客观量化标准,诊断准确性较为依赖操作者的主观经验,所以现有国内外超声对半月板损伤的诊断准确性研究报道差异很大[9-11]。因此,亟待一种方法学上的改进,充分发挥超声相比其他辅助检查的优势,结合现代超声技术的飞跃式发展,提高超声对半月板损伤的诊断准确性。本研究在传统静态超声检查基础上,结合动态、应力条件(以下简称“动态应力超声”),以关节镜探查半月板损伤情况为金标准,评价动态应力超声对膝关节半月板损伤的诊断价值,以期提高超声诊断半月板损伤的有效性。
1 资料与方法 1.1 临床资料2016年12月至2017年6月,我院确诊前交叉韧带(anterior cruciate ligament, ACL)断裂,需行关节镜下ACL重建术患者40例,其中16例为足球、篮球运动时扭伤,24例为跑步或行走时不慎跌倒扭伤,均为我院初诊,仅行物理治疗,未行有创检查或治疗。其中男性31例,女性9例,年龄15~40(28.0±5.4)岁,BMI 19.8~25.2(23.2±2.9)kg/m2。患者签署知情同意书。
1.2 病例纳入与排除标准纳入标准:①经MRI及查体明确ACL损伤者;②收入我科择期行ACL重建者。排除标准:①有膝关节手术史;②患有类风湿性关节炎或其他膝关节炎性疾病;③关节周围骨折、Paget病、膝关节感染、神经性关节病或肢端肥大症[12]。
1.3 超声及关节镜设备超声设备:德国西门子S2000,选择9 MHz频率9L4线阵探头,观察深度焦点在15 mm,最大深度22.5 mm。关节镜设备:Smith & Nephew(美国施乐辉)关节镜系统,C-mount 3626 Rigid Arthroscope 4 mm, 30 degree。
1.4 研究方法所有病例全程超声检查由1位高年资高级职称超声技师完成(该超声技师拥有超过20年肌骨超声检查经验),由1名运动医学专科医师全程配合完成所有病例的侧方应力加压。超声技师及配合医师检查前不知晓患者哪一侧为患膝。超声检查及MRI检查在关节镜手术前1 d进行。所有关节镜手术由1位运动医学专科高级职称医师完成,术中对患者行ACL行自体腘绳肌或人工LAR-S韧带重建外,着重对半月板损伤情况进行探查记录,主刀医师并不知晓试验内容。
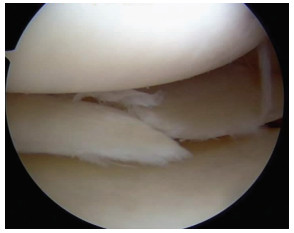
1.4.1 关节镜检查方法常规膝前内外侧入路,关节镜直视下,以探勾探查内、外侧半月板的完整性及活动度,完整性破坏或活动度异常被认为是半月板损伤(图 1)。
|
| 图 1 关节镜下半月板损伤征象 |
1.4.2 MRI检查方法
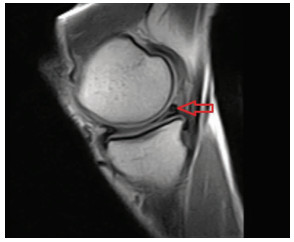
使用1.5T关节磁共振,半月板损伤诊断标准:半月板内的高信号达到半月板的关节面[13](图 2)。
|
| (红色箭头所指处为损伤) 图 2 MRI提示半月板损伤征象 |
1.4.2 静态超声检查
检查方法:患者取仰卧位,屈膝90°,检查内/外侧半月板前角及体部。取俯卧位,伸膝,检查内/外侧半月板后角[14],同时检查双膝内/外侧半月板。静态超声诊断半月板损伤标准:①半月板内部出现低回声,且低回声延伸至半月板表面;②半月板轮廓不规则[15](图 3),半月板体积减小。

|
| A:箭头示半月板轮廓规则,但其内内部出现低回声,且低回声延伸至半月板表面;B:箭头示半月板轮廓不规则 图 3 超声下半月板损伤征象 |
1.4.3 动态应力超声检查
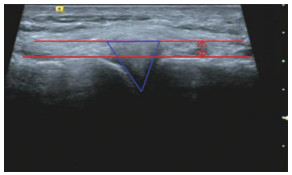
患者取俯卧位,探头探及一侧内/外侧半月板回声后,嘱患者屈膝,分别采集屈膝0°、30°、60°、90°时半月板位移(半月板外轮廓线与胫骨-股骨皮质骨连线的垂直距离,图 4);嘱患者俯卧屈膝0°,由同一关节外科专科医师施加相对恒定地侧方应力,使膝关节外翻、内翻,采集半月板位移距离;嘱患者站立,双下肢与肩同宽,均匀负重,采集垂直应力下半月板位移。以上数据双膝均需采集。动态超声诊断半月板损伤标准:①同侧膝关节各角度/各应力半月板位移相差>5 mm;②双侧对比,对应某一角度/应力半月板位移相差>2 mm。静态结合动态应力超声诊断半月板损伤标准:静态或动态应力超声其中一项认定存在半月板损伤即诊断。
|
| 线条表示半月板外轮廓线与胫骨-股骨皮质骨连线,箭头表示半月板位移距离 图 4 超声下半月板位移情况 |
1.5 统计学分析
以关节镜探查半月板损伤情况为金标准,分别计算静态超声、动态超声、静态结合动态应力超声、MRI各诊断标准下半月板损伤的敏感性、特异性、阳性预测值、阴性预测值,并计算95%可信区间。计数资料率的多组比较采用χ2检验,然后进行χ2分割两两比较。
2 结果 2.1 关节镜术中探查结果40例患者均行关节镜下半月板探查术,术中发现80例半月板中42例损伤,38例完好;其中外侧半月板40例,24例损伤16例完好;内侧半月板40例,18例损伤22例完好。
2.2 4种方法诊断比较静态超声对半月板损伤诊断的敏感性、特异性、阳性预测值、阴性预测值均低于MRI,差异有统计学意义(P<0.05,表 1);超声对外侧半月板诊断敏感性、特异性、阳性预测值、阴性预测值均明显低于内侧半月板(P<0.05,表 1);动态应力超声对半月板损伤的敏感性、阴性预测值较低,但其特异性、阳性预测值明显高于静态超声(P<0.05),且与MRI比较差异无统计学意义(P>0.05,表 1);静态结合动态应力超声相对于静态超声敏感性、特异性、阴性预测值均有明显提高(P<0.05,表 1)。
| 诊断方法 | 敏感性(95%CI) | 特异性(95%CI) | 阳性预测值(95%CI) | 阴性预测值(95%CI) |
| 内侧半月板 | ||||
| 静态超声 | 88.9(65.3~98.6) | 86.3(65.1~96.9) | 84.2(60.4~96.4) | 90.5(69.6~98.8) |
| 动态超声 | 50.0(26.0~71.9) | 100.0(84.6~100.0) | 100.0(66.4~100.0) | 70.9(52.0~85.2) |
| 静态结合动态超声 | 94.4(72.7~99.9) | 86.3(65.1~96.9) | 85.0(62.1~96.6) | 95.0(75.1~99.9) |
| MRI | 94.4(72.7~99.9) | 95.5(77.2~99.9) | 94.4(72.7~99.9) | 95.5(77.2~99.9) |
| 外侧半月板 | ||||
| 静态超声 | 70.8(48.9~86.7) | 68.8(41.3~88.1) | 77.3(54.6~91.8) | 61.1(35.7~81.4) |
| 动态超声 | 37.5(18.8~56.8) | 93.7(69.8~99.8) | 90.0(55.5~99.7) | 50.0(31.3~67.3) |
| 静态结合动态超声 | 91.7(73.0~98.9) | 68.8(41.3~88.1) | 81.5(61.9~93.4) | 84.6(54.6~97.9) |
| MRI | 95.8(78.9~99.9) | 100.0(79.4~100.0) | 100.0(85.2~100.0) | 94.1(71.3~99.8) |
| 总体 | ||||
| 静态超声 | 78.6(63.2~89.4) | 78.9(62.7~90.2) | 80.5(65.1~90.9) | 76.9(60.7~88.5) |
| 动态超声 | 42.9(27.7~57.7) | 97.3(86.2~99.9) | 94.7(74.0~99.9) | 60.6(47.3~72.4) |
| 静态结合动态超声 | 92.8(80.5~98.5) | 76.3(59.8~88.2) | 81.3(67.4~90.8) | 90.6(75.0~98.0) |
| MRI | 95.2(83.8~99.4) | 97.4(86.2~99.9) | 97.6(87.1~99.9) | 94.5(82.7~99.4) |
3 讨论
半月板作为膝关节重要的功能性结构,在运动或长期负荷下极易受损。但是即便是MRI技术发展趋于成熟的今天,想要在术前确诊半月板损伤仍是一个不小的挑战,遑论其在术后随访中的表现。而超声作为一种常见的无创检查已被广泛应用于膝关节检查。但其对于半月板损伤诊断准确性的报道一直存在较大差异,故而该方法没有被广泛接受。其准确性不高的原因可能有:①各研究机构所使用超声型号及探头功率不尽相同,采集时图像无统一标准;②半月板位于膝关节深部,加之骨性结构较多,客观上对超声检查人员的能力提出了较高的要求;③目前超声下对半月板损伤的诊断大多使用基于对回声强弱的主观判断,所以会有人为因素的干扰[16]。
半月板的一个生理作用是缓冲,而缓冲是通过将轴向压力转变为环状压力实现的,而这个环状的弯月面是由径向连接的纤维稳定[17]。半月板损伤时,时常会伴有纤维结构的破坏,从而导致半月板稳定性的丢失,活动度增大。而目前国内外报道超声对半月板损伤的诊断,在诊断方法上,均为在某一特定膝关节屈曲角度判断半月板损伤情况。这是传统的静态超声检查方法,以超声回声的变化来判断半月板损伤的情况,缺乏量化的标准,无法有效捕捉半月板活动度情况。本研究对我院术前明确诊断的ACL断裂(半月板损伤情况未知),拟行膝关节镜手术的患者,在术中探查半月板损伤情况,并以此为金标准,盲法比较静态超声、动态应力超声、静态结合动态应力超声、MRI在术前对半月板损伤的诊断有效性。本研究在方法学上有所创新,在静态超声的基础上,更好利用超声实时、动态、可施加应力等优势,记录膝关节在多角度活动时半月板基于胫骨-股骨皮质连线的位移情况,并以此量化半月板活动度,继而诊断半月板损伤。结果发现,传统的静态超声在诊断特异性、敏感性、阳性预测值、阴性预测值上均不如MRI,动态应力超声通过测量半月板位移而得出半月板活动度,对于半月板异常增大的半月板损伤敏感性较好,但还有相当部分的半月板损伤并未造成半月板活动度增加,故而动态超声对半月板损伤的诊断敏感性、阴性预测值不高,但一旦发现半月板活动度增大,半月板损伤的诊断较为准确,故该方法特异性及阳性预测值较高;静态结合动态应力超声,将动态应力超声作为传统静态超声的有力补充,可显著提升超声诊断半月板损伤的敏感性、特异性及阴性预测值。而分别统计内、外侧半月板,发现超声对内侧半月板损伤的敏感性及特异性较外侧半月板明显提高,考虑原因为超声探及外侧半月板有腓骨小头遮挡,超声下回声不清,且内侧半月板边缘与内侧副韧带间的天然分隔为半月板轮廓的界定提供了很好的边界,而外侧半月板与外侧副韧带之间常伴有脂肪,为半月板轮廓的界定制造了障碍。
静态结合动态应力超声不仅提高了超声诊断半月板损伤的价值,同时将有利于半月板缝合术后半月板愈合情况的随访,原因在于该方法通过记录半月板位移情况将半月板活动度量化,通过对比术后不同时间点半月板活动度的变化情况,可了解半月板愈合情况。而这一点恰是MRI诊断的薄弱环节,由于MRI诊断半月板损伤与否是基于影像学判定,无法量化,而半月板缝合术后半月板影像无法恢复至正常,故而MRI对半月板缝合术后愈合情况的诊断价值不高。同时超声收费相对MRI低廉,可重复性好,可在术后随访中发挥十分重要的作用。
本试验的不足在于:①本研究纳入ACL损伤的患者年龄较轻,而根据ALIZADEH等[18]的研究,超声对年轻患者半月板损伤诊断有效率高于老年患者,但其研究未加入动态应力超声,故对于各年龄层患者静态结合动态应力超声诊断半月板损伤的价值还有待研究。②本研究纳入ACL损伤患者若合并半月板损伤多为外伤所致的半月板纤维断裂者,半月板活动度明显增大,故而静态结合动态应力超声诊断价值较高,而对于其他原因、其他类型的半月板损伤,特别是退变性半月板损伤,该方法的有效性有待研究。③本研究为方法学创新。动态应力超声所选施加应力的强度、膝关节活动范围均有待进一步研究。
| [1] |
邓奎, 许亮, 熊曼丽, 等. 关节镜技术下足球运动员半月板损伤的临床研究[J].
广州体育学院学报, 2016, 36(5): 105–107.
DENG K, XU L, XIONG M L, et al. Clinical study on meniscus injury of football players under arthroscopy[J]. J Guangzhou Sport Univ, 2016, 36(5): 105–107. |
| [2] | AKATSU Y, YAMAGUCHI S, MUKOYAMA S, et al. Accuracy of high-resolution ultrasound in the detection of meniscal tears and determination of the visible area of menisci[J]. J Bone Joint Surg Am, 2015, 97(10): 799–806. DOI:10.2106/JBJS.N.01055 |
| [3] | VAQUERO J, FORRIOL F. Meniscus tear surgery and meniscus replacement[J]. Muscles Ligaments Tendons J, 2016, 6(1): 71–89. DOI:10.11138/mltj/2016.6.1.071 |
| [4] | BEHAIRY N H, DORGHAM M A, KHALED S A. Accuracy of routine magnetic resonance imaging in meniscal and ligamentous injuries of the knee:comparison with arthroscopy[J]. Int Orthop, 2009, 33(4): 961–967. DOI:10.1007/s00264-008-0580-5 |
| [5] | LEFEVRE N, NAOURI J F, HERMAN S, et al. A current review of the meniscus imaging: Proposition of a useful tool for its radiologic analysis[J]. Radiol Res Pract, 2016, 2016: 8329296. DOI:10.1155/2016/8329296 |
| [6] | HOFFELNER T, RESCH H, FORSTNER R, et al. Arthroscopic all-inside meniscal repair-Does the meniscus heal? A clinical and radiological follow-up examination to verify meniscal healing using a 3-T MRI[J]. Skeletal Radiol, 2011, 40(2): 181–187. DOI:10.1007/s00256-010-0965-6 |
| [7] | PUJOL N, TARDY N, BOISRENOULT P, et al. Magnetic resonance imaging is not suitable for interpretation of meniscal status ten years after arthroscopic repair[J]. Int Orthop, 2013, 37(12): 2371–2376. DOI:10.1007/s00264-013-2039-6 |
| [8] | KLAUSER A S, TAGLIAFICO A, ALLEN G M, et al. Clinical indications for musculoskeletal ultrasound: a Delphi-based consensus paper of the European Society of Musculoskeletal Radiology[J]. Eur Radiol, 2012, 22(5): 1140–1148. DOI:10.1007/s00330-011-2356-3 |
| [9] | DE MAESENEER M, LENCHIK L, STAROK M, et al. Normal and abnormal medial meniscocapsular structures: MR imaging and sonography in cadavers[J]. AJR Am J Roentgenol, 1998, 171(4): 969–976. DOI:10.2214/ajr.171.4.9762977 |
| [10] | Nogueira M H, Gregio E, Lorenzato M M, et al. Ultrasound assessment of medial meniscal extrusion: a validation study using MRI as reference standard[J]. AJR Am J Roentgenol, 2015, 204(3): 584–588. DOI:10.2214/AJR.14.12522 |
| [11] | GERNGROSS H, SOHN C. Ultrasound scanning for the diagnosis of meniscal lesions of the knee joint[J]. Arthroscopy, 1992, 8(1): 105–110. DOI:10.1016/0749-8063(92)90143-y |
| [12] | CHEN H. Diagnosis and treatment of a lateral meniscal cyst with musculoskeletal ultrasound[J]. Case Rep Orthop, 2015, 2015: 432187. DOI:10.1155/2015/432187 |
| [13] |
张永克, 赵骏, 王健, 等. 脂肪抑制质子加权成像和磁敏感加权成像诊断膝关节半月板损伤对比研究[J].
第三军医大学学报, 2013, 35(23): 2586–2589.
ZHANG Y K, ZHAO J, WANG J, et al. Fat-suppressed proton density-weighted imaging vs susceptibility weighted imaging in diagnosis of meniscal tear[J]. J Third Mil Med Univ, 2013, 35(23): 2586–2589. |
| [14] | KAWAGUCHI K, ENOKIDA M, OTSUKI R, et al. Ultrasonographic evaluation of medial radial displacement of the medial meniscus in knee osteoarthritis[J]. Arthritis Rheum, 2012, 64(1): 173–180. DOI:10.1002/art.33319 |
| [15] | WARELUK P, SZOPINSKI K T. Value of modern sonography in the assessment of meniscal lesions[J]. Eur J Radiol, 2012, 81(9): 2366–2369. DOI:10.1016/j.ejrad.2011.09.013 |
| [16] | DAI H, HUANG Z G, CHEN Z J, et al. Diagnostic accuracy of ultrasonography in assessing meniscal injury: meta-analysis of prospective studies[J]. J Orthop Sci, 2015, 20(4): 675–681. DOI:10.1007/s00776-015-0728-2 |
| [17] | |
| [18] | ALIZADEH A, BABAEI JANDAGHI A, KESHAVARZ ZIRAK A, et al. Knee sonography as a diagnostic test for medial meniscal tears in young patients[J]. Eur J Orthop Surg Traumatol, 2013, 23(8): 927–931. DOI:10.1007/s00590-012-1111-z |



