尿失禁是泌尿外科常见症状,其临床表现多种多样[1]。患者常存在脊柱外伤或肿瘤、前列腺根治或电切术、严重尿路感染等明确病因或诱发因素。如果病因明确,常可针对其病因进行治疗,纠正尿频、控制尿失禁[2]。但在临床上无明确诱因出现的青年男性尿失禁罕见。对不明原因的尿失禁患者,除进行基本泌尿系统相关检查外,泌尿系统以外的相关影像学检查有利于早期明确病因,从而使患者得到恰当的治疗。如仔细的神经系统查体具有重要临床意义。本研究回顾分析我院诊治的1例以严重顽固性尿频和尿失禁为主要临床表现的青年男性患者的临床资料和诊治过程,并复习相关文献,探讨该类患者的临床诊断思路和策略。
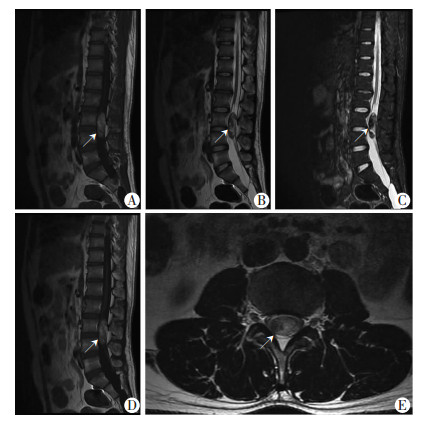
1 资料与方法患者男性,26岁,因“顽固性尿频3年,尿失禁2年,加重伴排便困难3个月”就诊于我院。患者2014年开始出现尿频、尿急、夜尿增多表现,并呈进行性加重,日间排尿20~30次/d,夜尿10次/晚,但不伴尿痛、血尿、腹痛、腰痛等。2015年开始出现频繁的无尿意即有尿液不自主流出,呈明显尿失禁表现,频次为每天数次至十余次。近3个月以来,患者除上述症状外又出现排便困难,大便1次/周。患者自述勃起功能良好,存在频繁勃起,有正常性高潮和性快感,可射出少量稀薄透明状精液。自发病以来,患者先后到多个省市医学院附属医院就诊,行尿常规及前列腺液检查均未见异常,精液常规显示无精子,泌尿生殖系超声显示右侧精囊、双侧输精管未探及,左侧精囊形态失常,考虑先天发育异常;双侧睾丸附睾、双肾及输尿管未见异常;性激素,染色体核型分析未见异常;曾行尿动力学检查显示膀胱功能容量降低,顺应性降低,充盈期可见逼尿肌无抑制收缩并伴漏尿,排尿期逼尿肌收缩乏力,增加腹压辅助排尿,测膀胱残余尿214 mL。在外院先后被诊断为慢性前列腺炎、膀胱炎等,给予抗感染及各种对症药物治疗均无效。患者于2017年6月就诊于我院,查体发现双侧睾丸体积正常,双侧附睾饱满,双侧阴囊内未触及输精管;鞍区感觉显著减退,提睾反射消失,肛门括约肌收缩无力,再次测残余尿26 mL。遂考虑该患者存在神经系统病变可能,立即行脊柱MRI检查,结果显示腰3、4椎体层面后方椎管内可见大小约1.7 cm×1.5 cm×4.7 cm的椭圆形肿块,边缘清晰,信号不均匀,肿块后方马尾受压,提示为腰椎管内占位(图 1)。遂以椎管内肿瘤收入我院脊柱外科行手术治疗。
|
| A:T1WI矢状位:腰3~4椎体后方椎管内椭圆形高信号肿块(箭头示),边界清晰;B:T2WI矢状位:椎管内肿块(箭头示)呈以低信号为主的混杂信号,边界清晰,压迫马尾神经;C:T2WI压脂矢状位:肿瘤(箭头示)呈低信号;D:T1WI矢状位增强:肿瘤(箭头示)无明显强化;E:T2WI横断位:肿瘤(箭头示)占据椎管2/3以上,马尾神经受压移位 图 1 脊柱MRI影像示椎管内肿瘤的形态学特征 |
2 结果 2.1 手术情况
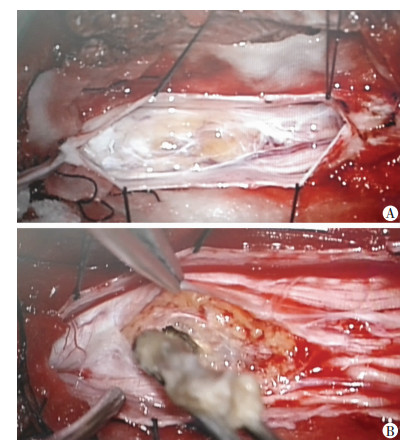
完善术前准备后患者在全麻下行“显微镜下后路腰椎管内肿瘤切除、脊髓栓系松解、椎管减压、椎板回植内固定术”。C臂定位后取腰3~4为中心的背部直切口,逐层切开皮肤、皮下组织、筋膜、韧带,沿椎板骨膜下暴露腰3~4棘突、椎板和横突,磨钻切开椎板两侧,完整掀开腰3~4椎板显露硬脊膜,剪开硬脊膜及蛛网膜,显露肿瘤及脊髓。术中见脑脊液清亮,腰3~4椎体水平脊髓后方一肿瘤,质地松软,包膜完整但与部分神经根及脊髓粘连。显微镜下切断肿瘤周围血管,因与脊髓粘连严重,无法完整切除肿瘤,故切开肿瘤包膜,观察其内为凝脂样肿物,可见毛发(图 2),选择于囊内进行完全性肿瘤切除。
|
| A:肿瘤大体情况:位于腰3~4椎体蛛网膜内脊髓后方,包膜完整,质地松软,包膜与部分神经根及脊髓粘连;B:肿瘤内部情况:切开肿瘤包膜,可见囊内为凝脂样混杂物,其间可见毛发,行囊内肿瘤切除 图 2 术中椎管内肿瘤形态学特征及肿瘤切除情况 |
2.2 病理
所切除腰椎管内肿物送检后,报告显示大部分为角质样物及少许成熟脂肪组织,符合皮样囊肿。
2.3 随访术后6个月随访,患者肛门括约肌收缩力恢复正常,排便困难症状消失,尿频症状明显缓解,日间排尿7~9次,夜尿2~3次,尿意感觉明显。尿失禁症状从术后开始缓慢逐步减轻,至术后6个月时,尿失禁症状基本消失。阴茎勃起功能及性生活质量较术前无改变,精液仍为少量透明稀薄状。
3 讨论正常成年人日间排尿4~6次,夜间排尿0~1次。尿频是指患者感到有尿意的次数明显增加,24 h排尿次数过多或夜间排尿超过2次,每次尿量可增多或减少,伴有排尿不尽感。临床上引起尿频的原因繁多,包括泌尿系统、神经系统、代谢和内分泌性疾病、精神心理因素等。泌尿系统疾病引起的尿频最为常见,可为膀胱本身的疾病如炎症、结石、异物、肿瘤、神经源性膀胱, 也可以是膀胱周围组织器官疾病压迫导致膀胱储尿能力下降所致,还可以是尿道及前列腺疾病所致。导致男性尿频的常见原因则主要为前列腺增生、前列腺炎,尿道炎等。不同原因所导致的尿频也有不同的临床特点,比如糖尿病、尿崩症、急性肾功能衰竭多尿期及原发性醛固酮增多症等疾病引起的尿频常伴尿量增加;而焦虑、恐惧等精神心理因素也可以引起尿频,其特点是白天尿频明显,夜间入睡后消失。
尿失禁是指尿液不自主流出,无法自主控制。尿失禁通常分为五种类型:压力性尿失禁(运动或增大腹压可出现尿失禁)、急迫性尿失禁(尿频、尿急关联出现的尿失禁)、混合性尿失禁(不同程度的前两种尿失禁同时出现)、充盈性尿失禁和较少见的功能性尿失禁[3]。男性尿失禁的发病率统计数据差异很大,2013年国际尿控协会发布的男性尿失禁发病率为1%~39%:其中急迫性尿失禁占40%~80%,混合性尿失禁占10%~30%、压力性尿失禁<10%[4]。研究显示男性尿失禁的发病率随年龄增加而升高,有研究显示只有0.7%的男性在50岁前出现急迫性尿失禁,而70岁时则为3.4%[5]。另一项研究显示35~44岁男性的压力性尿失禁发病率为0.9%,而65岁及以上的男性为4.9%[6]。男性尿失禁可因尿道损伤、前列腺增生电切术等造成括约肌损伤的非神经性因素所致,也可因大脑、脊髓的损伤、肿瘤或炎症,脑血管意外及糖尿病等神经性因素所致。
由于下尿路症状对于病因学诊断不具有特异性[7],因此,尿流动力学检查中逼尿肌收缩程度结合漏尿情况在初步判断尿失禁的类型和病因中具有重要意义。神经源性因素所致的尿失禁因病变部位和性质不同,其症状及尿流动力学亦表现不同:脑血管意外、帕金森病或阿尔兹海默病等脑桥以上病变主要为逼尿肌过度活动,很少发生逼尿肌括约肌协同失调,其表现多为逼尿肌反射亢进伴急迫性尿失禁;糖尿病主要损伤周围神经导致膀胱感觉缺失或减退,多表现为逼尿肌收缩乏力伴慢性尿潴留;骶髓或以上节段脊髓损伤常表现为逼尿肌过度活动并伴逼尿肌括约肌协同失调。非神经源性尿失禁储尿期膀胱感觉多正常,顺应性良好,逼尿肌常没有无抑制性收缩,排尿期逼尿肌收缩无力,尿流率低[8]。
由括约肌功能障碍等非神经因素引起的男性尿失禁的诊治研究进展迅速,可早期诊断并可经球部尿道悬吊术、人工括约肌置入术等治愈[9],而以尿频、尿失禁等下尿路功能障碍为主要症状就诊于泌尿外科的神经系统病变患者逐渐开始获得泌尿外科医师的认识和重视。BENCHEKROUN等[10-11]在1999年即报道了主要表现仅为尿失禁等排尿障碍的先天性腰椎管内肿瘤病例。CHOU等[12]近期也报道了1例以尿失禁为主要表现的胸椎棕色瘤患者的诊疗过程,提示泌尿外科医师在对无诱因的顽固性尿频、尿失禁等排尿障碍做病因判断时,必须结合多系统症状的进展情况及详细的神经系统查体,同时,尿流动力学检查也具有重要价值。李立等[13]回顾分析8例青少年椎管内先天性肿瘤病例,术前尿流动力学检查均有神经系统病变指向性异常。但在临床工作中,这些患者的神经系统反射异常和尿动力学异常信息在早期诊断中常不被重视或被完全忽视。李汉秀等[14]报道2例主要症状为严重尿频、排尿困难及夜间遗尿的患者,根据尿流动力学检查诊断为“神经源性膀胱”,但未进一步分析神经源性病变的病因而单纯给予泌尿系统治疗,行膀胱颈口电切术后症状无改善,后结合神经系统查体及脊柱影像学检查明确为先天性腰椎管内肿瘤。史腾等[15]报道以排尿、排便障碍为主要症状的病例,在早期仔细查体发现腹壁反射、提睾反射、肛门肌力减弱进而行影像学检查,明确病因为先天性腰椎管内畸胎瘤,早期手术治疗后患者恢复良好。
本病例青年男性患者以无诱因突发顽固性尿频为首发症状,渐进性加重并出现急迫性尿失禁表现,行泌尿系各项检查均未能明确病因,在外院曾行尿流动力学检查提示“膀胱储尿期容量较少无法判断顺应性,充盈期可见膀胱无抑制性收缩并伴有漏尿,排尿期逼尿肌收缩乏力,腹压辅助排尿”,但未能被仔细分析出尿流动力学中神经源性病因的信息,且未仔细进行神经系统相关查体,而仅在尿频、尿失禁相关的常见单纯泌尿系统疾病中进行诊断,虽然“前列腺炎”为青年男性最常见的导致尿频的原因,但因未进行体格检查并忽略了辅助检查中提示的重要信息而未能在早期进行正确的病因学诊断,对泌尿外科医师而言值得吸取教训和认真反思。分析总结本病例诊治过程,对青年男性无诱因突发顽固性尿频、尿失禁患者的诊断需注意以下几点:①详细询问现病史,应明确尿失禁症状的起始时间、严重程度及分类,应明确尿频、尿急等伴随症状存在与否及与尿失禁的先后顺序,明确症状与大笑、咳嗽、打喷嚏、体位改变或其他增大腹压活动的相关性。②深入细致地询问既往病史,排除泌尿系结核、糖尿病、脑血管、内分泌及神经系统疾病等可导致尿频、尿失禁等排尿症状的相关疾病。③仔细的泌尿系统及相关神经系统查体对诊断具有重要指导性意义。应进行腹部查体以明确膀胱是否可触及,是否有耻骨上疼痛或腹部疤痕。应进行神经系统检查,特别关注会阴区域感觉、神经反射以及下肢、末端肌力是否存在异常。体位改变、直线行走、肌力及协调性甚至心理因素均可作为评估的项目。此外,直肠指诊将提供有关前列腺的信息,同时还可评估直肠情况和括约肌肌力、收缩力。④可行尿常规、泌尿系彩超、尿流动力学等检查。根据病史、体格检查结合各项辅助检查综合判断病因。如果仍无法明确病因者,需进一步扩大排查范围,进行神经系统相关影像学检查如MRI等,明确某些少见的神经系统病变所致的尿频、尿失禁[16]。总之,在此类疾病的早期诊断中,不能仅拘泥于本专业本系统疾病,要根据症状进行多系统综合分析,细致全面的体格检查及辅助检查中的细微信息都可能是早期做出正确诊断的必要条件。
本病例最终明确诊断为先天性腰椎管内皮样囊肿,这是一种较少见的先天性胚胎源性肿瘤,发病率较低,约1%[17],为胚胎发育的第3~5周皮肤外胚层组织与神经组织分离障碍所致[18],也可由外伤、腰穿、手术等将皮肤带入椎管组织内而继发产生[19-20], 多数位于圆锥马尾部,少数见于脊髓的其他部位。硬脊膜内外及髓内均可发生,以髓外硬膜内多见。其诊断主要为MRI等影像学检查,病变多呈囊性或囊实性,肿瘤界限常清晰,呈类圆形、梭形或不规则形,病灶T1WI、T2WI多以不均匀高信号为主,可夹杂点灶性等信号或低信号,脂肪抑制序列以不均匀低信号为主,增强扫描多无明显强化,DWI表现为特征性的高信号[21]。椎管内肿瘤压迫神经所表现出的症状可不具有特异性,幼儿期发病可以腰背部及双下肢疼痛、双下肢乏力及大小便功能障碍等为首发症状[22]。手术切除是其最佳治疗方式,但部分病例因早期无症状未就诊或未被早期正确诊断而错过最佳治疗时机,术后功能损伤的恢复不够理想。
本病例患者合并先天性双侧输精管缺如(congenital bilateral absence of the vas deferens,CBAVD)、左侧精囊发育异常。CBAVD是无精子症的重要原因之一,在男性不育症中占1%~2%[23],在梗阻性无精症中占17%[24]。其发生与囊性纤维化跨膜转导因子(cystic fibrosis transmembrane conductance regulator,CFTR)基因突变有着密切的关系,接近80%的CBAVD患者存在至少2种CFTR等位基因的突变[24]。CBAVD患者的男性第二性征正常,主要表现双侧阴囊段输精管缺如并造成不育。可合并隐睾、附睾管的多发扩张、附睾不同部位的缺如、精索静脉曲张、射精管发育不良、肾脏发育不良或缺如及腹股沟疝[25]。查体时阴囊触诊是早期诊断CBAVD的基础和关键。超声检查、精液常规及精浆生化测定是诊断的有效方法。通过微创取精结合单精子卵泡浆内注射技术可解决CBAVD患者的生育问题,但研究认为CBAVD患者中CFTR基因突变率较高,致病基因可能会遗传给后代,应在行胚胎植入前对患者及其配偶的CFTR基因突变或变异体进行筛查。
| [1] | CHUNG E. Contemporary surgical devices for male stress urinary incontinence:a review of technological advances in current continence surgery[J]. Translational And Urol, 2017, 6(S2): S112–S121. DOI:10.21037/tau.2017.04.12 |
| [2] | BOONE T B. How to decide whether an artificial urinary sphincter or a male sling is best for male stress urinary incontinence[J]. J Urol, 2016, 196(3): 641–642. DOI:10.1016/j.juro.2016.06.077 |
| [3] | KHANDELWAL C, KISTLER C. Diagnosis of urinary incontinence[J]. Am Fam Physician, 2013, 87(8): 543–550. |
| [4] | MILSOM I, ALTMAN D, CARTWRIGHT R, et al. Epidemiology of urinary incontinence (UI) and other lower urinary tract symptoms (LUTS), pelvic organ prolapse (POP) and anal incontinence (AI)[J]. Incontinence, 2013. |
| [5] | UEDA T, TAMAKI M, KAGEYAMA S, et al. Urinary incontinence among community-dwelling people aged 40 years or older in Japan:prevalence, risk factors, knowledge and self-perception[J]. Int J Urol, 2015, 7(3): 95–103. DOI:10.1046/j.1442-2042.2000.00147.x |
| [6] | MARAL I, OZKARDES H, PESKIRCILGLU L, et al. Prevalence of stress urinary incontinence in both sexes at or after age 15 years:a cross-sectional study[J]. J Urol, 2001, 165(2): 408–412. DOI:10.1097/00005392-200102000-00013 |
| [7] | IRWIN D E, MILSOM I, HUNSKAAR S, et al. Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries:results of the EPIC study[J]. Eur Urol, 2006, 50(6): 1306–1314. DOI:10.1016/j.eururo.2006.09.019 |
| [8] |
杜岳峰, 张琳, 康党鹏, 等. 239例下尿路排尿功能障碍患者影像尿动力学特点分析[J].
第三军医大学学报, 2015, 37(6): 510–514.
DUY F, ZHANG L, KANG D P, et al. Analysis of imaging urodynamic characteristics in 239 patients with lower urinary tract voiding dysfunction[J]. J Third Mil Med Univ, 2015, 37(6): 510–514. DOI:10.16016/j.1000-5404.201410059 |
| [9] | MOREY A F. Long-term outcomes after primary failures of artificial urinary sphincter implantation[J]. J Urol, 2012, 188(3): 866. DOI:10.1016/j.juro.2012.05.052 |
| [10] | BENCHEKROUN A, GHADOUANE M, ALAMI M, et al. Chronic urine retention disclosing isolated spinal dermoid cyst[J]. Prog Urol, 1999, 9(6): 1117–1119. |
| [11] | AKHADDAR A, EL HASSANI M, GHADOUANE M, et al. Dermoid cyst of the conus medullaris revealed by chronic urinary retention. Contribution of imaging[J]. J Neuroradiol, 1999, 26(2): 132–136. |
| [12] | CHOU W Y, LI Y R. Brown tumours of the spine presenting with acute urine incontinence[J]. CMAJ, 2017, 189(35): E1116. DOI:10.1503/cmaj.170142 |
| [13] |
李立, 蒋周阳, 叶信珍, 等. 椎管内皮样及表皮样囊肿诊断及治疗[J].
四川医学, 2011, 32(12): 1941–1943.
LI L, JIANG Z Y, YE X Z, et al. Diagnosis and treatment of endothelia and epidermoid cyst of vertebral canal[J]. Sichuan Med J, 2011, 32(12): 1941–1943. DOI:10.3969/j.issn.1004-0501.2011.12.040 |
| [14] |
李汉秀, 刘伟强, 张培良, 等. 腰椎管内畸胎瘤误诊为神经源性膀胱二例报告[J].
中华骨科杂志, 2004, 24(6): 67.
LI H X, LIU W Q, ZHANG P L, et al. A report of two cases of lumbar intravesicalteratoma misdiagnosed as neurogenic bladder[J]. Chin J Orthop, 2004, 24(6): 67. |
| [15] |
史腾, 周亮, 刘建恒, 等. 腰椎管内畸胎瘤1例报告并文献复习[J].
解放军医学院学报, 2014, 35(2): 182–184.
SHI T, ZHOU L, LIU J H, et al. Lumbar spinal canal teratoma:a report of 1 cases and literature review[J]. Acad J Chin PLA Med Sch, 2014, 35(2): 182–184. |
| [16] | HESTER A G, KRETSCHMER A, BADLANI G. Male incontinence:the etiology or basis of treatment[J]. Eur Urol Focus, 2017, 3(4/5): 377–384. DOI:10.1016/j.euf.2017.12.002 |
| [17] | NAJJAR M W, KUSSKE J A, HASSO A N. Dorsal intramedullary dermoids[J]. Neurosurg Rev, 2005, 28(4): 320–325. DOI:10.1007/s10143-005-0382-9 |
| [18] | JACQUIN A, BEJOT Y, HERVIEU M, et al. Dissémination sous-arachnoïdienne de gouttelettes lipidiques par rupture d'un kyste dermoïde intracérébral[J]. Revue Neurologique, 2010, 166(4): 451–457. DOI:10.1016/j.neurol.2009.09.003 |
| [19] | KARADAG D, KARAGULLE A T, ERDEN A, et al. MR imaging of a ruptured intraspinal dermoid tumour with fat droplets in the central spinal canal[J]. Australas Radiol, 2002, 46(4): 444–446. DOI:10.1046/j.1440-1673.2002.01103.x |
| [20] | NEJAT F, EL KHASHAB M, NIKNEJAD A. Infected dermoid tumor causing tethered cord after myelomeningocele repair[J]. J Pediatr Neurosci, 2012, 7(1): 58. DOI:10.4103/1817-1745.97628 |
| [21] |
吴丙丙, 李桃玲, 胡凯. 磁共振成像对椎管内皮样或表皮样囊肿破裂的诊断价值[J].
实用医学影像杂志, 2015, 16(1): 21–23.
WU B B, LI T L, HU K. Diagnostic value of magnetic resonance imaging for rupture of endodermoid or epidermoid cyst of vertebral canal[J]. J Pract Med Imaging, 2015, 16(1): 21–23. |
| [22] | PATANKAR A P, SHETH J H. Dermoid cyst:A rare intramedullary inclusion cyst[J]. Asian J Neurosurg, 2012, 7(2): 81–83. DOI:10.4103/1793-5482.98651 |
| [23] |
庄丽丽, 陈子江, 卢少明, 等. 先天性双侧输精管缺如患者囊性纤维化跨膜转运调节物基因⊿F508突变的研究[J].
中国男科学杂志, 2006, 20(7): 9–10.
ZHUANG L L, CHEN Z J, LU S M, et al. Congenital absence of the vas deferens in patients with cystic fibrosis transmembrane conductance regulator gene of delta F508 mutation[J]. Chin J Androl, 2006, 20(7): 9–10. |
| [24] | SHARMA H, MAVUDURU R S, SINGH S K, et al. Increased frequency of CFTR gene mutations identified in Indian infertile men with non-CBAVD obstructive azoospermia and spermatogenic failure[J]. Gene, 2014, 548(1): 43–47. DOI:10.1016/j.gene.2014.07.005 |
| [25] |
杨彬, 李宏军. 先天性双侧输精管缺如的十大临床特点[J].
中国男科学杂志, 2016, 30(1): 67–69.
YANG B, LI H J. Ten clinical features of congenital absence of bilateral vas deferens[J]. Chin J Androl, 2016, 30(1): 67–69. |



