儿童后颅窝跨横窦硬膜外血肿为后颅窝硬膜外血肿的一种特殊类型[1],其发病率低,临床表现不典型[2],病情变化快,危险性高,血肿不仅可直接挤压周围组织,引起脑干受压、脑脊液循环受阻,还能压迫横窦导致静脉回流障碍致颅内压急骤升高,病情凶险,若延误治疗时机,将危及生命[3-4]。本文回顾性分析2010年1月至2016年12月我科收治儿童后颅窝跨横窦硬膜外血肿51例,现结合文献报告如下。
1 资料与方法 1.1 病例资料重庆医科大学附属儿童医院神经外科2010年1月至2016年12月收治51例后颅窝跨横窦硬膜外血肿住院患儿。收集患儿的临床资料,包括基本信息,如性别、年龄、致伤原因、入院时间等;临床表现,如头痛、恶心呕吐、伤后有无昏迷史等;血肿CT影像学结果,如位置、出血量、厚度、密度、占位效应等。所有患儿均行头颅CT检查确诊,充分告知患儿家属治疗方案及相关利弊,由患儿家属决定是否手术,治疗方案经医院伦理委员会审查及批准。
1.2 纳入及排除标准纳入标准:有明确头颅外伤史;年龄 < 16岁;入院前后24 h内行头颅CT检查。排除标准:非颅脑创伤者;合并先天性神经系统疾病及血液系统疾病者;伴有广泛脑挫裂伤、弥漫性脑肿胀、脑实质血肿、硬膜下血肿、多处硬膜外血肿及合并其他脏器严重损伤者。
1.3 治疗方法本组39例(76.5%)患儿行手术治疗,对血肿以液态为主的23例患儿行颅骨钻孔血肿引流,血肿以固态为主的16例患儿行小骨瓣开颅清除血肿,术中仔细止血操作,动态观察止血完全后关颅结束手术,术后6 h内复查头颅CT。所有手术病例予以后颅窝颅内压监测,明确组织水肿程度及有无术后出血,患儿颅内压稳定、病情好转后24 h内予以拔除。非手术治疗12例(23.5%),治疗过程中动态密切观察呕吐、头痛等症状变化,并予以止血、营养神经等对症支持治疗,随访头颅CT等辅助检查。
2 结果 2.1 患儿一般情况及临床表现本组51例患儿,男性30例,女性21例。年龄1岁6个月至12岁[(6.14±3.09)岁],幼儿期(1~3岁) 3例,学龄前期(3~7岁)30例,学龄期(>7岁)18例。受伤至就诊时间8 h至4 d[(30.7±18.9)h],入院病程 < 3 d共48例,占94.1%。致伤原因以跌伤(高度 < 1 m)为主,共30例;坠落伤(高度>1 m)15例;交通事故3例;受伤原因不详3例。40例患儿受伤时为明确的枕部着地,余受伤部位不详。临床表现为恶心呕吐45例(88.2%),精神萎靡42例(82.4%),头痛21例(41.2%),烦吵哭闹9例(17.6%),无明显症状6例(11.8%)。本组患儿采用改良Glasgow昏迷评分(Glasgow coma scale, GCS)评估入院病情,均为轻型,14分9例(17.6%),15分42例(82.4%),均无原发昏迷病史。
2.2 CT诊断、评估结果51例均在入院前后24 h内行头颅CT扫描,其中于伤后4~6 h、12~24 h连续复查CT(表 1)。血肿跨横窦左侧28例,右侧23例,血肿主体均位于幕下。影像学表现中血肿量以>20 mL为主(45.1%),厚度以>15 mm为主(66.7%),并呈现出完全液化的低密度、等低密度为主及高密度影为主的混杂密度3种形态。血肿对周围组织的挤压可引起直接或间接的占位效应,36例存在占位效应的患儿中有25例存在2种及2种以上表现,以四脑室受压最为常见,其次为脑干及中脑周围脑池闭塞及侧脑室扩大,所有存在占位效应的患儿均施行了手术治疗。入院后予以非手术治疗过程中复查CT有9例患儿(17.6%)提示血肿量增加。
| CT诊断项目 | 合计[例(%)] | 手术治疗/非手术治疗 |
| 血肿量 | ||
| < 10 mL | 18(35.3) | 12/6 |
| 10~20 mL | 10(19.6) | 8/2 |
| > 20 mL | 23(45.1) | 19/4 |
| 血肿厚度 | ||
| < 5 mm | 6(11.8) | 4/2 |
| 5~15 mm | 11(21.5) | 3/8 |
| > 15 mm | 34(66.7) | 32/2 |
| 血肿密度 | ||
| 等低密度为主的混杂密度 | 25(49.0) | 23/2 |
| 高密度影为主的混杂密度 | 8(15.7) | 6/2 |
| 完全液化呈低密度 | 18(35.3) | 10/8 |
| 血肿占位效应 | ||
| 四脑室受压 < 1/2 | 6(11.8) | 6/0 |
| > 1/2 | 30(58.8) | 30/0 |
| 脑干及中脑周围脑池闭塞 | 15(29.4) | 15/0 |
| 侧脑室扩大 | 18(35.3) | 18/0 |
| 不明显 | 15(29.4) | 3/12 |
2.3 治疗效果及随访结果
本组住院天数5~15 d,非手术治疗5~9 d[(7.8± 1.9)d],手术治疗8~15 d[(9.9±2.3)d]。非手术治疗患儿均于颅内高压症状完全缓解后顺利出院,手术患儿术中发现出血来源:硬脑膜表面渗血33例(64.7%),骨折缝隙渗血15例(29.4%),静脉窦出血3例(5.9%),手术治疗患儿于术后随访头颅CT提示血肿吸收清除后出院。患儿于出院时行格拉斯哥预后评分(Glasgow outcome scale, GOS)评定治疗效果,均为5分,恢复良好。出院后常规门诊及电话随访3个月至3年,均未明显遗留后遗症,本组无植物生存状态及死亡病例。
2.4 典型病例患儿女性,9岁2个月,因头部跌伤26 h伴头痛入院。入院查体:E4V5M6,GCS评分:15分,生命体征平稳,神志清晰,双侧瞳孔等大等圆,约3 mm,对光反射灵敏,口角无歪斜,双侧鼻唇沟对称,四肢活动正常,肌力、肌张力正常,未发现明确感觉障碍,病理反射阴性。头颅CT提示左侧跨横窦硬膜外血肿(图 1),入院后积极术前准备,给予急诊手术治疗,手术顺利,术后症状缓解,痊愈出院。
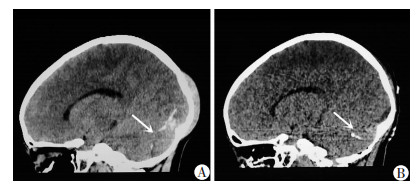
|
| A:伤后26 h,箭头示左侧跨横窦硬膜外血肿;B:术后6 h,箭头示清除血肿后复位的受压脑组织 图 1 后颅窝跨横窦硬膜外血肿患儿术前、术后CT表现 |
3 讨论
创伤性硬膜外血肿以颞顶部多见,后颅窝硬膜外血肿较为少见[5-7]。成人后颅窝硬膜外血肿占外伤性硬膜外血肿的比例为2%~11%,由于头颅占身体的比例更大,儿童在受到外力或者跌伤、坠落时头颅更容易成为受力点而致伤形成血肿,发病率较成人高,为9%~20%[8-9]。学龄前期及学龄期儿童自主活动能力增强,认知水平局限,缺乏自我保护意识,若监护人照看失当,很容易摔倒或跌落而造成颅脑损伤,具有更高的发病率,本组占94.1%[10]。
不同于成人主要因交通事故致伤,儿童致伤因素多较轻微,以低能量损伤为主[8],弥漫性轴索损伤、特急性硬膜外血肿、脑挫伤等伴发伤不多见。成人跨窦硬膜外血肿除了恶心呕吐、头痛外,昏迷、意识障碍、颈项强直、中间清醒期等表现更常见且明显,易早期发现。对于儿童而言,其认知、表达以及配合能力较差,本组患儿常见的临床表现为恶心呕吐、精神差、头痛,常无意识障碍,年幼患儿不能描述不适症状,主要表现为烦吵哭闹。有6例患儿无明显症状,于伤后行CT筛查发现血肿。其中最常见的恶心呕吐表现又多见于儿童呼吸道及消化道感染性疾病,故血肿的早期临床表现常常不典型,缺乏特异性,这对患儿的临床诊断以及病情的评估带来困难,致使患儿入院时间较晚[11],平均为30.7 h,有36例(70.6%)于伤后24~48 h入院。本组40例患儿(78.4%)受伤时为明确的枕部着地,42例(82.4%)于伤后24 h内出现恶心呕吐表现,故对于此类患儿应早期诊断及处理。虽使用改良Glasgow昏迷评分评估入院病情,本组均为13~15分,笔者认为其评价仍存在一定的偏倚,以此单一指标来判断病情不准确。
头颅CT检查是颅内血肿目前主要诊断手段,所有患儿在入院前后24 h内均行CT检查。传统CT影像学中硬膜外血肿表现为颅骨内板与硬脑膜之间的双凸镜形或弓形高密度影[12],但本组仅8例表现为梭形高密度影,其余均有液化表现(84.3%),其中有18例表现为完全液化呈等/低密度影,使得早期CT读片易漏诊[13-14]。跨窦硬膜外血肿的出血来源多为静脉性出血,如硬膜血管、横窦及骨折板障出血[1, 15-16],出血速度较为缓慢。随着出血量增多,硬脑膜剥离面积不断增大,外伤后凝血机制障碍、乳酸水平增高以及入院后行脱水剂治疗[17-18]均可导致血肿进一步增加。本组有9例(入院血肿量 < 10 mL)于入院后12~24 h病情变化,表现为头痛、恶心呕吐加重,出现烦躁不安、表情淡漠、精神萎靡或食欲下降表现,及时复查CT提示血肿量明显增大,转而急诊行手术治疗。故患儿一旦病情变化,应积极随访头颅CT[19-20]。
本组39例行手术治疗,手术指征目前仍然没有定论,存在争议[21-23],我们认为手术指征应结合临床表现及CT征象。对于血肿量>10 mL,血肿厚度>15 mm,血肿存在占位效应及复查CT提示血肿增大的患儿均应积极行手术治疗。值得注意及警惕的是,手术治疗的患儿中有6例为后颅窝微小血肿(血肿量 < 5 mL),其中4例厚度 < 5 mm,CT提示占位效应不明显。患儿入院后出现持续性剧烈头痛,反复恶心呕吐,高颅压症状明显,精神差,急诊行CTV提示6例患儿横窦均明显受压(左侧1例,右侧5例),故对这部分患儿立即施行了手术治疗。横窦管壁由纤维组织构成,缺乏弹性,管腔小,即便血肿量小,也会压迫横窦引起回流障碍,当管腔受压变窄50%时,可影响静脉血回流致颅内压升高[24],尤其是对位于右侧优势侧的血肿更应引起足够重视。本组6例术中监测后颅窝颅内压28~33 mmHg,清除血肿后复测颅内压下降至10~15 mmHg。因此血肿大小及厚度非绝对手术指征,对此类患儿我们认为亦应积极手术治疗解除横窦受压。
儿童后颅窝跨窦硬膜外血肿的手术目的为及时清除血肿及解除横窦受压,控制出血来源,确认有无静脉窦的直接损伤破裂。血肿位置特殊,手术过程应谨慎,精细操作,严密止血,保护静脉窦,避免其损伤而导致致死性出血[25]。手术方式应当结合临床表现及CT影像学表现来决定,本组27例入院后立即行手术治疗,余12例于治疗过程中病情加重转而行手术治疗(其中3例复查血肿增大合并横窦明显受压)。对CT提示血肿以液态为主的患儿选择行颅骨钻孔清除血肿,大部分患儿术中充分引流后未见明显活动性出血,颅内压监测不高后结束手术,术后留置硅胶管引流。CT提示血肿以固态为主的患儿选择行小骨瓣开颅清除血肿,血肿清除后悬吊硬脑膜,多数患儿可见活动性出血,寻找出血源充分止血,止血满意后结束手术。所有患儿术后予以密切观察,积极随访CT等相关检查,恢复良好。
综上,儿童后颅窝跨窦硬膜外血肿好发于学龄前期及学龄期的儿童,以跌伤为主,临床表现不典型,对于有明确枕部外伤史且伤后24 h内出现恶心呕吐的患儿应高度重视。非手术治疗的患儿一旦出现病情变化应及时随访CT了解血肿情况,手术指征的把握应结合临床表现及CT征象。对于有明显持续高颅压表现的后颅窝微小血肿,应早期行CTV检查明确静脉窦压迫情况,我们建议对此类患儿血肿量上放宽手术指征,早期干预处理。儿童后颅窝跨窦硬膜外血肿病情变化快,危险性高,但只要早期诊断,合理把握手术指征积极处理,大部分患儿预后较好。
| [1] |
王忠诚. 王忠诚神经外科学[M]. 2版.武汉: 湖北科学技术出版社, 2015: 447-448.
WANG Z C. Wang Zhongcheng Neurosurgery[M]. Version 2.Wuhan: Hubei Science and Technology Press, 2015: 447-448. |
| [2] |
梁平, 翟瑄, 周渝冬, 等. 婴幼儿创伤性硬膜外血肿的临床特点[J].
第三军医大学学报, 2009, 31(17): 1696–1697.
LIANG P, ZHAI X, ZHOU Y D, et al. Clinical features of traumatic epidural hematomas in infants[J]. J Third Mil Med Univ, 2009, 31(17): 1696–1697. DOI:10.16016/j.1000-5404.2009.17.019 |
| [3] |
余永佳, 黄玮, 杨雷霆, 等. 外伤性后颅窝硬膜外血肿的诊断及治疗[J].
中国临床神经外科杂志, 2013, 18(7): 436–438.
YUY J, HUANG W, YANG L T, et al. Diagnosis and treatment of traumatic posterior fossa epidural hematoma[J]. Chin J Clin Neurosurg, 2013, 18(7): 436–438. DOI:10.3969/j.issn.1009-153X.2013.07.019 |
| [4] |
曹彦荣. 跨窦汇区硬膜外血肿的救治分析[J].
浙江创伤外科, 2014, 19(2): 260–261.
CAOY R. The treatment and analysis of posterior fossa epidural hematomas straddling torcular herophili[J]. Zhejiang Traumatic Surg, 2014, 19(2): 260–261. DOI:10.3969/j.issn.1009-7147.2014.02.050 |
| [5] | GERLACH R, DITTRICH S, SCHNEIDER W, et al. Traumatic epidural hematomas in children and adolescents:outcome analysis in 39 consecutive unselected cases[J]. Pediatr Emerg Care, 2009, 25(3): 164–169. DOI:10.1097/PEC.0b013e31819a8966 |
| [6] | HUISMAN T A, TSCHIRCH F T. Epidural hematoma in children:do cranial sutures act as a barrier?[J]. J Neuroradiol, 2009, 36(2): 93–97. DOI:10.1016/j.neurad.2008.06.003 |
| [7] |
刘顺顺, 李文臣, 石林, 等. 小儿骑跨横窦硬膜外血肿的手术治疗[J].
中华神经创伤外科电子杂志, 2017, 3(4): 206–209.
LIUS S, LI W C, SHI L, et al. Surgical treatment of epidural hematoma straddling transverse sinus in children[J]. Chin J Neurotrauma Surg (Electron Ed), 2017, 3(4): 206–209. DOI:10.3877/cma.j.issn.2095-9141.2017.04.004 |
| [8] |
李瑞春, 姜海涛, 刘昊, 等. 小儿创伤性硬膜外血肿致伤原因及临床特点(附114例分析)[J].
陕西医学杂志, 2017, 46(2): 185–187.
LIR C, JIANG H T, LIU H, et al. The causes and clinical characteristics of 114 children with traumatic extradural hematoma[J]. Shaanxi Med J, 2017, 46(2): 185–187. DOI:10.3969/j.issn.1000-7377.2017.02.019 |
| [9] | SENCER A, ARAS Y, AKCAKAYA M O, et al. Posterior fossa epidural hematomas in children:clinical experience with 40 cases[J]. J Neurosurg Pediatr, 2012, 9(2): 139–143. DOI:10.3171/2011.11.PEDS11177 |
| [10] | PAIVA W S, ANDRADE A F, MATHIAS JUNIOR L, et al. Management of supratentorial epidural hematoma in children:report on 49 patients[J]. Arq Neuropsiquiatr, 2010, 68(6): 888–892. DOI:10.1590/S0004-282X2010000600011 |
| [11] | KOC R K, PASAOGLU A, MENKU A, et al. Extradural hematoma of the posterior cranial fossa[J]. Neumsurg Rev, 1998, 21(1): 52–57. DOI:10.1007/BF01111486 |
| [12] |
陈孝平. 外科学[M]. 2版.北京: 人民卫生出版社, 2010: 324-325.
CHEN X P. Surgery[M]. Version 2.Beijing: People's Medical Publishing House, 2010: 324-325. |
| [13] |
石小峰, 漆松涛, 许益民. 儿童液状硬膜外血肿[J].
中国临床神经外科杂志, 2006, 11(5): 295–296.
SHIX F, QI S T, XU Y M. Liquid epidural hematomas in children[J]. Chin J Clin Neurosurg, 2006, 11(5): 295–296. DOI:10.3969/j.issn.1009-153X.2006.05.014 |
| [14] |
王子德, 于如同, 祁正磊, 等. 儿童后颅窝硬膜外血肿35例临床分析[J].
中华神经外科杂志, 2016, 32(4): 358–361.
WANGZ D, YU R T, QI Z L, et al. Posterior fossa epidural hematomas in children:a clinical analysis of 35 cases[J]. Chin J Neurosurg, 2016, 32(4): 358–361. DOI:10.3760/cma.j.issn.1001-2346.2016.04.009 |
| [15] |
贡伟一, 周金方, 王文明. 横窦骑跨性硬膜外血肿清除术35例分析[J].
中国临床神经外科杂志, 2016, 21(12): 785–786.
GONGW Y, ZHOU J F, WANG W M. Posterior fossa epidural hematomas straddling transverse sinus clearing:an analysis of 35 cases[J]. Chin J Clin Neurosurg, 2016, 21(12): 785–786. DOI:10.13798/j.issn.1009-153X.2016.12.020 |
| [16] |
岑武, 廖昆, 熊兵, 等. 外伤性静脉窦骑跨型硬膜外血肿的诊疗分析[J].
立体定向和功能性神经外科杂志, 2015, 28(1): 26–29.
CEN W, LIAO K, XIONG B, et al. The analysis of diagnosis and treatment of traumatic sinus straddling epidural hematoma[J]. Chin J Stereotact Funct Neurosurg, 2015, 28(1): 26–29. |
| [17] |
黄弘杰, 林晓元, 黄捷. 外伤性进展性后颅窝硬膜外血肿的治疗体会[J].
中国临床神经外科杂志, 2016, 21(2): 111–112.
HUANGH J, LIN X Y, HUANG J. Treatment of traumatic developing posterior fossa epidural hematoma[J]. Chin J Clin Neurosurg, 2016, 21(2): 111–112. DOI:10.13798/j.issn.1009-153X.2016.02.019 |
| [18] | ENGSTROM M, SCHOTT U, NORDSTROM C H, et al. Increased lactate levels impair the coagulation system-a potential contributing factor to progressive hemorrhage after traumatic brain injury[J]. J Neurosurg Anesthesiol, 2006, 18(3): 200–204. DOI:10.1097/01.ana.0000211002.63774.8a |
| [19] | FLAHERTY B F, LOYA J, ALEXANDER M D, et al. Utility of clinical and radiographic findings in the management of traumatic epidural hematoma[J]. Pediatr Neurosurg, 2013, 49(4): 208–214. DOI:10.1159/000363143 |
| [20] |
尤朝国, 林中啸, 盛汉松, 等. 儿童外伤性后颅窝硬膜外血肿的临床特征和治疗体会[J].
中华神经外科杂志, 2016, 32(6): 596–597.
YOUC G, LIN Z X, SHENG H S, et al. Clinical features and treatment experience of posterior fossa epidural hematomas in children[J]. Chin J Neurosurg, 2016, 32(6): 596–597. DOI:10.3760/cmmj.issn.100l-2346.2016.06.015 |
| [21] | ROCCHI G, CAROLI E, RACO A, et al. Traumatic epidural hematoma in children[J]. J Child Neurol, 2005, 20(7): 569–572. DOI:10.1177/08830738050200070501 |
| [22] | BULLOCK M R, CHESNUT R, GHAJAR J, et al. Surgical management of acute epidural hematomas[J]. Neurosurgery, 2006, 58: S7–S15. |
| [23] | DE SOUZA M, MONCURE M, LANSFORD T, et al. Nonoperative management of epidural hematomas and subdural hematomas:is it safe in lesions measuring one centimeter or less?[J]. J Trauma, 2007, 63(2): 370–372. DOI:10.1097/TA.0b013e318124a95b |
| [24] | BISARIA K K. Anatomic variations of venous sinuses in the region of the torcular herophili[J]. J Neurosurg, 1985, 62(1): 90–95. DOI:10.3171/jns.1985.62.1.0090 |
| [25] |
林坚, 杨涛, 卢相琦, 等. 儿童外伤性单纯性硬膜外血肿83例[J].
中华创伤杂志, 2015, 31(5): 400–402.
LIN J, YANG T, LU X Q, et al. Isolated epidural hematoma in children:a report of 83 cases[J]. Chin J Trauma, 2015, 31(5): 400–402. DOI:10.3760/cma.j.issn.1001-8050.2015.05.005 |



