2. 614000 四川 乐山, 武警四川省总队医院泌尿外科
2. Department of Urology, Hospital of Sichuan Provincial Armed Police Corps, Leshan, Sichuan Province, 614000, China
泌尿系结石是地理环境、个体差异、饮食习惯、社会职业及遗传背景等多因素综合作用的结果,其发病率在我国逐年增加[1-2]。随着医学技术的进步,大多数泌尿系结石可得到满意的治疗。鹿角形肾结石(staghorn renal calculi)充满肾盂和至少一个肾盏,具有结石复杂、取石困难、术中难以取尽、术后易复发的特点,其治疗仍是泌尿外科一大难题。最大直径≥2 cm的巨大多发性鹿角形结石,经皮肾镜碎石取石术(percutaneous nephrolithotomy,PNL)是首选治疗方案,但近3年单中心报道PNL治疗鹿角形肾结石一期结石清除率(stone free rate,SFR)为43.7%~80%[3-4],大多为60%~70%。为提高鹿角形肾结石的一期清除率,我们对47例巨大多发性鹿角形肾结石患者采用后腹腔镜联合经肾盂输尿管软镜进行治疗,安全可行,一期结石清除率较高。现报告如下。
1 资料与方法 1.1 临床资料2014年9月至2017年9月陆军军医大学(第三军医大学)第二附属医院泌尿外科对47例巨大多发性鹿角形肾结石患者采用后腹腔镜肾盂切开取石联合经肾盂输尿管软镜进行治疗。其中男性29例,女性18例,年龄28~67岁,平均45岁。所有患者入院后常规接受血常规、血生化、凝血功能、尿常规、中段尿培养等检验;合并尿路感染者,选用敏感抗生素治疗至尿常规结果正常后手术。患者均接受CT扫描及增强对比以评估肾脏集合系统形态和结石大小、数量及部位。其中左肾结石27例,右肾结石20例;肾外型肾盂20例,肾内型肾盂27例;肾盂结石合并2个肾盏结石23例,肾盂结石合并3个及以上肾盏结石24例;每个患者结石数量均在3枚以上;每个病例单枚结石最大直径1.9~4.3 cm,平均2.9 cm。术前与患者及家属就巨大多发性鹿角形肾结石现有治疗方案优缺点进行沟通,患者及家属在充分了解治疗方案后同意进行后腹腔镜肾盂切开取石联合经肾盂输尿管软镜治疗,并签署知情同意书。纳入标准:静脉肾盂造影和/或CT明确诊断为肾盂结石,结石分支延伸至1个以上肾盏;肾盂结石最大直径≥2 cm,如肾盂结石最大直径不足2 cm,分支需延伸至2个或以上的肾盏;结石数量在3枚以上。排除标准:严重的心肺功能障碍,和(或)凝血功能障碍,术侧腹膜后既往有外科手术史,肾盂和(或)输尿管畸形,鹿角形肾结石最大直径<2 cm且结石数量少于3枚。本研究获陆军军医大学(第三军医大学)第二附属医院伦理委员会批准(2014年)。
1.2 主要仪器storz腹腔镜(HOPKINS Ⅱ,德国storz),OLYMPUS电子输尿管软镜(URF-V,日本OLYMPUS),科医人钬激光(PowerSuite100W钬激光,美国Coherent),Boston斑马导丝(蓝白斑,美国Boston scientific),输尿管支架管(Polaris Ultra,美国Boston scientific)。
1.3 手术方法47例患者均术前30 min输入敏感抗生素,全麻,健侧卧位,抬高患侧腰部。常规选择腹膜后入路,在腋中线、腋前线、腋后线三点穿刺建立腹膜后通道,游离患肾后充分暴露肾盂,根据结石形态切开肾盂后在直视下取出鹿角形结石肾盂内主体部分。对于无法经腹腔镜取出的肾盏结石,将输尿管软镜经腋后线Trocar通路和肾盂切口置入肾集合系统内逐次检查肾盂及各肾盏,发现残石后使用套石网篮将结石取出,如果结石较大或盏颈细长狭窄,使用钬激光将结石打碎后套出或直接粉末化(图 1)。未见明确结石后常规置入F4.8输尿管支架管并缝合肾盂,留置肾周引流管后关闭切口。
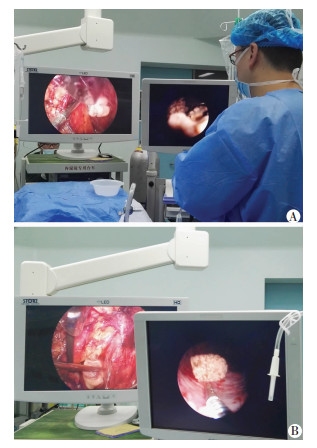
|
| A:术者经腹腔镜肾盂切口置入输尿管软镜;B:经输尿管软镜处理肾盂肾盏残石 图 1 后腹腔镜联合经肾盂输尿管软镜治疗巨大多发性鹿角形肾结石 |
1.4 术后管理及随访
术后24 h内常规复查血常规、肾功能、电解质、炎症因子等了解出血、感染和肾功能情况,发现异常及时复查。切口引流量连续2 d少于10 mL拔出腹膜后引流。术后3~5 d常规复查KUB或肾脏CT了解有无残石,如未见明确残石或残石最大直径≤3 mm,可认为结石清除,并于术后3~4周拔除输尿管支架管。如残石最大直径≥5 mm,大量饮水联合药物排石(盐酸坦索罗辛,0.2 mg/次,1次/d;肾石通颗粒,1袋/次,2次/d)排石2周,如药物排石效果不佳,联合体外冲击波碎石。结石排尽后3个月常规复查泌尿系彩超和(或)KUB了解结石有无复发,复查肾功了解肾功能变化。
1.5 统计学处理采用SPSS 19.0统计软件,计量资料以x±s表示。结石残余标准:复查KUB或CT见残余结石最大直径≥5 mm,结石清除率=(1-结石残余病例数/总病例数)×100%。
2 结果 2.1 手术情况及并发症47例巨大多发性鹿角形结石患者均成功接受后腹腔镜肾盂切开取石联合经肾盂输尿管软镜碎石取石术,没有死亡或肾周脏器受损、大出血、脓毒血症、漏尿等严重并发症。手术时间为(123±12)min,其中输尿管软镜操作时间为(34±9)min,手术出血量(76±18)mL。
2.2 结石清除率术后1周内复查KUB或肾脏CT,44例(93.62%)未发现结石,考虑一期取尽结石。3例发现结石,均为肾盂结石合并3个以上肾盏多发结石病例。其中2例(4.26%)术后残余最大直径小于3 mm的结石,大量饮水联合药物治疗(大量饮水联合口服盐酸坦索罗辛)2周后排尽结石;1例(2.13%)术后残余结石最大直径5 mm,大量饮水联合药物排石治疗2周无效,予以体外冲击波碎石术(ESWL)联合排石治疗后排尽结石。
2.3 随访排尽结石后3个月随访,复查肾功无明显变化,复查KUB或CT未见明确结石复发。
2.4 典型病例患者女性,54岁,因发现右肾结石伴右肾积水1年入院。一般情况较好,既往史、个人史、婚育史及家族史无特殊。入院后完善相关检查,KUB及肾脏CT提示右肾鹿角形结石,结石从肾盂延伸至肾上盏、中盏和中下盏,结石最大长度4.34 cm,最大宽度3.35 cm,合并肾下盏积水,下盏腔内继发2枚直径分别为1.39 cm和0.62 cm的结石。腹腔镜下充分游离右肾及肾盂肾窦,“Y”型切开肾盂,以直角钳探入肾盂内分离结石和肾盂肾盏粘连,以抓钳顺结石形态向内侧和下方将结石肾盂和中盏部分拉出肾外,持续牵拉肾盂结石,在直视下分离肾上盏结石和盏颈粘连,完整取出鹿角形结石。因肾下盏盏颈较细长,且下盏积水扩张,无法经腹腔镜无创取出下盏结石。经Trocar和肾盂切口输尿管软镜进入肾下盏碎石取石。术后复查KUB见结石清除彻底,未见残石(图 2)。
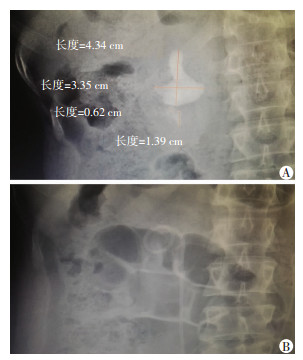
|
| A:右肾鹿角形结石术前KUB;B:术后KUB见右输尿管内支架 图 2 右肾巨大多发性鹿角形结石手术前后KUB对比 |
3 讨论
现有的鹿角形肾结石的治疗方案众多,包括PNL、冲击波碎石术(shock wave lithotripsy,SWL)、逆行输尿管软镜碎石(retrograde intrarenal surgery, RIRS)、开放性手术和腹腔镜肾切开取石术(laparoscopic pyelolithotomy, LP)等方法。但是各个治疗方案均有其优势和不足,尤其是对于最大直径≥2 cm的巨大多发性鹿角形肾结石,尚缺少多中心大样本的研究报道。目前较统一的认识是:充分考虑患者情况、各种治疗方案的疗效和并发症选择治疗方案,尽量减少组织损伤,清除结石,解除梗阻,达到改善或恢复患者肾功能的目的。SWL在治疗大的鹿角形结石方面有一些成功的经验,但总的来说仅适用于<2 cm的部分鹿角形结石,以及联合治疗鹿角形结石。PNL是鹿角形肾结石治疗指南推荐首选治疗方式[5]。通过缩小穿刺通道能减少肾脏损伤[6],通过精确定位[7]和多通道穿刺碎石取石术能减少手术时间并提高结石清除率,但缩小穿刺通道仅适用于小结石,多通道穿刺会增加肾实质损伤和手术并发症发生率[8],对于巨大多发的鹿角形结石,需要多次经皮肾镜碎石取石,给患者的精神、身体和经济带来了较重的负担,且复发率较高[9]。RIRS治疗多发性肾结石安全、有效、并发症较少[10],一期结石清除率可超过90%[11]。但当结石最大直径>2 cm时结石清除率低于PNL[12],常需要分期进行[11],处理肾下盏结石的成功率仍受输尿管和肾下盏夹角角度的限制,对于较大、坚硬的结石费时较长[13]。
随着微创技术的迅速发展,传统开放手术成为鹿角形肾结石的二线或三线治疗方案,尽管创伤较大,但较高的结石一期清除率[14]仍使其适用于较大鹿角形结石、集合系统解剖异常、微创治疗失败的病例。腹腔镜肾盂切开取石术是开放手术基础上的一大进步,其手术适应证与开放手术相同,并发症与开放手术相似,但损伤较开放手术小。本研究入组的47例患者均为初次手术,结石具备巨大、多发、复杂的特征,是PCNL、开放手术和腹腔镜肾盂切开取石的适应证[15]。
根据鹿角形结石诊疗指南,该病例应首选PNL作为治疗方案,但是当结石巨大充满整个肾盂及数个肾盏时,行PNL可能需要多期手术。要达到一期清除结石的目的,可能需要多通道PNL,而且存在穿刺通道不合理及碎石过程中大出血、多通道肾组织损伤较大、硬镜大角度摆动或挤压造成肾脏组织和/或集合系统撕裂伤、严重感染等风险。但是单纯的腹腔镜肾盂切开取石存在两大困难:(1)取出肾盂结石较困难。尤其是完全性鹿角形肾结石常充满整个肾盂,和肾盏结石连为一体,如遇到肾内型肾盂,甚至需要联合行肾下极切开取石术,大出血及术后继发出血、感染、漏尿的风险会大大增加。(2)结石残留。遇到细长的肾下盏或盏颈狭窄时,腹腔镜无法在直视下无创取石,如果下盏积水较重,可以行肾实质切开取石,但行肾实质切开取石会增加出血和手术并发症。我们采用腹腔镜联合经肾盂输尿管软镜的经验是:(1)充分游离肾盂,并根据结石形态切开并延长肾盂切口。充分的显露肾盂以保证良好的视野,根据结石形态切开肾盂并取石能避免取石时结石损伤肾脏血管、实质和集合系统,并缩短取石时间。肾外型肾盂在巨大的肾结石治疗方面较肾内型肾盂更有优势。(2)充分游离肾脏,以保证直视下完成手术,并且在出现肾脏损伤或大出血时能迅速控制肾蒂有利于止血。另外,肾脏游离后在输尿管软镜进入肾盏困难时调整肾脏的位置能缩小软镜与目标肾盏的夹角,提高结石清除率。(3)腹腔镜下取出完全性鹿角形肾结石,遇到困难时可使用输尿管软镜联合钬激光打断延伸至肾盏的结石分支,取出肾盂内结石主体后再行处理肾盏结石更安全。显露极其困难的肾内型肾盂也可以使用输尿管软镜联合钬激光将巨大的鹿角形结石分割后取出。与经尿道逆行输尿管软镜相比,经肾盂输尿管软镜的优势在于:(1)结石清除率高。输尿管与肾盂肾盏夹角是影响RIRS成功率以及术后排石率的重要因素,而经肾盂输尿管软镜可通过调整Trocar的方向、肾脏的位置、软镜自身的角度探查肾盂和各个肾盏,取出结石或直接将结石粉末化[16]。降低取石难度,减少结石残留。(2)基本无并发症。经肾盂输尿管软镜不需要输尿管软镜鞘,避免了输尿管软镜鞘长时间压迫输尿管造成损伤。肾盂切开后肾盂内保持低压,感染的风险大大降低。结石可直接取出或粉末化后冲出,不需要术后长时间的排石,几乎没有石街形成的风险。(3)对输尿管软镜损伤更小。仅需处理较小的肾盏结石,操作简便,手术时间缩短,避免了输尿管软镜长时间操作及过度扭曲,有利于保护输尿管软镜。
尽管本研究中后腹腔镜肾盂切开取石联合经肾盂输尿管软镜治疗巨大多发性鹿角形肾结石具有一定优势,但仍存在不足之处:(1)病例较少,疗效及并发症还需要多中心长期大量临床资料的进一步验证。(2)本研究入组病例为肾盂结石合并2~4个肾盏结石,结石最大直径为4.3 cm,肾外型肾盂20例,手术难度相对不难。缺乏合并5个以上肾盏结石以及最大直径在5 cm以上手术极端困难的鹿角形肾结石的病例,且肾内型肾盂病例偏少。(3)本研究患者年龄28~67岁,平均45岁,一般情况较好,缺乏合并高血压、糖尿病及循环呼吸系统存在疾患的病例研究。
综上所述,我们认为后腹腔镜肾盂切开取石联合经肾盂输尿管软镜治疗巨大多发性鹿角形肾结石,充分发挥了2种微创治疗方式各自的优势,且效果上互相弥补不足,在不增加风险的前提下提高了一期清石率,是巨大多发性鹿角形肾结石可选择的治疗手段。
| [1] |
王磊, 徐学军, 尹海军, 等. 微创经皮肾镜钬激光碎石术与开放性肾切开取石术治疗复杂性肾结石临床疗效比较[J].
中国内镜杂志, 2014, 20(1): 72–75.
WANG L, XU X J, YIN H J, et al. Comparative study on clinical effect of minimally invasive percutaneous nephrolithotomy with holmium laser lithotripsy and open renal lithotomy treatment for complex renal calculi[J]. China J Endoscopy, 2014, 20(1): 72–75. |
| [2] | LU P, WANG Z, SONG R, et al. The clinical efficacy of extracorporeal shock wave lithotripsy in pediatric urolithiasis:a systematic review and meta-analysis[J]. Urolithiasis, 2015, 43(3): 199–206. DOI:10.1007/s00240-015-0757-5 |
| [3] | AMINSHARIFI A, IRANI D, MASOUMI M, et al. The management of large staghorn renal stones by percutaneous versus laparoscopic versus open nephrolithotomy:a comparative analysis of clinical efficacy and functional outcome[J]. Urolithiasis, 2016, 44(6): 551–557. DOI:10.1007/s00240-016-0877-6 |
| [4] | DE FATA-CHILLON F R, GIMBERNAT-DIAZ H, REDONDO-REDONDO C, et al. Evolution from Percutaneous nephrolithotomy to Mini-PCNL in supine position on the treatment of complex renal calculi:feasibility study[J]. Arch Esp Urol, 2017, 70(5): 542–549. |
| [5] | KIM B S. Recent advancement or less invasive treatment of percutaneous nephrolithotomy[J]. Korean J Urol, 2015, 56(9): 614–623. DOI:10.4111/kju.2015.56.9.614 |
| [6] | YANG Z, SONG L, XIE D, et al. The new generation mini-PCNL system-monitoring and controlling of renal pelvic pressure by suctioning device for efficient and safe PCNL in managing renal staghorn calculi[J]. Urol Int, 2016, 97(1): 61–66. DOI:10.1159/000442002 |
| [7] | NG F C, YAM W L, LIM T Y B, et al. Ultrasound-guided percutaneous nephrolithotomy:Advantages and limitations[J]. Investig Clin Urol, 2017, 58(5): 346–352. DOI:10.4111/icu.2017.58.5.346 |
| [8] |
刘嘉, 薛东炜, 刘屹立, 等. 经皮肾镜联合输尿管软镜治疗复杂肾结石的疗效观察[J].
中国医科大学学报, 2013, 42(7): 662–663.
LIU J, XUE D W, LIU Y L, et al. Clinical efficacy of percutaneous nephroscopy combined with flexible ureteroscope in treatment of complex kidney stones[J]. J Chin Med Univ, 2013, 42(7): 662–663. DOI:10.3969/j.issn.0258-4646.2013.07.023 |
| [9] | QUARESIMA L, CONTI A, VICI A, et al. Safety and efficacy of percutaneous nephrolithotomy in the Galdakao-Modified Supine Valdivia position:A prospective analysis[J]. Arch Ital Urol Androl, 2016, 88(2): 93–96. DOI:10.4081/aiua.2016.2.93 |
| [10] | SANGUEDOLCE F, BOZZINI G, CHEW B, et al. The evolving role of retrograde intrarenal surgery in the treatment of urolithiasis[J]. Eur Urol Focus, 2017, 3(1): 46–55. DOI:10.1016/j.euf.2017.04.007 |
| [11] |
李毅, 陈刚, 文爽, 等. 输尿管软镜钬激光碎石术治疗长径≥ 2 cm的肾结石68例临床分析[J].
第三军医大学学报, 2016, 38(13): 1547–1551.
LI Y, CHEN G, WEN S, et al. Flexible ureteroscopy with holmium laser lithotripsy for renal stones 2 cm or greater:report of 68 cases[J]. J Third Mil Med Univ, 2016, 38(13): 1547–1551. DOI:10.16016/j.1000-5404.201512188 |
| [12] | KANG S K, CHO K S, KANG D H, et al. Systematic review and meta-analysis to compare success rates of retrograde intrarenal surgery versus percutaneous nephrolithotomy for renal stones >2 cm:An update[J]. Medicine (Baltimore), 2017, 96(49): e9119. DOI:10.1097/MD.0000000000009119 |
| [13] | PALMERO-MARTI J L, PANACH-NAVARRETE J, VALLS-GONZALEZ L, et al. Renal lithiasis, can we predict the need for retreatment in retrograde intrarenal surgery (RIRS)?[J]. Arch Esp Urol, 2017, 70(5): 534–541. |
| [14] | AMINSHARIFI A, IRANI D, MASOUMI M, et al. The management of large staghorn renal stones by percutaneous versus laparoscopic versus open nephrolithotomy:a comparative analysis of clinical efficacy and functional outcome[J]. Urolithiasis, 2016, 44(6): 551–557. DOI:10.1007/s00240-016-0877-6 |
| [15] | GLYBOCHKO P V, ALYAEV Y G, RAPOPORT L M, et al. Laparoscopic pyelolithotomy and its role in modern surgery of nephrolithiasis[J]. Urologiia, 2017(4): 12–17. |
| [16] | PASTORE A L, PALLESCHI G, SILVESTRI L, et al. Combined laparoscopic pyelolithotomy and endoscopic pyelolithotripsy for staghorn calculi:long-term follow-up results from a case series[J]. Ther Adv Urol, 2016, 8(1): 3–8. DOI:10.1177/1756287215607417 |



