先天性巨结肠(Hirschsprung’s disease,HD)是儿童发病第二位的消化道畸形,发病率约为1/2 000~1/5 000,是引起婴幼儿消化道梗阻的常见病因,大多数在新生儿期就表现出明显症状,目前约90%以上患儿在新生儿期可得到诊断[1]。尽管近年来巨结肠诊断技术得到提高,各种微创手术方式日益成熟,越来越多的巨结肠患儿在新生儿期行手术治疗的案例被报道[2],但目前国内对于巨结肠患儿能否在新生儿期行一期手术治疗仍存在争议。我科自2007年开始采用引进并改良的经肛门直肠结肠切除斜型吻合术治疗巨结肠以来[3],对于部分3个月以下患儿也进行了一期根治手术,效果较好。本研究通过回顾性分析,对行此手术治疗的两个年龄段巨结肠患儿病例资料进行整理分析,对比其术前、术中、术后的情况,并进行术后随访,评估排便功能恢复情况,探究年龄选择对于巨结肠治疗的影响,为临床中对巨结肠手术治疗的时机提供参考。
1 资料与方法 1.1 研究对象对比分析2014年1月-2016年6月重庆医科大学附属儿童医院胃肠新生儿外科住院部收治的巨结肠患儿资料。纳入标准:①术前行直肠黏膜病理学检查、钡灌肠、直肠肛管测压至少两项提示为巨结肠,结合有胎粪排出延迟、便秘、腹胀、肠梗阻等症状,诊断为巨结肠,术中及术后病理检查确诊为巨结肠;②手术均为一期行经肛门直肠结肠切除斜型吻合术,术后成功进行随访。排除标准:①巨结肠类缘病、全结肠型巨结肠;②一期造瘘,二期关瘘并行根治术治疗的患儿、中转开腹的患儿、失访的患儿。
纳入研究的患儿资料按手术时年龄分为两组,新生儿组58例(年龄<3月定义外科新生儿[4]),就诊年龄为7 h~75 d,年龄(27.75±24.66)d,手术时年龄(49.53±20.99)d,男:50例,女8例;非新生儿组74例,就诊年龄为90 d~9岁,年龄(774.78± 921.05)d,手术时年龄均在3个月以上(1 292.32±3 932.16)d,男68例,女6例。并对两组患儿的术中情况、术后并发症、术后随访资料进行统计学对比分析。
1.2 治疗方法两组患儿均行经肛门直肠结肠切除斜型吻合术一期根治,新生儿组术前1~2周清洁灌肠,非新生儿组术前至少2周以上清洁灌肠,手术采用基础加骶管麻醉,①先行手术定点:在直肠前壁和直肠后壁做前高后低斜行切口,年龄小于3个月,齿状线上直肠前壁2.0 cm,后壁0.5 cm;3个月~1岁,齿状线上直肠前壁2.5 cm,后壁0.5~1.0 cm; 大于1岁,齿状线上直肠前壁3.0 cm,后壁1.0 cm;②沿上述两点,先在直肠后壁切开直肠全层,分别从两侧向直肠前壁分离并切开直肠全层;③紧贴直肠肌鞘处分离至腹膜返折处并打开腹膜,处理直肠侧韧带及肠系膜,暴露正常结肠。④取外观正常的结肠全层送冰冻切片检查,结果示有正常神经节细胞后,切除远端病变肠管。将正常结肠与直肠端端间断全层斜型吻合,吻合口呈前高后低。术后留置肛管1 d。术后6~8 h进水,24 h进食,术后抗感染治疗7~10 d可出院。术后2周开始扩肛,1~2次/d,持续1~2个月。手术方式如图 1。
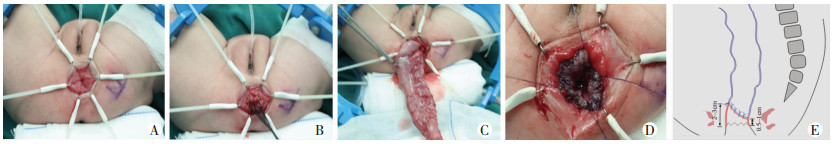
|
| A:切开直肠黏膜进行定点;B:缝线牵引下切开直肠全层;C:分离肠系膜暴露正常结肠;D:切除病变肠管,将正常结肠与直肠全层斜型吻合;E:吻合口呈前高后低的斜型吻合 图 1 经肛门直肠结肠切除斜型吻合术的手术步骤 |
1.3 术后随访
采用HEIKKINEN评分表[5]的内容进行调查问卷,结合门诊当面问诊及查体、电话随访的方式定期随访,随访结果汇总后,按照排便次数、大便性状、有无污粪、排便时直肠有无感觉及控制能力、是否需要治疗来辅助排便来作为评分指标进行打分,14分为优,10~13分为良好,5~9分为一般,0~4分为差。纳入的132例患儿中,随访6个月的人数为132人、随访1年的人数为132人、随访2年的人数为102人,随访3年的人数为50人。评分表如表 1。
| 内容 | 0分 | 1分 | 2分 |
| 排便次数/d | >5 | 3~5 | 1~2 |
| 大便性状 | 稀水 | 稠软 | 正常 |
| 污粪 | 经常污粪 | 睡眠、紧张、或腹泻时 | 无 |
| 直肠感觉 | 无 | 有时无感觉 | 正常 |
| 控制排便能力 | 不能控制 | 几秒钟 | 几分钟 |
| 辨别成型便、稀便或气体 | 不能辨别 | 有时缺乏 | 正常 |
| 需要治疗(灌肠、药物、尿布) | 经常 | 有时 | 无 |
1.4 统计学方法
应用SPSS 22.0统计学软件,计量资料采用x±s表示,两组数据间比较采用t检验,计数资料中率的比较采用χ2检验或Fisher检验。
2 结果 2.1 术中情况比较如表 2中,新生儿组的术中麻醉时间、手术时间都比非新生儿组大大缩短(P<0.05),且切除病变肠管的长度也较其明显短(P<0.05),差异有统计学意义。两组术中出血量对比无统计学差异(P>0.05)。
| 组别 | 例数 | 手术时间(h) | 麻醉时间(h) | 出血量(mL) | 肠管长度(cm) |
| 新生儿组 | 58 | 1.9±0.9 | 2.9±0.7 | 19.5±12.9 | 31.2±12.2 |
| 非新生儿组 | 74 | 2.3±0.8 | 3.4±0.8 | 30.0±34.1 | 41.2±14.3 |
| t值 | 2.65 | 3.02 | 1.61 | 3.11 | |
| P值 | 0.01 | 0.004 | 0.11 | 0.003 |
2.2 术后早期并发症的比较
本研究中常见术后并发症以小肠结肠炎的发生率最高,共12例(9.1%)。新生儿组内7例(12.1%),非新生儿组内5例(6.7%),新生儿组发生率较高,但经卡方检验,差异无统计学意义(P>0.05)。吻合口瘘发生3例(4.0%),肠梗阻1例(1.7%),均发生在非新生儿组,行费舍尔检验显示两组无统计学差异(P>0.05)。
2.3 术后排便功能的优良率比较根据随访患儿的排便功能评分数值,对两组的排便功能评分可达到优、良的人数进行统计,计算优良率,如表 3。新生儿组和非新生儿组在术后半年时排便功能优良率最低,分别为68.9%和60.8%,无统计学差异(P>0.05);随访1年以上的两组患儿,排便功能在术后第1年、第2年、第3年均可达到90%以上的高优良率水平,较前明显提升,但两组间差异无统计学意义(P值均>0.05)。
| 组别 | 半年 | 1年 | 2年 | 3年 |
| 新生儿组 | 68.9 | 93.1 | 97.7 | 90.4 |
| 非新生儿组 | 60.8 | 90.5 | 92.9 | 93.1 |
| x2 | 0.943 | 0.28 | 0.88 | 0.11 |
| P值 | P=0.33 | P=0.59 | P=0.34 | P=0.73 |
2.4 术后3年排便功能的评分值比较
对两组术后随访功能评分数值行配对t检验。两组的术后半年、第1年、第2年、第3年的排便功能均无统计学差异,P值均>0.05。两组患儿在术后3年各时段均可达到基本相同的排便功能,术后半年最差,第3年的排便功能最好。表 4。
| 组别 | 例数 | 半年 | 1年 | 2年 |
| 新生儿组 | 58 | 10.5±1.8 | 12.2±1.2 | 12.8±1.0 |
| 非新生儿组 | 74 | 9.9±2.2 | 11.9±1.6 | 12.4±1.3 |
| t值 | 0.18 | 0.71 | 0.15 |
3 讨论
先天性巨结肠的治疗,手术是目前唯一的方法。对于手术年龄的选择,国内学者对于是否一期根治术在新生儿期进行仍存在争议,主要对于新生儿期诊断困难、耐受手术能力差、术后并发症多等风险的担忧。TEITELBAUM等[6]的研究发现新生儿期一期根治术后小肠结肠炎的发病率稍高,但与当时诊断标准不严格有关,术后并发症及恢复情况各指标与其他年龄段患儿并无明显差别。SULKOWSKI等[7]的多中心研究中,1 555例行根治术的新生儿中,除外伴有严重小肠结肠炎患儿行二期手术外,80%患儿均行一期根治术,且有逐步上升趋势,两者预后差别不大。随着诊断技术的提高,手术方式的成熟与不断改进,国内一些医院也逐渐开展了新生儿一期根治术,但手术方式各有不同[8]。
新生儿期可采用微创的吸引活检术取直肠黏膜行病理组织学检查具有更多优势。在国外一些医疗机构已经把病理组织学诊断上升到金标准的地位[9-11]。我院常规对3月以上患儿采用手术室麻醉下切取直肠黏膜/黏膜下层活检(Rectal musocal/submusocal biopsy,RMSB),3月以下患儿则采用微创的直肠黏膜吸引活检(Suction rectal biopsy,SRB)。YOSHIMARU[9]的研究认为SRB具有切取组织小且规范统一、创伤小、出血少、几乎无并发症、花费少等优点。MUISE[10]的多中心研究显示RMSB是人工切取,组织相对更大、更深,有部分患儿出血较多,需输血治疗的情况发生。本研究中行SRB后均无并发症。3月以上患儿采用RMSB术后也无严重并发症,但其因承受手术及麻醉的打击,切取组织较大较深,需常规行抗生素预防感染,止血药物止血,至少灌肠2周方可行根治术。且SRB比RMSB花费至少便宜1/3,短期内可重复检查,患儿痛苦小,易于家属接受。
新生儿能否承受一期根治术的巨大创伤和长时间麻醉也是学者争议的焦点。本研究结果显示,采用经肛门直肠结肠切除斜型吻合术不经腹、不分离黏膜、手术耗时较短,切除肠管的长度也明显短于非新生儿组;创伤小,出血量较少。这与手术有关,也得益于新生儿发病周期短、炎症轻、短期的灌肠即可缓解水肿扩张的肠管;病变肠管相对较短,手术分离肠管耗时短,必然会大大减少手术及麻醉的时间,而增加患儿对麻醉及手术的耐受。而3月以上患儿多会反复的发生腹胀、小肠结肠炎,导致结肠肥厚扩张,灌肠、抗感染等术前准备时间较长,效果差,切除病变段肠管较长,耗时较多,反而手术及麻醉打击较大。
随访发现,两组患儿术后并发症中均无大小便失禁、神经源性膀胱、肛门严重狭窄的出现,可能与随访时间不够长有关, ORTIZRUBIO等[12]认为这类严重并发症出现较晚,大部分可能在四年内逐步发现。常见的严重并发症主要有小肠结肠炎、吻合口瘘、肠梗阻,与本研究一致。两组患儿共出现12例(9.1%)术后小肠结肠炎,远低于Torre手术26%的发生率[14],也低于IKEDA [13]报道的经肛门拖出型一期根治术后12%~19%的发生率。究其原因,与本手术方式切除直肠肌鞘,且为斜型吻合口,避免了吻合口窄小有关。本研究中3例吻合口瘘均出现在非新生儿组,发生在拔除肛管之后,结合术前有反复腹胀、小肠结肠炎的病史,故考虑与术前肠道炎症处理不彻底,拔除肛管过早致残存的肠道炎症引起吻合口感染有关。文献[15-17]报道:术前小肠结肠炎的发生是影响巨结肠术后疗效的重要危险因素,会造成术后结肠炎的复发、污粪率增加、吻合口瘘、切口疝、伤口裂开的发生。新生儿术前多无反复发作小肠结肠炎,短期灌肠效果好,手术损伤小,从而减少了小肠结肠炎、吻合口瘘的发生。本研究中,两组术后并发症无明显统计学差异, 但足以说明新生儿期行一期根治术并不会增加并发症的发生。
本研究中,新生儿组在术后一年内可快速恢复排便功能,达到较高的优良率,除与手术有关,与新生儿术后易于控制饮食和排便管理密切相关。文献[18-20]报道,巨结肠患儿术后排便功能的恢复依赖于严格的饮食控制和良好排便习惯的养成。非新生儿组中部分患儿年龄相对较大,自主意识较强,不能严格进行饮食控制及排便管理,部分对术后的扩肛治疗及排便训练依从性差,导致排便功能恢复相对较差。尽管如此,两组的排便功能在术后三年的各个时段并无明显差异,且随着时间的延长都越来越好。故在新生儿期行一期手术,排便功能相对恢复较快,在入学前可达到优良排便功能,可以减少对患儿造成的心理影响,早期改善营养不良状况,利于生长发育。
综上所述,在新生儿期可采用微创黏膜活检辅助诊断,围术期准备时间、手术及麻醉时间均较短,切除病变肠管短,创伤小恢复快,术后具有良好排便功能。因此建议,只要明确诊断为巨结肠的患儿,无手术禁忌证,3个月以内可行经肛门直肠结肠切除斜型吻合术一期根治,效果满意。但本研究为单中心研究,有一定局限性,需扩大样本量,进行多中心更多研究加以论证。
| [1] | KHAN AR, VUJANIC GM, HUDDART S. The constipated child: how likely is Hirschsprung's disease[J]. Pediatr Surg Int, 2003, 19(6): 439–442. DOI:10.1007/s00383-002-0934-9 |
| [2] |
李洪, 金先庆. 新生儿先天性巨结肠诊断与治疗研究进展[J].
现代医药卫生, 2015, 31(13): 1966–1969.
LI H, JIN X Q. Advances in diagnosis and treatment of congenital megacolon in newborn[J]. Mod Med Health, 2015, 31(13): 1966–1969. DOI:10.3969/j.issn.1009-5519.2015.13.014 |
| [3] |
李晓庆, 金先庆, 徐小松, 等. 经肛门直肠结肠切除斜形吻合术治疗肠无神经节细胞症[J].
中华小儿外科杂志, 2011, 32(10): 753–756.
LI XQ, JIN XQ, XU XS, et al. Short-term clinical outcomes of transanal endorectal pull-through colorectal resection and oblique anastomosis for Hirschsprung's disease[J]. Chin J Pediatr Surg, 2011, 32(10): 753–756. DOI:10.3760/cma.j.issn.0253-3006.2011.10.009 |
| [4] |
张金哲. 张金哲小儿外科学[M]. 北京: 人民卫生出版社, 2013: 1-1646.
ZHANG J Z. ZHANG Jinzhe's pediatric surgery[M]. Beijing: People's Health Publishing House, 2013: 1-1646. |
| [5] | HEIKKINEN M, RINTALA R, LUUKKONEN P. Long-term anal sphincter performance after surgery for Hirschsprung's disease[J]. J Pediatr Surg, 1997, 32(10): 1443–1446. DOI:10.1016/s0022-3468(97)90557-1 |
| [6] | TEITELBAUM DH, CILLEY RE, SHERMAN NJ, et al. A decade of experience with the primary pull-through for hirschsprung disease in the newborn period: a multicenter analysis of outcomes[J]. Ann Surg, 2000, 232(3): 372–380. DOI:10.1097/00000658-200009000-00009 |
| [7] | SULKOWSKI J P, COOPER J N, CONGENI A, et al. Single-stage versus multi-stage pull-through for Hirschsprung's disease: Practice trends and outcomes in infants[J]. J Pediatr Surg, 2014, 49(11): 1619–1625. DOI:10.1016/j.jpedsurg.2014.06.002 |
| [8] | LU C, HOU G, LIU C, et al. Single-stage transanal endorectal pull-through procedure for correction of Hirschsprung disease in neonates and nonneonates: A multicenter study[J]. J Pediatr Surg, 2017, 52(7): 1102–1107. DOI:10.1016/j.jpedsurg.2017.01.061 |
| [9] | YOSHIMARU K, KINOSHITA Y, YANAGI Y, et al. The evaluation of rectal mucosal punch biopsy in the diagnosis of Hirschsprung's disease: a 30-year experience of 954 patients[J]. Pediatr Surg Int, 2017, 33(2): 173–179. DOI:10.1007/s00383-016-4010-2 |
| [10] | MUISE ED, HARDEE S, MOROTTI RA, et al. A comparison of suction and full-thickness rectal biopsy in children[J]. J Surg Res, 2016, 201(1): 149–155. DOI:10.1016/j.jss.2015.10.031 |
| [11] | IMAIZUMI T, MURAKAMI H, NAKAMURA H, et al. Rectal mucosal/submucosal biopsy under general anesthesia ensures optimum diagnosis of bowel motility disorders[J]. Pediatr Surg Int, 2016, 32(12): 1173–1176. DOI:10.1007/s00383-016-3976-0 |
| [12] | ORTIZ-RUBIO I, P REZ-AGUILERA M, GRAN LI C, et al. Literature review of the outcome after one-stage transanal endorectal pull-through procedure for hirschsprung's disease in children[J]. Surg Sci, 2013(5): 258–262. DOI:10.4236/ss.2013.45050 |
| [13] | IKEDA K, GOTO S. Diagnosis and treatment of Hirschsprung's disease in Japan. An analysis of 1628 patients[J]. Ann Surg, 1984, 199(4): 400–405. DOI:10.1097/00000658-198404000-00005 |
| [14] | MARTY TL, SEO T, MATLAK ME, et al. Gastrointestinal function after surgical correction of Hirschsprung's disease: long-term follow-up in 135 patients[J]. J Pediatr Surg, 1995, 30(5): 655–658. DOI:10.1016/0022-3468(95)90682-7 |
| [15] | NEUVONEN MI, KYRKLUND K, LINDAHL HG, et al. A population-based, complete follow-up of 146 consecutive patients after transanal mucosectomy for Hirschsprung disease[J]. J Pediatr Surg, 2015, 50(10): 1653–1658. DOI:10.1016/j.jpedsurg.2015.02.006 |
| [16] | CATTO-SMITH AG, TRAJANOVSKA M, TAYLOR RG. Long-term continence after surgery for Hirschsprung's disease[J]. J Gastroenterol Hepatol, 2007, 22(12): 2273–2282. DOI:10.1111/j.1440-1746.2006.04750.x |
| [17] | IEIRI S, NAKATSUJI T, AKIYOSHI J, et al. Long-term outcomes and the quality of life of Hirschsprung disease in adolescents who have reached 18 years or older—a 47-year single-institute experience[J]. J Pediatr Surg, 2010, 45(12): 2398–2402. DOI:10.1016/j.jpedsurg.2010.08.040 |
| [18] | MORE K, RAO S, MCMICHAEL J, et al. Growth and developmental outcomes of infants with hirschsprung disease presenting in the neonatal period: a retrospective study[J]. J Pediatr, 2014, 165(1): 73–77. DOI:10.1016/j.jpeds.2014.02.062 |
| [19] | ENGUM SA, GROSFELD JL. Long-term results of treatment of Hirschsprung's disease[J]. Semin Pediatr Surg, 2004, 13(4): 273–285. |
| [20] | ONISHI S, NAKAME K, YAMADA K, et al. Long-term outcome of bowel function for 110 consecutive cases of Hirschsprung's disease: Comparison of the abdominal approach with transanal approach more than 30 years in a single institution——is the transanal approach truly beneficial for bowel function?[J]. J Pediatr Surg, 2016, 51(12): 2010–2014. DOI:10.1016/j.jpedsurg.2016.09.029 |



