心脏再同步化治疗(cardiac resynchronization therapy with pacemaker function/defibrillation function, CRT-P/D)已被认为是射血分数减少、左右心室不同步的心衰的一项有效治疗方法[1-2]。很多前瞻性随机对照研究都一致认为CRT-P/D可显著减少心衰相关的住院率和死亡率, 且能改善症状或预防心衰恶化[3-4]。虽然CRT-P/D在心衰治疗中很重要, 但其价格昂贵, 并且有一定的并发症[5]。此外, 并不是所有患者都能在安置CRT-P/D后获益。“指南”推荐如果患者存在完全性左束支传导阻滞和宽的QRS波应该考虑植入CRT-P/D[6]。如果CRT-P/D植入6个月后左心室结构逆转则认为是好的临床结局[7], 但是, 鲜有数据表明超过6个月后左心室是否能长期保持逆转状态。目前少量研究数据表明, 部分患者在CRT-P/D植入术后6个月时左心室结构发生好转, 但随着随访时间延长, 左心室结构进一步发生恶化, 该部分患者被认为出现了不良预后, 其原因尚待研究。因此, 为使患者最大化地从CRT-P/D中获益, 本研究回顾性分析我科2015年1月至2017年1月59例因心力衰竭植入CRT-P/D的患者术前及随访12个月内的临床资料, 以期从一般临床资料、心电图、心脏超声测量等众多指标中筛选出发生超反应的术前预测因素, 以及影响长期预后不良事件发生的影响因素, 以期有效评估患者预后、指导临床决策。
1 资料与方法 1.1 研究对象本研究回顾性分析我科从2015年1月至2017年1月因射血分数降低的心衰住院并植入CRT-P/D或普通起搏器升级为CRT-P/D的59例患者的临床资料, 随访时间至少12个月。研究方案经陆军军医大学第一附属医院伦理委员会审查通过。纳入标准:依据植入CRT-P/D指南标准, ①心电图提示完全性左束支传导阻滞, QRS波宽度≥130 ms; ②非完全性左束支传导阻滞, QRS波宽度≥150 ms; ③充分抗心力衰竭药物治疗3个月后, NYHA心功能分级在Ⅱ~Ⅳ级; ④射血分数≤35%;⑤普通起搏器升级为CRT-P/D的患者, 射血分数≤40%, 心室起搏比例>40%。排除标准:①完全性左束支传导阻滞患者QRS波宽度<130 ms; ②非完全性左束支传导阻滞患者QRS波宽度<150 ms; ③充分抗心力衰竭药物治疗3个月后, NYHA心功能分级<Ⅱ级; ④射血分数>35%。
1.2 观察指标术前临床指标包括:患者年龄、性别、体质指数(BMI)、心衰病因、合并疾病(高血压、糖尿病、房颤)、心衰病程、NT-pro-BNP、术前纽约心功能分级(New York heart association, NYHA)、心脏彩超测量指标、体表 12导联心电图测量指标。术后随访指标包括:NYHA分级、6 min步行距离、心脏彩超测量指标、体表 12导联心电图测量指标、抗心衰药物治疗情况、心脏不良事件的发生情况, 包括心衰再住院、恶性心律失常(持续性室速或室颤)和全因死亡事件。
1.3 起搏器植入方法植入过程由本科室起搏电生理专业团队完成。局部麻醉下经腋静脉穿刺并送入起搏电极导线, 右心房、右心室及左心室电极导线分别置于右心耳、右心室心尖/低位间隔和冠状窦的属支侧静脉或侧后静脉内。左心室电极导线的植入方法:先行冠状窦逆行造影了解属支血管走行情况, 用Webster 7F可调弯“蓝把”大弯大头导管作引导, 经冠状窦(CS)长鞘将大头电极送至冠状静脉窦及其远端, 退出导引电极, 送入PTCA0.014导丝及造影球囊, 逆行冠状静脉窦造影。沿PTCA导丝送入左室电极, 首选靶静脉为侧静脉或侧后静脉, 如出现膈肌刺激、阈值过高或固定不佳, 可选择心中静脉。然后分别植入右心室和右心房电极导线并测试参数。测试完毕后, 分别将电极导线与起搏器相应插孔连接, 最后将起搏器放置在胸大肌前囊袋内, 缝合切口。如经冠状窦置入左心室电极不成功时, 可选择右心室双部位起搏或心外膜植入左心室电极。
1.4 超声心动图测量方法采用GE Vivid 5, iE33彩色多普勒超声诊断仪, 探头频率1.7~3.5 MHz, 患者采取左侧卧位, 于胸骨旁左室长轴及心尖四腔心切面, 依次测量各腔室的大小, 瓣膜返流等。采用改良的Simpson’s双平面法测量LVEF。
1.5 研究分组根据术后12个月LVEF变化幅度进行分组, LVEF增加幅度≥15%为超反应组, 5%≤LVEF增加幅度<15%定义为中度反应组, LVEF增加幅度<5%定义为轻度/无反应组[8]。临床终点事件:因心衰再入院、恶性心律失常、全因死亡。
1.6 统计学分析数据分析及处理运用SPSS 20.0软件。计量资料满足正态分布以x±s表示, 采用t检验, 不符合正态分布的计量资料采用M(Q)表示, 采用Mann-Whitney U检验进行组间比较。计数资料采用百分数表示, 采用χ2检验进行组间比较。重复测量数据采用方差分析进行整体比较。多因素Logistic回归筛选预测CRT-P/D超反应的相关因素。Kaplan-Meier法进行生存分析, 同时绘制生存曲线并以log-rank法加以检验。此外, 对超反应筛选出的相关因素指标引入Cox模型做多因素回归分析。
2 结果 2.1 入组受试者基本资料分析共59例患者成功植入CRT-P/D, 年龄(59.79±12.65)岁, 其中男性35例, 女性24例, NYHA分级Ⅱ级10例, Ⅲ~Ⅳ级49例, 扩张型心肌病50例, 缺血性心肌病9例, 合并高血压8例, 2型糖尿病4例, 心房颤动7例。治疗过程中患者使用抗心力衰竭药物ACEI/ARB、β受体阻滞剂、醛固酮受体拮抗剂(螺内酯)的比例分别是93.86%、88.28%、98.86%, 见表 1。如患者的心率、血压能耐受, 抗心力衰竭药物采用最大耐受剂量。
| 组别 | n | 年龄(岁) | 男性(例) | CRT-P(例) | CRT-D(例) | BMI(kg/m2) | NYHA分级[例(%)] | 心衰病程(月) | N末端脑钠肽前体(ng/L) | 扩张型心肌病 | 缺血性心肌病 | 起搏器升级[例(%)] | 完全性左束支传导阻滞[例(%)] | 6 min步行距离(m) | 双心室起搏比例(%) | 合并疾病[例(%)] | QRS时限(ms) | 术前超声 | ||||||||||||||
| Ⅱ | Ⅲ | Ⅳ | 高血压 | 糖尿病 | 房颤 | 术前 | 术后 | △QRS | LVEF(%) | FS(%) | LVEDV(mL) | 每搏输出量(mL) | 右房内径(mm) | 右室内径(mm) | 左房内径(mm) | 左室内径(mm) | ||||||||||||||||
| 超反应组 | 14 | 62.14±8.83 | 10 | 10 | 4 | 23.98±4.11 | 4(28.56) | 8(57.14) | 2(14.29) | 10.42±2.44 | 3 368.68±3 097.29 | 13 | 1 | 2(14.29) | 13(92.86) | 360.1±62.8 | 97.27±1.66 | 2(14.29) | 0(0) | 0(0) | 159.14±19.44 | 135.23±17.26 | 24.14±15.37 | 27.50±6.31 | 14.64±5.06 | 296.36±101.92 | 82.57±21.02 | 37.57±6.91 | 24.93±8.31 | 43.71±8.47 | 71.57±9.98 | |
| 中度反应组 | 23 | 61.31±12.93 | 14 | 19 | 4 | 23.81±3.15 | 2(8.69) | 19(82.61) | 2(8.69) | 23.63±33.34 | 3 931.74±3 221.84 | 20 | 3 | 3(13.04) | 21(91.31) | 354.3±63.5 | 93.13±4.65 | 3(13.04) | 2(8.69) | 1(4.34) | 159.20±21.37 | 135.36±20.35 | 23.94±16.49 | 28.60±3.79 | 15.91±6.30 | 284.30±84.97 | 81.35±17.43 | 39.22±7.50 | 23.61±5.89 | 46.26±5.82 | 68.65±9.52 | |
| 轻/无反应组 | 22 | 56.55±13.94 | 11 | 21 | 1 | 23.07±2.32 | 4(18.18) | 14(63.64) | 4(18.18) | 35.79±40.14 | 3 677.45±3 299.7 | 17 | 5 | 3(13.64) | 20(90.91) | 365.4±58.6 | 87.71±3.13 | 3(13.64) | 2(9.10) | 6(27.27) | 154.38±23.58 | 138.15±21.31 | 16.26±11.48 | 30.21±6.83 | 16.26±4.31 | 288.79±94.90 | 92.79±20.61 | 44.81±8.47 | 23.58±4.39 | 46.68±9.93 | 70.84±9.67 | |
| 合计 | 59 | 59.79±12.65 | 35 | 50 | 9 | 23.6±3.02 | 10 | 41 | 8 | 24.86±36.32 | 3 768.45±3 327.29 | 50 | 9 | 8 | 54 | 362.1±61.2 | 90.13±3.34 | 8 | 4 | 7 | 158.12±21.12 | 136.43±20.21 | 20.23±15.89 | 28.28±6.17 | 15.37±5.44 | 294.14±91.96 | 84.32±20.13 | 40.92±8.23 | 24.12±6.12 | 46.53±8.72 | 70.58±9.69 | |
| 统计量 | — | 1.15 | 1.67 | 3.95 | 3.95 | 0.47 | 2.48 | 3.23 | 0.87 | 2.68 | 0.13 | 1.75 | 1.75 | 0.01 | 0.04 | 0.18 | 32.11 | 0.01 | 1.34 | 8.12 | 0.33 | 0.14 | 1.97 | 1.04 | 0.41 | 0.93 | 0.93 | 4.64 | 0.26 | 0.62 | 0.48 | |
| P | — | 0.32 | 0.41 | 0.14 | 0.14 | 0.63 | 0.29 | 0.19 | 0.65 | 0.08 | 0.87 | 0.41 | 0.41 | 0.99 | 0.98 | 0.83 | < 0.01 | 0.99 | 0.51 | < 0.05 | 0.72 | 0.87 | 0.15 | 0.36 | 0.66 | 0.07 | 0.07 | < 0.05 | 0.77 | 0.54 | 0.62 | |
CRT-P/D超反应、中度反应和轻度/无反应的患者例数分别为14例(23.73%)、23例(38.98%)、22例(37.29%)。3组患者在年龄、性别、体质指数(BMI)、NYHA心功能分级、心衰病程、NT-pro-BNP、完全性左束支传导阻滞(CLBBB)比例、起搏器升级的比例、合并高血压、糖尿病的比例、6 min步行距离、心电图QRS相关指标、心脏超声指标均无统计学差异。心房颤动比例(P < 0.05)、双心室起搏比例(P < 0.01)以及右房内径(P < 0.05)等3项指标具有统计学差异, 见表 1。
2.2 超反应组、中度反应组和轻度/无反应组的随访资料分析对患者术前, 术后6、12个月3个时间点临床指标数据进行比较。3组患者术后QRS时限均明显缩短, 中度反应组、超反应组(P < 0.01)及轻度/无反应组(P < 0.05)3个时间点QRS时限差异具有统计学意义。中度反应组及超反应组中的CRT-P/D术后客观指标(LVEF, FS, 6MWD)及主观指标(NYHA分级)均较术前改善(P < 0.01, P < 0.05);而轻度/无反应组CRT-P/D术后客观指标、主观指标NYHA分级差异均无统计学意义(P>0.05), 见表 2。
| 变量 | 超反应组(n=14) | P | 中度反应组(n=23) | P | 轻度/无反应组(n=22) | P | ||||||
| 术前 | 术后6个月 | 术后12个月 | 术前 | 术后6个月 | 术后12个月 | 术前 | 术后6个月 | 术后12个月 | ||||
| LVEF | 27.50±6.31 | 39.43±9.63 | 43.64±8.43 | < 0.01 | 28.60±3.79 | 39.30±11.82 | 37.48±4.58 | < 0.01 | 30.21±6.83 | 33.42±9.43 | 29.11±7.41 | 0.23 |
| FS | 14.64±5.06 | 20.07±5.90 | 22.85±5.24 | < 0.01 | 15.91±6.30 | 21.09±7.39 | 20.39±5.77 | < 0.05 | 16.26±4.31 | 18.63±5.36 | 16.17±5.85 | 0.26 |
| 6MWD | 360.10±62.80 | 365.10±60.60 | 368.60±59.20 | < 0.01 | 354.30±63.50 | 358.20±60.30 | 362.80±56.60 | < 0.01 | 365.40±58.60 | 366.20±60.20 | 368.20±65.60 | 0.88 |
| NYHA分级 | 2.86±0.66 | 2.52±0.45 | 2.14±0.36 | < 0.01 | 3.00±0.43 | 2.68±0.35 | 2.43±0.51 | < 0.05 | 3.00±0.62 | 2.96±0.56 | 3.04±0.54 | 0.82 |
| QRS时限 | 159.14±19.44 | 142.24±18.24 | 135.23±17.26 | < 0.01 | 159.20±21.37 | 149.20±20.32 | 135.36±20.35 | < 0.01 | 154.38±23.58 | 142.36±22.68 | 138.15±21.31 | < 0.05 |
2.3 发生超反应的相关因素
以是否发生超反应为因变量, 把年龄, 病程, 是否为缺血性心肌病, 是否合并房颤, 双心室起搏比例, 术前LVEF、FS、LVEDV、SV、RA、RV、LA及LV, 糖尿病, 高血压, BMI以及术前QRS时限作为自变量进行多因素Logistic回归分析, 结果提示病程 < 1.5年和术前RA<35 mm, 以及双心室起搏比例>96%是术后发生超反应的独立相关因素(表 3)。
| 变量 | β | OR | 95%CI | P |
| 病程 < 1.5年 | 2.86 | 17.54 | 1.41~216.96 | 0.02 |
| RA(< 35 mm) | 3.16 | 23.70 | 1.60~349.32 | 0.02 |
| 双心室起搏比例(>96%) | 3.59 | 36.35 | 2.17~609.03 | 0.01 |
2.4 超反应对心超指标的影响
通过重复测量方差分析进行整体比较发现, 反映左心室功能的LVEF的变化以6个月为时间截点, 超反应组较术前提高(11.93±8.01)%, 中度反应组较术前提高(8.59±6.54)%, 轻度/无反应组较术前提高(2.89±9.10)%。以12个月为时间截点, 超反应组较术前提高(22.14±7.41)%, 中度反应组较术前提高(8.87±2.02)%, 轻度/无反应组较术前下降(0.94±3.73)%, 3组变化幅度(P < 0.01)。
LVEDV变化以6个月为时间截点, 超反应组较术前缩小(34.62±93.90)mL, 中度反应组较术前缩小(46.52±79.61)mL, 轻度/无反应组较术前缩小(45.16±77.81)mL。以12个月为时间截点, 超反应组较术前缩小(79.62±108.71)mL, 中度反应组较术前缩小(50.01±69.14)mL, 轻度/无反应组较术前缩小(35.32±98.30)mL, 3组变化幅度标准差大, 虽然无统计学差异, 但是具有下降趋势。LVEF、LVEDV两项指标在前6个月均有所改善, 但随着随访时间的延长, 轻度/无反应组反映左心室功能的两项指标均较6个月时有所下降, 但无统计学差异。
2.5 超反应对患者预后的影响术后随访6~30个月, 中位随访时间14.6个月, 随访期间共有7例患者死亡(超反应组1例, 中度反应组2例, 轻度/无反应组4例), 2例因室速室颤反复放电入院(超反应组1例, 轻度/无反应组1例), 9例因心力衰竭需再次住院治疗(超反应组0例, 中度反应组3例, 轻度/无反应组6例), 超反应组复合不良事件发生率显著低于非超反应组。以术后1年为时间截点绘制3组的Kaplan-Meier生存曲线, 见图 1, 结果提示超反应组术后1年的无事件生存率显著高于中度反应组和轻度/无反应组(Log Rank P < 0.01)。此外, 多因素Cox回归分析数据显示, 对于复合不良事件的发生, 房颤是影响预后的独立因素(P=0.03), 相对危险度HR=2.35(95%CI=1.06~5.19), 具有统计学差异。
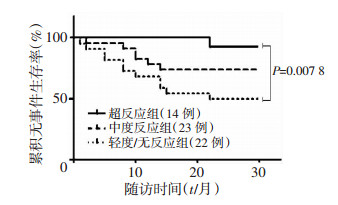
|
| 图 1 CRT-P/D治疗患者术后30个月生存曲线 |
3 讨论
本研究回顾性分析了59例植入CRT-P/D心衰患者的基线及随访资料, 结果显示, 轻度/无反应组的心房颤动比例明显高于其他两组, 双心室起搏比例明显低于其他两组。病程<1.5年、RA<35 mm, 以及双心室起搏比例>96%是术后发生超反应的独立相关因素。有研究表明, 性别、QRS形态与间期、心脏超声相关参数、基础疾病等参数可能与CRT超反应的预测因素有关, 但目前超反应的定义标准和预测的因素仍未统一[9]。REANT等[10]研究定义CRT 6个月后心功能分级减少≥1级、LVEF升高≥50%、左心室收缩末容积降低≥15%为超反应, GASPARINI等[11]定义术后NYHA分级恢复到Ⅰ~Ⅱ级且LVEF升高>50%为超反应。本研究根据术后12个月LVEF变化幅度进行分级, LVEF增加幅度≥15%定义为超反应组, 5%≤LVEF幅度<15%, LVEF增加<5%定义为轻度/无反应组[8]。因此不同的研究得出的预测患者超反应的因素不尽相同, 但无论采用何种对超反应的定义, 都体现出了超反应者在CRT-P/D术后心脏结构、功能和临床症状的改善。
CRT-P/D在治疗慢性心力衰竭的指南中对心衰的病程无明确的规定。但是本研究得出了病程<1.5年是术后发生超反应的独立相关因素, 其原因可能与病程越长, 神经内分泌系统被激活后, 心脏发生重构的程度越重相关。YPENBURG等[12]观察到心肌瘢痕总负荷越大, CRT-P/D后的应答率越低。慢性心力衰竭的病程越长, 存活的心肌细胞数量减少, 心肌瘢痕的总负荷增大, 因此可能造成CRT-P/D术后的应答率降低。2008年在中国进行的相关研究发现, 慢性左心衰竭患者左心室射血分数每降低5%发生继发性肺动脉高压的风险增加1.443倍。国外也有类似资料支持射血分数保留的心力衰竭易发生肺动脉高压这一病理生理过程。由于心衰发展过程的多变性、相关临床资料的缺乏以及对相关作用因子的未知, 目前的资料并不能很好的分析慢性左心衰竭同其继发的肺动脉高压之间的关系。国内有研究显示心力衰竭缓解后肺动脉收缩压明显降低。本研究提示RA<35 mm是术后发生超反应的独立相关因素。可能与肺动脉的压力改变导致RA大小变化相关, 肺动脉压力越高, RA直径增大, 因此发生轻度/无反应的概率越大。
CRT-P/D成为心衰治疗的Ⅰ类推荐已近10年, 但至今仍有30%的心衰患者对CRT治疗无反应, 即CRT-P/D治疗后患者LVEF提高<5%。CRT-P/D治疗无反应的原因很多, 其最重要的原因之一就是双心室起搏比率较低。研究表明, 当双室同步化起搏比率低于90%时, 将明显影响CRT疗效。本研究表明双心室起搏比例>96%是术后发生超反应的独立相关因素, 并可以作为预测因子进行术前评估。CRT-D较CRT-P有预防因快速性恶性心律失常导致猝死的可能。本研究中, 因室速室颤放电导致再次入院的患者在超反应组及轻度/无反应组中各1例。没有明显增加心衰患者的生存率。
本研究存在的缺陷主要在于样本量较少, 随访时间较短, 因此只得出了病程<1.5年、术前RA<35 mm, 以及双心室起搏比例>96%的患者更容易从CRT-P/D治疗中获益。也许随着样本量的增加及随访时间的延长, 本研究中没有统计学意义的因素可呈现出影响CRT-P/D疗效的趋势, CRT-D也可呈现出较CRT-P在提高心衰患者生存率方面明显的优势。在后续研究中, 可增加样本量, 延长随访时间, 以获得更可靠的临床证据。
| [1] | BRIGNOLE M, AURICCHIO A, BARON-ESQUIVIAS G, et al. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy:the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC).Developed in collaboration with the European Heart Rhythm Association (EHRA)[J]. Europace, 2013, 15(8): 1070–1118. DOI:10.1093/europace/eut206 |
| [2] | EPSTEIN A E, DIMARCO J P, ELLENBOGEN K A, et al. ACC/AHA/HRS 2008 Guidelines for device-based therapy of cardiac rhythm abnormalities:a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the ACC/AHA/NASPE 2002 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices):developed in collaboration with the American Association for Thoracic Surgery and Society of Thoracic Surgeons[J]. Circulation, 2008, 117(21): e350–e408. DOI:10.1161/CI=RCUALTIONAHA.108.189742 |
| [3] | CLELAND J G, ABRAHAM W T, LINDE C, et al. An individual patient meta-analysis of five randomized trials assessing the effects of cardiac resynchronization therapy on morbidity and mortality in patients with symptomatic heart failure[J]. Eur Heart J, 2013, 34(46): 3547–3556. DOI:10.1093/eurheartj/eht290 |
| [4] | WELLS G, PARKASH R, HEALEY J S, et al. Cardiac resynchronization therapy:a meta-analysis of randomized controlled trials[J]. CMAJ, 2011, 183(4): 421–429. DOI:10.1503/cmaj.101685 |
| [5] | LINDE C, ABRAHAM W T, GOLD M R, et al. Predictors of short-term clinical response to cardiac resynchronization therapy[J]. Eur J Heart Fail, 2017, 19(8): 1056–1063. DOI:10.1002/ejhf.795 |
| [6] | EPSTEIN A E, DIMARCO J P, ELLENBOGEN K A, et al. 2012 ACCF/AHA/HRS focused update incorporated into the ACCF/AHA/HRS 2008 guidelines for device-based therapy of cardiac rhythm abnormalities:a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society[J]. J Am Coll Cardiol, 2013, 61(3): e6–e75. DOI:10.1016/j.jacc.2012.11.007 |
| [7] | YU C M, BLEEKER G B, FUNG J W, et al. Left ventricular reverse remodeling but not clinical improvement predicts long-term survival after cardiac resynchronization therapy[J]. Circulation, 2015, 112(11): 1580–1586. DOI:10.1161/CI=RCULATIONAHA.105.538272 |
| [8] | KILLU A M, GRUPPER A, FRIEDMAN P A, et al. Predictors and outcomes of "super-response" to cardiac resynchronization therapy[J]. J Card Fail, 2014, 20(6): 379–386. DOI:10.1016/j.cardfail.2014.03.001 |
| [9] | BLEEKER G B, SCHALIJ M J, BOERSMA E, et al. Does a gender difference in response to cardiac resynchronization therapy exist?[J]. Pacing Clin Electrophysiol, 2005, 28(12): 1271–1275. DOI:10.1111/j.1540-8159.2005.00267.x |
| [10] | REANT P, ZAROUI A, DONAL E, et al. Identification and characterization of super-responders after cardiac resynchronization therapy[J]. Am J Cardiol, 2010, 105(9): 1327–1335. DOI:10.1016/j.amjcard.2009.12.058 |
| [11] | GASPARINI M, REGOLI F, CERIOTTI C, et al. Remission of left ventricular systolic dysfunction and of heart failure symptoms after cardiac resynchronization therapy:temporal pattern and clinical predictors[J]. Am Heart J, 2008, 155(3): 507–514. DOI:10.1016/j.ahj.2007.10.028 |
| [12] | YPENBURG C, ROES S D, BLEEKER G B, et al. Effect of total scar burden on contrast-enhanced magnetic resonance imaging on response to cardiac resynchronization therapy[J]. Am J Cardiol, 2007, 99(5): 657–660. DOI:10.1016/j.amjcard.2006.09.115 |



