2. 510515 广州,广州军区广州总医院眼科
2. 2Department of Ophthalmology, General Hospital of Guangzhou Military Command, Guangzhou, Guangdong Province, 510515, China
糖尿病是一种常见的代谢性疾病,可引起视网膜病变、白内障、眼肌麻痹等眼部并发症[1]。由于血液及泪液处于高糖环境,可通过一系列病理生理过程影响眼表微环境从而引起角膜、结膜、泪液及泪膜发生变化,出现眼部干涩、异物感、烧灼感等症状。既往对糖尿病患者白内障术后干眼的研究较多[2],对糖尿病视网膜病变(diabetic retinopathy, DR)各期的干眼程度研究较少。本研究探讨糖尿病患者不同糖尿病视网膜病变时期与干眼之间的关系,对糖尿病患者中干眼的发生率及临床症状、可能的原因进行分析。
1 资料与方法 1.1 一般资料收集2016年1月1日至10月1日在广州军区广州总医院内分泌科确诊为2型糖尿病患者共72例144眼,其中男性42例,女性30例,年龄55~65(59.54±2.25)岁。
纳入标准:符合1999年WHO对2型糖尿病的诊断标准:空腹>7.0 mmol/L,餐后2 h≥11.1 mol/L;血糖控制稳定3个月。排除标准:①3个月内眼部有活动性炎症;②3个月内眼部曾使用眼药水,有戴角膜接触镜史;③眼外伤或眼部手术史;④其他影响泪液分泌的全身疾病,如甲状腺功能亢进、干燥综合征、类风湿、强直性脊柱炎、系统性红斑狼疮等。
72例患者行眼底荧光造影检查,根据造影结果分为两组:A组为增殖期糖尿病视网膜病变(proliferative diabetic retinopathy, PDR)40例,B组为非增殖期糖尿病视网膜病变(non-proliferative diabetic retinopathy, NPDR)32例;另外选择同期门诊体检中心就诊的55~65岁健康体检者36例为对照组(C组)。本研究采取的临床研究治疗方案得到了伦理审查委员会的批准(编号:WYKQ201601),符合赫尔辛基宣言的原则。
1.2 方法采用临床横断面平行对照研究,所有操作由作者操作。
1.2.1 眼表疾病指数(ocular surface disease index, OSDI)问卷调查[3]OSDI问卷包括眼部不适、视功能障碍及环境触发因素3部分共12个问题,OSDI评分=所有得分总和×25/测评题目总数,总分为0~100分。<12分为正常,12~22分为轻度干眼,>22~32分为中度干眼,>32~100分为重度干眼。
1.2.2 SchirmerⅠ检查(SchirmerⅠtest,SⅠT)在常温室内普通日光灯照明环境下,将5 mm×35 mm的泪液测试条沿折线处折起置于下睑中外1/3处,另一端自然垂下,嘱患者闭眼,5 min后记录泪液湿润距离的长度。
1.2.3 采用Karatograph-5M眼表综合分析仪对非侵入性泪膜破裂时间(non-invasive break-up time,NIBUT)进行检测均由同一技术人员于同一室内进行检测。被检者在眼表综合分析仪对焦后连续眨眼2次,再坚持睁眼状态至Placido环投射到角膜上的圆环破裂变形时,电脑所记录持续的时间即为NIBUT,休息30 min后再检测1次,取2次平均值。
1.2.4 采用Karatograph-5M眼表综合分析仪行脂质层的测量脂质层厚度分级:根据结构清晰度和色彩丰富度将脂质层分为4级,0级:观察不到脂质层的结构;1级:脂质层结构较模糊,颜色灰暗;2级:脂质层结构清晰、色彩丰富;3级:脂质层结构高度清晰,色彩极为丰富。
1.2.5 角膜荧光素钠染色评分(score of cornea fluorescein,SCSF)角膜分成4个象限,共0~12分。0分:无着染;1分:散在的轻微点状着染;2分:小片状,较弥漫着染;3分:融合或丝状的严重着染[4]。
1.2.6 结膜印迹细胞学检查(conjunctival impressions cytology, CIC)完成泪液分析及脂质层厚度检查后,患者平卧于检查床,爱尔卡因点眼进行表麻,用棉签吸干眼表泪液,嘱被检查者注视鼻上方,用镊子将4 mm×4 mm的消毒硝酸纤维膜滤纸轻压于颞下方球结膜,10 s后取出,用95%酒精固定30 min,标本进行PAS-苏木精染色。普通显微镜10倍镜下观察任意10个区域上结膜上皮细胞及杯状细胞计数,并取平均值。结膜上皮细胞形态学参照Nelson分级[5]。
1.2.7 干眼的诊断标准符合下列条件之一诊断为干眼:①干眼症状阳性和BUT≤5 s或SⅠT≤5 mm/5 min;②干眼症状阳性和5 s<BUT≤10 s或5 mm/5 min<SⅠT≤10 mm/5 min时,同时有角膜荧光素染色阳性[6]。
1.3 统计学分析采用SPSS19.0统计软件,3组间差异的比较采用单因素方差分析,进一步的两两比较采用Bonferroni法,P<0.017(0.05/3)即差异有统计学意义。Logistic回归分析比较各变量间的差异与相关性。
2 结果 2.1 患者一般情况A组年龄(59.27±3.52)岁,男/女:20/20;B组年龄(58.43±2.75)岁,男/女:15/17;C组年龄(58.75±3.24)岁,男/女:15/17。各组间患者年龄、性别比较差异均无统计学意义(P>0.05)。
2.2 OSDI问卷调查评分A组OSDI评分为(64.32±1.00),B组为(28.45±1.10),C组为(13.54±0.90);各组间两两比较差异均有统计学意义(P<0.001)。这表明随着糖尿病眼底病变的程度增加,干眼调查问卷得分数增加。
2.3 非侵入性泪膜破裂时间A组NIBUT(5.90±2.28)s,B组(7.58±2.15)s,C组(11.55±2.25)s;各组两两比较差异均有统计学意义(P<0.001)。这表明随着糖尿病眼底病变的程度增加,泪膜破裂时间越短。
2.4 SchirmerⅠ检查A组SⅠT为(7.75±2.03)mm,B组为(8.75±1.98)mm,C组为(10.78±2.21)mm;A、B两组与C组相比差异均有统计学意义(P=0.016,P<0.001),A组与B组比较差异无统计学意义(P=0.363)。这表明糖尿病患者的泪液分泌量较正常人减少,但PDR患者与NPDR患者的泪液分泌量未见明显差异。
2.5 角膜荧光染色评分A组SCSF为(5.32±1.24),B组为(3.51±2.32),C组为(1.23±1.32),各组两两比较差异均有统计学意义(P<0.001)。这表明糖尿病患者角膜荧光染色较正常人增加,随DR的严重程度加重,明角膜荧光素染色累积明显增加。
2.6 结膜印迹细胞学检查A组CIC为(59.00±5.18)个,B组为(67.50±3.93)个,C组为(80.94±8.87)个;各组两两比较差异有统计学意义(P<0.001)。这表明随着糖尿病眼底病变的程度增加,杯状细胞的平均数减少(图 1)。
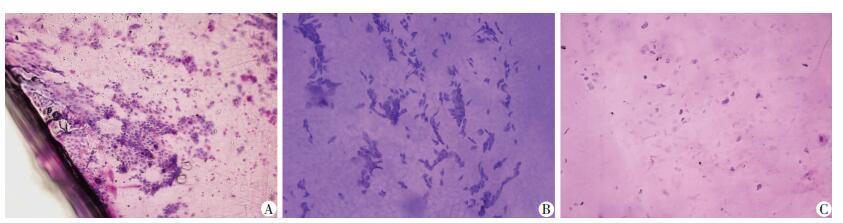
|
| A:对照组 可见卵圆形的杯状细胞,结膜上皮细胞呈圆形、层状、大小一致,核大;B:NPDR组 可见杯状细胞显著减少,结膜上皮细胞扩大、多角形,核小;C:PDR组 可见杯状细胞显著减少,结膜上皮细胞扩大、扁平,核小、固缩 图 1 各组结膜印迹细胞学检查结果 (PAS-苏木精染色×10) |
2.7 脂质层
A组脂质层各分级与B、C组相比差异有统计学意义(P<0.001),B组脂质层各分级与C组相比差异有统计学意义(P<0.001),见表 1。这表明糖尿病患者的脂质层质量较正常人及NPDR患者差。
| 组别 | 眼数 | Ⅰ级 | Ⅱ级 | Ⅲ级 | H检验(χ2) | P值 |
| A组 | 80 | 40(50.0) | 40(50) | 0 | 46.429 | <0.001 |
| B组 | 64 | 16(25.0) | 44(68.7) | 4(6.3) | <0.001 | |
| C组 | 72 | 4(5.6) | 60(83.3) | 8(11.1) | <0.001 |
2.8 糖尿病视网膜病变程度与干眼相关性
增殖期糖尿病视网膜病变与干眼发生呈明显相关性(OR=57.29),非增殖期糖尿病视网膜病变与干眼发生有相关性(OR=17.00)。这表明NPDR患者和PDR患者与干眼发生有相关性(表 2)。
| 组别 | n | 干眼[例(%)] | OR(95%CI) | P值 | |
| 否 | 是 | ||||
| C组 | 36 | 34(94.4) | 2(5.6) | 1 | |
| B组 | 32 | 16(50.0) | 16(50.0) | 17.00(1.81~160.05) | 0.013 |
| A组 | 40 | 12(30.0) | 28(70.0) | 57.29(0.78~67.90) | 0.081 |
2.9 各组糖尿病视网膜病变患者干眼发生率
A组干眼发生率为70.0%(28/40),B组干眼发生率为50.0%(16/32),糖尿病患者中干眼发病率为61.1%(44/72),见表 2。各组间干眼发生率两两相比较差异均有统计学意义(P<0.001)。
3 讨论干眼是由于泪液的质和量或流体动力学的异常引起的泪膜不稳定和(或)眼表损害,从而导致眼部不适症状及视功能障碍的一类疾病[7]。任何原因造成的泪膜的质和量的异常及泪液动力学异常都会发生干眼症。在2型糖尿病患者中70%被证实有干眼症[8],以往对糖尿病患者白内障术后发生干眼的研究较多,对糖尿病视网膜病变各期的干眼程度研究较少。喻建峰等[9]则认为糖尿病病程越长,发生干眼的概率越高。李婷等[10]通过BUT、Schirmer试验、虎红染色、印迹细胞学等方法,对不同分期DR患者泪液进行测定, 证实角结膜的干燥程度与DR严重程度相关。而本研究通过对糖尿病患者眼底情况进行分期,再使用非侵入性眼表分析仪Keratogragh 5M、OSDI问卷调查、结膜印迹细胞学检查,得出非增殖期糖尿病视网膜病变和增殖期糖尿病视网膜病变与干眼发生有相关性(OR=17.00,OR=57.29)。非增殖期糖尿病视网膜病变患者干眼的发生率为50.0%,增殖期糖尿病视网膜病变患者干眼的发生率为70.0%,糖尿病患者中干眼的发病率为61.1%,较MANAVIAT等[11]研究所得54.3%糖尿病患者发生干眼稍高,可能与本研究患者年龄偏大有关。另一方面,随着DR的严重程度增加,Schirmer Ⅰ试验PDR组较NPDR组检测值小,BUT值明显缩短,明角膜荧光素染色计数评分增加。
NIBUT是检测泪膜功能稳定性的指标,眼表综合分析仪可自动检测非侵入性泪膜破裂时间, 而且能记录泪膜破裂位置,量化数据。SⅠT是检查泪膜中水样层分泌功能的指标。本研究中NIBUT、SⅠT增殖期糖尿病视网膜病变(A组)、非增殖期糖尿病视网膜病变(B组)两组患者均低于对照组(C组)患者,同时A组患者低于B组患者,说明随着糖尿病视网膜病变分级增加,泪液的质与量均有减少,干眼患病率增高,程度严重。ALVES等[12]发现糖尿病诱发小鼠泪腺结构和分泌显著改变,泪液中IL-1β和肿瘤坏死因子的浓度、泪腺中糖基化最终产物较对照组高;高妍等[13]认为BUT时间缩短、泪液分泌量降低在PDR患者下降得更明显,与本研究结果一致。糖尿病患者血糖升高导致神经组织内肌醇含量降低,磷脂酰肌醇的代谢减弱,蛋白激酶C活性降低,从而影响了Na+-K+ATP酶的磷酸化导致活性降低,此时细胞内的Na+增多,跨膜Na+浓度梯度降低,神经传导速度减慢,角膜感觉减退,泪液分泌减少。但本研究中SⅠT在A、B两组间无统计学差异,可能与本研究中血糖控制稳定3个月,基础分泌量得到控制有关。糖尿病患者NIBUT、SⅠT低于对照组,原因还可能由于泪液基础分泌来自于副泪腺中的Krause腺和Wolfring腺,泪腺血管动脉来自眼动脉,由后缘进入腺体,静脉走入上眼静脉和海绵窦,糖尿病患者在高血糖的状态下,泪腺微血管微循环障碍的改变导致泪腺分泌功能下降造成干眼[14]。同时糖尿病患者感觉神经病变导致角膜知觉下降,对泪腺反射性刺激减低,泪液分泌减少。
泪液的脂质层主要由睑板腺分泌,由酯、甘油三酯、游离胆固醇等组成,具有稳定泪膜并阻止水分蒸发的作用。正常人的脂质层厚约0.1 μm,占泪膜厚度的10%。在本实验中A组脂质层各分级与B、C组相比差异有统计学意义(P<0.001),B组脂质层各分级与C组相比差异有统计学意义(P<0.001)。造成的原因可能是A组患者糖尿病程较长,血液中渗透压升高,使角膜三叉神经发生知觉减退、瞬目频率减少导致睑板腺排出脂质减少[15]。
结膜印迹细胞学是从病理形态学上观察结膜的上皮细胞及杯状细胞,是评价泪膜功能的重要指标之一。MURUBE等[16]利用光学显微镜观察了165例干眼症患者的结膜组织,活检发现干眼症早期有明显的细胞核变小,但是细胞核固缩和无核细胞只有在症状严重的患者中才存在。患者的干眼症状越重,细胞分离程度越高,炎症反应越重。其中黏蛋白层与眼表面上皮相接触,是维持泪膜在眼表面完整覆盖的重要因素。本研究中,对照组的杯状细胞密度均高于糖尿病患者。而A组患者的杯状细胞密度比B组患者少,进一步说明随着糖尿病病情的进展,泪膜稳定性越低,干眼程度越严重,对眼表上皮损伤越严重。可能是由于长期血糖升高导致分布于角膜的三叉神经发生病变,引起神经对眼表的营养作用降低,造成角膜功能障碍[17]。角膜神经的病变使角膜失去神经营养作用,杯状细胞和部分结膜上皮细胞容易发生上皮鳞状化生,黏蛋白生成减少而造成泪膜稳定性下降。此外,糖尿病患者毛细血管基底膜异常致角膜上皮与泪膜连接障碍,破坏了眼表上皮组织的完整性,既引起角膜表面规则性下降,又使结膜杯状细胞分泌粘蛋白量减少,从而导致泪膜稳定性下降[18]。
角膜荧光染色评分主要观察角膜上皮损伤的情况,用电镜观察糖尿病患者的角膜上皮,可以发现超微结构的改变:角膜上皮细胞增殖减少,形态不规则,并可见糖原粒蓄积现象。本研究中增殖期糖尿病视网膜病变、非增殖期糖尿病视网膜病变患者角膜荧光染色评分均高于对照组,同时增殖期糖尿病视网膜病变患者角膜荧光染色评分高于非增殖期糖尿病视网膜病变患者。说明随着糖尿病视网膜病变分级增加,角膜荧光染色评分增加,干眼患病率增高,程度严重。
另外,糖尿病患者干眼的情况还与泪膜渗透压有关,糖尿病患者的高血糖抑制了杯状细胞分泌黏蛋白,顺浓度梯度转运后出现饱和现象,激活蛋白激酶的信号通路,从而引起炎症反应,导致干眼症[19]。李晶等[20]用高渗盐水点眼制作小干预模型提示:泪液渗透压升高可造成小鼠眼表干眼表现,说明了泪液的高渗透压在干眼发病机制中起重要作用。本研究尚未对糖尿病患者进行泪液渗透压测定,有待日后完善。
综上所述,糖尿病患者的干眼情况不容忽视。随着糖尿病病程的延长及眼底病变程度的增加,罹患干眼的概率随之增加。应该高度重视干眼与糖尿病视网膜病变之间的关系,早期干预治疗,及时给予保护眼表、改善干眼对症处理。
| [1] | SHAW J E, SICREE R A, ZIMMER P Z. Global estimates of the prevalence of diabetes for 2010 and 2030[J]. Diabetes Res Clin Pract, 2010, 87(1): 4–14. DOI:10.1016/j.diabres.2009.10.007 |
| [2] | LI X M, HU L, WANG W. Investigation of dry eye disease and analysis of the pathogenic factors in patients after cataract surgery[J]. Cornea, 2007, 26(9 Suppl 1): S16–S20. |
| [3] | OZCURA F, AYDIN S, HELBACI M R. Ocular surface disease index for the diagnosis of dry eye syndrome[J]. Ocul Immunol inflamm, 2007, 15(5): 389–393. DOI:10.1080/09273940701486803 |
| [4] | WHITCHER J P, SHIBOSKI C H, SHIBOSKI S C, et al. A simplified quantitative method for assessing keratoconjunctivitis sicca from the Sjögren's syndrome international registry[J]. Am J Ophthalmol, 2010, 149(3): 405–415. DOI:10.1016/j.ajo.2009.09.013 |
| [5] | NELSON J D. Impression cytology[J]. Cornea, 1988, 7(1): 71–81. |
| [6] |
中华医学会眼科分会角膜学组. 干眼临床诊疗专家共识(2013年)[J].
中华眼科杂志, 2013, 49(1): 73–75.
Chinese medical association ophthalmic branch corneal group. Expert consensus on clinical diagnosis and treatment of dry eyes(2013)[J]. Chin J Ophthalmol, 2013, 49(1): 73–75. DOI:10.3760/cma.j.issn.0412-4081.2013.020 |
| [7] |
袁进, 陈家祺. 加强和规范干眼的临床研究[J].
眼科, 2010, 19(3): 148–149.
YUAN J, CHEN J Q. Strengthen and standardize clinical study of dry eye[J]. Ophthalmol CHN, 2010, 19(3): 148–149. |
| [8] | Diabetes Prevention Program Research Group, KNOWLER W C, FOWLER S E, et al. 10-year follow-up of diabetes incidence and weight loss in the diabetes prevention program outcomes study[J]. Lancet, 2009, 374(9702): 1677–1686. DOI:10.1016/S0140-6736(09)61457-4 |
| [9] |
喻建峰, 宋愈, 朱妍, 等. 2型糖尿病患者干眼与糖尿病视网膜病变的相关分析[J].
国际眼科杂志, 2016, 16(6): 1187–1189.
YU J F, SONG Y, ZHU Y, et al. Analysis of correlation between dry eye and diabetic retinopathy in type 2 diabetic patients[J]. Int Eye Sci, 2016, 16(6): 1187–1189. DOI:10.3980/j.issn.1672-5123.2016.6.51 |
| [10] |
李婷, 宋艳. 2型糖尿病患者泪膜功能变化的临床研究[J].
中华眼科医学杂志(电子版), 2015(4): 202–204.
LI T, SONG Y. Changes in the tear film function in patients with type 2 diabetes[J]. Chin J Ophthalmol Med(Electr Ed), 2015(4): 202–204. DOI:10.3877/cma.Jissn.2095-2007.2015.04.007 |
| [11] | MANAVIAT M R, RASHIDI M, AFKHAMI-ARDEKANI M, et al. Prevalence of dry eye syndrome and diabetic retino-pathy in type 2 diabetic patients[J]. BMC Ophthalmol, 2008, 8: 10. DOI:10.1186/1471-2415-8-10 |
| [12] | ALVES M, CALEGART V C, CUNHA D A, et al. Increased expression of advanced glycation end-products and their receptor, and activation of nuclear factor kappa-B in lacrimal glands of diabetic rats[J]. Diabetologia, 2005, 48(12): 2675–2681. DOI:10.1007/s00125-005-0010-9 |
| [13] |
高妍, 刘新玲, 李筱荣. 糖尿病患者眼表及泪液蛋白改变的临床分析[J].
眼科新进展, 2011, 31(3): 267–270.
GAO Y, LIU X L, LI X R. Clinical analysis of ocular surface and tear changes in type 2 diabetes mellitus[J]. Rec Adv Ophthalmol, 2011, 31(3): 267–270. |
| [14] | INOUE K, KATO S, OHARA C, et al. Ocular and systemic factors relevant to diabetic keratoepitheliopathy[J]. Conea, 200l, 20(8): 798–801. |
| [15] |
蔡伟浩, 彭玲, 陆晓和, 等. Omega-3治疗干眼的研究进展[J].
眼科新进展, 2016, 36(4): 377–379, 385.
CAI W H, PENG L, LU X H, et al. Recent advance in omega-3 for dry eye[J]. Rec Adv Ophthalmol, 2016, 36(4): 377–379, 385. DOI:10.13389/j.cnki.rao.2016.0103 |
| [16] | GüRDAL C, GENÇ I, SARAÇ O, et al. Topical cyclosporine in thyroid orbitopathy-related dry eye: clinical findings, conjunctival epithelial apoptosis, and MMP-9 expression[J]. Curr Eye Res, 2010, 35(9): 771–777. DOI:10.3109/02713683.2010.490320 |
| [17] | IMAM S, ELAGIN R B, JAUME J C. Diabetes-associated dry eye syndrome in a new humanized transgenic model of type 1 diabetes[J]. Mol Vis, 2013, 19: 1259–1267. |
| [18] | LIU L, WU J, YUE S, et al. Incidence density and disk factors of diabetic retinopathy within type 2 diabetes: A five-year cohort sdudy in China(Report1)[J]. Int J Envion Res Public Health, 2015, 12(7): 7899–7909. DOI:10.3390/ijerph120707899 |
| [19] | MA D, ZHU X, ZHAO P, et al. Profile of Th17 cytokines(IL-17, TGF-beta, IL-6) and Th1 cytokine(IFN-gamma) in patients with immune thrombocytopenic purpura[J]. Ann Hematol, 2008, 87(11): 899–904. DOI:10.1007/s00277-008-0535-3 |
| [20] |
李晶, 付川, 谢汉平. 高渗盐水点眼制作的小鼠干眼模型与评估[J].
第三军医大学学报, 2010, 32(11): 1183–1185.
LI J, FU C, XIE H P. Mouse model of dry eye induced by hyperosmolar saline and its evaluation[J]. J Third Mil Med Univ, 2010, 32(11): 1183–1185. DOI:10.16016/j.1000-5404.2010.11.006 |



