辅助生殖技术(assisted reproductive technology,ART)中异位妊娠的发生率明显高于自然妊娠,卵巢妊娠占异位妊娠的0.15%~3.00%[1-2],并有逐年上升趋势。卵巢妊娠的病因目前尚不明确,有报道指出子宫内膜异位症、宫内节育器、盆腔炎症、盆腔手术史是卵巢妊娠发生的高危因素[3],接受助孕治疗者多有此类因素;此外,有可能与辅助生殖移植操作技术及促排卵药物的使用,使体内甾体激素水平升高、雌/孕激素比例改变等有关。卵巢妊娠与体外受精-胚胎移植(in vitro fertilization and embryo transfer,IVF-ET)术后妇科常见急腹症不易鉴别,易早期破裂引起大出血,因此早期诊断、早期治疗尤为关键。我们采用阴腹联合超声成功诊断卵巢妊娠1例,并提出卵巢妊娠超声诊断方法,供同道参考。
1 临床资料患者,女性,27岁,既往月经规律,孕2产0。因“继发不育2年+”于我院辅助生殖中心助孕,行经阴道取卵术后移植新鲜胚胎2枚,移植术后14 d血清β-HCG:109.8 mIU/mL。因鲜胚移植术后25 d、下腹胀痛7 h来我院就诊。于我院行急诊阴道超声检查所见:子宫内膜厚约1.5 cm,宫内未见妊娠囊。左侧卵巢大小约7.3 cm×5.7 cm、右侧卵巢悬吊高右腹加压后测值,大小约10.2 cm×5.8 cm,其内均可见多个大小不等无回声区及稍高回声区(图 1)。子宫前、后方分别见范围约8.1 cm×2.2 cm、5.2 cm×2.3 cm游离无回声区,透声差。因右侧卵巢过大,其内部结构分辨欠清晰且彩色血流显示不满意,以及卵巢周边结构扫查较局限。
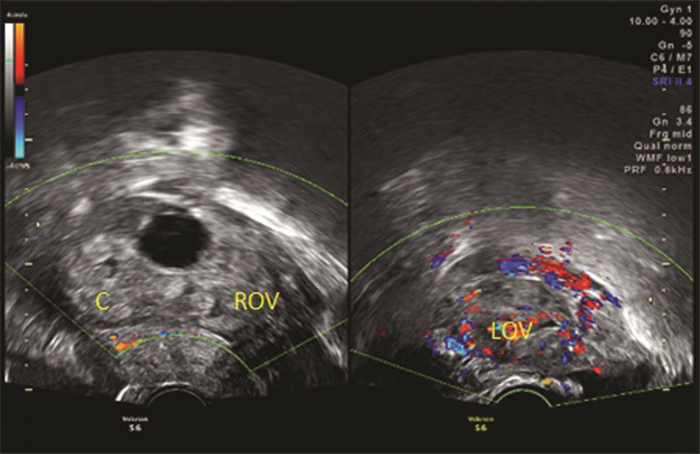
|
| 右腹部加压后可见右卵巢内见异常高回声,内部结构显示欠清晰,右卵巢内血流显示不满意 图 1 体外受精-胚胎移植术后卵巢妊娠的阴道超声表现 |
遂结合腹部超声联合扫查,腹部超声检查所见:子宫前上方见范围约5.7 cm×3.6 cm低弱回声,似血凝块样;于右侧卵巢内见大小约3.5 cm×3.2 cm×2.9 cm异常不均质高回声,边界尚清,形态规则呈圆形,其内见大小约1.1 cm×0.7 cm×0.7 cm孕囊回声,内见卵黄囊样回声,彩色多普勒表现:异常高回声区周边见条状彩色血流信号,阻力指数:0.5。紧邻高回声边缘见一类圆形无回声区,壁薄,透声好(图 2)。探头轻加压后二者位置未见明显变化。腹腔内可见片状无回声区,最深处约6.5 cm,透声欠佳。超声诊断提示:① 右侧卵巢内异常高回声:考虑卵巢妊娠;② 双卵巢增大:取卵术后;③ 盆、腹腔积液。急诊手术,行右卵巢妊娠病灶清除术,清除物中见绒毛,术后病理诊断:(右卵巢妊娠物)坏死组织、血块及绒毛。

|
| 可清晰显示囊胚,高回声绒毛膜环,囊胚内可见卵黄囊,周边见条状血流信号。LOV:左卵巢;ROV:右卵巢;C:绒毛膜;YS:卵黄囊 图 2 体外受精-胚胎移植术后卵巢妊娠的腹部超声表现 |
2 讨论
助孕治疗中,为获得较多卵子,常使用促排卵药物,致多个卵泡发育、卵巢增大;穿刺取卵术后,使用HCG支持黄体以及妊娠后内源性HCG的作用,数个黄体囊肿形成且不易消退,此时,卵巢内可能同时存在各种类型黄体囊肿,黄体囊肿分为4种类型:薄壁囊肿型、厚壁囊肿型、低回声结节型、薄壁囊肿内光点型[4]。超声表现根据卵巢妊娠时间、有无破裂,分为2种类型:未破裂型(囊胚型、包块型)、破裂型(回声杂乱型)[5];本病例属于未破裂型(其内可见卵黄囊的胚囊型),位于卵巢内部,边缘可见黄体囊肿。因卵巢增大,内部回声杂乱,有较多黄体囊肿且多种黄体囊肿可能同时存在,此时卵巢妊娠不易与黄体囊肿相鉴别,易漏诊;故对IVF-ET术后怀疑异位妊娠者,卵巢内部结构的仔细扫查尤为重要。对于未破裂型卵巢妊娠与黄体囊肿,鉴别诊断要点如下:① 包块型及胚囊型卵巢妊娠共同特征为:妊娠囊壁回声为高回声绒毛膜环,此为妊娠特征性结构。高回声绒毛膜环较黄体囊肿囊壁回声高,高于卵巢组织实质回声,包块型卵巢妊娠可根据此特征与厚壁囊肿型及低回声结节型黄体囊肿相鉴别。② 囊胚型卵巢妊娠内壁光滑较规则,囊内无回声透声好,可见卵黄囊或胚芽;而厚壁型囊肿内出血、薄壁囊肿内光点型,内壁欠光滑,内无回声透声欠佳,可相鉴别,值得注意的是,当厚壁囊肿内出血,内部有絮状高回声时,要与囊胚型内的卵黄囊相鉴别。③ 卵巢以着床部位局灶性血流分布为主,而妊娠黄体特征表现为周边环状、半环状血流分布。卵巢妊娠常伴有同侧黄体囊肿,此征象在IVF-ET术后卵巢内存在较多黄体囊肿时其特征性还待进一步研究。破裂型卵巢妊娠与黄体破裂、输卵管妊娠破裂、盆腔妊娠难以鉴别。
局灶性病变与卵巢的关系是鉴别卵巢妊娠与输卵管妊娠的关键:卵巢妊娠包块位于卵巢内,与周边卵巢组织关系密切,卵巢表面包膜走行连续,加压时与周边卵巢组织关系仍一致;输卵管妊娠与卵巢为相邻结构,两者包膜无连续性,加压后,包块与卵巢关系变化。然而当卵巢妊娠位于卵巢表面,输卵管妊娠紧邻卵巢并伴有盆腔粘连时,两者难以区分。
腔内高频阴道探头经阴道扫查盆腔脏器,近场图像质量好,分辨率高,可以较好地显示子宫情况,然而对于IVF-ET术后有卵巢增大、卵巢位置改变时,经阴道超声扫查远场结构欠清晰、局限且不全面,容易漏诊附件区及盆、腹腔高位病变包块。经腹部超声扫查范围广,在鉴别增大的卵巢内病变及确认盆腔积液量具有明显优势,可以弥补经阴道超声的不足,两者结合互补,能有效提高卵巢妊娠的诊断率[6-7]。
总之,熟悉卵巢妊娠的声像图表现,掌握与其他病变包块的鉴别诊断要点,结合病史及临床表现,阴腹联合超声多方位扫查,有助于提高卵巢妊娠的诊断率,尽早地为临床提供诊疗依据。
| [1] | AYDIN T, YUCEL B, AKSOY H, et al. Successful laparoscopic management of a rare complication after embryo transfer: ovarian pregnancy.a case report and up-to-date literature review[J]. Wideochir Inne Tech Maloinwazyjne, 2016, 10: 574–479. |
| [2] |
郑嘉华, 王玮, 王炳雷, 等. 40例卵巢妊娠病例的临床分析[J].
生殖医学杂志, 2017, 26(7): 718–721.
ZHEGN J H, WANG W, WANG B L, et al. Clinical analysis of 40 cases of ovarian pregnancy[J]. J Reprod Med, 2017, 26(7): 718–721. DOI:10.3969/j.issn.1004-3845.2017.07.001 |
| [3] |
黄立, 宋桂英, 王艳华, 等. 异位妊娠发病相关因素的临床分析[J].
中国实用妇科与产科杂志, 2008, 24(9): 705–706.
HUANG L, SONG G Y, WANG Y H, et al. Clinical analysis of related factors of ectopic pregnancy[J]. Chin J Prac Gynecol Obstetr, 2008, 24(9): 705–706. |
| [4] |
王家刚, 潘丽玲. 早孕时黄体囊肿的超声表现[J].
中华超声影像学杂志, 2003, 12(3): 162–164.
WANG J G, PAN L L. Sonographic appearance of corpus luteum in early pregnance in gray-scale, color and pulsed doppler ultrasonography[J]. Chin J Ultrasonogr, 2003, 12(3): 162–164. DOI:10.3760/j.issn:1004-4477.2003.03.010 |
| [5] |
郑洪平, 陈桃英, 陈香洁, 等. 经阴道彩超对未破裂型的卵巢妊娠与妊娠黄体的鉴别诊断[J].
吉林医学, 2010, 31(13): 1801–1802.
ZHENG H P, CHEN T Y, CHEN X J, et al. Transvaginal color doppler ultrasonography in differential diagnosis of unruptured ovarian pregnancy and pregnancy[J]. Jilin Med J, 2010, 31(13): 1801–1802. DOI:10.3969/j.issn.1004-0412.2010.13.041 |
| [6] |
姜玉新. 经腹部与经阴道超声对输卵管妊娠诊断价值的比较研究[J].
中国医学影像技术, 2002, 18(4): 360–362.
JIANG Y X. A Comparative study on the diagnostic value of abdominal and transvaginal ultrasonography in tubal pregnancy[J]. Chin J Med Imaging Technol, 2002, 18(4): 360–362. |
| [7] |
邢菊. 阴腹联合超声诊断异位妊娠154例回顾分析[J].
中国医药科学, 2012(14): 95–96.
XING J. Retrospective analysis of 154 cases of ectopic pregnancy diagnosed by lumbar combined with ultrasonography[J]. China Med Pharm, 2012(14): 95–96. |



