2. 646000 四川 宜宾,宜宾市第二人民医院:麻醉科
2. Department of Anesthesiology, Yibin Second People's Hospital, Yibin, Sichuan Province, 646000, China
目前局部麻醉因其安全性, 更好的术后镇痛, 较短的住院时间有别于阻滞麻醉、全身麻醉而广泛运用于腹股沟疝修补手术中[1]。然而, 术者对局麻技术的不熟练, 往往会出现术中疼痛, 过多的追加局麻药物, 会导致局麻药物中毒, 或术中被迫更改为全麻。一项调查表明腹股沟疝修补术中局部麻醉转为全身麻醉的有2.5%[2-3]。1987年KLEIN首先将肿胀麻醉技术运用于抽脂手术[4], 目前该技术广泛运用于整形、皮肤科的皮肤及皮下浅表组织手术。该方法以浅表手术区域大量注射肿胀麻醉液使组织肿胀而得名。相对于常规局麻(利多卡因浓度0.5%), 肿胀麻醉以更低的利多卡因含量, 良好的镇痛效果, 减少了利多卡因使用, 从而降低了局麻药中毒概率。肿胀麻醉的液压分离效应也为腹股沟疝手术提供了更佳的解剖层次[5]。基于该麻醉的特点, 我们将肿胀麻醉运用于腹股沟疝腹膜前间隙修补术中。本研究回顾性地对比了局麻及肿胀麻醉在腹股沟疝腹膜前间隙修补中运用的疗效及安全性, 以期为肿胀麻醉在腹股沟疝修补术中运用提供依据。
1 资料与方法 1.1 一般资料回顾性分析2012年1月至2016年3月我院胃肠疝外科收治的单侧腹股沟疝患者的临床资料。均由同一位医师在局麻下完成腹膜前间隙修补手术。
纳入标准:①单侧初发成人腹股沟疝患者。②麻醉方法采用常规局麻(利多卡因浓度0.5%)或肿胀麻醉(利多卡因浓度0.1%)。③使用强生公司疝修补装置(ultrapro hernia system, UHS)行腹膜前间隙修补术的。排除标准:①伴有器质性脑损害、糖尿病、青光眼、难治性高血压、甲亢、室性心律失常者。②年龄>75岁。③体质指数(body mass index, BMI)>25 kg/m2。本研究通过本院伦理委员会审核备案(2016)。
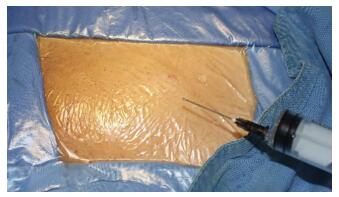
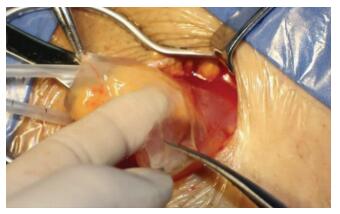
1.2 方法 1.2.1 麻醉方法两组患者均使用强生公司生产的UHS疝修补材料, 两组术前均不使用任何镇静和镇痛药物。麻醉药物术中由手术医师配置。常规局麻药物由2%利多卡因40 mL和生理盐水120 mL配置。肿胀麻醉配置:2%利多卡因25 mL+5%碳酸氢钠10 mL+0.1%肾上腺素0.5 mL+生理盐水至总容量500 mL[6]。LA组参照美国AMID教授逐层封闭法和华西医院雷文章教授所提腹股沟疝修补局部浸润麻醉要点麻醉[7-8]。一般情况操作过程如下:①术前腹股沟韧带中点上分1.5 cm至耻骨结节做一标记线。用25 G小针头顺标记线方向皮内注射麻药约5 mL。②用18 G针头切口下方边推边进针, 向皮下注入麻醉药物10~20 mL, 麻醉药物推在前, 进针在后, 注药范围略宽于切口。③暴露腹外斜肌腱膜后用22 G针头取10~15 mL麻药注入其下方, 纱布按压充分使其扩散到第一间隙。④游离第一间隙后, 在精索结构内外侧及耻骨结节处各注射5 mL麻药。⑤斜疝可在内环处腹横筋膜深面避开腹壁下血管回抽无血时, 注入麻药5~10 mL;如为直疝, 于直疝三角环口处腹横筋膜下方回抽无血时注入麻药5~10 mL。⑥剩余麻药备于术中麻醉弥散不佳区域补打。TLA组一般情况操作进针步骤及注入麻醉点同LA组, 在每个注射点可以相对较多地注射肿胀液。皮下快速注射约50 mL肿胀液, 皮内注射约10 mL, 第一间隙注射约30 mL, 精索及耻骨结节约10 mL, 腹膜前间隙注射约40 mL。在皮下、皮内可以充分注入麻药, 外表达到略苍白或呈“橘皮样”, 退针后有麻药溢出针眼为目标(图 1);如为斜疝在内环口腹横筋膜下方, 利用肿胀麻醉的液压分离效应可注入麻醉药物使其腹膜前间隙肿胀分离, 直到其下方腹壁下血管轮廓走形清晰可见(图 2)。我科常规精确记录术中使用利多卡因剂量。
|
| 图 1 皮内、皮下注射肿胀麻醉液 |
|
| 图 2 斜疝内环口液压分离技术效果 |
1.2.2 评价指标
回顾性收集所有患者手术时间, 术中利多卡因使用量, 手术中是否有局麻中毒现象[3], 术后镇痛效果持续时间, 术后1 d止痛药使用例数, 术后3 d疼痛消失例数。术后7 d及术后1个月通过电话及门诊随访, 记录术后7 d疼痛发生例数(计算持续性疼痛发生率), 以及术后并发症发生率。
1.3 统计学方法采用Excel 2016和SPSS 21.0统计软件进行数据的收集和统计分析。正态分布的计量资料用x±s表示, 两组间比较采用单样本t检验;偏态分布的计量资料以中位数表示, 两组间采用Wilcoxon秩和检验。计数资料采用χ2检验, 1<理论值<5时采用连续性校正χ2检验。检验水准:α=0.05。
2 结果 2.1 分组情况选择2012年1月至2016年3月764例单侧腹股沟疝手术病例, 排除非腹膜前间隙修补、非局麻麻醉、腹腔镜修补、使用其他品牌补片554例, 失访或随访不足1个月10例, 年龄>75岁且BMI>25 kg/m2 16例, 最后纳入研究184例。184例中采用肿胀麻醉(TLA组)98例, 术中行常规局部麻醉(LA组)86例。
2.2 一般资料比较两组患者年龄、性别、BMI值、病程、疝别差异无统计学意义(P>0.05, 表 1), 具有可比性。
| 组别 | n | 年龄(岁) | 男/女(例) | 病程(中位数, 月) | BMI(kg/m2, x±s) | 斜疝/直疝(例) |
| LA组 | 86 | 58±12 | 60/26 | 9 | 22.10±1.74 | 67/19 |
| TLA组 | 98 | 56±13 | 70/28 | 9 | 21.63±1.90 | 83/15 |
2.3 两组指标对比
两组患者手术顺利完成, 术中无更改麻醉方式。TLA组利多卡因平均使用量明显低于LA组(P < 0.01), 平均手术时间短于LA组(P < 0.01), 术后平均镇痛持续时间长于LA组(P < 0.01), 术后1 d镇痛药使用率低于LA组(P < 0.01)。在术后3 d疼痛消失例数、术后持续性疼痛发生率、术后并发症例数统计指标两组差异无统计学意义(P>0.05)。LA组术后出现2例尿潴留, 1例阴囊肿胀, 2例切口渗血。TLA组术后出现2例切缘皮肤点状发黑, 1例尿潴留, 2例术区坠胀不适。随访1个月2组患者均未出现术区感染、腹股沟疝复发(表 2)。上述并发症, 除切口渗血给予换药处理外, 其余未经特殊处理自行好转。
组别 |
n | 手术时间 (min, x±s) |
利多卡因剂量 (mg, x±s) |
术后镇痛持续 时间(h, x±s) |
术后3 d疼痛消失 例数[例(%)] |
术后1 d止痛药 使用[例(%)] |
持续性疼痛 发生率[例(%)] |
术后并发症 [例(%)] |
| LA组 | 86 | 48±7 | 278±9 | 1.2±0.3 | 80(93.0) | 21(24.4) | 4(4.65) | 5(5.8) |
| TLA组 | 98 | 41±7a | 140±8 a | 4.2±0.8 a | 92(93.8) | 9(9.1) a | 3(3.06) | 5(5.1) |
| a:P < 0.01, 与LA组比较 | ||||||||
3 讨论
局部麻醉因其安全、经济广泛运用于腹股沟疝修补手术。虽然利多卡因安全性很好, 但其心血管系统、神经系统毒性反应偶有报道[9], 且其毒性反应与利多卡因呈剂量正相关[10-11]。目前标准的利多卡因(加肾上腺素)安全剂量上限为7 mg/kg[12]。较多证据不支持7 mg/kg作为真正的中毒门槛剂量, 大量研究数据远远高于此, 约35 mg/kg[13]。但临床仍然将7 mg/kg作为上限标准, 在该剂量下为了减少利多卡因的毒性反应, 目前的主流研究集中于降低利多卡因浓度, 减少利多卡因的使用剂量。有研究尝试0.25%的低浓度利多卡因局麻药运用于腹股沟疝修补手术取得了常规局麻利多卡因浓度0.5%相同的镇痛效果[14-15]。本研究就更低浓度利多卡因的肿胀麻醉对腹股沟疝修补术展开研究。因吸脂手术局部麻醉范围广, 局部麻醉药物注射范围较大, 从而局部麻醉溶液使用容量相对较大。KLEIN[12]在术中为了避免局麻药物中毒, 降低了局麻药利多卡因的浓度, 但是麻醉的效果并没有明显降低。KLEIN[12]报道0.05%~0.1%利多卡因溶液的麻醉效果和1%~2%利多卡因镇痛效果相同。本研究采用0.1%利多卡因肿胀麻醉液, 而没有采用更低浓度的肿胀液, 是因为据KLEIN[12]报道0.1%利多卡因肿胀液更适合纤维含量较多的手术区域, 因腹股沟区域由大量纤维腱膜组织组成。本研究也证明0.1%利多卡因肿胀液与0.5%的普通局麻药有几乎相同的镇痛效果, 手术均顺利完成, 手术中均未更改麻醉方式, 故肿胀麻醉完全能胜任腹股沟疝术中镇痛要求。至于更低浓度的利多卡因肿胀液是否能运用于腹股沟疝修补手术, 需进一步实验探讨。
虽然局麻中毒现象并不常见[16], 其与患者因素、药物剂量、药代动力学、局麻药物技术选择有关。肿胀麻醉含有极低的利多卡因浓度, 很大程度上赋予麻醉的安全性。而且, 肿胀麻醉中含有1 :1 000 000(1 mg/L)的肾上腺素, 虽然有关文献报道提示肾上腺素可能增加中枢神经系统中毒症状[17], 但肾上腺素由于其血管收缩作用, 减慢药物吸收, 使其血浆浓度高峰值延迟。加之肿胀麻醉技术需要大量注射肿胀液, 肿胀液对周围组织的强大压力压迫毛细血管, 同样降低了药物的吸收。以上特点均可降低肿胀麻醉中毒概率。
本研究发现肿胀麻醉有更长的麻醉镇痛时间, 术后1 d止痛药物使用减少, 相较于常规局部麻醉差异有统计学意义。利多卡因皮下注射的半衰期为1.5~2 h, 注射后2 h开始清除[18], 两组手术时间均未超过1 h, 在利多卡因镇痛时间内均能完成手术。而肿胀麻醉术后持续镇痛时间(4.2±0.8)h, 究其原因:①肿胀麻醉液中的肾上腺素的缩血管作用延长利多卡因的吸收及其作用时间。②大量肿胀液注射使组织肿胀体积放大, 增加了利多卡因的弥散距离, 减缓了其吸收。大量肿胀液的组织血管压迫作用同样也减慢了利多卡因的吸收。③注射于组织间隙的肿胀液, 由于利多卡因浓度低, 从而降低了血浆与组织利多卡因浓度梯度, 吸收速率慢, 血浆浓度高峰延迟。KLEIN[12]报道肿胀麻醉利多卡因血浆高峰可出现于术后12 h。因此肿胀麻醉拥有更好的术后镇痛效果。KLEIN在肿胀麻醉吸脂手术的研究中报道, 肿胀麻醉的术后镇痛可长达18 h, 并且明显减少了术后镇痛药物的使用[19]。本研究也证实肿胀麻醉与常规局麻比较, 术后镇痛持续时间更长, 术后1 d使用镇痛药物例数更少, 从而推断肿胀麻醉拥有更好的术后镇痛效果。而术后7 d疼痛评估两组差异无统计学意义, 可能与慢性疼痛形成机制有关, 两组麻醉方法均能很好地避免外周疼痛的敏化从而降低慢性疼痛的发生率[20]。
肿胀麻醉运用腹股沟疝修补手术, 特别是腹膜前间隙修补有较多优点。肿胀麻醉液中通常含有10 mmol/L的碳酸氢钠, 过多会导致沉淀(一般不超过20 mmol/L)。它能使利多卡因的离子型减少, 非离子型增加, 非离子型对痛觉感受器刺激较少, 从而减轻了注射时的疼痛感。非离子型利多卡因弥散能力强, 很快穿透神经鞘, 麻醉起效快, 减低了痛感。这样非常有利于建立患者对手术的信任和配合度, 便于手术的进行, 从而节约手术时间。另外肿胀麻醉由于可以注入大量的肿胀液, 因而具有其他麻醉没有的液压分离效应, 使层次的分离更加容易, 特别适合于腹膜前间隙的疝修补手术。该手术的难点为腹膜前间隙的创建, 特别在斜疝, “颈肩”技术的突破是掌握该手术的重点, 层次的错误会致使腹壁下血管的损伤导致严重的出血, 腹膜的破裂使聚丙烯补片接触肠管导致肠瘘。腹膜前间隙的准确寻找, 往往是决定该手术时间长短的关键, 肿胀麻醉技术, 可在解剖腹膜前间隙之前, 通过注射肿胀液使该潜在的间隙清晰地分离, 腹横筋膜被抬举避免了其下方腹壁下血管和腹膜的损伤。再者, 腹股沟区层次复杂, 整个操作层面并不在一个平面, 耻骨结节、腹股沟韧带相对其他组织位置深在, 在补片缝合及结构重建时, 往往暴露缝合困难, 肿胀麻醉的微型扩张效应可使腹股沟区凹陷深在的解剖结构扩张隆起, 更有利于补片缝合, 从而节约了手术时间。本实验中TLA组手术时间低于LA组, 可能得益于肿胀麻醉的上述特性。TOKUMURA等[21]将肿胀麻醉运用在腹腔镜经腹腹膜前腹股沟疝修补术, 缩短了手术时间, 降低了手术难度。足见肿胀麻醉在腔镜手术中也值得探讨。
当然, 肿胀麻醉在临床运用中也发现了不足, 由于大量注入了肿胀液, 切口缝合后张力较大, 加之肾上腺素的缩血管效应, 造成皮肤及组织的短暂相对的缺氧状态。本研究中TLA组2例出现切口点状发黑, 主要位于切口两端, 可能由皮肤组织缺氧和张力较大造成, 但未经特殊处理, 几天后消失。2例出现术区坠胀不适, 下床活动后逐渐消失, 估计也与术区组织肿胀有关。
综上所述, 肿胀麻醉在腹股沟疝腹膜前间隙修补手术中取得了满意的麻醉效果, 在理论上降低了局麻药中毒反应的可能性, 并且因其液压分离及血管收缩效应, 特别适合于腹股沟疝腹膜前间隙手术, 可明显缩短手术时间, 延长镇痛时间, 降低手术难度。
| [1] | PERE P, HARJU J, KAIRALUOMA P, et al. Randomized comparison of the feasibility of three anesthetic techniques for day-case open inguinal hernia repair[J]. J Clin Anesth, 2016, 34: 166–175. DOI:10.1016/j.jclinane.2016.03.062 |
| [2] | NARITA M, SAKANO S, OKAMOTO S, et al. Tumescent local anesthesia in inguinal herniorrhaphy with a PROLENE hernia system: original technique and results[J]. Am J Surg, 2009, 198(2): e27–e31. DOI:10.1016/j.amjsurg.2008.11.045 |
| [3] | EL-BOGHDADLY K, CHIN K J. Local anesthetic systemic toxicity: Continuing Professional Development[J]. Can J Anesth, 2016, 63(3): 330–349. DOI:10.1007/S12630-015-0564-Z |
| [4] | LILLIS P J. The tumescent technique for liposuction surgery[J]. Dermatol Clin, 1990, 8(3): 439–450. |
| [5] |
赵李平, 王明刚, 杜晓扬, 等. 低浓度利多卡因肿胀麻醉在体表大面积病变组织切除中的应用[J].
中国美容医学, 2010, 19(6): 830–831.
ZHAO L P, WANG M G, DU X Y, et al. Application of tumescent anesthesia with the lower lidocaine concentration in the surgical treatment of superficial large pathological tissue[J]. Chin J Aesth Med, 2010, 19(6): 830–831. DOI:10.3969/j.issn.1008-6455.2010.06.023.j.issn.1008-6455.2010.06.023 |
| [6] | GUTOWSKI K A. Tumescent analgesia in plastic surgery[J]. Plast Reconstr Surg, 2014, 134(4 Suppl 2): 50S–57S. DOI:10.1097/PRS.0000000000000678 |
| [7] |
宋应寒, 雷文章. 腹股沟疝修补术局部浸润麻醉要点[J].
中国实用外科杂志, 2014, 34(5): 462–463.
SONG Y H, LEI W Z. The key point of local infiltration anesthesia for inguinal hernia hernioplasty[J]. Chin J Prac Surg, 2014, 34(5): 462–463. |
| [8] | AMID P K, SHULMAN A G, LICHTENSTEIN I L. Local anesthesia for inguinal hernia repair step-by-step procedure[J]. Ann Surg, 1994, 220(6): 735–737. DOI:10.1097/00000658-199412000-00004 |
| [9] | TZONEVA D. Local anesthetic systemic toxicity: Prevention, diagnosis and treatment[J]. Anaesthesiol Intens Care, 2014, 43(4): 41–43. |
| [10] | AHRENS J, LEFFLER A. Update on the pharmacology and effects of local anesthetics[J]. Anaesthesist, 2014, 63(5): 376–386. DOI:10.1007/s00101-014-2302-2 |
| [11] | WOLFE J W, BUTTERWORTH J F. Local anesthetic systemic toxicity: update on mechanisms and treatment[J]. Curr Opin Anaesthesiol, 2011, 24(5): 561–566. DOI:10.1097/ACO.0b013e32834a9394 |
| [12] | KLEIN J A. Tumescent technique chronicles. Local anesthesia, liposuction, and beyond[J]. Dermatol Surg, 1995, 21(5): 449–457. DOI:10.1111/j.1524-4725.1995.tb00212.x |
| [13] | KLEIN J A, JESKE D R. Estimated Maximal Safe Dosages of Tumescent Lidocaine[J]. Anesth Analg, 2016, 122(5): 1350–1359. DOI:10.1213/ANE.0000000000001119 |
| [14] |
宋应寒, 陆安清, 马东扬, 等. 不同浓度利多卡因局部浸润麻醉在腹股沟疝修补术中的应用[J].
中华疝和腹壁外科杂志(电子版), 2013, 7(6): 535–538.
SONG Y H, LU A Q, MA D Y, et al. Applicaton of low concentration of lidocaine for inguinal hernia repair under local infiltration anesthesia[J]. Chin J Hernia Abdominal Wall Surg(Electronic Edition), 2013, 7(6): 535–538. DOI:10.3877/cma.j.icma.j.issn.1674-392X.2013.06.008 |
| [15] |
谢妍妍, 宋应寒, 马东扬, 等. 腹股沟疝日间手术在年龄≥70岁患者中的可行性探讨[J].
中华消化外科杂志, 2016, 15(10): 972–977.
XIE Y Y, SONG Y H, MA D Y, et al. Clinical feasibility of ambulatory surgery for inguinal hernia in 70 years of age or older patients[J]. Chin J Digest Surg, 2016, 15(10): 972–977. DOI:10.3760/cma.j.issn.1673-9752.2016.10.007 |
| [16] | BROWN D L, RANSOM D M, HALL J A, et al. Regional anesthesia and local anesthetic-induced systemic toxicity: seizure frequency and accompanying cardiovascular changes[J]. Anesth Analg, 1995, 81(2): 321–328. DOI:10.1097/00000539-199508000-00020 |
| [17] | TAKAHASHI R, ODA Y, TANAKA K, et al. Epinephrine increases the extracellular lidocaine concentration in the brain: a possible mechanism for increased central nervous system toxicity[J]. Anesthesiology, 2006, 105(5): 984–989. DOI:10.1097/00000542-200611000-00020 |
| [18] | COVINO B G. Pharmacology of local anaesthetic agents[J]. Br J Anaesth, 1986, 58(7): 701–716. DOI:10.1093/bja/58.7.701 |
| [19] | KLEIN J A. Tumescent technique for regional anesthesia permits lidocaine doses of 35 mg/kg for liposuction[J]. J Dermatol Surg Oncol, 1990, 16(3): 248–263. DOI:10.1111/j.1524-4725.1990.tb03961.x |
| [20] |
刘子嘉, 黄宇光. 术后慢性疼痛的危险因素及发病机制[J].
国际麻醉学与复苏杂志, 2013, 34(2): 163–166.
LIU Z J, HUANG Y G. Risk factors and pathogenesis of postoperative chronic pain[J]. Int J Anesthesiol Resusc, 2013, 34(2): 163–166. DOI:10.3760/cma.j.issn.1673-4378.2013.02.017 |
| [21] | TOKUMURA H, NOMURA R, SAIJO F, et al. Tumescent TAPP: laparoscopic inguinal hernia repair after the preperitoneal tumescent injection of diluted lidocaine and epinephrine saline solution and carbon dioxide gas[J]. Surg Today, 2017, 47(1): 52–57. DOI:10.1007/s00595-016-1349-x |



