2. 400038 重庆,重庆市公共卫生医疗救治中心:感染门诊;
3. 400038 重庆,重庆市公共卫生医疗救治中心:医院感染控制科3
2. Infection Clinic, Chongqing Public Health Medical Center, Chongqing, 400038, China;
3. Department of Nosocomial Infection Control, Chongqing Public Health Medical Center, Chongqing, 400038, China
艾滋病和乙型、丙型病毒性肝炎的传播途径相近, 均可经血液(静脉吸毒和血制品输入)、性接触、母婴垂直传播等途径感染。因此, 重叠感染情况很常见[1]。在一些高危地区, HIV与HBV共感染率甚至高达25%[2]。但是, 不同地区、不同高危人群的暴露情况可能差别很大[3-6]。目前, 重庆市HIV/AIDS人群中HBV、HCV的检测、感染与随访状况研究少见报道。
重庆市HIV/AIDS患者呈现日趋上升趋势, 严重的合并感染可引起病毒生物学行为改变, 使感染者临床表现复杂化, 给治疗带来更大的困难[7-8]。因此, 本研究分析重庆市HIV/AIDS人群中HBV、HCV的检测、感染与随访状况, 为进一步提高重庆地区HIV/AIDS患者治疗质量提供科学依据与策略。
1 资料与方法 1.1 数据来源数据来源为艾滋病综合防治系统——抗病毒治疗管理系统, 下载截至2015年12月31日的数据包。统计总结资料的频率、检测率及构成比等指标。数据包中包含2004-2015年重庆市各艾滋病治疗定点医院中接受抗病毒治疗患者的基本信息, 患者均通过HIV确诊实验确诊为HIV-RNA阳性, 自愿接受抗病毒治疗和随访, 定期前往定点医院领取治疗药物, 同时随访人员对患者随访情况进行信息更新。本研究经重庆市公共卫生医疗救治中心医学伦理委员会批准(2017GWZX002)。所有研究参与者签订了保密协议, 下载数据包后删除了患者的姓名、身份证号、联系电话、详细住址的隐私信息。
1.2 检验结果定义HBsAg检验结果阳性诊断为HBV感染, Anti-HCV检验结果阳性诊断为HCV感染。
1.3 研究指标HBsAg、Anti-HCV检测率及不同感染模式的感染率;不同感染模式基本情况;不同感染模式下患者随访情况。
1.4 统计学处理采用Excel 2010和SPSS 19.0统计软件对数据进行分析。两组间计数资料比较用四格表χ2检验或连续性校正χ2检验、Fisher精确概率检验。检验水准α=0.05。
2 结果 2.1 HBsAg、Anti-HCV检测情况截至2015年12月31日, 重庆市累计治疗HIV/AIDS患者共20 397例, 其中进行了HBsAg和(或)Anti-HCV检测患者11 231例, 检测率为55.1%(图 1), HBsAg检测10 857例, Anti-HCV检测9 681例。根据年份进行分析, 2004年检测率最低, 为22.2%;2006年检测率最高, 为65.0%(图 1)。11 231例检测患者中, HBsAg和Anti-HCV都进行检测的患者共9 307例, 根据9 307例患者检测结果进行分组, HIV/HBV、HIV/HCV、HIV/HBV/HCV合并感染的比例分别为9.8%、4.5%、0.9%(表 1)。
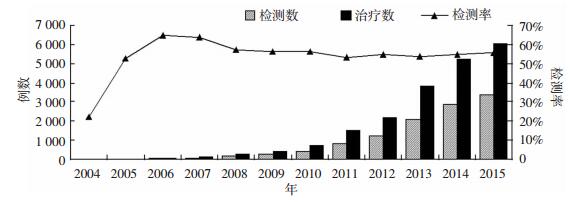
|
| 图 1 2004-2015年HIV/AIDS患者中HBsAg和(或)Anti-HCV检测情况 |
| 感染模式 | 例数 | 构成比(%) |
| HIV单纯感染 | 7 896 | 84.8 |
| HIV+HBV | 907 | 9.8 |
| HIV+HCV | 418 | 4.5 |
| HIV+HBV+HCV | 86 | 0.9 |
| 合计 | 9 307 | 100.0 |
2.2 基本情况分析
9 307例HIV/AIDS检测患者中, 男性7 113例(76.4%), 女性2 194例(23.6%);45岁以下人群5 199例, 占55.9%;已婚构成比最高, 4 960例(53.3%);传播途径中性传播比率最高, 其中异性传播5 462例(58.7%), 同性传播2 559例(27.5%)。见表 2。
| 项目 | n | 年龄(岁) | χ2值 | P值 | 性别 | χ2值 | P值 | 婚姻状况 | χ2值 | P值 | 传播途径 | χ2值 | P值 | ||||||||||||
| <30 | 30~45 | 45~60 | >60 | 男性 | 女性 | 未婚 | 已婚 | 离异或丧偶 | 不详 | 输血或单采血浆 | 静脉吸毒 | 同性 | 异性 | 母婴 | 不详 | ||||||||||
| 有 效 检 测 总 数 |
9307 | 2219 (23.9) |
2980 (32.0) |
2467 (26.5) |
1641 (17.6) |
7113 (76.4) |
2194 (23.6) |
2820 (30.3) |
4960 (53.3) |
1470 (15.8) |
57 (0.6) |
50 (0.5) |
512 (5.5) |
2559 (27.5) |
5462 (58.7) |
1 (0.0) |
723 (7.8) |
||||||||
| HIV | 7896 | 2028 (25.7) |
2368 (30.0) |
2043 (25.9) |
1457 (18.4) |
参 考 组 |
6029 (76.4) |
1867 (23.6) |
参 考 组 |
2464 (31.2) |
4197 (53.2) |
1200 (15.2) |
35 (0.4) |
参 考 组 |
43 (0.6) |
216 (2.7) |
2294 (29.1) |
4729 (59.9) |
1 (0.0) |
613 (7.7) |
参 考 组 |
||||
| HIV+ HBV |
907 | 155 (17.1) |
323 (35.6) |
283 (31.2) |
146 (16.1) |
43.864 | 0.000 | 722 (79.6) |
185 (20.4) |
4.801 | 0.028 | 215 (23.7) |
513 (56.6) |
175 (19.3) |
4 (0.4) |
26.085 | 0.000 | 6 (0.7) |
26 (2.9) |
236 (26.0) |
549 (60.5) |
0 (0.0) |
90 (9.9) |
7.764 | 0.177 |
| HIV+ HCV |
418 | 24 (5.7) |
249 (59.6) |
116 (27.8) |
29 (6.9) |
204.301 | 0.000 | 302 (72.2) |
116 (27.8) |
3.686 | 0.055 | 117 (28.0) |
205 (49.1) |
80 (19.1) |
16 (3.8) |
42.242 | 0.000 | 1 (0.2) |
226 (54.1) |
26 (6.2) |
150 (35.9) |
0 (0.0) |
15 (3.6) |
925.498 | 0.000 |
| HIV+ HBV+ HCV |
86 | 12 (14.0) |
40 (46.5) |
25 (29.0) |
9 (10.5) |
15.569 | 0.001 | 60 (69.8) |
26 (30.2) |
2.041 | 0.153 | 24 (28.0) |
45 (52.3) |
15 (17.5) |
2 (2.3) |
3.907 | 0.272 | 0 (0.0) |
44 (51.2) |
3 (3.5) |
34 (39.5) |
0 (0.0) |
5 (5.8) |
206.106 | 0.000 |
将合并感染分别与HIV单独感染组进行比较, 合并感染人群在年龄分布差异均具有统计学意义(P < 0.05), HIV/HCV合并感染在30~45年龄段构成比最高;HIV/HBV合并感染中男性构成比高于HIV单独感染组, 差异具有统计学意义(P=0.028);与HIV单独感染组比较, HIV/HBV合并感染及HIV/HCV合并感染组在婚姻分布差异具有统计学意义;与HIV单纯感染比较, HIV/HBV合并感染在传播途径分布差异无统计学意义(P=0.177), 两者均在性传播中构成比最高;而HIV/HCV和HIV/HBV/HCV组在静脉吸毒中构成比最高, 与HIV单纯感染比较, 差异具有统计学意义(P < 0.05, 表 2)。
2.3 地区分布分析对患者分布地区进行分析, 9 307例有效检测患者中主城9区患者分布最多, 5 617例, 占60.4%。将合并感染分别与HIV单纯感染比较, HBV/HIV合并感染在地区分布差异有统计学意义(P=0.028)。HIV/HBV/HCV合并感染在县中分布构成比最高, 但差异无统计学意义(P=0.285, 表 3)。
| 项目 | n | 治疗地区 | χ2值 | P值 | |||
| 主城9区 | 其他市辖区 | 县 | 自治县 | ||||
| 有效检测总数 | 9 307 | 5 617(60.4) | 2 893(31.1) | 673(7.2) | 124(1.3) | ||
| HIV | 7 896 | 4 789(60.6) | 2 430(30.8) | 576(7.3) | 101(1.3) | 参考组 | |
| HIV+HBV | 907 | 529(58.3) | 293(32.3) | 63(7.0) | 22(2.4) | 9.133 | 0.028 |
| HIV+HCV | 418 | 251(60.1) | 141(33.7) | 25(6.0) | 1(0.2) | 5.594 | 0.133 |
| HIV+HBV+HCV | 86 | 48(55.8) | 29(33.7) | 9(10.5) | 0(0.0) | 3.788 | 0.285 |
2.4 患者随访情况分析
对患者随访治疗情况进行统计分析, 9 307例患者中在治患者8 321例, 占89.4%。将合并感染分别与HIV单纯感染组比较, 随访情况分布差异具有统计学意义(P < 0.05)。合并感染病死率均高于HIV单纯感染组, HIV/HBV/HCV组病死率最高。见表 4。
| 项目 | n | 在治 | 失访或停药 | 死亡 | χ2值 | P值 |
| 有效检测总数 | 9 307 | 8 321(89.4) | 517(5.6) | 469(5.0) | ||
| HIV | 7 896 | 7 104(90.0) | 439(5.5) | 353(4.5) | 参考组 | |
| HIV+HBV | 907 | 817(90.1) | 35(3.8) | 55(6.1) | 8.828 | 0.012 |
| HIV+HCV | 418 | 335(80.1) | 36(8.7) | 47(11.2) | 48.615 | 0.000 |
| HIV+HBV+HCV | 86 | 65(75.6) | 7(8.1) | 14(16.3) | 18.55 | 0.000 |
3 讨论
据统计, 全国1~59岁人群HBsAg携带率为7.18%, HCV平均感染率为3.2%[9]。本回顾分析表明, 重庆市HIV/AIDS治疗患者中HIV/HBV、HIV/HCV合并感染的比例分别为9.8%、4.5%, 均高于普通人群感染情况。巫志宇等[10]研究发现重庆市0~96岁健康体检人群中HBsAg的阳性率为8.02%, 亦低于本研究中HIV/HBV合并感染率, 表明重庆市HIV/AIDS治疗患者中HIV/HBV合并感染率较高。但HIV/HCV合并感染情况和其他地区报道的感染率不同, 湖南、安徽部分地区HIV/AIDS患者合并HCV感染率为61.29%[5]、68.85%[6]。分析HCV合并感染率低于湖南、安徽原因为重庆市HIV/AIDS患者中静脉吸毒比例仅为5.5%, 而安徽为83.61%、湖南为52.36%。陈绍云等[4]报道郑州市HIV/AIDS患者合并HCV感染率为4.12%, 与本研究接近, 与郑州地区血液及血制品筛查严格、静脉吸毒感染HIV少有关。可见, 不同地区HIV/AIDS患者合并HBV、HCV感染率的差异主要与患者HIV感染途径有关。
本研究显示, 合并HCV感染者中30~45岁年龄段比率最高, 合并HBV感染者中男性比率最高, 与HIV单纯感染组比较, 差异均具有统计学意义。丁莉莎等[5]研究表明, 男性和26~45岁年龄组患者合并HCV感染率高于女性及其他年龄组。在年龄上与本研究结果一致, 可能是青壮年有不洁同性或异性性行为和静脉吸毒行为的可能性以及风险性要高于其他年龄段人群。但在性别研究中, 本研究中合并HCV感染组男性构成比为72.2%, 但与HIV单纯感染组比较, 差异无统计学意义(P=0.055), 可能受到其他因素影响, 有待进一步的研究。
本研究发现, 主城9区中HIV/AIDS患者及合并感染患者比例最高, HIV单纯感染者组主城9区病例为4 789例, 占60.6%;合并HBV、HCV、HBV/HCV感染组在主城9区中构成比分别为58.3%、60.1%、55.8%。分析可能的原因为主城9区中艾滋病定点医疗机构一共有19个, 占重庆市所有艾滋病定点治疗机构数量的23.5%(19/81)。王莹[11]研究发现经济、交通、医疗水平对AIDS发病率的影响不同, 因此, 下一步对主城9区患者进行调查研究, 可分析出具体影响因素。
本研究发现, 合并感染病死率高于HIV单纯感染组, HIV/HBV/HCV组病死率最高。文献[4, 12]报道, HIV/HCV合并感染比HIV/HBV合并感染免疫损伤更加严重, 而HCV和HBV同时感染的HIV患者死于肝脏疾病的危险性最高[13-14], 与本研究结果相一致。HIV合并肝炎病毒感染将进一步加重患者的细胞免疫功能损伤。因此, 及时的干预和治疗在预防HIV与肝炎病毒的合并感染, 提高患者生存机会中很有必要。
目前, 重庆地区HIV合并HBV、HCV共感染比较常见, 不同的感染人群具有不同的感染特征, 并且合并感染可影响患者的预后, 病死率高。因此, 进一步加强对HIV/AIDS患者特别是具有高危因素的人群进行HBV/HCV病毒筛查与监测很有必要, 从而提高检测率。另一方面, 对合并感染者制定合理的治疗方案, 加强随访与管理, 以提高患者长期生存率。但本研究中只回顾分析了HIV/AIDS治疗人群中的合并感染状况, 对于未发现和未治疗的HIV/AIDS人群中的分析有待进一步的研究。
| [1] | MARTIN-CARBONERO L, POVEDA E. Hepatitis B virus and HIV infection[J]. Semin Liver Dis, 2012, 32(2): 114–119. DOI:10.1055/s-0032-1316466 |
| [2] | THIO C L. Hepatitis B and human immunodeficiency virus coinfection[J]. Hepatology, 2009, 49(5 Suppl): S138–S145. DOI:10.1002/hep.22883 |
| [3] |
陈栋, 陈俐丽, 钭慧芬, 等. 温州地区艾滋病感染者和病人合并感染乙肝、丙肝、梅毒等疾病的研究[J].
中国卫生检验杂志, 2012, 22(3): 587–590.
CHEN D, CHEN L L, TOU H F, et al. Research on the situation of HIV/AIDS coinfected with HBV, HCV, TP and other diseases in Wenzhou area[J]. Chin J Health Lab Technol, 2012, 22(3): 587–590. |
| [4] |
陈昭云, 张翰明, 孙燕, 等. HIV/AIDS病人合并HBV和HCV感染状况分析[J].
中国艾滋病性病, 2016, 22(9): 699–702.
CHEN Z Y, ZHANG H M, SUN Y, et al. Analysis on statu of HIV/AIDS patients co-infectered with HBV/HCV[J]. China J AIDS STD, 2016, 22(9): 699–702. DOI:10.13419/j.cnli.aids.2016.09.08 |
| [5] |
丁莉莎, 张国强, 江洋, 等. 湖南省HIV患者合并感染HBV及HCV现状调查及风险因素分析[J].
中国病毒病杂志, 2011, 1(5): 358–362.
DING L S, ZHANG G Q, JIANG Y, et al. Infection status and risk factors of HBV and HCV among HIV-infected people in Hunan, China[J]. Chin Virol, 2011, 1(5): 358–362. |
| [6] |
王其亮, 林明华, 王宗立. 122例艾滋病患者合并乙肝病毒丙肝病毒感染的临床流行病学研究[J].
安徽医学, 2015, 36(5): 583–586.
WANG Q L, LIN M H, WANG Z L. Clinical epidemiology of hiv/aids subjects co-infection in patients with hcv and/or hbv[J]. Anhui Med J, 2015, 36(5): 583–586. DOI:10.3969/j.issn.1000-0399.2015.05.021 |
| [7] | MARTIN-CARBONERO L, TEIXEIRA T, POVEDA E, et al. Clinical and virological outcomes in HIV-infected patients with chronic hepatitis B on long-term nucleos(t)ide analogues[J]. AIDS, 2011, 25(1): 73–79. DOI:10.1097/QAD.0b013e328340fde2 |
| [8] |
杨蓉蓉, 桂希恩, 熊勇, 等. 乙型肝炎病毒感染对艾滋病患者联合抗反转录病毒治疗效果的影响[J].
中华传染病杂志, 2013, 31(9): 533–537.
YANG R R, GUI X E, XIONG Y, et al. Impact of hepatitis b virus infection on efficacy of combined antiretroviral therapy in patients with acquired immunodeficiency syndrome[J]. Chin J Infect Dis, 2013, 31(9): 533–537. DOI:10.3760/cma.j.issn.1000-6680.2013.09.005 |
| [9] |
卫生部公布全国人群乙肝血清流行病学调查结果[EB/OL].
The Ministry of Health announced the results of epidemiological survey of hepatitis B among people in the country. [EB/OL]. |
| [10] |
巫志宇, 汪家毅, 张志成. 重庆市健康体检人群中乙型肝炎感染的现状及模式分析[J].
重庆医学, 2015, 44(11): 1519–1521.
WU Z Y, WANG J Y, ZHANG Z C. Analysis of infection status and patterns of hepatitis b among population of health examination in chongqing[J]. Chongqing Med, 2015, 44(11): 1519–1521. DOI:10.3969/j.issn.1671-8348.2015.11.027 |
| [11] |
王莹. 2013年中国HIV/AIDS空间分布及主要社会经济影响因素[D]. 郑州: 郑州大学, 2016.
WANG Y. Study on spatial distributions and socio-economic influence of HIV/AIDS in the people's republic of China in 2013[D]. Zhengzhou: Zhengzhou University, 2016. |
| [12] |
王丹. 艾滋病合并丙肝感染者肠道微生物移位对机体免疫和肝功能的影响[D]. 昆明: 昆明医科大学, 2015.
WANG D.Effect of intestinal microbial translocation on the body's immune system and liver function in AIDS combined Hepatitis C virus infected patients[D]. Kunming: Kunming Medical University, 2015. |
| [13] |
赵稳, 姚细安, 唐漾波, 等. HIV感染者合并HBV及HCV感染情况分析[J].
广东医学, 2010, 31(1): 79–81.
ZHAO W, YAO X A, TANG Y B, et al. Analysis of the epidemiology of HIV/AIDS coinfected w ith HBV and/or HCV[J]. Guangdong Yixue, 2010, 31(1): 79–81. DOI:10.3969/j.issn.1001-9448.2010.01.029 |
| [14] | SALMON-CERON D, LEWDEN C, MORLAT P, et al. Liver disease as a major cause of death among HIV infected patients: role of hepatitis C and B viruses and alcohol[J]. J Hepatol, 2005, 42(6): 799–805. DOI:10.1016/j.jhep.2005.01.022 |



