髋关节发育不良 (developmental dysplasia of the hip,DDH) 旧称先天性髋关节脱位 (congenital dislocation of the hip,CDH),是髋关节在发育过程中以空间和时间上不稳定为特征的一组病变的总称,包括髋关节脱位、半脱位和髋臼发育不良。一般未经治疗,可造成髋部畸形加重,活动受限,成年后下腰痛和髋关节退行性变, 严重影响下肢活动及功能[1]。对于DDH的诊治,0~6个月为治疗的黄金时段,可穿戴支具或吊带,依从性好,并发症少,一般可获得良好预后;6~18个月需要在麻醉下行闭合复位和石膏固定术;超过18个月需要行骨盆截骨术治疗,且治疗年龄越大,预后相对越差;一旦发现并确诊DDH,应及时治疗[2]。本研究回顾性分析2013年10月至2015年6月我院对超声诊断为髋关节发育不良的患儿进行外展支具固定治疗共223例,现将结果报告如下。
1 资料与方法 1.1 一般资料回顾性分析我院2013年10月至2015年6月诊治的223例 (270髋) 髋关节发育不良的患儿资料,男性53例,女性170例;年龄1~183(62.41±23.82) d;左侧151髋,右侧119髋;单侧142髋,双侧64髋;并根据Graf超声波髋关节诊断分类进行判别[3]:Ⅱa型143髋,Ⅱb型75髋,Ⅱc型11髋,D型13髋,Ⅲ型19髋,Ⅳ型9髋。所有病例由出生后常规髋关节超声检查异常或儿童保健检查异常转诊而来,并排除合并有神经肌肉性和遗传代谢性疾病的病例,初始应用外展支具固定治疗,每隔3~4周复查超声,年龄>6个月定期行X线片复查,支具治疗时间3~20周,随访时间12~24个月,平均16.4个月。本研究经医院伦理委员会批准 (2016)。
1.2 治疗方法及疗效评定根据患儿病史、临床检查、影像学检查确诊,并将髋关节发育不良分为:①髋关节脱位;②髋关节半脱位;③髋臼发育不良。对于脱位及半脱位患儿,穿戴支具前先给予手法复位,若患儿局部组织紧张、僵硬,需对患儿先进行皮肤牵引,时间2~3周,以松解患儿软组织痉挛以及髋臼周围肌肉。外展支具均由专业技师佩戴,医师监督指导,告知家属其治疗的基本原理和注意事项。外展支具的主要结构由两个适合患儿大腿及臀部外形的圆形筒状高分子托制成,内衬海绵垫,避免大腿皮肤出现压痕,有孔增加透气散热性能,保持皮肤干燥,防止压疮的发生,支具的连接臂置于高分子托的中部, 便于患儿复查时调整支具,同时可以有效避免髋关节发生过度外展和屈曲。利用定做的外展支具使髋关节屈曲100°~110°,外展20°~50°,24 h维持,使头臼相互匹配,彼此应力作用下,促进髋关节向正常形态发育,每3周复查1次B超,观察超声指标变化情况,>6个月或B超显影不清的髋关节行X线片检查,指标恢复正常后可延长复查间隔时间。治疗是否成功依据Atalar等[4]的标准:超声显示头臼对位良好、α角>60°,或X线骨盆平片反映头臼对位良好、髋臼指数 (AI)<25°。对于首诊髋关节脱位的患儿,若支具治疗3周后B超提示取得同心圆复位,则继续维持2~4个月,复查直至髋臼指数 (AL) < 25°,若治疗3~4周后仍然未取得髋臼与股骨头对位,应停用支具,改用麻醉下复位+闭合石膏固定治疗,少数内收肌挛缩严重的患儿可早期先行皮牵引和内收肌切断术后再闭合复位石膏裤固定。治疗期间,随着患儿生长发育及时调整或更换支具,还需留意检查有无发生股骨头缺血性坏死或坐骨神经麻痹,若发现则及时调整或停用支具,治疗成功的患儿随访时间至少1年,若超过1年X线片提示发育正常,即可停止随访;若连续观察髋臼指数超过18个月仍无改善,考虑手术治疗。
1.3 统计学方法采用SPSS 19.0统计软件,根据疗效预测的各项因素,分别对不同性别、患侧、初始治疗年龄、单双侧和Graf超声不同分型的成功率比较,采用χ2检验, 分析各项因素对治疗效果的影响。检验水准:α=0.05。
2 结果206例 (250髋) 经外展支具治疗后均获得痊愈,17例 (20髋) 治疗失败,其中17髋改行石膏固定术,3髋行Salter骨盆截骨手术治疗。随访病例无股骨头坏死及股神经麻痹发生。各型患儿初始应用支具治疗的成功率比较,差异有统计学意义 (χ2=32.29,P < 0.01,表 1)。比较性别、左右及单双侧对于治疗效果的影响,差异均无统计学意义 (P>0.05);为了进一步探究初始治疗年龄不同是否影响外展支具的治疗效果,将全部病例分为3组:<8、8~12、>12周,各年龄组间治疗成功率比较,差异无统计学意义 (P>0.05,表 2)。典型病例见图 1、2。
| 组别 | 超声Graf分型 | 总计 (髋) | 成功数 (髋) | 失败数 (髋) | 成功率 (%) |
| 1 | Ⅱa | 143 | 143 | 0 | 100.0 |
| 2 | Ⅱb | 75 | 75 | 0 | 100.0 |
| 3 | Ⅱc | 11 | 11 | 0 | 100.0 |
| 4 | D | 13 | 9 | 4 | 69.2 |
| 5 | Ⅲ | 19 | 10 | 9 | 52.6 |
| 6 | Ⅳ | 9 | 2 | 7 | 22.2 |
| 项目 | 性别 | 侧别 | 侧别 (GrafⅡc以上) | 单双侧 | 初始治疗年龄 (周) | ||||||||||
| 男 | 女 | 左侧 (髋) | 右侧 (髋) | 左侧 (髋) | 右侧 (髋) | 单侧 | 双侧 | 0~<8 | 8~12 | >12 | |||||
| 样本量 | 53 | 170 | 151 | 119 | 28 | 13 | 143 | 64 | 96 | 59 | 70 | ||||
| 成功 | 48 | 158 | 137 | 113 | 14 | 7 | 130 | 61 | 91 | 55 | 62 | ||||
| 失败 | 5 | 12 | 14 | 6 | 14 | 6 | 12 | 3 | 5 | 4 | 8 | ||||
| 成功率 (%) | 90.50 | 92.90 | 90.70 | 95.00 | 50.00 | 53.80 | 91.55 | 95.30 | 94.80 | 93.20 | 88.50 | ||||
| χ2值 | 0.324 | 1.736 | 0.053 | 0.925 | 2.311 | ||||||||||
| P值 | 0.569 | 0.188 | 0.819 | 0.401 | 0.315 | ||||||||||
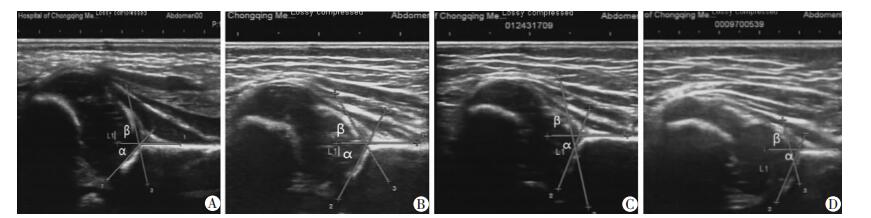
|
| A:出生后4周,右髋α角43°,β角78°,Graf D型DDH,行外展支具治疗;B:外展支具治疗6周,α角63°,β角61°,继续维持治疗;C:治疗9周后,α角67°,β角59°,去除外展支具;D:患儿16周复查,右髋α角70°,β角59°,右髋发育情况良好 图 1 右侧DDH Graf D型患儿行髋关节外展支具治疗超声随访结果 (患儿,女性,28 d) |
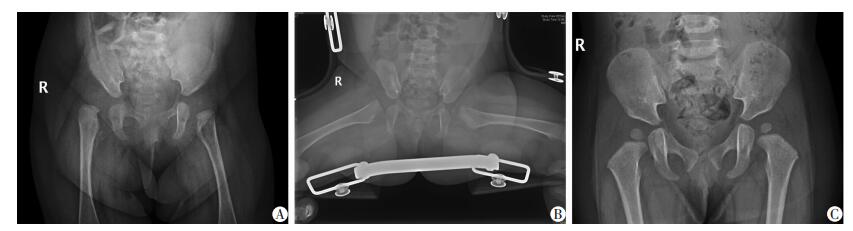
|
| A:治疗前;B:治疗后1个月,支具固定中;C:治疗后5个月,取下支具 图 2 右侧髋关节脱位GrafⅢ型患儿治疗前后X线片观察 (患儿,男性,63 d) |
3 讨论
DDH的发病原因尚未明确,目前公认的病因包括遗传因素、骨骼发育不良因素、子宫内胎位异常因素、韧带松弛因素、体位与机械因素等[3]。1980年,Graf[3]首先将B超检查用于新生儿期DDH的诊断,并进一步提出了分型标准评价髋臼软骨的病理形态及头臼关系,6个月以内的婴儿髋关节的主要成分为透明软骨,超声可以很好地穿透,同时因超声具有高灵敏度、可重复性、高精确性、无电离辐射损害等特点,目前已成为DDH早期诊断和早期干预性治疗随访的重要手段。
目前普遍认为DDH早发现、早治疗,治疗效果好。对于年龄半岁以内的婴儿,通常使用各种外展支具或吊带,尤其是使用Pavlik吊带[6-7],辅以超声波监测治疗。这被认为是一种比较安全和有效的治疗方法,但存在一些不足之处。首先,Pavlik吊带是一种软性支具,允许髋关节有一定的活动,在使用中护理不便,对家长依从性要求较高[8]。McHale等[9]研究发现25%的Pavlik吊带治疗DDH失败病例都与家长的不依从相关。同时,使用Pavlik吊带可能的并发症包括股神经麻痹和股骨头缺血性坏死[10-11]。穿戴Pavlik吊带后发生股神经麻痹的诊断标准为:不能主动伸直膝关节,刺激足底时也没有踢腿等反应,但足趾往往活动自如[12]。陈兆强等[13]报道应用Pavlik吊带治疗170例DDH,3例发生了股神经麻痹,并认为由于小孩生长迅速,家长未能及时复诊调整Pavlik吊带前侧带的松紧,前侧带过紧使髋关节屈曲角度逐渐增加,股神经被牵拉导致神经麻痹,Murnaghan等[10]也报道2.5%的患儿在治疗中发生了股神经麻痹,并发现穿吊带时患儿年龄偏大、肥胖是股神经麻痹的主要原因。欧洲和日本的两项多中心研究报道Pavlik吊带早期治疗DDH股骨头缺血性坏死的发生率为11.5%~16.4%[14]。有学者认为这与护理不当使后侧带过紧导致髋关节过度外展,髋臼后壁的软骨压迫旋股外动脉供应使血运受阻有关[15]。
外展支具对于早期治疗DDH有以下优势:①使用方便,固定较稳且可以调节角度,家长接受度高;②外固定牢靠,在很大程度上减少了软性的支具松动或固定不牢导致的治疗失败;③有效限制双腿在局部范围内活动,避免了外展过度引起股骨头坏死;④在保持髋关节稳定同时,允许下肢做轻微的活动,使股骨头刺激髋臼,彼此获得很好的应力,促进髋关节发育成熟。
比较不同分型的患儿初始应用屈曲外展支具治疗的成功率,差异具有统计学意义。通过本组病例分析,治愈率与Graf分型密切相关,病变严重,治愈率降低明显 (Ⅱ型100.0%,D型69.2%,Ⅲ型52.6%,Ⅳ型22.2%)。本研究虽然证明了外展支具对早期治疗DDH的疗效, 但对病变严重的病例,缺乏足够的数量,要比较与其他支具治疗结果的差异,还需大规模前瞻性随机研究。初始治疗年龄在8周内,8~12周及12周以上治疗成功率分别为94.8%、93.2%、88.5%,差异无统计学意义。在左右位置和单双侧因素对治疗效果的影响上,Filipe等[16]发现男性患儿或左侧受累的患儿治疗成功率相对较低;Lerman等[17]发现双侧较单侧脱位治疗成功率低,但这些观察结论仍然存在争议。本研究在性别、左右位置及单双侧对治疗结果的影响上并未发现明显差异,可能与本研究病例不足有关。
外展支具维持髋关节在适度的外展治疗位,使股骨头和髋臼获得同心圆对位的同时,彼此局部微动刺激,获得了很好的生长应力,从而刺激髋臼和股骨头的发育和成熟[18]。复查时,如果发现患儿髋臼指数减小,股骨头骨化中心显影增大并能较好地进入髋臼,可调整外展支具使屈髋、外展角度减小。同时,治疗期间随着患儿生长发育,还要逐渐调整支具的外展和屈曲角度,甚至更换支具,是避免患儿出现股骨头缺血性坏死的关键。回顾所有治疗病例,无一例出现股骨头坏死,优于国外学者发现使用不同辅具治疗存在不同程度的股骨头缺血坏死发生率[19-20],原因除了外展支具能有效避免髋关节过度外展引起旋股外动脉导致股骨头缺血坏死以外,也包括与本研究数量有限且缺乏更远期的随访有关。
文献[21]报道,一些DDH患儿早期保守治疗获得一定的矫正效果,但在随访过程中出现残余髋臼发育不良,最终需要行手术切开复位。本研究中有1例行早期外展支具固定治疗,前期随访获得同心圆复位,但在随访至2周岁时,髋臼指数仍然>25°,Shenton线不连续,表现为残余髋臼发育不良,随后接受了Salter骨盆截骨手术。
总之,外展支具是早期治疗髋关节发育不良安全有效、经济、简便的方法之一。治疗是否成功与性别,初始治疗年龄,左右位置及单、双侧无明显相关性。外展支具对于Graf Ⅱ型患儿治愈率高;而对于Graf Ⅲ、Ⅳ型患儿,治疗失败率高,部分患儿需后续进一步治疗,但可尝试作为初始治疗的方法。超声检查对于早期诊断和治疗髋关节发育不良具有重要意义。
| [1] | Sewell M D, Eastwood D M. Screening and treatment in developmental dysplasia of the hip-where do we go from here[J]. Int Orthop, 2011, 35(9): 1359–1367. DOI:10.1007/s00264-011-1257-z |
| [2] | Bracken J, Tran T, Ditchfield M. Developmental dysplasia of the hip: controversies and current concepts[J]. J Paediatr Child Health, 2012, 48(11): 963–972. DOI:10.1111/j.1440-1754.2012.02601.x |
| [3] | Graf R. The diagnosis of congenital hip-joint dislocation by the ultrasonic Combound treatment[J]. Arch Orthop Trauma Surg, 1980, 97(2): 117–133. DOI:10.1007/bf00450934 |
| [4] | Atalar H, Sayli U, Yavuz O Y, et al. Indicators of successful use of the Pavlik harness in infants with developmental dysplasia of the hip[J]. Int Orthop, 2007, 31(2): 145–150. DOI:10.1007/s00264-006-0097-8 |
| [5] | Hering J A. Tachdjian'8 pediatric orthopedics[M]. 4th. Philadelphia: Sawnders, 2008: 648-649. |
| [6] | Ramsey P L, Lasser S, MacEwen G D. Congenital dislocation of the hip. Use of the Pavlik harness in the child during the first six months of life[J]. J Bone Joint Surg Am, 1976, 58(7): 1000–1004. DOI:10.1016/0022-3468(77)90269-x |
| [7] | Tibrewal S, Gulati V, Ramachandran M. The Pavlik method: a systematic review of current concepts[J]. J Pediatr Orthop B, 2013, 22(6): 516–520. DOI:10.1097/BPB.0b013e328365760e |
| [8] | Hassan F A. Compliance of parents with regard to Pavlik harness treatment in developmental dysplasia of the hip[J]. J Pediatr Orthop B, 2009, 18(3): 111–115. DOI:10.1097/BPB.0b013e32832942f7 |
| [9] | McHale K A, Corbett D. Parental noncompliance with Pavlik harness treatment of infantile hip problems[J]. J Pediatr Orthop, 1989, 9(6): 649–652. DOI:10.1097/01241398-198911000-00003 |
| [10] | Murnaghan M L, Browne R H, Sucato D J, et al. Femoral nerve palsy in Pavlik harness treatment for developmental dysplasia of the hip[J]. J Bone Joint Surg Am, 2011, 93(5): 493–499. DOI:10.2106/JBJS.J.01210 |
| [11] | Senaran H, Bowen J R, Harcke H T. Avascular necrosis rate in early reduction after failed Pavlik harness treatment of developmental dysplasia of the hip[J]. J Pediatr Orthop, 2007, 27(2): 192–197. DOI:10.1097/01.bpb.0000248567.49089.f0 |
| [12] | Szalay E A. Femoral nerve palsy and hip instability in infants with breech birth presentation: a review of the literature and report of 2 cases[J]. J Pediatr Orthop, 2010, 30(7): 739–741. DOI:10.1097/BPO.0b013e3181efb925 |
| [13] |
陈兆强, 杨建平, 张中礼, 等. Pavlik吊带治疗发育性髋关节脱位并发股神经麻痹——病例分析与文献回顾[J].
中国矫形外科杂志, 2013, 21(10): 1037–1039.
Chen Z Q, Yang J P, Zhang Z L, et al. Femoral nerve palsy in Pavlik harness treatment for developmental dysplasia of the hip—review of the literature and report[J]. Orthopedic Journal of China, 2013, 21(10): 1037–1039. DOI:10.3977/j.issn.1005-8478.2013.10.18 |
| [14] | Grill F, Bensahel H, Canadell J, et a l. The Pavlik harness in the treatment of congenital dislocating hip:report on a multicenter study of the European Paediatric Orthopaedic Society[J]. J Pediatr Orthop, 1988, 8(1): 1–8. DOI:10.1097/01241398-198801000-00001 |
| [15] |
万广亮, 付喆, 杨建平, 等. Pavlik吊带早期治疗发育性髋关节脱位[J].
中华骨科杂志, 2014, 34(7): 769–776.
Wan G L, Fu Z, Yang J P, et al. Pavlik harness in early treatment of developmental dislocation of the hips: preliminary results and reasons for failure of reduction[J]. Chin J Orthop, 2014, 34(7): 769–776. DOI:10.3760/cma.j.issn.0253-2352.2014.07.012 |
| [16] | Filipe G, Carlioz H. Use of the Pavlik harness in treating congenital dislocation of the hip[J]. J Pediatr Orthop, 1982, 2(4): 357–362. DOI:10.1097/01241398-198210000-00002 |
| [17] | Lerman J A, Emans J B, Millis M B, et al. Early failure of Pavlik harness treatment for developmental hip dysplasia: clinical and ultrasound predictors[J]. J Pediatr Orthop, 2001, 21(3): 348–353. |
| [18] | Hinderaker T, Rygh M, Udén A. The von Rosen splint compared with the Frejka pillow. A study of 408 neonatally unstable hips[J]. Acta Orthop Scand, 1992, 63(4): 389–392. DOI:10.3109/17453679209154751 |
| [19] | Atar D, Lehman W B, Tenenbaum Y, et al. Pavlik harness versus Frejka splint in treatment of developmental dysplasia of the hip: bicenter study[J]. J Pediatr Orthop, 1993, 13(3): 311–313. DOI:10.1097/01241398-199305000-00006 |
| [20] | Wenger D, Samuelsson H, Düppe H, et al. Early treatment with the von Rosen splint for neonatal instability of the hip is safe regarding avascular necrosis of the femoral head: 229 consecutive children observed for 6[J]. Acta Orthop, 2016, 87(2): 169–175. DOI:10.3109/17453674.2015.1126158 |
| [21] | Mladenov K, Dora C, Wicart P, et al. Natural history of hips with borderline ace-tabular index and acetabular dysplasia in infants[J]. J Pediatr Orthop, 2002, 22(5): 607–612. |



