2. 510405 广州,广州中医药大学:第一附属医院脊柱骨科
2. Guangzhou University of Chinese Medicine, Department of Spinal Surgery, the First Affiliated Hospital of Guangzhou University of Chinese Medicine, Guangdong, 510405, China
椎体内裂隙(intravertebral vacuum cleft,IVC)在影像学以横向、线形或半月形透亮带为特征,主要被空气或液性物质填充[1-2]。回顾既往国内外文献报道[1],IVC的形成主要与骨质疏松压缩骨折、类固醇药物使用密切相关,同时亦出现在其他疾病中,包括糖尿病、动脉硬化、酗酒、多发性骨髓瘤和骨转移瘤等。部分学者认为IVC的存在容易削弱伤椎的生物力学性能,是伤椎进展性塌陷的重要风险因素,早期应及时行经皮椎体强化术治疗以稳定椎体预防进一步塌陷[3-4]。然而,也有报道对于部分IVC患者早期行保守治疗可以使IVC逐渐愈合[5-6]。目前,IVC导致伤椎塌陷的具体力学机制,特别是IVC在伤椎内的不同位置和程度对伤椎力学稳定的影响少见文献报道。我们拟通过先前建立的T11~L1有限元骨质疏松模型[7-8],建立不同位置和程度的IVC有限元模型,观察不同位置和程度的IVC对伤椎生物力学稳定的影响,探讨IVC引起椎体塌陷的力学机制,以期为不同位置和程度IVC的治疗选择提供前期实验依据。
1 材料与方法 1.1 T11~L1正常有限元模型建立本研究建立在我们先前建立的T11~L1有限元骨质疏松模型[7-8]的基础上,模拟伴有不同位置和程度的IVC有限元模型。首先,选择1例合格的健康志愿者行T11~L1节段CT横断面平扫(64排,层距1 mm),获取DICOM格式图像,并导入Mimics软件(版本15.1,Materialise公司,比利时)获取包含有皮质骨1 mm、松质骨及后柱结构的T11~L1节段三维有限元模型,并将获得的T11~L1三维有限元椎体导入Geomagic studio软件(版本12.0,Geomagic公司,美国北卡罗来纳州)进行光滑处理,接着以iges格式文件导入Solidwork软件(版本14.0,Solidwork公司)重建剩余的几何结构。椎间盘由髓核和纤维环构成,其中髓核约占43%;纤维环由纤维环纤维及纤维环基质构成,纤维环基质约占19%。剩余7条韧带包括前纵韧带 (ALL)、后纵韧带(PLL)、黄韧带(LF)、棘上韧带(SSL)、棘间韧带(ISL)、横突间韧带(ITL)、关节囊(CL)位置均参考相关文献[7-9]精确模拟解剖位置结构。
有限元模型中,椎体松质骨、后方结构、纤维环基质、髓核指定为连续、各项同性、线弹性的四面体实体单元材料属性,椎体皮质骨、终板、关节软骨分别指定厚度为1、0.5、0.5 mm壳单元属性,纤维环纤维及脊柱韧带用truss单元模拟为只承受张力的线弹性材料属性,髓核模拟为接近流体的材料属性(弹性模量1,泊松比0.499),见表 1。各部件材料的单元类型、单元数量及节点数量见表 2。在网格划分完毕后,依次进行网格质量检查及校正,对于低质量网格再次导入Geomagic studio软件进行处理,直至低质量网格完全消失。纤维环为同源基质包绕的大量胶原纤维,以十字交叉形式排列5层,与椎间盘平面呈±30°的夹角。小关节用General Contact模拟,考虑为有限摩擦,摩擦系数指定为0.002 6。正常有限元模型有效性已在本课题组前期研究[7-9]中得到验证。
由于临床中IVC主要与椎体骨质疏松相关[10],故建立T11~L1骨质疏松模型。其材料属性参考Polikeit等[11]的实验结果,即椎体的皮质骨、终板和后方骨性结构减少33%,松质骨模型减少66%,髓核考虑到脱水弹性模量增加1倍,纤维环材料属性不变。
| 材料名称 | 杨氏模量(MPa) | 泊松比 | 横截面积(mm2) | 材料 |
| 皮质骨 | 8 040(67%正常) | 0.2 | - | 骨质疏松 |
| 松质骨 | 34(34%正常) | 0.3 | - | 骨质疏松 |
| 后方结构 | 2 345(67%正常) | 0.25 | - | 骨质疏松 |
| 终板 | 670(67%正常) | 0.4 | - | 骨质疏松 |
| 髓核 | 1 | 0.499 | - | 退变 |
| 纤维环 | 500 | 非线性 | - | 正常 |
| 纤维环基质 | 4.2 | 0.45 | - | 正常 |
| ALL | 20 | 0.3 | 60 | 正常 |
| PLL | 70 | 0.3 | 21 | 正常 |
| LF | 50 | 0.3 | 60 | 正常 |
| ISL | 28 | 0.3 | 40 | 正常 |
| SSL | 28 | 0.3 | 30 | 正常 |
| ITL | 50 | 0.3 | 10 | 正常 |
| CL | 26 | 0.3 | 67.5 | 正常 |
| ALL:前纵韧带;PLL:后纵韧带;LF:黄韧带;ISL:棘间韧带;SSL:棘上韧带;ITL:横突间韧带;CL:关节囊 | ||||
| 材料名称 | 单元类型 | 单元数量 | 节点数量 |
| 皮质骨 | S3 | 3 904 | 5 345 |
| 松质骨 | C3D10 | 26 355 | 36 904 |
| 后方结构 | C3D10M | 48 178 | 73 890 |
| 终板 | S3 | 457 | 748 |
| 髓核 | C3D8R | 234 | 400 |
| 纤维环基质 | C3D8R | 1 204 | 1 953 |
| 各部位韧带 | S3R | 30 | 60 |
1.2 建立不同位置和程度的骨质疏松有限元模型
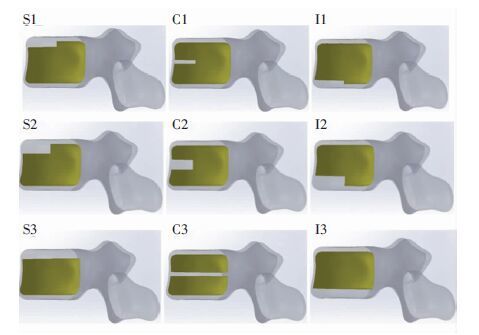
由于IVC经常发生于胸腰节段(T11~L1),并以T12最常见,故本研究建立胸腰节段(T11~L1)中T12椎体不同位置和程度IVC有限元模型(图 1):首先将前1/2高2 mm松质骨在偏上、中、偏下予以截除模拟轻度的IVC模型(S1、C1、I1),将前1/2高4 mm松质骨截除模拟上下进展的重度IVC模型(S2、C2、I2),将高2 mm松质骨完整截除模拟前后进展的重度IVC模型(S3、C3、I3)。
|
| S1、C1、I1:轻度IVC模型;S2、C2、I2:上下进展的重度IVC模型;S3、C3、I3:前后进展的重度IVC模型 图 1 模拟T12椎体不同位置和程度的9种有限元模型 |
1.3 模型受力及边界条件设置
考虑到上半身体质量及椎旁肌、腹内压的影响,首先给予T11椎体的上缘500 N的预压缩力,同时考虑到脊柱三柱理论力学分布[12],分别赋予前、中柱85%应力,后柱及T11椎体上关节突上缘15%的应力,并将L1椎体下表面完全固定。在此基础上给予T11椎体上缘7.5 N·m前屈、后伸、左侧旋转、右侧旋转、 侧弯的力矩。所有计算过程输入Abaqus软件(版本12.01,美国),观察T12椎体皮质骨的最大应力大小和分布情况。
2 结果 2.1 不同位置及程度的IVC在不同生理活动范围下对伤椎皮质骨应力分布的影响所有模型最大应力主要分布:在前屈时集中在前壁上下缘,垂直压缩、后伸及扭转集中在后壁上下缘,侧屈集中在后壁的上下缘。轻度IVC模型(S1、C1、I1):模型S1、I1在前屈时的最大米塞斯应力(von Mises)大部分集中在与IVC相对应的前壁上缘或下缘的位置,而当IVC位于中部时(模型C1),最大应力则被伤椎皮质骨前壁上下缘共同承担;在后伸、扭转侧屈应力下最大应力大部分在伤椎后壁皮质骨下缘,与IVC所在位置无显著相关(图 2);在侧屈时,伤椎皮质骨最大应力大部分亦集中在与IVC相对应的侧壁上缘或下缘的位置,当IVC位于中部时则大部分集中在侧壁的上下缘位置。重度IVC有限元模型(S2、C2、I2和S3、C3、I3)最大应力分布类似于轻度IVC模型。

|
| 图 2 轻度IVC模型(S1、C1、I1)的伤椎皮质骨最大米塞斯应力分布云图 |
2.2 IVC位置对伤椎皮质骨最大米塞斯应力大小的影响
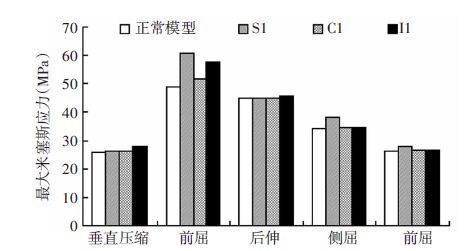
相对于正常模型,IVC模型最大米塞斯应力均增加,均在前屈时最大应力最大,其次是后伸、侧屈和扭转。轻度IVC模型(S1、C1、I1)当IVC偏上(S1)或偏下(I1)时伤椎皮质骨最大应力在前屈时显著增加,超过正常模型17%以上;当IVC位于伤椎的中部时(C1),最大应力增加较小,仅超过正常模型约5%;在后伸、侧屈活动时,相对于正常模型,IVC位置对伤椎皮质骨最大应力无显著影响(图 3)。重度IVC模型(S2、C2、I2和S3、C3、I3)最大米塞斯应力均高于轻度IVC模型(S1、C1、I1),但IVC位置对重度IVC模型的伤椎皮质骨最大米塞斯应力影响亦类似于对轻度IVC模型的最大应力影响。
|
| 图 3 轻度IVC模型(S1、C1、I1)在各种生理活动下伤椎皮质骨最大米塞斯应力比较 |
2.3 IVC进展程度对伤椎皮质骨最大米塞斯应力的影响
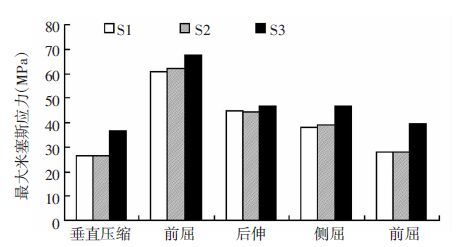
对于同一位置IVC向前后进展加重时,伤椎皮质骨在各种生理活动下增加的米塞斯应力均显著高于IVC向上下进展加重所增加的应力。
当IVC位于上部时,当IVC前后进展加重(S3)时前屈时伤椎皮质骨最大米塞斯应力约为轻度IVC模型(S1)的111.2%、后伸为103.5%、侧屈为121.9%、扭转为140.9%,而当IVC上下进展加重(S2)时最大米塞斯应力约为轻度IVC模型(S1)的101.8%、后伸为100.5%、侧屈为102.5%、扭转为101.0%(图 4);当IVC位于中部时,当IVC前后进展加重(C3)时前屈时伤椎皮质骨最大米塞斯应力约为轻度IVC模型(C1)的107.8%、后伸为107.8%、侧屈为109.8%、扭转为116.2%,而当IVC上下进展加重(C2)时最大米塞斯应力约为轻度IVC模型(C1)的102.6%、后伸为100.2%、侧屈为100.8%、扭转为100.9%;当IVC位于下部时,当IVC前后进展加重(I3)时前屈时伤椎皮质 骨最大米塞斯应力约为轻度IVC模型(I1)的107.8%、 后伸为128.1%、侧屈为125.8%、扭转为139.8%,而当IVC上下进展加重(I2)时最大米塞斯应力约为轻度IVC模型(I1)的101.1%、后伸为100.6%、侧屈为101.3%、扭转为100.5%。
|
| 图 4 不同程度的IVC模型在各种生理活动下伤椎皮质骨最大米塞斯应力比较 |
3 讨论
目前IVC形成的病理机制尚不清楚,主要与骨质疏松压缩骨折、类固醇药物使用密切相关,同时亦出现在其他内科疾病中[1-2]。虽然在伴有IVC骨质疏松压缩骨折疾患中伤椎皮质骨发生劈裂,但由于其形态及部位各异,主要以嵌插或分离形式位于前壁或上下终板处;另外,其他既往服用类固醇药物等IVC患者经常不伴伤椎皮质骨的破裂。基于上述两种原因,并且考虑到模型的可重复性以及简化计算流程,本研究建立了不伴有伤椎皮质骨破裂的不同位置和程度的IVC有限元模型。此模型除了较为精确模拟不伴皮质骨破裂的IVC的位置及程度对伤椎应力分布影响,亦能较好预测伴有皮骨质破裂的IVC的位置和程度对伤椎破裂皮质骨再压缩及移位风险的差异。
IVC在影像学形态各异,在X线片和CT主要表现为横向线性、半月形或不规则形透亮气体影,而这个气体影在磁共振(MRI)中T1加权像表现为低信号影,在T2加权像主要表现为高信号或低信号影。Libicher等[1-2]对IVC信号的位置进行影像学观察,发现IVC信号主要分布于3种位置:位于邻近上、下终板或位于伤椎的中部。Ito等[6]对伴有IVC的骨质疏松压缩骨折患者进行长期随访,发现79%患者在3周后影像学出现IVC,并逐渐累及椎体的前壁而发生椎体动态不稳定,同时如果在外部施加的屈-伸剪应力没有解除,将导致IVC从前壁到后壁进一步扩大甚至导致整个椎体的塌陷。Li等[10]结合影像学表现对伴有IVC的骨质疏松压缩骨折进行了分期:Ⅰ期伤椎椎体前缘正常或轻度嵌插,椎体前缘高度丢失少于20%;Ⅱ期伤椎前屈动态不稳定,椎体前缘高度丢失大于20%;Ⅲ期伤椎动态不稳定,整个椎体塌陷并累及椎体后壁。因此,本研究结合IVC影像学位置特点以及先前IVC随访的进展特点,建立了3种不同位置和3种不同程度IVC的有限元模型。
在先前的尸体生物力学实验研究中,Adams等[13-14]发现在垂直压缩应力下,伤椎皮质骨最大应力主要集中在椎体的后壁及椎弓根基底部,在前屈活动时下伤椎垂直压缩应力53%~59%转移至椎体的前壁。本研究与此研究结果相同,发现在前屈时应力最大并主要集中在椎体的前壁。本研究还发现有IVC的皮质骨应力均高于正常骨质疏松模型,特别是在前屈活动时显著超过正常模型的最大应力;在后伸活动时应力主要集中在椎体后壁下缘,IVC对伤椎皮质骨应力增加不明显,考虑可能与后伸时应力传导方向“从下到上”以及后伸时部分应力被椎弓根基底部分担有关。本研究结果解释了IVC发生时首先累及伤椎的前壁导致前壁破裂,形成动态屈曲不稳定进而延伸至椎体壁下缘,导致整个椎体的塌陷。
本研究发现,当IVC临近上、下终板时伤椎皮质骨应力显著增加,并超过正常模型应力17%以上,而当IVC位于伤椎中部时伤椎皮质骨应力轻微增加(增加少于3%),因此可以推断当IVC偏上或偏下时对伤椎皮质骨应力影响最大,对于无皮质骨破裂的伤椎可能容易导致椎体前壁破裂甚至整体塌陷,或对于伴IVC的骨质疏松压缩骨折则容易导致伤椎进一步严重塌陷甚至骨折重度分离移位,影响伤椎愈合进程。本研究还发现,当同一位置IVC在不同方向进展加重时,当IVC向前后进展加重时伤椎皮质骨最大应力显著增加,而当IVC向下上进展加重时伤椎皮质骨最大应力无明显增加,因此亦可以推断IVC向前后进展加重时对伤椎皮质骨最大应力影响最大,需要早期干预,预防椎体的塌陷甚至骨折移位椎管等严重并发症。另外,对于IVC位于中部时,由于IVC对伤椎影响较小,故可先行随访观察并给予保守治疗,如卧床休息、支具、服用抗骨质疏松药物等[5-6]。
本研究建立了不同程度IVC的骨质疏松椎体有限元模型,探讨了不同程度IVC造成伤椎进展性塌陷的力学机制之间的差异,为不同程度IVC治疗方案的选择提供了前期力学依据。本研究仍存在一些不足,首先在有限元模型中,模型均设置为连续、线弹性、各项同性的材料属性,其次是未考虑椎旁肌等生物力学对伤椎稳定性的影响。随着有限元技术的不断提升,在后续研究中将予以完善。
| [1] | Libicher M, Appelt A, Berger I, et al. The intravertebral vacuum phenomen as specific sign of osteonecrosis in vertebral compression fractures: results from a radiological and histological study[J]. Eur Radiol,2007, 17 (9) : 2248 –2252. DOI:10.1007/s00330-007-0684-0 |
| [2] | Linn J, Birkenmaier C, Hoffmann R T, et al. The intravertebral cleft in acute osteoporotic fractures: fluid in magnetic resonance imaging-vacuum in computed tomography[J]. Spine,2009, 34 (2) : E88 –E93. DOI:10.1097/BRS.0b013e318193ca06 |
| [3] | Wu A M, Lin Z K, Ni W F, et al. The existence of intravertebral cleft impact on outcomes of nonacute osteoporotic vertebral compression fractures patients treated by percutaneous kyphoplasty: a comparative study[J]. J Spinal Disord Tech,2014, 27 (3) : E88 –E93. DOI:10.1097/BSD.0b013e31829142bf |
| [4] | Fang X, Yu F, Fu S, et al. Intravertebral clefts in osteoporotic compression fractures of the spine: incidence, characteristics, and therapeutic efficacy[J]. Int J Clin Exp Med,2015, 8 (9) : 16960 –16968. DOI:10.3928/01477447-20100526-07 |
| [5] | Fabbriciani G, Pirro M, Floridi P, et al. Osteoanabolic therapy: a non-surgical option of treatment for Kummell's disease?[J]. Rheumatol Int,2012, 32 (5) : 1371 –1374. DOI:10.1007/s00296-010-1408-3 |
| [6] | Ito Y, Hasegawa Y, Toda K, et al. Pathogenesis and diagnosis of delayed vertebral collapse resulting from osteoporotic spinal fracture[J]. Spine J,2002, 2 (2) : 101 –106. DOI:10.1111/j.1532-5415.2004.52458.x |
| [7] | 余伟波, 梁德, 叶林强, 等. 3种不同后路内固定方式及其横连治疗胸腰段骨折的力学性能比较[J]. 医用生物力学,2016, 31 (2) : 142 –147. DOI:10.3871/j.1004-7220.2016.02.142 |
| [8] | 李杰, 王洪岗, 尚进, 等. 经椎间孔腰椎椎间融合术植骨融合前后应力分布差异的有限元分析[J]. 第三军医大学学报,2015, 37 (14) : 1449 –1454. DOI:10.16016/j.1000-5404.201410189 |
| [9] | Liang D, Ye L Q, Jiang X B, et al. Biomechanical effects of cement distribution in the fractured area on osteoporotic vertebral compression fractures: a three-dimensional finite element analysis[J]. J Surg Res,2015, 195 (1) : 246 –256. DOI:10.1016/j.jss.2014.12.053 |
| [10] | Li K C, Wong T U, Kung F C, et al. Staging of kümmell's disease[J]. J Musculoskelet Res,2004, 8 (1) : 43 –55. DOI:10.1097/01.brs.0000076898.37566.32 |
| [11] | Polikeit A, Nolte L P, Ferguson S J. The effect of cement augmentation on the load transfer in an osteoporotic functional spinal unit: finite-element analysis[J]. Spine,2003, 28 (10) : 991 –996. DOI:10.1097/01.BRS.0000061987.71624.17 |
| [12] | Rohlmann A, Zander T, Rao M, et al. Realistic loading conditions for upper body bending[J]. J Biomech,2009, 42 (7) : 884 –890. DOI:10.1016/j.jbiomech.2009.01.017 |
| [13] | Adams M A, Pollintine P, Tobias J H, et al. Intervertebral disc degeneration can predispose to anterior vertebral fractures in the thoracolumbar spine[J]. J Bone Miner Res,2006, 21 (9) : 1409 –1416. DOI:10.1359/jbmr.060609 |
| [14] | Huang Y, Peng M, He S, et al. Clinical Efficacy of Percutaneous Kyphoplasty at the Hyperextension Position for the Treatment of Osteoporotic Kummell Disease[J]. Clin Spine Surg,2016, 29 (4) : 161 –166. DOI:10.1097/BSD.0000000000000259 |



