脾种植继发于脾外伤或脾切除术后,系自身脾组织通过不同方式在其他解剖部位而形成的良性占位性病变,英文文献报道不足百例,最常发生于腹腔,极少发生于女性盆腔,常不被妇科医师所认识,术前可误诊为子宫内膜异位症、子宫肉瘤、宫颈肉瘤、卵巢恶性肿瘤等而进行手术治疗[1-6]。国内外文献[7-10]关于脾种植的报道多为个案报道,其影像学特征多与CT、MRI和放射性核素成像有关,与超声相关研究较少。本研究旨在分析总结女性盆腔脾种植的超声图像特点,并从超声方面与常见的妇科包块进行鉴别诊断。
1 资料与方法 1.1 研究对象本组3例(共计7个肿物)均为四川大学华西第二医院2010-2016年腹腔镜术后临床病理诊断病例。诊断标准:继发于脾切除术后;腹腔镜检查盆腹腔,盆腔内见占位病灶;病理组织检查诊断盆腔包块为异位脾种植。
1.2 仪器与方法采用Phillips HD11及GE E8彩色多普勒超声诊断仪,经阴道探头的频率为5.0~9.0 MHz。
3位女性均为已婚,行阴道超声检查;所有肿物进行二维、彩色多普勒超声检查。观察肿物体积、部位、形态、边界,有无包膜及与邻近器官关系,并进行Alder分级。
2 结果 2.1 一般资料3例女性年龄为22~50岁,均有外伤、脾切除术史,术后18~23年;均为妇科体检发现、无明显不适;均行妇科相关肿瘤标记物(甲胎蛋白、CA199、CA125、癌胚抗原、人绒毛膜促性腺激素)检查,测值正常。单发1例,多发2例,共计7个包块(表 1)。妇科查体包块均质中,边界清楚,无压痛,活动尚可。腹腔镜下包块均位于盆腔。
| 编号 | 年龄(岁) | 术前超声测量肿物体积 | 部位(超声) | Alder分级 | 阻力指数(RI) | 手术史 | 腹腔镜检查 | 术后诊断 |
| 1 | 22 | 5.6 cm×2.4 cm×3.3 cm3.9 cm×2.7 cm×3.5 cm1.5 cm×1.3 cm×1.4 cm | 右卵巢旁右卵巢旁右卵巢旁 | ⅢⅡⅡ | 0.60未测未测 | 车祸伤,脾切术后18年 | 盆腔见多发黑褐色结节,较大者位于右侧盆腔,最大径约5 cm,较小者0.5 cm | 盆腔脾种植 |
| 2 | 50 | 2.6 cm×2.3 cm×2.4 cm | 右卵巢旁 | Ⅱ | 0.63 | 外伤,脾切术后22年 | 右侧盆腔近子宫与右侧附件处可见一直径约3 cm的黑褐色结节 | 盆腔脾种植 |
| 3 | 28 | 6.6 cm×3.8 cm×6.5 cm4.3 cm×2.3 cm×3.6 cm2.0 cm×1.2 cm×1.4 cm | 左卵巢旁右卵巢旁左卵巢旁 | ⅢⅢⅡ | 0.550.540.55 | 外伤,脾切除术后23年 | 盆腔见多发暗红色包块,较大者位于左侧盆腔,最大径约6 cm,较小者0.5 cm | 盆腔脾种植 |
2.2 超声图像表现
本组资料术前均仅行阴道彩色多普勒超声检查,子宫、卵巢完全显示。7个包块均位于盆腔,71.43%(5/7)位于右卵巢旁,其中2个包块紧贴右卵巢边缘;28.57%(2/7)位于左卵巢旁。 包块最大径为(3.79±1.88)cm,≥3 cm者占57.14%(4/7)。二维超声显示肿物呈圆形或椭圆形,为稍强于子宫肌壁的实性等回声,内部回声均匀,包块内无囊性改变,形态规则,边界清 楚,有包膜(图 1~3)。盆腔无积液或少量积液(<2 cm)。 彩色多普勒超声显示肿物内血流Alder Ⅱ级,占57.14%(4/7),即中量血流,多处点状、点线状血流(图 2);Alder Ⅲ级,占42.86%(3/7),即大量血流,多条血管相互交织成网状(图 1、3)。测量其中5个肿物血流频谱,均呈中等阻力型(RI:0.55~0.63)。
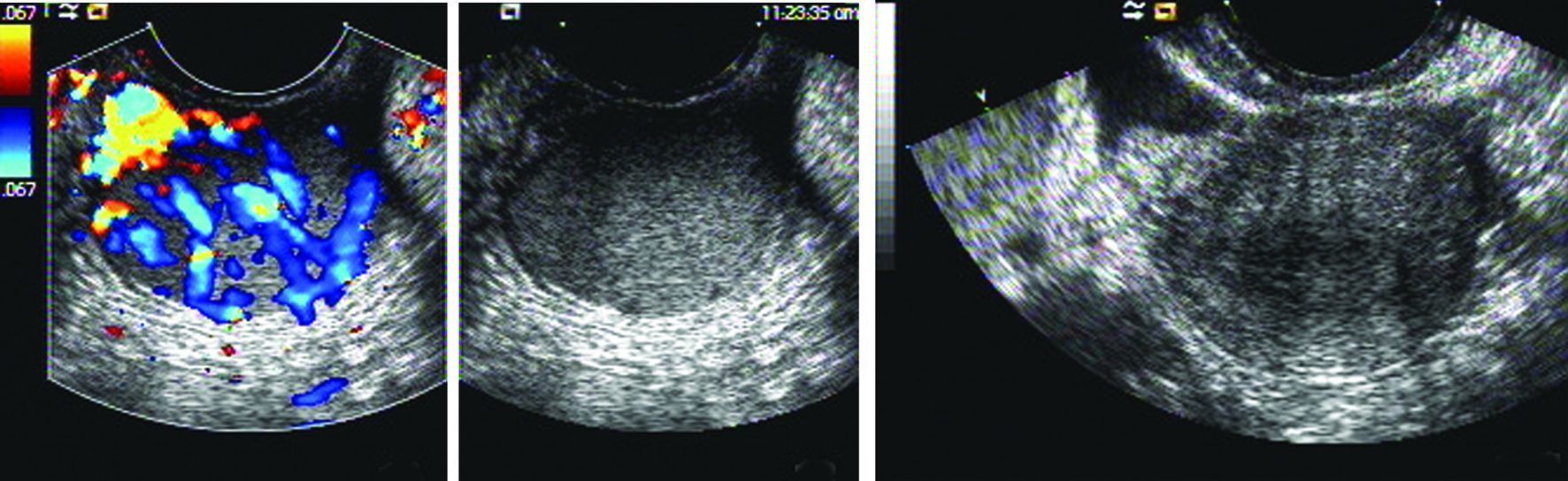
|
| A:盆腔脾种植的彩色多普勒图像;B:同一脾种植包块的二维超声图像;C:子宫横切面二维超声图像,子宫肌壁回声稍低于脾种植回声 图 1 盆腔脾种植典型病例超声图像(22岁,女性) |
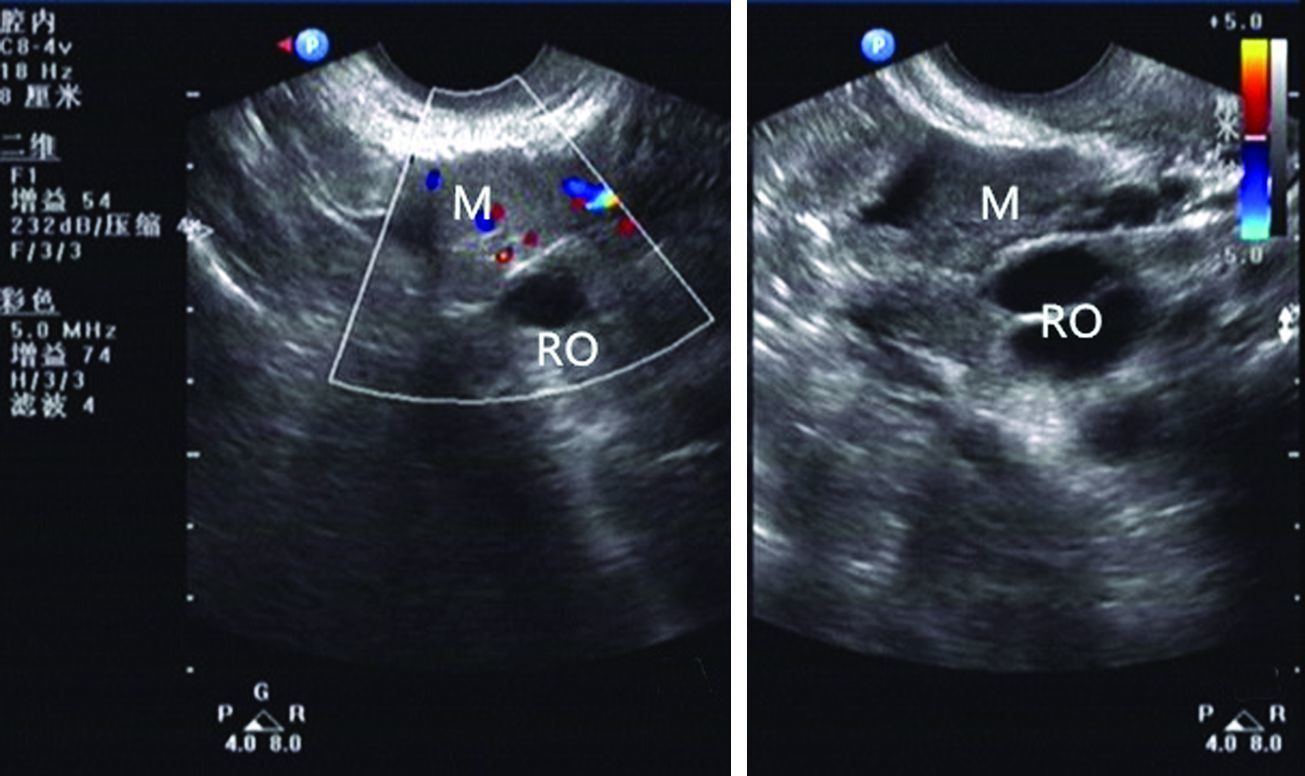
|
| A:彩色多普勒图像;B:二维超声图像 M:脾种植包块;RO:右卵巢及卵泡 图 2 右卵巢旁脾种植的超声图像 (50岁,女性) |
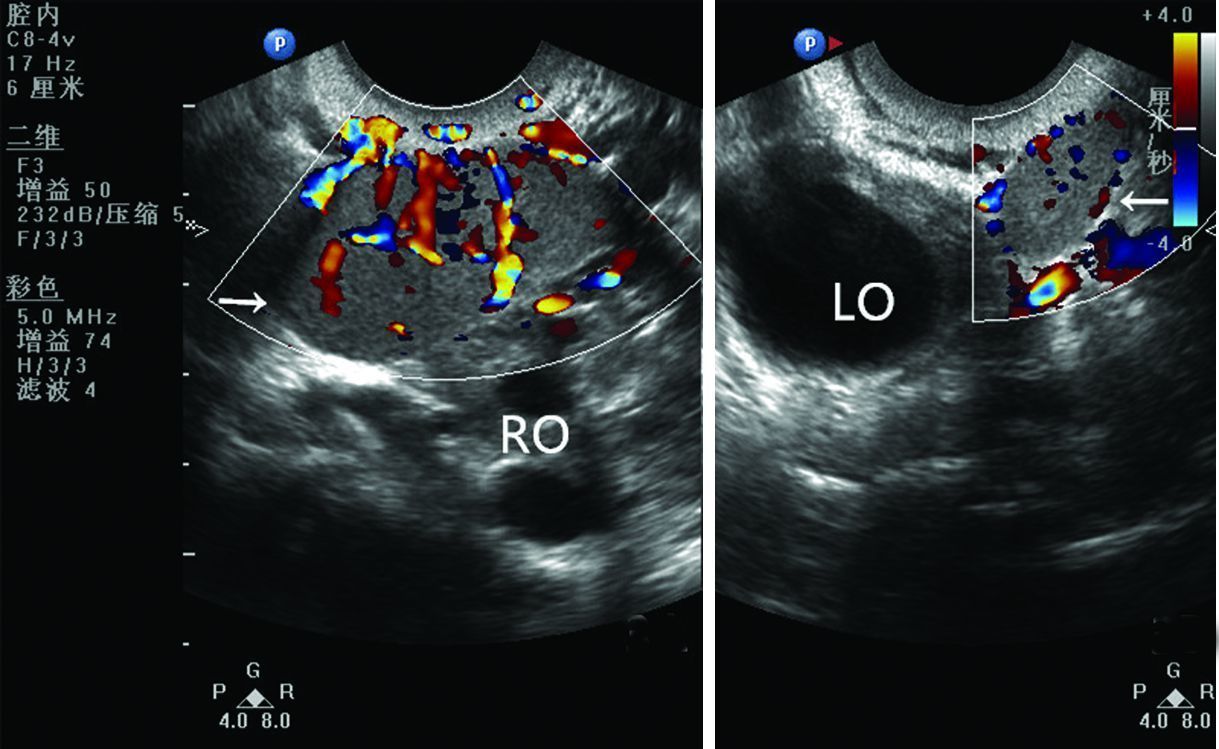
|
| A:右卵巢;B:左卵巢 RO:右卵巢及卵泡;LO:左卵巢及卵泡 ↑:脾种植 图 3 双卵巢旁脾种植的彩色多普勒超声图像 (28岁,女性) |
3 讨论 3.1 种植病理机制及临床意义
1896年德国学者Albrecht首次描述脾种植现象,1936年Buchbinder和Lipkoff首次定义脾种植,其发生机制被认为是脾外伤或脾切除术后,脾组织碎屑通过直接播种到相邻脏器的表面或通过血液传播到遥远的器官[1, 11-12]。脾种植发生率26%~67%,结节直径多为1~3 cm,形态多样,多呈椭圆形或类圆形,可单发、多发,多者可达400个,病程5个月至32年,平均10年[1, 9]。脾种植可发生于腹腔任何部位,最常见于腹部左上象限即脾门附近和胰尾,少数位于腹腔其他部位及盆腔,罕见于腹膜后、乳房、胸腔、阴囊、皮肤切口和大脑等位置[5, 9, 11]。脾种植和先天性副脾、游走脾统称为异位脾。副脾系胚胎时期背侧胃系膜内胚胎脾芽的某部分融合失败所致,或部分脾组织脱离主脾发育而成;游走脾系胚胎时期的背侧胃系膜发育不良,致固定脾脏的韧带发育不良或脾蒂过长所致,二者血流供应来自脾动脉或其分支;脾种植系脾组织碎屑自体种植并逐渐建立血液供给,其血流供应来自周围组织或血管,与脾动脉及其分支无关[8, 11]。脾种植多无明显症状,常为影像学检查偶然发现或手术探查时意外发现。国内外文献[6, 11, 13]报道,脾种植为自体异位脾组织,具有一定的代偿和增生功能,可降低暴发性感染的发生率,故对于无症状外伤性脾切除术后种植脾原则上不予处理;当种植脾引起压迫、炎症、肠梗阻等症状或临床误诊为恶性肿瘤时,腹腔镜下检查或切除是首选的侵入性检查和治疗手段;血液疾病行脾切除的目的在于治疗,具有脾脏功能的脾种植有可能导致血液疾病复发,因此血液疾病脾切除后脾种植的处理仍存在争议。
3.2 盆腔脾种植的影像学特点 3.2.1 盆腔脾种植的超声特点阴道彩色多普勒超声是已婚女性的首选妇科影像学检查,在本研究中也是术前进行的唯一影像学检查,肿块的图像表现直接影响超声及妇科医师对疾病良恶性的判断,故阴道彩色多普勒超声检查在女性盆腔脾种植的诊断中具有重要的价值。盆腔脾种植发病率低,其影像学特征多为CT、MRI和放射性核素成像总结,而超声图像特点多未引起重视。本研究中,脾种植结节多位于右卵巢旁,57.14%包块最大径≥3cm,本研究中其超声图像有两个相对特征表现:①二维超声呈稍强于子宫肌壁的实性均匀等回声,无囊性回声,该特点不受包块体积影响;②血供丰富,CDFI分级Ⅱ~Ⅲ级,血流频谱呈中等阻力。从病理组织学特点看,脾种植结节源于脾组织,故其二维及彩色多普勒超声表现应与正常脾脏相同。结合脾外伤或脾切除史及肿瘤标记物正常,可提高术前诊断正确率,从而避免不必要的手术。
3.2.3 脾种植的其他影像学检查国内外文献[7-9]报道,脾种植在平扫和增强CT动态检查时的图像与正常脾脏完全相同,MR各序列也与正常脾脏相同。热变性红细胞进入体内首先被脾摄取,其次是肝、骨髓等网状内皮组织,病变脾脏的放射性浓聚较肝脏高 2~4倍,故99mTc-DRBC对术前诊断脾种植有帮助[6, 10, 12]。超声或CT引导下行细针穿刺活检是术前确诊的方法[13],但考虑盆腔脏器及肠管影响定位,同时脾种植的影像学表现倾向于恶性肿瘤,而恶性肿瘤穿刺时可能发生肿瘤破裂、出血或转移,故细针穿刺活检常不作首选。
3.3 盆腔脾种植的超声误诊分析及鉴别诊断本研究3例盆腔异位脾种植术前均误诊为卵巢恶性肿瘤,分析其原因可能有:①盆腔脾种植发病率低,与妇科超声医师对脾种植现象及其超声图像认识不足有关;②研究对象均为女性,均为阴道超声检查发现,超声医师受检查方式、检查范围局限及思维定势影响,尤其肿物紧邻子宫、附件时首先考虑妇科肿瘤的可能性;③脾种植常多发,实性且血供丰富,符合恶性肿瘤转移的超声图像特点。本研究中术前超声发现的脾种植结节均>1 cm,而部分病例术中发现结节较小者约0.5 cm,术前漏诊可能与脾种植结节小,位于盆腔深处以及超声图像显示受肠内容物影响有关。
盆腔脾种植在妇科可误诊为子宫内膜异位症、子宫内膜间质肉瘤、宫颈肿瘤、卵巢恶性肿瘤[2-6],在不孕症患者中也有报道[14-15]。因此,伴有痛经症状的盆腔脾种植需要与子宫内膜异位症鉴别,二者均为均匀回声结节,后者为囊性或弱回声,低于子宫肌壁,血供不丰富;而脾种植为实性等回声,稍强于子宫肌壁,血供丰富。较大脾种植包块和子宫恶性肿瘤均表现为实性且血供丰富。子宫恶性肿瘤回声常低于肌壁回声,常因包块大,继发供血不足发生坏死、液化等而致超声图像表现为包块内部回声不均匀、伴少许液性暗区;脾种植包块为等回声,稍强于子宫肌壁,内部回声均匀。宫颈肿瘤与脾种植均表现为血供丰富,前者多为弥漫性低回声,低于正常肌壁,宫颈正常结构显示不清;脾种植包块可推挤宫颈致其变形但不影响宫颈正常结构显示,且为稍强于肌壁的等回声。盆腔脾种植最常误诊为卵巢恶性肿瘤,尤其当脾种植包块紧邻卵巢表面时,二者超声鉴别极为困难,均表现为实性,血供丰富,均可单发或多发,卵巢恶性肿瘤可表现为等回声,肿物内回声常欠均匀,多伴腹水、腹膜增厚等恶病质特点,但种植脾为良性病变,结合脾外伤或脾切除史,肿瘤标记物正常可增加超声医师的诊断及鉴别信心。
综上所述,女性盆腔脾种植具有一定的超声图像特征,本研究旨在评价盆腔脾种植超声图像特点及与妇科包块的鉴别价值,从而减少误诊可能,避免不必要的手术,但仍有一些不足:本研究为回顾性分析,范围局限于女性盆腔,经阴道彩色多普勒超声检查,总结脾种植二维超声图像特点时均与女性子宫肌壁比较,而对于男性或经腹部超声检查发现均匀实性等回声且血供丰富的包块时应对比肝脾回声,详细询问脾外伤脾手术史,并考虑脾种植的可能。因脾种植系脾组织碎屑自体种植,故推测其他解剖部位的脾种植超声特点相同,但脾种植超声研究少,尚需大样本进一步评估。
| [1] | Vercher-Conejero J L, Bello-Arqués P, Pelegrí-Martínez L, et al. Abdominal splenosis: an often underdiagnosed entity[J]. Rev Esp Med Nucl,2011, 30 (2) : 97 –100. DOI:10.1016/j.remn.2010.04.009 |
| [2] | Gerber D, Frey M K, Caputo T A. Pelvic splenosis misdiagnosed as a uterine sarcoma[J]. Gynecol Oncol Rep,2015, 12 : 1 –2. DOI:10.1016/j.gore.2015.01.004.eCollection2015 |
| [3] | Anrique D, Anton A, Krüger K, et al. Splenosis: an uncommon differential diagnosis in gynecology[J]. J Minim Invasive Gynecol,2013, 20 (5) : 708 –709. DOI:10.1016/j.jmig.2013.03.002 |
| [4] | Parnell B A, Palmer C B 4th, Forstein D A. Pelvic splenosis presenting as posterior cervical mass[J]. South Med J,2010, 103 (4) : 388 –389. DOI:10.1097/SMJ.0b013-e3181d3930a |
| [5] | Talati H, Radhi J. Ovarian splenosis: a case report[J]. Case Rep Med,2010, 2010 : 472162 . DOI:10.1155/2010/472162 |
| [6] | 曾莉, 石钢. 盆腔种植脾误诊为妇科肿瘤1例[J]. 实用妇产科杂志,2010, 26 (12) : 949 –949. DOI:10.3969/j.issn.1003-6946.2010.12.030 |
| [7] | Yang B, Yang G Z, Shi P Z, et al. Abdominal splenosis:CT and MRI features of 2 cases[J]. Chin J Traumatol,2007, 10 (6) : 381 –384. |
| [8] | Merran S, Karila-Cohen P, Servois V. CT anatomy of the normal spleen: variants and pitfalls[J]. J Radiol,2007, 88 (4) : 549 –558. DOI:10.1016/s0221-0363(07)89854-4 |
| [9] | 涂灿, 汪建华, 邓生德, 等. 脾切除术后意外脾种植的影像学表现[J]. 中华肝胆外科杂志,2015, 21 (9) : 616 –619. DOI:10.3760/cma.j.issn.1007-8118.2015.09.010 |
| [10] | Protopapas A, Stipsaneli A, Athanasiou S, et al. Post-traumatic pelvic splenosis diagnosed with a combination of laparoscopy and technetium 99m red blood cell scintigraphy[J]. J Minim Invasive Gynecol,2015, 22 (2) : 155 –156. DOI:10.1016/j.jmig.2014.05.014 |
| [11] | Younan G, Wills E, Hafner G. Splenosis: A Rare Etiology for Bowel Obstruction-A Case Report and Review of the Literature[J]. Case Rep Surg,2015, 2015 : 890602 . DOI:10.1155/2015/890602 |
| [12] | Ksiadzyna D, Pena A S. Abdominal splenosis[J]. Rev Esp Enferm Dig,2011, 103 (8) : 421 –426. |
| [13] | Khosravi M R, Margulies D R, Alsabeh R, et al. Consider the diagnosis of splenosis for soft tissue masses long after any splenic injury[J]. Am Surg,2004, 70 (11) : 967 –970. |
| [14] | Mollo A, Granata M, De Placido G. Pelvic splenosis in an infertile patient[J]. Int J Gynaecol Obstet,2012, 116 (3) : 267 . DOI:10.1016/j.ijgo.2011.10.014 |
| [15] | Jost S, Epelboin S, Valiere M, et al. Diagnosis and treatment of pelvic splenosis during exploration of infertility[J]. Gynecol Obstet Fertil,2012, 40 (4) : e5 –e7. DOI:10.1016/j.gyobfe.2011.07.056 |



